что больнее схватки или почечная колика
Признаки острого и хронического пиелонефрита
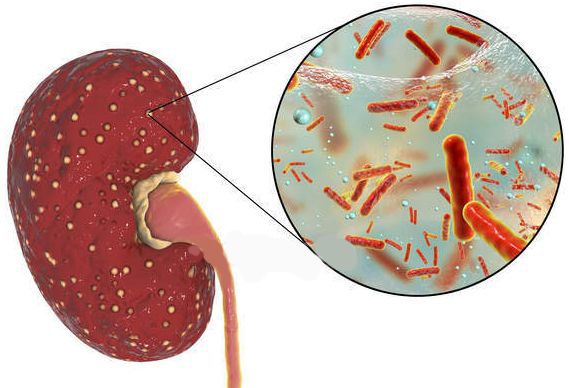
Пиелонефрит — воспаление почек, которое имеет под собой бактериальную основу.
Пиелонефрит может быть первичным или вторичным (обструктивным). Обструктивный возникает из-за других нарушений мочевыводящей системы, нарушения оттока мочи, поэтому важно своевременно проводить лечение мочекаменной болезни, чтобы конкременты не мешали физиологическому оттоку мочи и не поражали почки. Симптомы пиелонефрита также могут отличаться у острой и хронической форм болезни.
Симптомы острого пиелонефрита
Острая форма воспаления почек манифестирует яркими симптомами:
При обструктивном пиелонефрите часто все начинается с почечной колики. За острой болью следует быстрый подъем температуры и ухудшение общего состояния. Человек начинает обильно потеть, температура резко падает, наступает период мнимого благополучия. Но если не ликвидировать причину нарушения оттока мочи, то со временем появится более серьезная симптоматика, особенно если речь идет о гнойной форме:
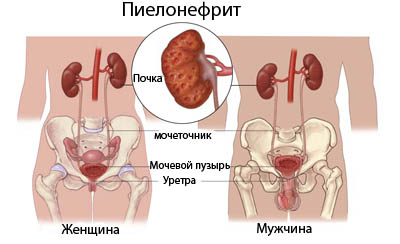
Симптомы пиелонефрита у мужчин и женщин
Особенности строения мочевыводящей системы влияют на течение пиелонефрита. Так как у женщин более короткий мочеиспускательный канал, инфекции проще добраться до почек, часто пиелонефрит становится следствием нелеченного цистита. Женщины чаще страдают от воспаления почек, симптомы пиелонефрита у них выражены ярче:
Симптомы пиелонефрита у мужчин часто более стертые:
Симптомы хронического пиелонефрита
Хроническое течение характеризуется сменой острых фаз и стадий ремиссии. Для активного периода будут характерны симптомы острого пиелонефрита, описанные выше. А в стадии ремиссии человек может чувствовать следующие симптомы хронического пиелонефрита:
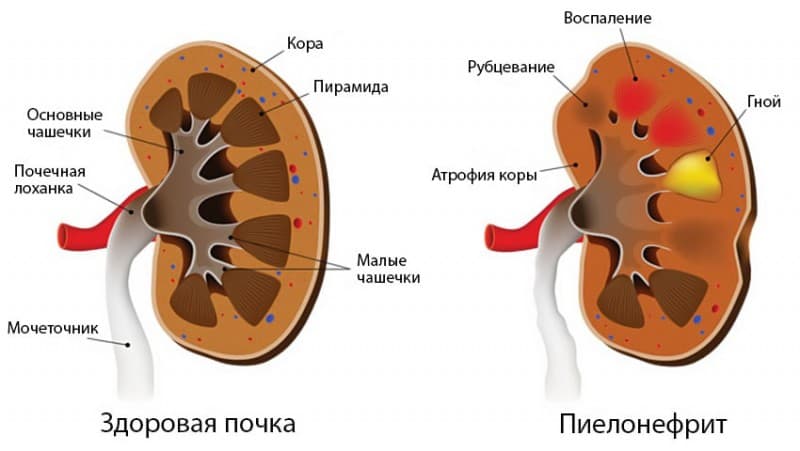
Без лечения возникает хроническая почечная недостаточность, УЗИ-признаком хронического пиелонефрита становится вторично-сморщенная почка. Еще один симптом болезни на поздней стадии — повышенное артериальное давление.
Симптомы пиелонефрита у беременных
Во время беременности почки женщины испытывают максимальную нагрузку. Растущая матка оказывает давление на мочевыводящую систему, расширяются чашелоханочная система и мочеточные каналы. Все это приводит к тому, что беременные женщины имеют повышенный риск возникновения пиелонефрита. Симптомы пиелонефрита у беременных аналогичны тем, что наблюдаются при острой форме болезни:
Лечение
Так как острый пиелонефрит часто переходит в хроническую форму, которая может грозить морфологическими изменениями почек и нарушением работы всей мочевыделительной системы, при первых симптомах пиелонефрита следует обращаться к врачу. В Клинике урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии) вам обязательно окажут помощь. Не занимайтесь самолечением и не теряйте драгоценное время, помните, что почки — жизненно важный орган.
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Почечная колика
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника. При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия
Почечная колика — это приступ резких болей, возникающий при острой непроходимости лоханки или мочеточника.
При почечной колике нарушается пассаж мочи по верхним мочевым путям (чашечно-лоханочная система и мочеточник), возникает внутренняя окклюзия или внешнее сдавление верхних мочевых путей, что приводит к резкому повышению давления в чашечно-лоханочной системе, отеку паренхимы и растяжению фиброзной капсулы почки (рис.).
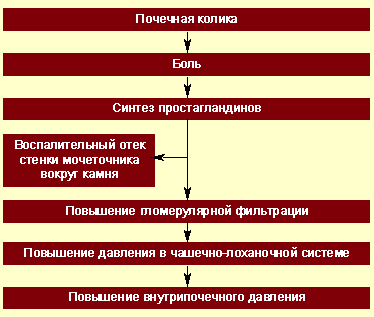 |
| Рисунок. Патогенез почечной колики |
Самой частой причиной почечной колики является мочекаменная болезнь, болевой синдром возникает при движении почечного камня по мочевым путям и обтурации просвета мочеточника конкрементом.
Другие причины почечной колики:
Факторы риска мочекаменной болезни:
Боль внезапная, постоянная и схваткообразная, длительная (до 10–12 ч), локализуется в поясничной области или подреберье и иррадиирует по ходу мочеточника в подвздошную, паховую области, мошонку и ее органы, половой член, влагалище и половые губы.
Иррадиация боли снижается с перемещением камня, который останавливается чаще в местах физиологических сужений мочеточника:
Редко при аномалиях развития почек почечная колика возникает с противоположной по отношению к окклюзированному мочеточнику стороны («зеркальная боль»).
Характерна дизурия (учащенное болезненное мочеиспускание).
Колика может сопровождаться:
Боль, особенно в первые 1,5–2,0 ч, заставляет пациента менять положение тела, что, как правило, не приносит облегчения. Больной мечется, иногда наклоняет туловище, удерживая ладонь на пояснице со стороны боли.
У детей младшего возраста боль при почечной колике обычно локализуется в области пупка, чаще сопровождается рвотой. Ребенок плачет, испуган. Острый приступ боли длится 15–20 мин, возможно повышение температуры тела до 37,2–37,3°С.
Почечная колика с острой болью в пояснице может развиться у беременных в III триместре. Клиническая картина чаще соответствует обструкции в верхних двух третях мочеточника.
Камни размером менее 5 мм в 98% случаев отходят самостоятельно. После прекращения приступа почечной колики сохраняются тупые боли в поясничной области, но самочувствие пациента улучшается.
Почечную колику дифференцируют со следующими состояниями:
При диагностике задаются следующие обязательные вопросы.
К диагностическим мероприятиям относятся:
– поколачивание по пояснице — симптом Пастернацкого (считается положительным при выявлении болезненности на стороне поражения); постукивание следует проводить крайне осторожно — во избежание разрыва почки;
— пальпация поясничной области — отмечается болезненность на стороне поражения;
Лечение на догоспитальном этапе
Когда диагноз почечной колики не вызывает сомнения, проводят сначала экстренные лечебные мероприятия, а затем срочно госпитализируют больного.
– препарат выбора — ревалгин (метамизол натрия + питофенон + фенпивериния бромид). Взрослым и подросткам старше 15 лет вводят внутривенно медленно 2 мл со скоростью 1 мл в течение 1 мин (при внутримышечном введении анальгетический эффект развивается через 16 мин). Расчет дозы для детей:
3–11 мес (5–8 кг) — только внутримышечно 0,1-0,2 мл;
1–2 года (9–15 кг) — внутривенно 0,1–0,2 мл или внутримышечно 0,2–0,3 мл;
3–4 года (16–23 кг) — внутривенно 0,2–0,3 или внутримышечно 0,3–0,4 мл;
5–7 лет (24–30 кг) — внутривенно 0,3–0,4 мл;
8–12 лет (31–45 кг) — внутривенно 0,5–0,6 мл;
12–15 лет — внутривенно 0,8–1 мл.
Перед введением инъекционного раствора его следует согреть в руке. В период лечения препаратом не рекомендуется принимать этанол.
– кеторолак (кеторол) внутривенно 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с (при внутримышечном введении анальгетический эффект развивается через 30 мин); или
– спазмолитик дротаверин — вводится внутривенно медленно, 40–80 мг (раствор 2% — 2–4 мл). Допустимо в качестве спазмолитика использовать нитроглицерин под язык в таблетках (0,25 мг или 1/2 таблетки; 400 мкг или 1 доза спрея).
Экстренной госпитализации в урологическое отделение подлежат больные в случае:
Транспортировка осуществляется на носилках в положении лежа.
Если диагноз почечной колики вызывает сомнение, больных следует госпитализировать в приемное отделение многопрофильного стационара.
Допустимо проводить амбулаторное лечение больных молодого и среднего возраста при их отказе от госпитализации в случае:
Рекомендации пациентам, оставленным дома
Больным следует соблюдать следующие рекомендации:
Всем больным, которым разрешено амбулаторное лечение, рекомендуется обратиться к урологу поликлиники для дообследования с целью установления причины развития почечной колики. Нередко подобные пациенты нуждаются в дальнейшем стационарном лечении.
Следует избегать следующих часто встречающихся ошибок:
А. Л. Верткин, доктор медицинских наук, профессор
Е. Б. Мазо, доктор медицинских наук, профессор, член-корреспондент РАМН
А. В. Дадыкина, кандидат медицинских наук
М. И. Лукашов, кандидат медицинских наук
ННПОСМП, МГМСУ, РГМУ, ЦПК и ППС НижГМА, Москва, Нижний Новгород
Почечная колика
Почечная колика является самым распространённым комплексом симптомов целого ряда болезней мочевыделительной системы. Она представляет собой интенсивный болевой синдром, развивающийся при нарушении целостности слизистой мочеточника во время выхода конкрементов, а также закупорке верхних мочевыводящих путей. Последнее может возникнуть из-за перекрытия крупным кровяным сгустком или конкрементом, а также вследствие сужения мочеточника.
Приступ почечной колики может развиться без видимых на то причин, в любое время дня и ночи, в период сна и бодрствования. Он может представлять собой опасность для жизни пациента и требует немедленного обращения за неотложной помощью, а нередко — и госпитализации.
Купировать боль при приступе, а также пройти необходимое обследование, позволяющее выявить основное заболевание, можно в многопрофильной клинике ЦЭЛТ. Наши специалисты располагают всем необходимым для того, чтобы точно поставить диагноз и назначить адекватное лечение, которое будет успешным при своевременном обращении.
Этиология почечной колики
Самой распространённой причиной почечной колики является уролитиаз (МЧБ), который характеризуется формированием камней в почках и мочевом пузыре. Исходя из статистических сведений, чаще всего (98%) приступы развиваются в момент, когда камень проходит через мочеточник, несколько реже (50%) — когда он находится в почке. Развитие приступов связано с резким нарушением отвода урины из почки вследствие обструкции или компрессии верхних мочевыводящих путей: мочеточника, чашечки почки и лоханки.
Этиология обструкции
Этиология компрессии ВМП
Помимо этого, помощь при почечной колике может потребоваться пациентам, которые страдают от воспалительных и сосудистых патологий мочевыводящих путей, а также ряда врождённых аномалий.
Патогенез и факторы риска развития почечной колики
Сильнейшая боль при развитии приступов почечной колики возникает вследствие спазмов гладких мышц мочеточника, как ответ на препятствование оттоку урины. Оно является причиной повышенного внутрилоханочного давления и нарушений тока крови в почке. Как результат: поражённая почка увеличивается в размере, и её ткани и структуры начинают растягиваться, что приводит к развитию болевого синдрома. В то же время важно понимать, что приёма обезболивающего при почечной колике недостаточно, поскольку она (помимо того, что вызывает боли) ещё и является симптомом сбоев в работе почки и мочеточника. Это состояние является опасным для здоровья и жизни больного и может привести к развитию таких серьёзных осложнений, как:
Что касается факторов, которые повышают риск развития приступа, то они заключаются в следующем:
Клиническая картина почечной колики
Классический симптом почечной колики — резкая, яркая боль, которая возникла внезапно. Нередко она имеет схваткообразный характер и проявляется в зоне поясницы и рёберно-позвоночном углу. Продолжительность приступа: от нескольких минут до нескольких суток, а в случае если он вызван конкрементом — до недели. Он может развиться в любое время дня и ночи, независимо от того, чем занимается пациент, а боль от него настолько интенсивная, что он не находит себе места.
Боль от почечной колики у мужчин может отдавать в пенис и мошонку, у женщин — в область промежности. Она, также, может распространяться на пупочную область и вбок, в проекции поражённой почки или в наружную поверхность бёдер. Место болевой симптоматики и ряд сопроводительных проявлений зависит от степени закупорки:
| Локализация | Симптоматика |
|---|---|
| Конкремент находится в почечной лоханке | Болевая симптоматика поражает ребёрно-позвоночный угол и иррадиирует в прямую кишку, сопровождаясь болезненными спазмами с позывами к дефекации. |
| Закупорка мочеточника | Болевой синдром поражает поясничную область или бок в проекции поражённой почки и иррадиирует в пах, уретру и половые органы. Может сопровождаться тошнотой и рвотой. |
| Обструкция нижних отделов мочеточника | Болевая симптоматика сопровождается частыми позывами к опорожнению мочевого пузыря. |
Существует и ряд других симптомов, независящих от локализации проблемы. Они заключаются в следующем:
Диагностика почечной колики
Перед тем, как начать лечение почечной колики, наши специалисты проводят комплексную диагностику, которая позволяет правильно поставить диагноз и дифференцировать данный синдром от ряда других состояний:
Ярко выраженная болевая симптоматика является причиной для обращения за медицинской помощью. По сути, оказать первую помощь в данном случае может врач любой специальности — однако, поскольку синдром нужно отличить от ряда других, лучше всего обращаться к урологу. Врачи этой специальности наиболее компетентны в диагностике и лечении почечной колики. Сама по себе диагностика включает следующее:
Методики лечения почечной колики
При развитии приступа лучше всего вызвать неотложную помощь. Специалисты скорой знают, как снять боль при почечной колике, а также проведут предварительную диагностику для того, чтобы знать, в какое отделение нужно госпитализировать пациента. В первую очередь, специалисты клиники ЦЭЛТ направляют усилия на устранение болевого синдрома. Для этого применяют фармакологические препараты в виде анальгетиков или спазмолитиков.
Что больнее схватки или почечная колика
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Мочекаменная болезнь и беременность
Журнал: Российский вестник акушера-гинеколога. 2012;12(1): 82-86
Никольская И. Г., Новикова С. В., Бирюкова Н. В., Ефанов А. А., Крупская М. С., Рифатова А. В., Долгиева Л. У. Мочекаменная болезнь и беременность. Российский вестник акушера-гинеколога. 2012;12(1):82-86.
Nikol’skaia I G, Novikova S V, Biriukova N V, Efanov A A, Krupskaia M S, Rifatova A V, Dolgieva L U. Urolithiasis and pregnancy. Russian Bulletin of Obstetrician-Gynecologist. 2012;12(1):82-86.
Московский областной НИИ акушерства и гинекологии
Представлены особенности клинических проявлений и диагностики мочекаменной болезни (МКБ) у беременных. Описана тактика ведения беременных, особое внимание обращено на необходимость диетического питания, соблюдение питания, соблюдение питьевого режима. Указаны принципы медикаментозного и хирургического лечения беременных с МКБ.
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Московский областной НИИ акушерства и гинекологии
Этиология и патогенез. МКБ относится к полиэтиологическим заболеваниям. Это хроническое заболевание, характеризующееся нарушением обменных процессов в организме и местными изменениями в мочевой системе, приводящими к образованию камней в чашечно-лоханочной системе почек и мочевыводящих путях.
Как правило, образование камней в почках и мочевыводящих путях обусловлено несколькими причинами. Выделяют экзогенные и эндогенные факторы развития МКБ [3].
К экзогенным факторам относят:
— особенности питания (потребление большого количества белка, алкоголя, уменьшение потребления жидкости, дефицит витаминов А и В6, гипервитаминоз D, прием щелочных минеральных вод и т.д.);
— особенности жизни современного человека (гиподинамия, изменение климата, экологии и пр.).
Эндогенными факторами являются:
— инфекции мочевых путей;
— эндокринопатии (гиперпаратиреоз, подагра, альдостеронизм, синдром Кушинга), заболевания внутренних органов;
— анатомические изменения в верхних и нижних мочевых путях, вызывающие нарушения уродинамики (нефроптоз, стриктура уретры и другие врожденные аномалии мочевыводящих путей);
— генетические факторы (цистинурия, дефицит гипоксантгуанинфосфорибозилтрансферазы и т.д.);
— онкологические заболевания (саркоидоз, лейкемия, метастатические поражения костей);
— лекарственные препараты и витамины, способствующие камнеобразованию (сульфаниламиды, витамины А, D, С).
Среди специфических факторов камнеобразования наибольшее значение имеют гиперкальциурия, гиперурикозурия, гипоцитратурия.
К доминирующим патогенетическим факторам МКБ при беременности относят изменение водно-солевого обмена, нарушение уродинамики, инфекцию мочевыводящих путей, причем латентно протекающий пиелонефрит занимает ведущее место.
Классификация. В настоящее время общепризнана морфологическая классификация мочевых камней.
По локализации камней выделяют:
1. Конкременты почек (нефролитиаз):
— камни чашечек обычно бессимптомные, часто выявляются случайно, могут служить источником инфекции, персистирующей гематурии, болей, большие камни могут вызвать обструкцию шейки чашечки;
— камни чашечно-лоханочной системы, так называемые коралловидные камни, которые в последние годы выделены в самостоятельную нозологическую единицу и выявляются у 6-25% пациенток. Это наиболее тяжелая форма МКБ. Образование большинства коралловидных камней обусловлено хроническим ощелачиванием мочи вследствие нахождения в ней уреазообразующих микроорганизмов. По своему составу эти камни могут быть струвитными (белковыми), фосфатными, цистиновыми или уратными. Минералы, составляющие основу камня, преципитируют на матричную форму чашечно-лоханочной системы, имеющую коралловидную конфигурацию. Отличительной особенностью этого вида камней являются их нахождение в чашечно-лоханочной системе, своеобразная конфигурация и большие размеры. Все это нарушает уро- и гемодинамику почки и способствует быстрому возникновению и прогрессированию пиелонефрита. Присоединившийся воспалительный процесс в интерстициальной ткани почки ведет к нарушению ее функции и возникновению хронической почечной недостаточности (ХПН).
II. Конкременты мочеточника (уретеролитиаз). Первичное образование камней в мочеточниках встречается редко и является следствием их аномалий развития или новообразований.
III. Конкременты мочевого пузыря (цистолитиаз) встречаются у женщин очень редко в силу их анатомических особенностей: короткая и широкая уретра способствует их спонтанному отхождению.
IV. Камни уретры (уретролитиаз).
В определенный период времени МКБ может протекать бессимптомно (латентная форма хронического течения МКБ). Длительность данной стадии болезни определяется не формой и размерами камня, а в основном его локализацией, отсутствием нарушений уродинамики и признаков инфекции. В таких случаях камни диагностируются случайно при рентгенологическом исследовании или УЗИ.
Основными симптомами клинически выраженного уролитиаза являются боль, гематурия, пиурия, редко анурия (обтурационная).
Почечная колика развивается в результате окклюзии мочевыводящих путей камнем и внезапного прекращения оттока мочи, вследствие чего происходит повышение внутрилоханочного давления с последующим нарушением микроциркуляции в почке, приводящей к гипоксии почечной ткани.
Современные данные свидетельствуют, что беременность мало влияет на клиническое течение МКБ. Тем не менее выделяют ряд особенностей клинической картины МКБ у беременных женщин [8, 11]:
— частое сочетание МКБ с инфекцией мочевыводящих путей;
— течение МКБ под маской гестационного пиелонефрита; наличие же конкрементов в почках диагностируется после родов.
Особенности диагностики МКБ при беременности. Если основное место в диагностике МКБ у небеременных занимают визуализирующие методы исследования (УЗИ почек и мочевого пузыря, экскреторная урография, компьютерная томограмма почек, ретроградная уретеропиелография, обзорная рентгенография почек), то для беременных женщин основным визуализирующим методом является УЗИ почек и мочевого пузыря. В ряде случаев по показаниям может быть выполнена цистоскопия. Кроме того, большое значение имеют исследование мочи (мочевой осадок, стерильность, наличие гематурии, суточная экскреция мочевой кислоты, кальция, оксалатов) и исследование крови (биохимический анализ крови). Проба Реберга, проба Зимницкого дают ценную информацию по определению функциональной способности почек.
Особенности течения беременности. Неосложненная МКБ не оказывает существенного влияния на течение беременности и состояние плода [8, 11].
Среди осложнений беременности при МКБ встречаются:
1. Обострение МКБ (30-40%) [13, 17, 19, 20].
2. Обострение вторичного хронического калькулезного пиелонефрита (80%) [8].
3. Угроза прерывания беременности, преждевременные роды (15-19%) 11.
В случае сопутствующего калькулезного пиелонефрита это осложнение наблюдается у 25% [5, 16]. Необходимо подчеркнуть, что в последние годы вследствие преобладания стертой клинической картины обострения пиелонефрита, порой выявляемой только по анализам мочи, клиническая картина угрозы прерывания беременности выходит на первый план, являясь показанием к тщательному исследованию бактериограмм мочи, проведению проб Нечипоренко, тестов для выявления инфекций, передающихся половым путем [11].
4. Присоединение гестоза (15%) [5].
5. Хроническая внутриутробная гипоксия, гипотрофия плода, синдром задержки роста плода, внутриутробное инфицирование (18-22%), фетоплацентарная недостаточность (5-20%) как следствия обострения вторичного хронического пиелонефрита или присоединения гестоза [9].
Тактика ведения беременных. Беременность при МКБ единственной почки противопоказана.
Наблюдение за беременными, страдающими МКБ, осуществляется акушером-гинекологом в условиях женской консультации совместно с урологом. В случаях нефролитиаза и особенно при наличии коралловидных камней необходима консультация нефролога. Обязательным является скрининговое обследование всех беременных с МКБ в I триместре на наличие бессимптомной бактериурии, при выявлении которой необходимо проведение этиотропной антибактериальной терапии, так как частота возникновения острого пиелонефрита у этих пациенток колеблется по различным данным от 14 до 57% [4, 8].
Если диагноз заболевания ясен и МКБ протекает при минимальных симптомах, а развитие плода не нарушается, амбулаторное наблюдение может продолжаться вплоть до родов. Во время беременности предпочтительнее консервативное лечение МКБ, хотя в некоторых случаях без хирургического вмешательства не удается обойтись. Прогрессирование артериальной гипертензии, нарастание азотемии у пациенток с МКБ могут являться показаниями к родоразрешению или прерыванию беременности в любые сроки [12], а выявление окклюзии мочеточников с развитием острой почечной недостаточности является показанием к операции на мочевых путях, однако в каждом конкретном случае этот вопрос решается строго индивидуально.
Большое внимание должно уделяться диете пациенток, которая зависит от характера нарушений обмена веществ [3, 5, 6, 10, 11]. Учитывая специфику рекомендаций по питанию всех беременных, требующую исключения алкоголя, жирных, копченых и соленых продуктов, мы дополнительно приводим рекомендации по соблюдению диеты в зависимости от характера минерального состава камней у этих пациенток.
Операции на мочевыводящих путях показаны при:
— анурии, вызванной обтурацией мочеточника камнем и не поддающейся лечению;
— возникновении гнойных апостематозных форм пиелонефрита;
— частых повторяющихся приступах почечной колики, если отсутствует тенденция к самопроизвольному отхождению камней [5, 6, 10, 11].
Хирургическое лечение уролитиаза у беременных включает [12]:
— открытые оперативные вмешательства на почке и мочевыводящих путях;
— инструментальные методы удаления камней: цистолитотрипсию, уретеролитотрипсию, контактное уретероскопическое разрушение камня. К этой группе методов также относятся катетеризация мочеточников, блокада устья мочеточника, рассечение его, механическая уретеролитотрипсия, электрофизическая уретеролитотрипсия, механическая пиелолитотрипсия через нефростому и др.;
— чрескожное разрушение или удаление камней: чрескожная нефростомия в сочетании с механическим разрушением камня, чрескожное удаление камней почек путем экстракции или литотрипсии;
— лазерная литотрипсия, объединяющая эндоскопический метод лечения камней почек и лазертерапию с помощью особого гольмиевого лазера. Техника данного метода характеризуется меньшим числом осложнений, кровотечения, смещения камня и эффективна при любых типах химического состава камня. Возможна к применению у беременных.
В ранние сроки беременности при наличии показаний пациенток следует оперировать, не считаясь с состоянием плода, так как промедление с урологической операцией может представлять угрозу для жизни женщины. В зарубежной литературе приводится много данных об успешности операций при обтурации мочеточника. Как указано в публикациях, проведение уретероскопии с последующей уретеролитоэкстракцией во время беременности не увеличивает числа послеоперационных осложнений, которые встречаются с такой же частотой, как у небеременных пациенток. Необходимым условием успеха в таких ситуациях является наличие высококвалифицированных специалистов и современной технической оснащенности стационара [15, 16]. Имеются работы, описывающие проведение лазерной литотрипсии в сроке беременности 22 нед, при успешном исходе операции в 91% случаев [18, 20]. Особое значение приобретают операции у пациенток с МКБ единственной почки или нефролитиазом почечного трансплантата в случае отказа пациенток от прерывания беременности. Имеется описание случаев нефростомии почечного трансплантата при МКБ последнего и дальнейшего благоприятного исхода беременности [14].
Если показания к операции возникают в позднем сроке беременности, целесообразно первоначально произвести родоразрешение пациентки, а потом проводить операции на почке или мочеточниках.
Родоразрешение пациенток с МКБ обычно не представляет трудностей и производится через естественные родовые пути. Некупирующаяся почечная колика в поздних сроках беременности может стать показанием к родоразрешению пациентки, а при неготовности родовых путей к родам показанием к кесареву сечению.
В послеродовом периоде следует проводить профилактический курс антибактериальной терапии, учитывая высокий риск развития инфекционно-воспалительных осложнений [5].
Для лечения МКБ после родов может быть использована дистанционная ударно-волновая литотрипсия или другие операции на почке и мочевыводящих путях, выбор которых зависит прежде всего от конкретной клинической ситуации.
Следует иметь в виду, что хирургическое лечение МКБ не является этиотропным, так как причина камнеобразования остается.
Таким образом, МКБ не является противопоказанием к пролонгированию беременности, за исключением случаев почечной недостаточности, и неосложненная МКБ, как правило, не оказывает существенного влияния на течение беременности и состояние плода. В случае присоединения инфекционных осложнений риск развития гестоза, прерывания беременности, фетоплацентарной недостаточности и перинатальной заболеваемости существенно возрастает. При обтурационных, септических осложнениях показаны оперативные вмешательства, объем которых решается строго индивидуально.