высокое давление при низком пульсе что это значит
Что такое брадикардия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алексеева Ю. М., терапевта со стажем в 22 года.
Определение болезни. Причины заболевания
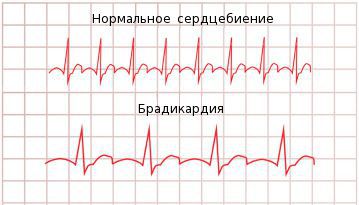
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Краткое содержание статьи — в видео:
Термин «брадикардия» образован от греческих слов: «брадис» — медленный и «кардиа» — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Патогенез брадикардии
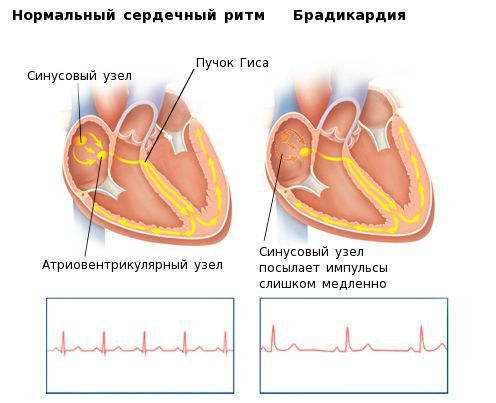
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
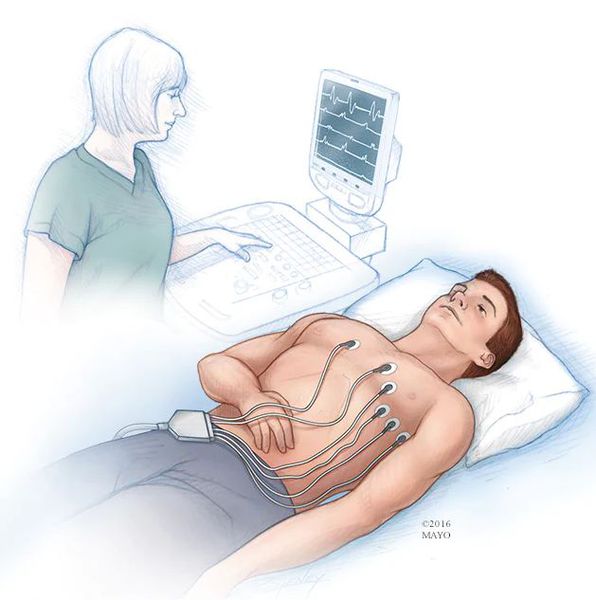
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.
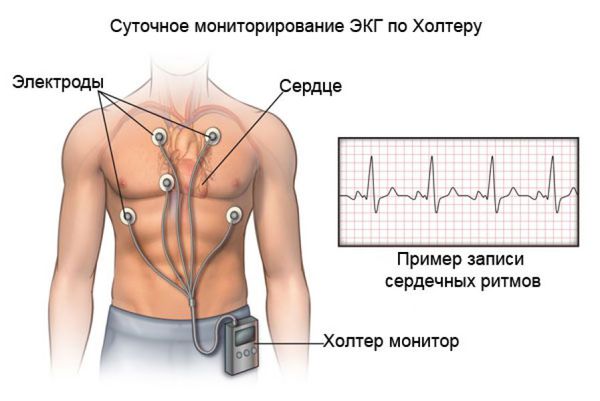
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую «симптомную брадикардию», которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
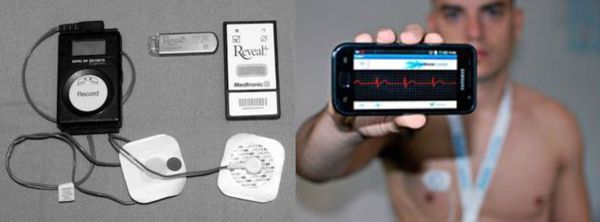
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
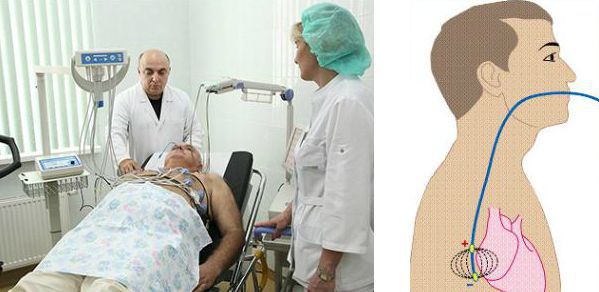
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.
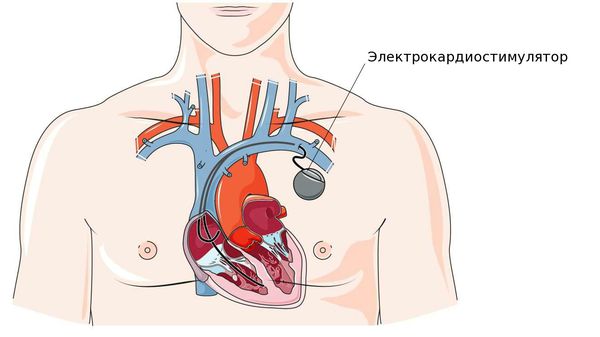
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Низкий пульс и высокое давление
Низкий пульс и высокое давление
Но недостаточно просто измерять показатели, важно понимать их значение, различать норму и отклонения от нее. А самое важное, нужно уметь правильно оказать себе помощь – ведь, например, для снижения давления нельзя использовать гипотензивные препараты, потому что они вызовут еще большее уменьшение частоты биения сердца. А средства для ускорения пульса приведут к повышению артериального давления. Что же делать в этом случае?
Если ваши опасения подтвердились, то специалисты обычно выделяют несколько причин:
• Отклонения в работе щитовидной железы
• Слабость синусового узла, блокада сердца
• Различные патологии сердца
• Эндокардит
• Вегетативная дистония
Кроме того, такое бывает у гипертоников при смене температурного режима или вообще хронической усталости. Так что старайтесь больше отдыхать.
Как же понять, что у вас появились отклонения, если вы не пользуетесь тонометром или датчиком сердечного ритма каждый день? Повышенное давление обычно проявляется в виде головной боли, шума и, иногда, покраснения лица. Симптомы при низком пульсе немного отличаются, но мигрень тоже присутствует. Помимо этого бывают еще головокружения, потеря сознания и рвота.
При обнаружении у себя признаков пониженного пульса и, наоборот, повышенного давления настоятельно рекомендуется обратиться к специалисту, поскольку такие симптомы могут привести к недостаточному кровоснабжению мозга и органов человека, что, в свою очередь, нарушает работу всего организма.
Низкое давление и высокий пульс: что делать
Низкое давление: причины, возможные патологии, первая помощь
Если у человека наблюдаются высокий пульс (научные названия – тахикардия, учащенный пульс) или низкий пульс (научные названия – замедленный пульс, брадикардия) на фоне низкого давления, ему необходимо пройти комплексное обследование, так как эти сочетания нередко указывают на серьезные проблемы со здоровьем. Начните с посещения терапевта. После постановки точного диагноза врач порекомендует, что нужно делать для улучшения самочувствия и лечения выявленной патологии.
Низкое давление и учащенный пульс после приема кофе или алкоголя
Причин, при которых пульс учащается, но при этом падает давление, достаточно много. Такое может произойти на фоне:
Кофеин, энергетики, спиртное, никотин вызывают учащение сердцебиения, но при этом реакция каждого организма на них индивидуальна. У одних людей от кофе давление повышается, а у других снижается. Даже если появление высокого пульса и низкого давления вызвано упомянутыми выше факторами, необходимо обратиться к терапевту, так как прием кофе или курение могут усиливать проявление скрытых патологий.
Это состояние имеет приступообразный характер и развивается в большинстве случаев при волнении или перегреве. Приступ может случиться даже у спящего человека – в этом случае неприятные ощущения заставляют проснуться.
Симптомы вегетативного криза:
Наблюдателю может показаться, что человек резко опьянел: побледнел, речь стала неясной, взгляд расфокусировался, появилась шаткость походки. Эти симптомы имеют нарастающий характер, на пик криз выходит обычно через 10–15 минут после появления первых признаков.
Что делать для оказания помощи пострадавшему:
Криз может длиться от 5 минут до получаса, вызов скорой помощи в большинстве случаев не требуется. Если такие приступы случаются на фоне перегрева у внешне здорового человека, необходимо записаться к неврологу: так могут проявляться демиелинизирующие заболевания и другие патологии нервной системы. Если связи с изменениями внешней температуры нет, следует пройти обследование у кардиолога и эндокринолога.
Болезни сердца и сосудов
Сочетание высокого пульса и низкого давления зачастую указывает на застойную сердечную недостаточность. В этом случае наблюдается слабость сердечных сокращений, которая частично компенсируется повышением их частоты. Потому давление будет низким, но пульс высоким. Обратите внимание: без лечения эта патология со временем приводит к инфаркту.
Высокий пульс и низкое давление могут быть обусловлены и атеросклерозом. Из-за образования холестериновых бляшек или стеноза сопротивление артерий возрастает, из-за чего сердечной мышце требуется больше сокращений для перекачивания крови.
Одним из проявлений болезни, связанной с повышенной выработкой гормонов щитовидной железы, является высокое количество сердечных сокращений. При этом у части пациентов показатели давления низкие, а не повышенные.
На развитие гипертиреоза могут указывать:
При наличии этих симптомов требуется пройти обследование у эндокринолога.
Нарушение выработки кортизола и других кортикостероидов
Патологии надпочечников, в том числе болезнь Аддисона, приводят к снижению выработки гормона кортизола, который влияет на тонус сосудов. Организм компенсирует возникающую из-за этого недостаточность кровообращения увеличением частоты сердечных сокращений.
Учащение пульса и низкое давление иногда бывают связаны и с высоким уровнем кортизола. Повышенная выработка этого гормона может быть следствием опухолей гипофиза или надпочечников.
Диабет и другие заболевания эндокринной системы
Высокий пульс и низкое давление иногда говорят и о таком распространенном и опасном нарушении, как диабет. Часто больные в течение долгого времени не знают о своем диагнозе, что приводит к ускоренному развитию болезни из-за отсутствия лечения.
Заподозрить наличие диабета позволяют следующие признаки:
Низкое давление и низкий пульс: что делать
Сочетание низкого давления с низким пульсом может быть вызвано разными причинами:
Таким образом, при низком давлении в сочетании с изменениями пульса нельзя заниматься самолечением. Такие состояния могут быть признаками опасных патологий, каждая из которых лечится по-своему. Необходимо записаться на прием к врачу и начать обследование.
Что вызывает высокое давление и низкий пульс
Как может сочетаться высокое давление и низкий пульс? Люди, страдающие гипертонией, иногда с удивлением обнаруживают снижение частоты биения сердца при повышенном давлении. Как правило, при таком состоянии сердечная мышца, наоборот, сокращается интенсивнее. Лекарственные препараты, которые принимают гипертоники для снижения давления, снижают и частоту пульса. Повышающие частоту пульса препараты могут вызвать скачок давления. Что делать в такой ситуации и как можно нормализовать показатели? С чем связаны такие симптомы? Не являются ли они признаком патологии сердечно-сосудистой системы?
Какое давление считается повышенным
Какой пульс считается критически низким
Врачи считают пульс в 50 ударов за минуту патологически низким. Такое значение может быть признаком нарушений в работе сердечно-сосудистой системы.
Для выявления причин критичного понижения ритма пульса нужно обратиться к врачу-кардиологу. Чаще всего уменьшение частоты ударов сердца вызывает пониженное давление. Но вполне возможны и другие причины. Например, дисфункция сердца, его повреждение или нарушения в работе других систем и органов.
Признаки высокого давления при редком пульсе
Если ритм пульсации снижен несильно, человек будет ощущать только признаки высокого давления. Больной может жаловаться на головную боль, шум в ушах, одышку, жар, покраснение лица, тошноту.
Он может не догадываться о пониженном ритме сердцебиения. Обнаружить слабый пульс в таком случае возможно лишь в результате измерения давления с помощью электрического тонометра, который автоматически определяет пульс.
Если частота пульса снижена значительно, ниже 50 ударов в минуту, у больного может кружиться голова. Он может потерять сознание.
Почему при высоком давлении появляется низкий пульс
Существует несколько причин, вызывающих состояние, при котором у человека поднимается АД, а ритм сердечных сокращений замедляется:
Патологии сердца
Что нужно делать
Прежде всего нужно выяснить, не являются ли случайными показатели. Чтобы это узнать, необходимо провести несколько измерений подряд, затем повторить процедуру еще дважды в течение дня.
Если есть сомнения в работоспособности аппарата для измерения АД, нужно произвести повторные измерения с помощью другого аппарата.
Если показатели подтвердились, необходимо выяснить причины такого состояния. Поскольку вызвать его могут различные заболевания, многие из которых серьезны и опасны, нужно безотлагательно посетить врача.
Если наблюдается низкий пульс при высоком давлении, а состояние человека тяжелое, стоит вызывать скорую помощь. В ожидании приезда врача больному лучше прилечь. Если есть возможность, на воротниковую зону, поясницу или икры ног можно положить горчичники или теплый компресс.
Никаких препаратов принимать не стоит. Возможно, именно прием препаратов спровоцировал такое состояние. Приняв дозу повторно, можно серьезно усугубить положение.
Врач-кардиолог назначит электрокардиограмму и наблюдение за АД или проведет холтеровское мониторирование сердечной мышцы. Также больному сделают ультразвуковое исследование сердца, эхокардиографию, велоэргометрию.
Одновременно с исследованием работы сердечно-сосудистой системы больному сделают анализ крови на уровень гормонов. Проведут ультразвуковое исследование щитовидной железы.
Врач изучит историю болезни и назначенное ранее лечение. Возможно, причиной появления такого состояния стало некорректно подобранная терапия.
В зависимости от результатов обследования врач назначит лечение.
О нормах пульса рассказал доктор Шишонин
Высокое давление и низкий пульс: 3 возможные причины такого состояния
Чем опасно состояние высокого давления с низким пульсом. В этом случае возникает риск дефицита кровоснабжения в головном мозге и других внутренних органах. Особенно сильно рискую пострадать при этом пожилые люди, имеющие ослабленные сосуды.
Высокое давление и низкий пульс не всегда означают патологию, но все же, если такое состояние возникает внезапно у здорового человека, нужно обратиться к врачу При снижении пульса до 30 ударов в минуту вероятнее всего человек потеряет сознание, и ему может потребоваться искусственное дыхание.
Почему при повышенном давлении может наблюдаться низкий пульс? У гипертоников снижение пульса может произойти в условиях резкой смены температуры окружающей среды – например, при выходе зимой на улицу. Также подобное состояние может наблюдаться у людей, страдающих от хронической усталости и повышенных нагрузок на организм.
Но в перечисленных выше обстоятельствах одновременное повышение давления и понижение пульса является временным состоянием. Если же при измерении давления 3-4 раза в сутки цифры вам показали его повышение вместе с понижением пульса, то это может говорить о том, что за подобным состоянием скрываются патологические причины.
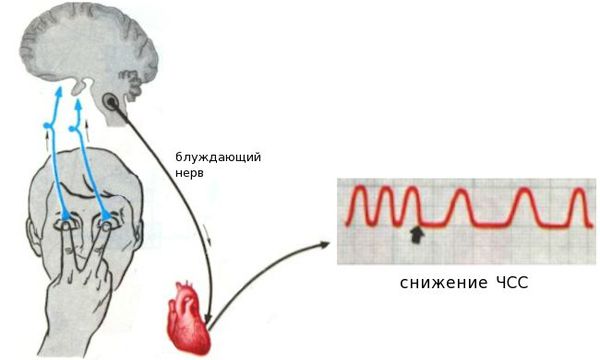
Рефлекс Кушинга. Данный рефлекс является результатом реакции организма на повышение внутричерепного давления. Чтобы предотвратить слишком высокое давление в черепе, организм посылает сигналы в сердце, замедляющие частоту сердечных сокращений.
Рефлекс Кушинга – это очень опасное состояние, сигналящее об отеке головного мозга. Если внутричерепное давление, возникающее из-за этого, становится слишком значительным, мозг может сильно пострадать, для человека возникает реальная гроза смерти.
Рефлекс Кушинга могут вызывать следующие причины:
Проблемы с сердечной проводимостью. Сердце имеет свою собственную электрическую (проводящую) систему. Низкая частота пульса иногда является индикатором проблем с этой системой сердца в связи с повреждением, рубцеванием или перенапряжением тканей миокарда.
Электрическая система сердца повреждается при хронически высоком кровяном давлении. Другие причины ее повреждения включают курение, злоупотребление алкоголем или старение сердца.
Когда обратиться к врачу? Следует немедленно обратиться к врачу, если наряду с низким пульсом и высоким кровяным давлением наблюдаются следующие симптомы: