выпирают колени вперед что делать
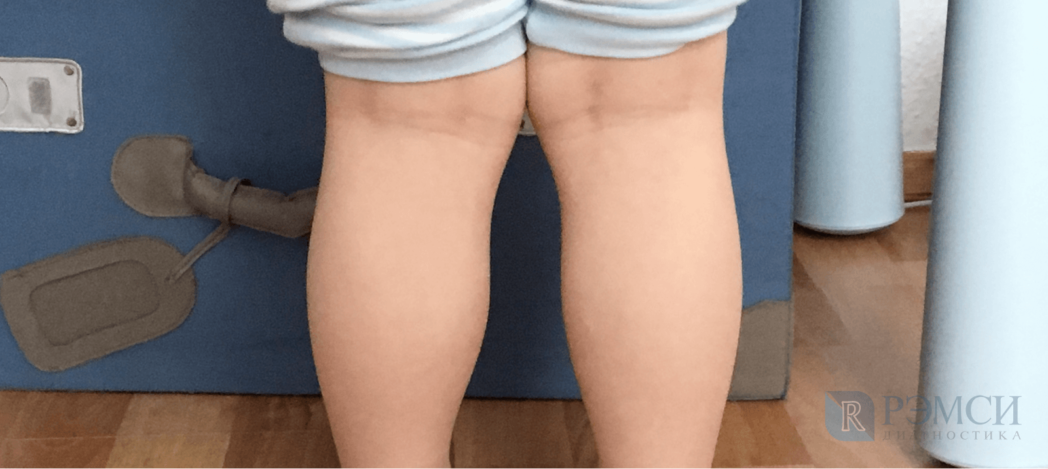
Некрасивые кривые колени: что делать?
Пахилин Дмитрий Викторович
Пластический хирург. Заведующий отделением пластической хирургии
Нередко именно коленная область создает нежелательный визуальный эффект и впечатление о кривизне ног. В статье подробно говорим о том, как исправить кривые колени, а когда этого делать не следует.
Красота ног определяется преимущественно двумя параметрами:
В чем причина кривых коленей?
Искривления ног и коленей в частности принято делить на две больших группы:
В этом случае кости нижних конечностей сами по себе достаточно ровные и имеют правильную форму. А очертания ног искажаются за счет избыточного или, наоборот, недостаточного объема мягких тканей на бедрах и/или голенях.
Более серьезный случай. Здесь искаженную форму имеют сами кости, которые формируют коленный сустав. Такие деформации могут быть двух видов: варусные (О-образные), когда правое и левое колено вообще не смыкаются, и вальгусные (Х-образные), когда они чрезмерно сходятся друг с другом.
Причиной того, почему колени смотрят в разные стороны или, наоборот, прилегают друг к другу слишком плотно, при истинной кривизне являются генетические особенности скелета. Такие нарушения могут быть и последствием некоторых патологий, например, рахита. Одновременно нельзя забывать, что у маленьких детей разнонаправленность коленных суставов — физиологическая норма. В возрасте до 1 года почти у каждого ребенка наблюдается варусное искривление. Примерно к 3 годам оно переходит в вальгусную деформацию, а к 5–6 ноги выравниваются.
Как определить тип искривления?
Самый надежный метод различить ложную и истинную кривизну — рентгенографическое исследование нижних конечностей. Эта методика позволит визуализировать костные и суставные структуры и даст ответ: искривлены на самом деле кости ног или нет. Это важно, ведь ложная кривизна является прежде всего эстетическим недостатком и не влияет на состояние здоровья человека. А вот истинная способна менять походку и осанку, что в более зрелом возрасте может провоцировать появление патологий суставов.
Как исправить нарушение?
Прежде всего следует выяснить — ложное это искривление или истинное. Первое обусловлено неправильным распределением мягких тканей. А значит, его можно скорректировать дозированными и грамотно подобранными физическими нагрузками. То есть попросту прокачать те или иные мышцы, чтобы они придали ровные очертания бедрам, коленным суставам и голеням.
Но в случае истинной деформации спортивные упражнения или массажные техники бесполезны. Ведь ни одна из них не может повлиять на геометрическую форму твердых и прочных костных структур. Поэтому в данном случае единственный эффективный способ избавиться от «страшных коленей» — хирургическое вмешательство. Стоит учесть, что и здесь поможет не всякая операция. Например, нередко можно увидеть рекламные объявления клиник, которые обещают решить проблему при помощи круропластики. Данное вмешательство подразумевает установку в мягкие ткани голени силиконовых имплантатов или трансплантацию туда жировой ткани самого пациента. Однако так можно изменить лишь объем голеней, но не исправить искривление костей. По сути, круропластика просто маскирует имеющийся недостаток.
Операция, позволяющая действительно выпрямить коленные суставы, проводится при помощи аппарата Илизарова. Выполняют ее под общим наркозом, фиксируя систему на костях нижних конечностей. А затем их постепенно выравнивают, прикладывая точно рассчитанное усилие к спицам аппарата. Выпрямление проходит достаточно медленно, а все лечение длится 2–4 месяца.
Что делать с деформацией коленного сустава?
Рассказываем о причинах, способах диагностики и методах лечения деформации коленных суставов.
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
Заболевание делится также по степени проявления:
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Хондромаляция у детей и подростков, занимающихся спортом: на заметку родителям.
К сожалению, хондромаляция, о которой не раз писалось на этом сайте, — проблема, с которой сталкиваются не только профессиональные спортсмены, но даже и не только люди, ведущие очень активный образ жизни. Такой недуг, как хондромаляция, может подстерегать нас даже в обычной бытовой жизни, и поражать тех, чей темпоритм весьма размеренный и отнюдь не экстремальный. Эксперты спорят, является ли низкая физическая активность возможностью уберечься от хондромаляции, и приходят к выводу, что ни чрезмерные нагрузки, ни режим покоя сами по себе не являются залогом того, что хондромаляция вас не коснется. Все зависит от того, в каком состоянии находится колено, и каким образом дозируются и подаются нагрузки.
Допустим, с профессиональным спортом все ясно. Хондромаляция, которая еще носит второе название «колено бегуна», более всего бегунам и свойственна. Очень часто подобный диагноз получают и люди, профессионально занимающиеся греблей. Есть и другие виды спорта, приверженцы которого знакомы с хондромаляцией не понаслышке. В бытовой жизни с болезнью сталкиваются молодые женщины (так происходит по физиологическим причинам: вследствие особого строения женский сустав терпит большую нагрузку), а особенно беременные женщины, когда их вес может повышаться на 20% от обычной массы и выше. А вообще медики пришли к выводу, что о хондромаляции той или иной степени (возможно, зарождающейся и не выраженной) можно говорить практически у всех людей. Но есть особенная категория пациентов, о болезни которых всегда говорят отдельно. Это дети и подростки. И если мы говорим о хондромаляции надколенника, то в первую очередь это дети, которые занимаются различными видами спорта. Именно они находятся в группе риска, ведь их растущие суставы терпят нагрузки, в то время как родители обычно полностью полагаются на тренерский опыт и даже не задумываются о том, а нет ли зарождающихся проблем с коленями у их чада. Спортивных детей в нашей стране немало, практически каждый второй ходит на спортивную секцию. Отсутствие разминки, непродуманные нагрузки, невнимательность детей может приводить к различным травмам, заметным или подспудно развивающимся, которые обязательно дадут о себе знать позже, если их вовремя не выявить.
Диагностика осложняется тем, что дети, как правило, не могут толком рассказать, что и как у них болит, а зачастую и вообще не обращают на это внимание. Поэтому родители, видя интерес своего малыша к какому-либо виду спорта, должны обязательно найти информацию о том, каким образом должен быть организован «вход» в этот спорт, как должна строиться тренировка. А после этого следует посетить пару занятий, чтобы посмотреть, аналогичным ли образом поступает тренер. Если на элементарные спортивные правила в секции не обращают внимания, то следует поискать другое место: здоровье всегда важнее, чем такие удобства, как близкая расположенность секции от дома и т.д. Что нужно знать родителям? Опорно-двигательный аппарат ребенка находится в постоянном развитии. Это является фактором риска получения многих травм. А в совокупности со спортивными нагрузками заставляет родителей быть особенно внимательными. У детей не только бывают все виды травм, которые встречаются у взрослых спортсменов, но и случаются травмы, для взрослых не свойственные. Затруднительна вследствие наличия эпифизарных зон роста и диагностика детских травм. Невозможно выделить травмы, характерные для определенного возраста: тут дело зависит именно от зрелости опорно-двигательного аппарата. Хондромаляция надколенника требует обязательного обращения к травматологу. Обычно с этим не затягивают, так как данная болезнь сопровождается болью в передней поверхности переднего сустава.
И еще один важный аспект: при наличии аномалии развития опорно-двигательного аппарата риск получения травм многократно возрастает. К сожалению, в современной России очень много недообследованных с этой точки зрения детей, занятия спортом которым могут быть вредными. Проявляйте к свои чадам больше внимания, тогда ни ферматрон, ни вмешательства в суставы, ни долгие походы по врачам будут не нужны. Первая линия защиты детей от болезней это все-таки родители, которые и должны собирать данные для врачей, если его консультации все-таки понадобятся.
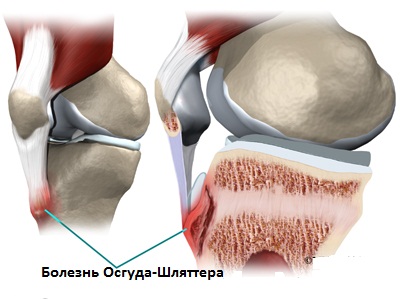
Болезнь Осгуда-Шляттера
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Среди большого количества остеохондропатий самой парадоксальной является болезнь Осгуда-Шляттера. Синдром бугристости большеберцовой кости, связанный с чрезмерными физическими нагрузками, встречается только в подростковом и юношеском возрасте. В большинстве случаев патология разрешается спонтанно, по окончанию роста костей. Однако до этого времени пациенту необходимо обеспечить соответствующее лечение и грамотную реабилитацию.
Рассказывает специалист ЦМРТ
Дата публикации: 07 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения болезни Осгуда-Шляттера
Остеохондропатия бугристости большеберцовой кости обуславливается незрелостью костной ткани растущих структур скелета. В большинстве случаев синдром развивается у подростков 10-15-18 лет, активно занимающихся спортом (хоккеем, футболом, баскетболом, фигурным катанием, гимнастикой, волейболом и пр.). Для взрослых болезнь Осгуда-Шляттера не характерна.
Основная причина патологического состояния — чрезмерное растяжение и надрыв сухожилия коленной чашечки в области эпифиза (конечного отдела) большеберцовой кости. Подобную травму может спровоцировать падение или часто повторяющаяся микротравматизация, связанная с физическими нагрузками.
Симптомы остеохондропатии бугристости большеберцовой кости
Самые типичные проявления синдрома: отечность и болезненность, локализующиеся чуть ниже надколенника. Боль, возникающая чаще только в одном колене, усиливается после физических нагрузок и утихает в состоянии покоя. При пальпации определяется напряженность близлежащих мышц и выраженное увеличение апофиза (окостеневшего бугристого отростка, расположенного рядом с эпифизом большеберцовой кости). Если в патологический процесс вовлекается суставной хрящ, пациенты жалуются на нарушение двигательной функции коленного сустава. Системные осложнения при болезни Осгуда-Шляттера отсутствуют.
Стадии остеохондропатии
Дистрофически-некротический процесс в зоне бугристости большеберцовой кости условно подразделяется на 5 стадий:
Диагностика
Диагноз устанавливается на основании комплексных обследований. Они включают:
Самым высокочувствительным способом выявления патологических изменений апофиза в быстрорастущих костных структурах признана магнитно-резонансная томография. Безопасное и атравматичное исследование дает объективную оценку состоянию близлежащих мягкотканных и хрящевых структур, выявляет ранние бессимптомные трансформации, невидимые на рентгене, позволяет выбрать самый оптимальный метод лечения и проанализировать его результаты.
Болезнь Осгуда-Шляттера
И хотя болезнь Осгуда-Шлаттера чаще встречается у мальчиков, гендерный разрыв сужается по мере вовлечения девочек в занятия спортом. Болезнь Осгуда-Шлаттера болезнь поражает больше подростков занимающихся спортом (в соотношение один к пяти).
Возрастной диапазон заболеваемости имеет гендерный фактор так, как у девочек половое созревание наступает раньше, чем у мальчиков. Болезнь Осгуда-Шлаттера обычно возникает у мальчиков в возрасте от 13 до 14 лет и у девочек в возрасте от 11 до 12 лет. Заболевание обычно проходит само по себе по мере того как прекращается рост костной ткани.
Симптомы
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя:
Боли варьируют в зависимости от каждого индивида. У некоторых может быть только легкая боль при выполнении определенных видов деятельности, особенно при выполнение бега или прыжков. У других же боль может быть постоянной и изнурительной. Как правило, болезнь Осгуда-Шлаттера развивается только в одном колене, но иногда может иметь место в обоих коленях. Дискомфорт может быть длительностью от нескольких недель до нескольких месяцев и может повторяться, пока ребенок не перестает расти.
Причины
Факторы риска
Возраст
Болезнь Осгуда-Шляттера происходит во время полового созревания и роста организма. Возрастной диапазон разный у мальчиков и девочек, потому что созревание у девочек начинается раньше. Обычно болезнь Осгуда-Шлаттера развивается у мальчиков в возрасте 13-14 лет а у девочек в возрасте 11-12 лет. Возраст диапазоны отличаются от секса, потому что девочки испытывают полового созревания раньше, чем у мальчиков.
Болезнь Осгуда-Шляттера чаще встречается у мальчиков, но гендерный разрыв сокращается, так как постепенно все больше девочек занимаются спортом.
Занятия спортом
Болезнь Осгуда-Шляттера встречается у почти 20 процентов подростков, которые участвуют в спортивных состязаниях в то время, как только в 5 процентах случаев у подростков, не занимающихся спортом. Заболевание возникает в основном при занятиях такими видами спорта, где требуется много прыжков бег изменения траектории движения. Это, например:
Осложнения
Осложнения болезни Осгуда-Шлаттера встречаются редко. Они могут включать хроническую боль или локальную припухлость, которая хорошо поддается лечению холодными компрессами и приему НПВС. Нередко, даже после того, как симптомы исчезли, может остаться костная шишка на голени в области припухлости. Эта шишка может сохраняться в той или иной степени на протяжении всей жизни ребенка, но это обычно не нарушает функцию колена.
Диагностика
Для диагностики большое значение имеет история заболевания и врачу необходима следующая информация:
Для диагностики болезни Осгуда-Шлаттера болезни, врач проведет осмотр коленного сустава ребенка, что позволит определить наличие отека, болезненности, покраснения. Кроме того, будет оценен объем движений в колене и бедре. Из инструментальных методов диагностики чаще всего применяется рентгенография коленного сустава и голени, позволяющее визуализировать область прикрепления сухожилия надколенника к большеберцовой кости.
Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Медикаментозное лечение заключается в назначении болеутоляющих, таких как ацетаминофен (тайленол и др.) или ибупрофен. Физиотерапия позволяет уменьшить воспаление снять отечность и боли.
ЛФК необходимо для подбора упражнений, растягивающих четырехглавую мышцу и подколенные сухожилия, что позволяет снизить нагрузку на область прикрепления сухожилия надколенника к большеберцовой кости. Упражнения на усиление мышц бедра помогают также стабилизировать коленный сустав.
Изменение образа жизни
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.