второй скрининг при беременности что включает в себя
УЗИ во втором триместре беременности: все об исследовании
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?fit=828%2C550&ssl=1″ />
Согласно требованиям Министерства Здравоохранения Российской Федерации, УЗИ детородных органов женщины, размеров и органов плода — обязательная часть скрининга второго триместра беременности. Проходить это обследование нужно с 18-й по 21-ю неделю беременности. УЗИ во втором триместре — последний шанс определиться с патологиями беременности.
Сроки планового и внепланового УЗИ во втором триместре, показания
Задачи второго УЗИ — проконтролировать развитие будущего ребенка и оценить потенциальные риски преждевременных родов.
узи второго триместра беременности
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?fit=828%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?resize=897%2C596″ alt=»узи во втором триместре беременности» width=»897″ height=»596″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?w=897&ssl=1 897w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?resize=828%2C550&ssl=1 828w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/uzi-vtorogo-trimestra-beremennosti.png?resize=768%2C510&ssl=1 768w» sizes=»(max-width: 897px) 100vw, 897px» data-recalc-dims=»1″ />
Второй триместр беременности продолжается 14 недель с 12-й по 28-ю. В этот период проводятся два вида исследования:
Показания для дополнительного скрининга УЗИ:
Внескрининговое УЗИ во втором триместре назначается акушером-гинекологом и опасности ни для беременной, ни для плода не представляют. Делать УЗИ плода можно столько раз, сколько это необходимо.
Задачи УЗИ второго триместра
Осмотр органов беременной ставит перед собой такие цели:
Фетометрические данные плода
Все эти данные позволяют констатировать наличие или отсутствие патологий или аномалий развития у плода и, при возможности, ликвидировать их медикаментозным способом.
Подготовка и проведение УЗИ во втором триместре
От беременной не требуется специальной подготовки — прийти на УЗИ можно в любое время — оно обязательно состоится. Но для комфортного прохождения процедуры ультразвукового исследования стоит придерживаться нескольких простых рекомендаций:
Процедура проходит в привычных рамках. Беременная лежит на спине на кушетке, врач безболезненно водит датчиком по ее животу, предварительно смазанному вазелином, касторовым маслом или глицерином. Смазка обеспечивает более плотное соприкосновение датчика с телом. Все эти средства абсолютно безопасны.
Продолжительность исследования в среднем – около 20 минут.
Что показывает УЗИ второго триместра
Узи плода, выполненное на современном аппарате, позволяет увидить практически все, что может интересовать врача на данном этапе.
Плацента
Ее размещение относительно выхода матки дает основания констатировать предлежание, низкое расположение или нормальное положение ребенка. В первых двух случаях необходимо принимать меры и оптимизировать образ жизни беременной, а также пройти внеплановое ультразвуковое обследование через 5-7 недель.
При обнаружении отслойки плаценты беременной необходима экстренная госпитализация.
Околоплодные воды, пуповина
Их количество – величина динамичная, поэтому при тревожных показателях необходимо контролировать ситуацию, делая внеплановые УЗИ. Маловодие может свидетельствовать о начавшемся подтекании вод или отсутствии почек у плода. Многоводие служит показателем резус-конфликта или внутриутробной инфекции. О последней свидетельствуют и хлопья в составе вод, хорошо видимые на УЗИ.
Пуповина. Исследуя ее, специалист подсчитывает сосуды, фиксирует петли и количество обвитий.
Матка, шейка матки
Шейку матки обследуют для исключения таких патологий, как как истмико-цервикальная недостаточность и преждевременное открытие внутреннего зева. Нормальная длина этого органа на этом сроке составляет 35 миллиметров, нижняя грань для первой беременности – 33 и для повторных – 22 миллиметра.
Размеры плода, лицевые структуры, внутренние органы плода
Такие фетометрические данные плода, как окружность головки,длина костей бедер, локтей, диаметр грудной клетки, размер хребта, обхват живота, масса тела и общий рост позволяют определить, отвечают ли его размеры нормам этого периода. Специалист может дать оценку темпам его развития и диагностировать его внутриутробную задержку. Полученные результаты дают основания фиксировать патологии и врожденные пороки.
плод 12 недель на узи 2 триместр
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?resize=891%2C593″ alt=»плод 12 недель на узи 2 триместр» width=»891″ height=»593″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?w=891&ssl=1 891w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?resize=826%2C550&ssl=1 826w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/10/plod-12-nedel-na-uzi-2-trimestr.png?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 891px) 100vw, 891px» data-recalc-dims=»1″ />
Лицо ребенка врач рассматривает на наличие показателей, свидетельствующих о синдроме Дауна: раскрытая ротовая полость и высунутый язык, большой промежуток между глазницами. Кроме этого, исследование глазниц выявляет циклопию или анофтальмию, губ и неба — «волчью пасть» или «заячью губу».
Изучение форм и структур внутренних органов уже вполне развитого плода направлено на выявление различных аномалий:
На предмет аномалий проводится исследование печени, пищеварительных органов, почек, мочевого пузыря и диафрагмы.
Подробная расшифровка, нормы и патологии: расшифровка УЗИ второго триместра беременности
Заключение УЗИ этого периода содержит такие сокращения и аббревиатуры:
Размер указывается в миллиметрах, вес в граммах.
Скрининг 2 триместра беременности
УЗИ во 2 триместре показано всем будущим мамам, поскольку может предоставить врачу более детальную информацию о состоянии плаценты, матки и развитии плода. Второй ультразвуковой скрининг выполняется на том сроке, когда органы малыша хорошо сформированы, и их уже можно хорошо рассмотреть. Вкупе с биохимическим анализом крови, исследование позволяет установить, насколько в целом благоприятно протекает беременность.
2 скрининг при беременности более чем информативен с точки зрения диагностики хромосомных аномалий плода. Во время сканирования специалист производит все замеры, необходимые для выявления всех основных врожденных пороков развития. На втором УЗИ врач отмечает следующие физические параметры:
При удовлетворительных результатах второго скрининга потребность в инвазивных методах определения аномалий ДНК отсутствует. По желанию в этом триместре будущие родители могут обратиться к безопасным методикам УЗИ Panorama, Veragene и Veraсity.
Повторный УЗИ скрининг дает врачу пронаблюдать за динамикой формирования сердечно-сосудистой системы, почек, печени и других внутренних органов малыша.
Во 2 скрининге есть важный психологический момент беременности. В это время врач уже может определить пол ребенка, что является радостным событием для пациентки. Эта информация поможет будущим родителям подготовиться к появлению в семье мальчика или девочки.
Когда делают второй УЗИ скрининг?
На сегодняшний день скрининг 2 триместра рекомендован всем женщинам с 19-ой по 22-ю неделю беременности. Этот срок оптимален для всестороннего обследования плода и репродуктивных органов беременной.
Как проходит скрининг?
УЗИ второго триместра проводится в любом филиале сети «Медок». Процедура осуществляется трансабдоминальным методом. Пациентка снимает верхнюю часть одежды и ложится на спину. Для большего комфорта можно согнуть ноги в коленях и найти удобное положение тела. Врач наносит на живот беременной медиагель и начинает мягкое сканирование датчиком. Пациентка также может наблюдать за двумерным изображением малыша в утробе (при стандартном 2D УЗИ).
Что может показать исследование
Патологии, которые могут быть выявлены с помощью второго скрининга:
замершая беременность (диагностируется в комплексе с измерением частоты сердечных сокращений или ЧСС);
патологии плаценты и кровообращения в ней (фетоплацентарная недостаточность);
маловодие или многоводие (недостаток или избыток амниотических вод);
синдромы и другие нарушения развития плода:
Показания
Несмотря на то, что скрининг рекомендуется всем беременным на 2 триместре, существует ряд особых показаний. В группу риска включены пациентки:
Ограничений к проведению исследования в любом триместре нет.
Подготовка
Для того, чтобы результаты второго скрининга были максимально достоверными, следует соблюдать ряд правил и ограничений. Накануне УЗИ стоит отказаться от употребления газированных напитков, исключить из рациона бобовые, белокочанную капусту и другие продукты, вызывающие повышенное газообразование. Излишек газов в кишечнике может помешать врачу и снизить информативность обследования.
Расшифровка
После того, как процедура второго скрининга будет закончена, врач подготовит протокол и выдаст на руки заключение. Все важные замечания и комментарии будут предоставлены по ходу диагностики. Окончательную расшифровку результатов УЗИ производит акушер-гинеколог. Неудовлетворительные или пограничные значения параметров плода во втором триместре требуют консультации специалиста по генетике.
Нормальные значения роста и веса плода:
Примерная длина носовой кости на 20 неделе: 7 мм. Норма БПР:
Пренатальный скрининг
Поделиться:
— С малышом все в порядке? — спрашивают женщины, разглядывая на экране пятимиллиметровый эмбрион.
— Да, пока все хорошо. Размеры плодного яйца и эмбриона соответствует сроку, есть красивый желточный мешок, но более точную информацию мы получим несколько позже.
— На скрининге?
— Да, на скрининге.
Само слово «скрининг» во время беременности порождает некоторую путаницу. Скрининги во время беременности бывают разные. Мы уже обсуждали скрининг на гестационный сахарный диабет, скрининг на гестационный гипотиреоз, пришло время обсудить самый важный скрининг — на врожденные заболевания.
Какие нарушения покажет пренатальный скрининг
Некоторые заболевания отчетливо видны при проведении УЗ-диагностики на определенном сроке беременности, но часть генетических нарушений могут не иметь явных УЗ-признаков, особенно в первой половине беременности. Поэтому беременным назначают целый комплекс диагностических мероприятий, который надо провести до 22-й недели гестации.
В первую очередь выявляют самые распространенные трисомии:
Основная задача пренатального скрининга — вовремя заподозрить, что ребенок может родится больным, и предоставить женщине возможность принять решение: проводить уточняющие исследования или не проводить; продолжать вынашивать эту беременность или прервать.
Первый скрининг
Первый скрининг — самый главный. Проводится в сроке беременности от 11 недель 6 дней до 13 недель 6 дней. Скрининг включает УЗИ и биохимическое исследование двух показателей в сыворотке крови: свободной субъединицы β-ХГЧ и РАРР-А (Pregnancy-associated plasma protein-A — плазменный протеин А, ассоциированный с беременностью).
Врач УЗ-диагностики ищет аномалии развития плода и обязательно измеряет толщину воротникового пространства и наличие носовых костей (это важные маркеры, которые используют для расчета риска).
Затем все показатели загружают в компьютерную программу, указывая возраст, вес пациентки, расовую принадлежность, срок беременности, некоторые сопутствующие заболевания и особенности течения беременности, лекарственные препараты, применявшиеся во время гестации.
Компьютерная интегративная оценка этих показателей позволяет диагностировать до 90 % трисомий по 21-й хромосоме (синдром Дауна) и до 95 % трисомий по 18-й и 13-й хромосомам (синдром Эдвардса и синдром Патау). Результат представлен в виде графика и в цифрах. В РФ преимущественно используется компьютерная программа PRISCA.
Второй вариант компьютерной оценки результата — использование программы ASTRAIA, которая была разработана Институтом внутриутробной медицины (Fetal Medicine Foundation, FMF), Лондон, и всемирно известными экспертами в области гинекологии и предродовой диагностики. Для того чтобы использовать эту программу, врач должен получить сертификат FMF и купить лицензию.
Особенностью ASTRAIA является возможность добавить в программу несколько ультразвуковых параметров и данные кровотока в венозном протоке, что позволяет прогнозировать не только риск трисомий по 21-й, 13-й и 18-й паре хромосом, но и заранее предсказать вероятность развития преэклампсии — грозного осложнения беременности, которое возникает в третьем триместре.
Второй скрининг и УЗИ
Второй скрининг — это квадротест в сроке от 15 недель 6 дней до 18 недель 6 дней. Этот этап предполагает только биохимическое исследование крови: α-фетопротеин (АФП), неконъюгированный эстриол, β-ХГЧ, ингибин А. Кроме рисков трисомий квадротест позволяет заподозрить еще одну группу пороков — дефекты нервной трубки у плода.
Завершает рутинный диагностический этап ультразвуковое исследование на сроке 18–21 недель беременности.
Скрининги необходимо проводить в строго регламентированные сроки беременности. Неправильно выбранное время делает исследование совершенно неинформативным. Беременные, опоздавшие на первый скрининг, могут пройти второй. Делать и первый, и второй скрининг можно (если лечащий врач хочет получить более полную оценку ситуации), но результаты первого скрининга считаются более точными.
Обычно степень риска выражают в цифрах. Если на бланке написано, что риск Оксана Богдашевская
Скрининг 2 триместра
Беременность — волнительный этап жизни для родителей, а еще более важный для будущего малыша. В этот период закладываются и развиваются все органы. От этого зависит вся дальнейшая жизнь ребенка. Поэтому к данному этапу жизни следует относиться крайне ответственно.
Для этого мало обезопасить мать и ребенка от негативного воздействия окружающей среды. Существуют различные генетические, а также наследственные патологии, от которых невозможно обезопасить ребенка.
Для своевременного выявления отклонений развития плода, а также с целью подбора наиболее рациональной тактики лечебных мероприятий существует комплекс исследований беременных, который называется скринингом.
В вынашивании плода целесообразно регулярно проводить этот диагностический комплекс с целью оценки состояния плода, мониторинга его развития в утробе матери.
При повышенных рисках развития патологий по результатам первого обследования крайне не рекомендуется пренебрегать диагностикой во время второго триместра!
Скрининг 2 триместра беременности осуществляется спустя несколько недель с целью наблюдения за пренатальным онтогенезом малыша, а также для мониторинга и эффективности проводимого лечения, при его назначении в результате предыдущих обследований.
Когда надо делать второй скрининг
Второй комплекс исследований проводят соответственно во второй трети беременности, которая длится с 14 по 20 недели. Этот период характеризуется интенсивным увеличением массы тела плода. За эти несколько недель он вырастает с 7 до 27 см, масса вовсе увеличивается от 20 до 1200 граммов!
Наиболее оптимальный срок проведения УЗИ скрининга 2 триместра — от 16 до 18 недель беременности.
При данном обследовании замеряются также индивидуальные биометрические показатели и заполняются индивидуальные данные (рост, вес, возраст, наличие дополнительных факторов риска). Также необходимы заключения первого обследования.
Эти данные нужны для расчета комбинированного риска 2 триместра (оценка риска трисомии по 21, 18 хромосом, а также дефекта формирования нервной трубки).
Риск рассчитывается программой по специальной формуле. Благодаря этому с высокой долей вероятности оценивается возможность появления ребенка с синдромом Дауна, синдромом Эдвардса или выраженными отклонениями развития нервной системы.
При среднем или высоком риске поднимается вопрос о возможном прерывании беременности.
Отличия скрининга 1 триместра от скрининга 2 триместра
Показания к проведению 1 и 2 скрининга практически одинаковые. К ним относится наблюдение за внутриутробным онтогенезом ребенка, выявление врожденных или генетических патологий, мониторинг проводимого лечения.
Однако во время 2 обследования более четко визуализируются все структуры плода. Это обусловлено стремительным развитием малыша с 14 по 20 недели. Благодаря этому возможно более тщательное обследование, а также выявление незначительных отклонений во время пренатального онтогенеза.
Противопоказаний к осуществлению обследования нет. Диагностический комплекс абсолютно безопасен. Он не оказывает негативного воздействия на организм матери или ребенка. Это существенный приоритет перед альтернативными методами исследований.
Подготовка ко второму скринингу
Данный комплекс обследований не требует от женщины особых подготовительных мероприятий.
За 1-2 суток до забора крови врачи рекомендуют исключить жирные, жаренные, острые продукты питания, шоколад, цитрусовые, продукты-аллергены.
За 7-8 часов надо полностью отказаться от приема какой-либо пищи, т.к. забор крови осуществляется строго натощак! Разрешается пить воду без газа (не напитки или соки!).
Важным моментом перед проведением обследования является предупреждение врача о всех принимаемых препаратах. Врач примет к сведению влияние лекарственных средств на организм матери и ребенка во время исследований и сделает правильное заключение.
Перед проведением ультразвуковой диагностики необходимо еще меньшее количество подготовки. Целесообразно произвести туалет паховой области, а за 2 часа до обследования отказаться от приема газированных напитков.
Иногда врачи рекомендуют предварительно выпить 1 – 1,5 литра воды без газа с целью наполнения мочевого пузыря. Это позволяет достичь необходимого положения матки для проведения качественного ультразвукового исследования плода.
Зачем делать скрининг
Исследования с 14 по 20 недели необходимы для мониторинга развития плода, правильного формирования анатомо-физиологических структур организма. К этому периоду плод уже достаточно сформирован. Пренатальное обследование на данном этапе позволяет более точно оценить состояние здоровья, а также степень развития малыша.
Показания для проведения второго диагностического комплекса практически подобные первому (наблюдение за внутриутробным онтогенезом, выявление отклонений, патологий), однако вторая диагностика считается более точной, т.к. многие системы более сформированы, чем в первые 13 недель. Это позволяет более точно оценить структуру, зрелость, а также получить более подробную картину состояния ребенка.
Во время обследования второго триместра возможно выявление:
При выявлении таких патологий решается вопрос о дальнейшем течении беременности, о его целесообразности. Возможно прерывание беременности для сохранения здоровья матери.
Обязательно ли делать скрининг второго триместра?
Женщина может отказаться от проведения обследования, однако делать это крайне не рекомендуется.
Бытует ошибочное мнение, что пренатальные диагностические мероприятия негативно влияет на здоровье будущего малыша. Весомых доказательств этому суждению, однако, нет. Ультразвуковое исследование безопасно для матери и ребенка, не наносит здоровью плода никакого вреда. Однако посредством ультразвуковой диагностики возможно выявить отклонения развития малыша, своевременно подобрать рациональную тактику лечения. В крайне тяжелых ситуациях прервать беременность для сохранения здоровья и жизни матери.
Ультразвук не осуществляет негативного воздействия на ребенка. Отражаясь от структур различной плотности, он предоставляет врачу визуальную картину о его положении, состоянии здоровья. Некоторые режимы (напр. допплерография) позволяют оценить кровоток, сердцебиение плода в режиме реального времени.
Биохимическое исследование во втором триместре показан не всем женщинам. Его проводят по желанию беременной или по показаниям, к которым относятся:
Что входит в скрининг второго триместра
В диагностику во время 2 триместра входит УЗИ, а при необходимости — лабораторное исследование крови матери.
Цель второй диагностики — убедиться, что внутриутробное развитие протекает нормально и зрелость плода соответствует срокам.
Кровь пациентки исследуют на ХГЧ (хорионический гонадотропин — гормон, вырабатываемый специальным органом хорионом). Данный гормон необходим для естественного протекания беременности, поэтому его концентрацию в организме беременной необходимо регулярно контролировать.
Повышенные показатели этого гормона свидетельствуют о повышенном риске развития аномалий развития ребенка. Однако, повышенный ХГЧ также может возникать при многоплодной беременности, при сахарном диабете или при неправильно установленных сроках беременности.
Определяется уровень альфа-фетопротеина (белок, который вырабатывается органами желудочно-кишечного тракт, печенью плода).
Анализ на свободный эстриол (гормон, вырабатываемый плацентой и печенью ребенка), позволяет оценить состояние плода. Его снижение может указывать на наличие внутриутробной инфекции или угрозе выкидыша.
Этот комплекс лабораторных исследований называется «тройным тестом». Он является обязательным во время 2 скрининга.
Подготовка к скринингу второго триместра
Подготовка к обследованию не представляет сложностей.
Следует заблаговременно отказаться от приема жирных, острых, аллергенных продуктов. Подготовить все документы о предыдущих исследованиях, рассказать врачу обо всех сопутствующих заболеваниях.
Морально настроиться на проведение диагностики — также важный аспект. Повышенная нервозность, а также выраженные физические нагрузки могут повлиять на результаты, исказить их. Это может привести к неправильному медицинскому заключению. Поэтому важность подготовительных мероприятий не стоит недооценивать.
Цены на скрининг второго триместра
Цены на скрининг 2 триместра относительно невысокие по сравнению с другими клиниками региона.
В нашем медицинском учреждении работают врачи с большим опытом диагностики и ведении беременности. Диагностика осуществляется специалистами на современном оборудовании, которое позволяет с большой точностью оценить положение и состояние плода в пренатальном периоде, оценить степень его развития, а также выявить незначительные отклонения его развития.
Вежливый медицинский персонал, а также непринужденная обстановка оставят положительные впечатления о проведенном обследовании.
Сделать пренатальный скрининг 2 триместра в Москве платно Вы можете в нашей клинике, предварительно записавшись по телефону.
В Центре иммунологии и репродукции уже много лет успешно работает программа пренатального скрининга. Наших специалистов приглашают читать лекции на специализированных конференциях, в других клиниках. Наша лаборатория получает стабильно хорошие оценки в системе контроля качества. Специально обученные специалисты проводят расчет рисков.
Содержание
Что такое пренатальная диагностика?
Слово «пренатальный» означает «дородовый». Поэтому термин «пренатальная диагностика» означает любые исследования, позволяющие уточнить состояние внутриутробного плода. Поскольку жизнь человека начинается с момента зачатия, различные проблемы со здоровьем могут быть не только после рождения, но и до рождения. Проблемы могут быть разными:
Для выяснения состояния здоровья внутриутробного плода используются методы пренатальной диагностики, к которым относятся ультразвуковое исследование, кардиотокография, различные биохимические исследования и пр. Все эти методы имеют разные возможности и ограничения. Некоторые методы вполне безопасны, как, например, ультразвуковое исследование. Некоторые сопряжены с определенным риском для внутриутробного плода, например, амниоцентез (проба околоплодных вод) или биопсия ворсинок хориона.
Понятно, что методы пренатальной диагностики, сопряженные с риском осложнений беременности, должны применяться только в том случае, когда для их использования имеются веские показания. Для того, чтобы максимально сузить круг пациенток, нуждающихся в инвазивных (т. е. связанных с вмешательством в организм) методах пренатальной диагностики, используется выделение групп риска развития тех или иных проблем у внутриутробного плода.
Что такое группы риска?
Группами риска являются такие группы пациенток, среди которых вероятность обнаружения той или иной патологии беременности выше, чем во всей популяции (среди всех женщин данного региона). Существуют группы риска по развитию невынашивания беременности, гестоза (позднего токсикоза), различных осложнений в родах и т. д. Если женщина в результате обследования оказывается в группе риска по той или иной патологии, это не означает, что данная патология обязательно разовьется. Это означает только то, что у данной пациентки тот или иной вид патологии может возникнуть с большей вероятностью, чем у остальных женщин. Таким образом, группа риска не тождественна диагнозу. Женщина может находиться в группе риска, но никаких проблем в течение беременности может не быть. И необорот, женщина может не находиться в группе риска, но проблема у нее возникнуть может. Диагноз же означает то, что у данной пациентки уже обнаружено то или иное патологическое состояние.
Зачем нужны группы риска?
Знание того, что пациентка входит в ту или иную группу риска, помогает врачу правильно спланировать тактику ведения беременности и родов. Выделение групп риска позволяет оградить пациенток, не входящих в группы риска, от ненужных медицинских вмешательств, и наоборот, позволяет обосновать назначение тех или иных процедур или исследований пациенткам, входящим в группы риска.
Что такое скрининг?
Слово скрининг означает «просеивание». В медицине под скринингом понимают проведение простых и безопасных исследований большим группам населения с целью выделения групп риска развития той или иной патологии. Пренатальным скринингом называются исследования, проводимые беременным женщинам с целью выявления групп риска осложнений беременности. Частным случаем пренатального скрининга является скрининг по выявлению групп риска развития врожденных пороков у плода. Скрининг не позволяет выявить всех женщин, у которых может быть та или иная проблема, но дает возможность выделить относительно небольшую группу пациенток, внутри которой будет сосредоточена бо́льшая часть лиц с данным видом патологии.
Зачем нужен скрининг пороков развития плода?
Некоторые виды врожденных пороков у плода встречаются довольно часто, например, синдром Дауна (трисомия по 21-й паре хромосом или трисомия 21) – в одном случае на 600 – 800 новорожденных. Это заболевание, так же как и некоторые другие врожденные заболевания, возникает в момент зачатия или на самых ранних стадиях развития зародыша и с помощью инвазивных методов пренатальной диагностики (биопсии ворсин хориона и амниоцентеза) может быть диагностировано на достаточно ранних сроках беременности. Однако такие методы сопряжены с риском целого ряда осложнений беременности: выкидыша, развития конфликта по резус-фактору и группе крови, инфицирования плода, развития тугоухости у ребенка и т. д. В частности, риск развития выкидыша после таких исследований составляет 1:200. Поэтому эти исследования следует назначать только женщинам высоких групп риска. К группам риска относятся женщины старше 35 и особенно старше 40 лет, а также пациентки с рождением детей с пороками развития в прошлом. Однако дети с синдром Дауна могут родиться и у совсем молодых женщин. Методы скрининга – совершенно безопасные исследования, проводимые в определенные сроки беременности, – позволяют с очень большой степенью вероятности выявить группы женщин с риском синдрома Дауна, которым может быть показано проведение биопсии ворсин хориона или амниоцентеза. Женщины, не попавшие в группы риска, не нуждаются в проведении дополнительных инвазивных исследований. Обнаружение повышенного риска развития пороков развития плода с помощью методов скрининга не является диагнозом. Диагноз может быть поставлен или отвергнут с помощью дополнительных тестов.
На какие виды врожденных пороков проводится скрининг?
В настоящее время рекомендуется проведение скрининга на следующие виды врожденных пороков у плода:
Какие виды исследований проводятся в рамках скрининга риска пороков развития у плода?
По видам исследований выделяют:
Общей тенденцией в развиитии пренатального скрининга является желание получать достоверную информацию о риске развития тех или иных нарушений на как можно ранних сроках беременности. Оказалось, что комбинированный скрининг в конце первого триместра беременности (сроки 10–13 недель) позволяет приблизиться к эффективности классического биохимического скрининга второго триместра беременности.
Ультразвуковой скрининг, используемый для математической обработки рисков аномалий плода, проводится только 1 раз: в конце первого триместра беременности.
Что касается биохимического скрининга, то набор показателей будет различным в разные сроки беременности. В сроки беременности 10-13 недель проверяются следующие показатели:
Расчет риска измерения аномалий плода, проведенный на основании измерения этих показателей, называется двойным биохимическим тестом первого триместра беременности.
С помощью двойного теста в I триместре рассчитываются риск обнаружения у плода синдрома Дауна (T21) и синдрома Эдвардса (T18), трисомии по 13 хромосоме (синдром Патау), триплоидии материнского происхождения, синдрома Шерешевского-Тернера без водянки. Риск дефектов нервной трубки с помощью двойного теста посчитать нельзя, поскольку ключевым показателем для определения этого риска является α-фетопротеин, который начинают определять только со второго триместра беременности.
Специальные компьютерные программы позволяют рассчитать комбинированный риск аномалий развития плода с учетом биохимических показателей, определяемых в двойном тесте первого триместра и результатов УЗИ, сделанного в сроки 10-13 недель беременности. Такой тест называется комбинированным с ТВП двойным тестом первого триместра беременности или тройным тестом первого триместра беременности. Результаты расчета рисков, полученные с помощью комбинированного двойного теста, гораздо точнее, чем расчеты риска только на основании биохимических показателей или только на основании УЗИ.
Если результаты теста в первом триместре указывают на группу риска хромосомных аномалий плода, для исключения диагноза хромосомных аномалий пациентке может быть проведена биопсия ворсин хориона.
По этим показателям рассчитываются следующие риски:
Такой тест называется четверным тестом второго триместра беременности или четверным биохимическим скринингом во втором триместре беременности. Усеченным вариантом теста является так называемый тройной или двойной тесты второго триместра, включающий в себя 2 или показателя: ХГЧ или свободная β-субъединица ХГЧ, АФП, свободный эстриол. Понятно, что точность двойного или двойного тестов II триместра ниже, чем точность четверного теста II триместра.
Еще одним вариантом биохимического пренатального скрининга является биохимический скрининг риска только дефектов нервной трубки во втором триместре беременности. При этом производится определение только одного биохимического маркера: α-фетопротеин
В какие сроки беременности проводится скрининг второго триместра?
В 14 – 20 недель беременности. Оптимальным сроком является 16 – 18 недель беременности.
Что такое четверной тест второго триместра беременности?
Основным вариантом биохимического скрининга второго триместра в ЦИР является так называемый четверной или квадрупл-тест, когда к определению трех вышеперечисленных показателей добавляется определение ингибина А.
Ультразвуковой скрининг в первом триместре беременности.
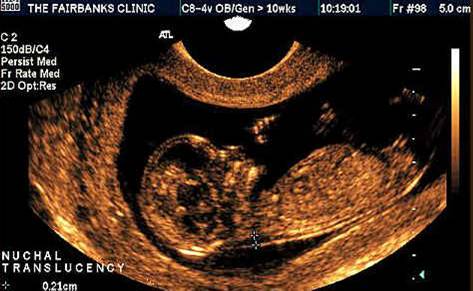
В первом триместре беременности главным размером, используемым при расчете рисков является ширина шейной прозрачности (англ. «nuchal translucency» (NT) », франц. «clarté nuchale»). В русском медицинском обиходе данный термин часто переводится как «воротниковое пространство» (ТВП) или «шейная складка». Шейная прозрачность, воротниковое пространство и шейная складка – полные синонимы, с которыми можно встретиться в разных медицинских текстах и обозначающие одно и то же.
Шейная прозрачность – определение
Измерение шейной прозрачности
Сроки беременности и копчико-теменной размер
Оптимальным сроком беременности для измерения ШП является срок от 11 недель до 13 недель 6 дней. Минимальный размер КТР – 45 мм, максимальный – 84 мм.
Имеются две причины для выбора срока в 11 недель в качестве самого раннего срока для измерения ШП:
Изображение и измерение
Для измерении ШП ультразвуковой аппарат должен иметь высокое разрешение с функцией видео-петли и калибраторами, которые могут измерять размер с точностью до десятых долей миллиметра. ШП можно измерить с помощью абдоминального датчика в 95% случаев, в случаях, когда это невозможно выполнить, следует использовать влагалищный датчик.
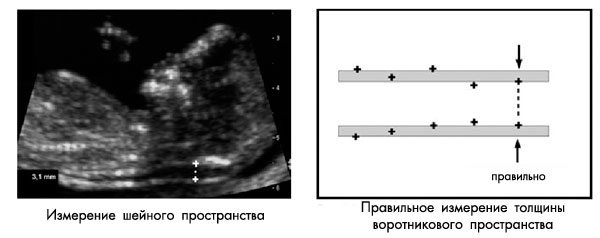
При измерении ШП в картинку должны попадать только голова и верхняя часть грудной клетки плода. Увеличение должно быть максимальным, так что небольшое смещение маркеров дает изменение в измерении не более чем на 0,1 мм. При увеличении картинки, до или после фиксации изображения, важно уменьшить гейн. Это позволяет избежать ошибки измерения, когда маркер попадает в размытую область и тем самым размер ШП будет недооценен.
Должен быть получен хороший саггитальный срез, такого же качества, как при измерении КТР. Измерение должно производиться в нейтральном положении головки плода: разгибание головки может увеличивать значение ТВП на 0,6 мм, сгибание головки – уменьшать показатель на 0,4 мм.
Важно не спутать кожу плода и амнион, поскольку в эти сроки беременности оба образования выглядят как тонкие мембраны. При сомнении следует дождаться момента, когда плод сделает движение и отойдет от амниона. Альтернативным способом является попросить беременную покашлять или легонько постучать по брюшной стенке беременной.
Замеряется наибольшее перпендикулярное расстояние между внутренними контурами шейной прозрачности (см. рисунок ниже). Замеры проводятся трижды, для расчета используется наибольшее значение размера. В 5-10% случаев обнаруживается обвитие пуповины вокруг шейки плода, что может значительно затруднить измерение. В таких случаях используется 2 измерения: выше и ниже места обвития пуповины, для расчета рисков используется среднее значение этих двух измерений.
Стандарты ультразвукового сканирования в конце первого триместра беременности разрабатываются базирующейся в Англии организацией Fetal Medicine Foundation (FMF). В группе компаний ЦИР УЗИ проводится по протоколу FMF.
Дополнительные ультразвуковые признаки риска синдрома Дауна
В последнее время дополнительно к измерению ШП для диагностики синдрома Дауна в конце первого триместра беременности использутся следующие ультразвуковые признаки:
Форма кровотока в аранциевом протоке при допплерометрии. Вверху: норма; внизу: при трисомии 21.
Не только синдром Дауна!
Во время УЗИ в конце первого триместра оценка контура плода поставляет выявить также следующие аномалии плода:
Каким образом рассчитываются риски?
Для вычисления рисков используется специальное программное обеспечение. Простое определение уровня показателей в крови недостаточно для того, чтобы решить, повышен риск аномалий развития, или нет. Программное обеспечение должно быть сертифицировано для использования с целью пренатального скрининга. На первом этапе компьютерного обсчета цифры показателей, полученные при лабораторной диагностике, переводятся в так называемые MoM (multiple of median, кратное медианы), характеризующие степень отклонения того или иного показателя от медианы. На следующем этапе расчета производится поправка MoM на различные факторы (масса тела женщины, расовая принадлежность, наличие некоторых заболеваний, курение, многоплодная беременность и т. д.). В результате получаются так называемые скорректированные MoM. На третьем этапе расчета скорректированные MoM используются для расчета рисков. Программное обеспечение специальным образом настраивается под используемые в лаборатории методы определения показателей и реактивы. Недопустимо рассчитывать риски с использованием анализов, сделанных в другой лаборатории. Наиболее точным расчет рисков аномалий плода бывает при использовании данных ультразвукового исследования, выполненного в 10-13 недель беременности.
Что такое MoM?
MoM – английская аббревиатура термина “multiple of median”, что в переводе означает “кратное медианы”. Это коэффициент, показывающий степень отклонения значения того или иного показателя пренатального скрининга от среднего значения для срока беременности (медианы). MoM расчитывается по следующей формуле:
MoM = [Значение показателя в сыворотке крови пациентки] / [Значение медианы показателя для срока беременности]
Поскольку значение показателя и медиана имеют одни и те же единицы измерения, значение MoM не имеет единиц измерения. Если значение MoM у пациентки близко к единице, то значение показателя близко к среднему в популяции, если выше единицы – выше среднего в популяции, если ниже единицы – ниже среднего в популяции. При врожденных пороках плода могут быть статистически значимые отклонения MoM маркеров. Однако в чистом виде MoM почти никогда не используются в расчете рисков аномалий плода. Дело в том, что при наличии целого ряда факторов, средние значения MoM отклоняются от средних в популяции. К таким факторам относятся масса тела пациентки, курение, расовая принадлежность, наступление беременности в результате ЭКО и др. Поэтому после получения значений MoM программа расчета рисков делает поправку на все эти факторы, в результате чего получается так называемое “скорригированное значение MoM”, которое и используется в формулах расчета рисков. Поэтому в бланках заключения по результатам анализа рядом с абсолютными значениями показателей указываются скорригированные значения MoM для каждого показателя.
Типичные профили MoM при патологии беременности
При различных аномалиях плода значения MoM сочетанно отклонены от нормы. Такие сочетания отклонений MoM называются профилями MoM при той или иной патологии. В таблицах ниже приведены типичные профили MoM при разных сроках беременности.
| Аномалия | PAPP-A | Своб. β-ХГЧ |
|---|---|---|
| Тр.21 (синдром Дауна) | 0,41 | 1,98 |
| Тр.18 (Синдром Эдвардса) | 0,16 | 0,34 |
| Триплоидия типа I/II | 0,75/0,06 | |
| Синдром Шерешевского-Тернера | 0,49 | 1,11 |
| Синдром Клайнфельтера | 0,88 | 1,07 |
| Аномалия | АФП | Общ. ХГЧ | Св. эстриол | Ингибин A |
|---|---|---|---|---|
| Тр.21 (синдром Дауна) | 0,75 | 2,32 | 0,82 | 1,79 |
| Тр.18 (синдром Эдвардса) | 0,65 | 0,36 | 0,43 | 0,88 |
| Триплоидия типа I/II | 6,97 | 13 | 0,69 | |
| Синдром Шерешевского-Тернера | 0,99 | 1,98 | 0,68 | |
| Синдром Клайнфельтера | 1,19 | 2,11 | 0,60 | 0,64-3,91 |
Показания к пренатальному скринингу I и II триместра на риск аномалий плода
В настоящее время пренатальный скрининг рекомендуется проводить всем беременным женщинам. Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический пренатальный скрининг всем беременным пациенткам во втором триместре беременности по двум показателям (АФП и ХГЧ).
Приказ № 457 от 28.12.2000 г. «О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей»:
«В 16-20 недель производить забор крови у всех беременных для проведения исследований не менее двух сывороточных маркеров(АФП,ХГЧ)»
Важность проводить мониторинг врожденных заболеваний на постоянной основе в г.Москве рассматривается также в постановлении правительства Москвы об учреждении городской программы «Здоровье детей» на 2003-2005 годы.
Постановление Правительства Москвы от 23 июля 2002 г. № 572-ПП
«Целесообразно начать в Москве проведение генетического мониторинга врожденных пороков развития новорожденных, пренатального скрининга на болезнь Дауна и дефектов невральной трубки»
С другой стороны, пренатальный скрининг должен быть сугубо добровольным делом. В большинстве западных стран обязанностью врача является информирование пациентки о возможности проведения таких исследований и о целях, возможностях и ограничениях пренатального скрининга. Сама пациентка решает, делать ей анализы, или нет. Такой же точки зрения придерживается и группа компаний ЦИР. Главной проблемой является то, что никакого лечения обнаруженных аномалий не существует. В случае подтверждения наличия аномалий супружеская пара становится перед выбором: прервать беременность или сохранить ее. Это нелегкий выбор.
Что такое синдром Эдвардса?
Это состояние, обусловленное наличием в кариотипе лишней 18-й хромосомы (трисомия 18). Синдром характеризуется грубыми физическими аномалиями и умственной отсталостью. Это летальное состояние: 50% больных детей умирают в первые 2 месяца жизни, 95% – в течение первого года жизни. Девочки поражаются в 3-4 раза чаще, чем мальчики. Частота в популяции колеблется от 1 случая на 6000 родов до 1 случая на 10000 родов (примерно в 10 раз реже, чем синдром Дауна).
Что такое свободная β-субъединица ХГЧ?
Молекулы ряда гормонов гипофиза и плаценты (тиреотропного гормона (ТТГ), фолликул-стимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и хорионического гормона человека (ХГЧ)) имеют сходную структуру и состоят из α и β-субъединиц. Альфа-субъединицы этих гормонов очень сходны и основные различия между гормонами заключаются в строении β-субъединиц. ЛГ и ХГЧ являются очень сходными не только по строению α-субъединиц, но и по строению β-субъединиц. Вот почему они являются гормонами с одинаковым действием. Во время беременности выработка ЛГ гипофизом падает практически до нуля, а концентрации ХГЧ очень высоки. Плацента вырабатывает очень большие количества ХГЧ, и хотя в основном этот гормон поступает в кровь в собранном виде (димерная молекула, состоящая из обеих субъединиц), в небольшом количестве в кровь поступает также свободная (не связанная с α-субъединицей) β-субъединица ХГЧ. Концентрация ее в крови во много раз меньше, чем концентрация общего ХГЧ, но этот показатель гораздо надежнее может указывать на риск проблем у внутриутробного плода на ранних сроках беременности. Определение свободной β-субъединицы ХГЧ в крови имеет значение также для диагностики трофобластической болезни (пузырного заноса и хорионэпителиомы), некоторых опухолей яичка у мужчин, мониторинге успеха процедур экстракорпорального оплодотворения.
Какой показатель: общий ХГЧ или свободная β-субъединица ХГЧ – предпочтительнее использовать в тройном тесте второго триместра?
Использование определения свободной β-субъединицы ХГЧ по сравнению с определением общего ХГЧ дает более точный расчет риска синдрома Дауна, однако в классических статистических расчетах риска синдрома Эдвардса в популяции использовалось определение уровня общего ХГЧ в крови матери. Для β-субъединицы ХГЧ таких расчетов не проводилось. Поэтому нужно делать выбор между более точным вычислением риска синдрома Дауна (в случае β-субъединицы) и возможностью вычисления риска синдрома Эдвардса (в случае общего ХГЧ). Напомним, что в первом триместре для вычисления риска синдрома Эдвардса используется толко свободная β-субъединицы ХГЧ, но не общий ХГЧ. Синдром Эдвардса характеризуется низкими цифрами всех 3-х показателей тройного теста, поэтому в подобных случаях можно сделать оба варианта тройного теста (с общим ХГЧ и со свободной β-субъединицей).
Что такое PAPP-A?
Ассоциированный с беременностью плазменный протеин A (pregnancy-associated plasma protein-A, PAPP-A) впервые был описан в 1974 г. в виде высокомолекулярной белковой фракции в сыворотке крови женщин на поздних сроках беременности. Оказалось, что это большой цинк-содержащий металогликопротеин с молекулярной массой около 800 кДа. Во время беременности PAPP-A вырабатывается синцитиотрофобластом (тканью, являющейся наружным слоем плаценты) и экстраворсинным цитотрофобластом (островками клеток плода в толще слизистой оболочки матки) и поступает в кровоток матери
Биологическое значение этого белка не до конца изучено. Было показано, что он связывает гепарин и является ингибитором эластазы гранулоцитов (фермента, индуцируемого при воспалении), поэтому предполагается, что PAPP-A модулирует иммунный ответ материнского организма и является одним из факторов, который обеспечивает развитие и выживание плаценты. Кроме того, было установлено, что он является протеазой, расщепляющей протеин 4, связывающий инсулиноподобный фактор роста. Существуют серьезные основания полагать, что PAPP-A является одним из факторов паракринной регуляции не только в плаценте, но и в некоторых других тканях, в частности в атеросклеротических бляшках. Предлагается использовать данный маркер как один из факторов риска ишемической болезни сердца.
Концентрации PAPP-A в крови матери постоянно увеличиваются с увеличением срока беременности. Наибольший рост этого показателя отмечается в конце беременности.
В течение последних 15 лет PAPP-A изучался в качестве одного из трех маркеров риска трисомии 21 (синдром Дауна) (вместе со свободной β-субъединицей ХГЧ и толщиной воротникового пространства). Оказалось, что уровень этого маркера в конце первого триместра беременности (8-14 недель) значительно снижен при наличии у плода трисомии 21 или трисомии 18 (синдром Эдвардса). Уникальностью этого показателя является то, что значимость его как маркера синдрома Дауна исчезает после 14 недель беременности. Во втором триместре уровни его в материнской крови при наличии у плода трисомии 21 не отличаются от таковых у беременных со здоровым плодом. Если рассматривать PAPP-A в качестве изолированного маркера риска синдрома Дауна в первом триместре беременности, наиболее значимым было бы его определение в сроки 8–9 недель. Однако свободная β-субъединица ХГЧ является стабильным маркером риска синдрома Дауна в сроки 10–18 недель, т. е. позже PAPP-A. Поэтому оптимальным сроком сдачи крови для двойного теста первого триместра беременности – 10–12 недель.
Комбинация измерения уровня PAPP-A с определением концентрации свободной β-субъединицы ХГЧ в крови и определением ТВП с помощью УЗИ в конце первого триместра беременности позволяет выявить до 90% женщин с риском развития синдрома Дауна в старшей возрастной группе (после 35 лет). Вероятность ложноположительных результатов при этом составляет около 5%.
Кроме пренатального скрининга риска синдрома Дауна и синдрома Эдвардса, в акушерстве определение PAPP-A используется также при следующих видах патологии:
Диагностика риска остановки развития плода на малых сроках беременности явилось исторически первым клиническим приложением определения PAPP-A в сыворотке крови, предложенным в начале 1980-х годов. Было показано, что женщины с низкими уровнями PAPP-A на ранних сроках беременности попадают в группы риска последующей остановки развития беременности и тяжелых форм позднего токсикоза. Поэтому рекомендуется определение этого показателя в сроки 7–8 недель женщинам с тяжелыми осложнениями беременности в анамнезе.
Синдром Корнелии де Ланж – это редкая форма врожденных пороков развития плода, обнаруживаемая в 1 случае на 40 000 родов. Синдром характеризуется отставанием умственного и физического развития, пороками сердца и конечностей и характерными особенностями черт лица. Было показано, что при данном состоянии уровни PAPP-A в крови в сроки 20–35 недель значимо ниже нормы. Исследование группы Эйткена в 1999 г. показало, что данный маркер может использоваться для скрининга на синдром Корнелии де Ланж и во втором триместре беременности, поскольку уровни показателя у таких беременных в среднем были в 5 раз ниже нормы.
Реактивы, используемые для определения PAPP-A и свободной β-субъединицы ХГЧ, на порядок дороже реактивов, используемых для большинства гормональных показателей, что делает данный тест более дорогим исследованием по сравнению с определением большинства гормонов репродуктивной системы.
Что такое α-фетопротеин?
Это гликопротеин плода, вырабатываемый вначале в желточном мешке, а потом в печени и желудочно-кишечном тракте плода. Это транспортный белок в крови плода, связывающий целый ряд различных факторов (билирубин, жирные кислоты, стероидные гормоны). Это двойной регулятор роста внутриутробного плода. У взрослого человека никаких известных функций АФП не выполняет, хотя может повышаться в крови при заболеваниях печени (цирроз, гепатит) и при некоторых опухолях (гепатоклеточная карцинома и герминативная карцинома). В крови матери уровень АФП постепенно повышается с увеличением срока беременности и достигает максимума к 30 неделям. Уровень АФП в крови матери повышается при дефектах нервной трубки у плода и при многоплодной беременности, понижается – при синдроме Дауна и при синдроме Эдвардса.
Что такое свободный эстриол?
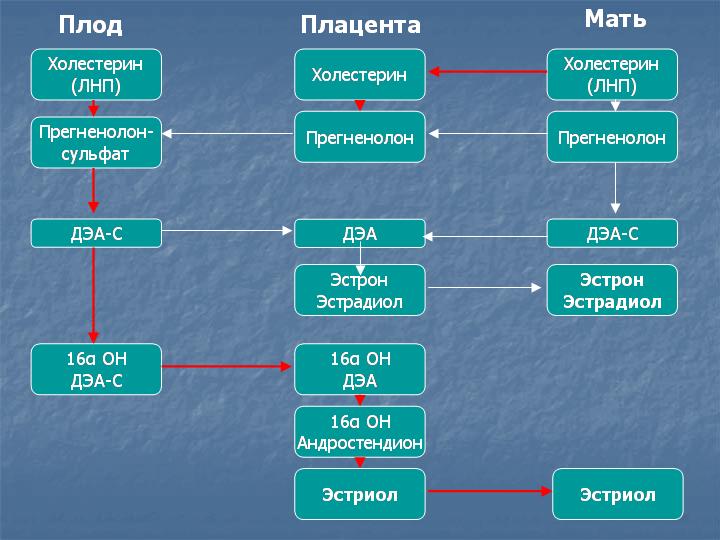
Эстриол синтезируется в плаценте из 16α-гидрокси-дегидроэпиантростерон-сульфата, поступающего со стороны плода. Главный источник предшественников эстриола – надпочечники плода. Эстриол является главным эстрогенным гормоном беременности и обеспечивает рост матки и подготовку молочных желез к лактации.
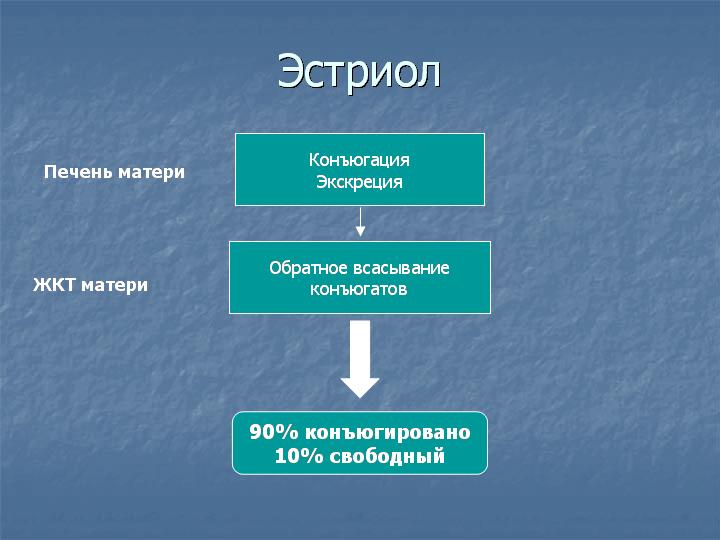
90% эстриола после 20 недель беременности образуются из ДЭА-С плода. Большой выход ДЭА-С из надпочечника плода связан с низкой активностью 3β-гидроксистероид-дегидрогеназы у плода. Протективным механизмом, защищающим плод от избытка андрогенной активности, является быстрая конъюгация стероидов с сульфатом. В сутки плод вырабатывает более 200 мг ДЭА-С в день, в 10 раз больше матери. В печени матери эстриол быстро подвергается конъюгации с кислотами, в основном с гиалуроновой кислотой, и таким образом инактивируется. Наиболее точным методом определения активности надпочечников плода является определение уровня свободного (неконъюгированного) эстриола.
Уровень свободного эстриола постепенно повышается по мере развития беременности и в третьем триместре беременности может использоваться для диагностики благополучия плода. При ухудшении состояния плода в третьем триместре беременности может наблюдаться резкое падение уровня свободного эстриола. Уровень свободного эстриола часто понижен при синдроме Дауна и при синдроме Эдвардса. Прием дексаметазона, преднизолона или метипреда при беременности подавляет функцию надпочечников плода, поэтому уровень свободного эстриола у таких пациенток часто снижается (снижение поступления эстриола со стороны плода). При приеме антибиотиков усиливается скорость конъюгации эстриола в печени матери и снижается обратное всасывание конъюгатов из кишечника, поэтому уровень эстриола тоже снижается, но уже за счет ускорения его инактивации в организме матери. Для точной интерпретации данных тройного теста очень важно, чтобы пациентка указала полный список лекарств, принимавшихся или принимаемых во время беременности с дозами и сроками приема.
Алгоритм проведения пренатального скрининга I и II триместра беременности.
1. Рассчитываем срок беременности, лучше после консультации с врачом или с помощью консультанта.
Скрининг I триместра имеет свои особенности. Он проводится в сроки 10 – 13 недель беременности и достаточно жестко ограничен по срокам. Если сдать кровь слишком рано или слишком поздно, если ошибиться в расчете сроков беременности на момент сдачи крови, точность расчета резко уменьшится. Сроки беременности в акушерстве обычно рассчитываются по первому дню последней менструации, хотя зачатие происходит в день овуляции, т. е. при 28-дневном цикле – через 2 недели после первого дня менструации. Поэтому сроки 10 – 13 недель по дню менструации соответствуют 8 – 11 неделям по зачатию.
Для вычисления срока беременности мы рекомендуем воспользоваться акушерским календарем, размещенном на нашем сайте. Сложности в расчете сроков беременности могут быть при нерегулярном менструальном цикле, при беременности, наступившей вскоре после родов, при цикле, более чем на неделю отклоняющегося от 28 дней. Поэтому лучше всего довериться профессионалам, и для расчета сроков беременности, проведения УЗИ и сдачи крови обратиться к врачу.
2. Делаем УЗИ.
Следующим этапом должно быть проведение УЗИ в сроки 10 – 13 недель беременности. Данные этого исследования будут использованы программой расчета рисков как в первом, так и во втором триместре. Начинать обследование нужно именно с УЗИ, поскольку в процессе исследования могут выявиться проблемы с развитием беременности (например, остановка или отставание в развитии), многоплодная беременность, будут достаточно точно рассчитаны сроки зачатия. Врач, проводящий УЗИ, поможет пациентке расчитать сроки сдачи крови для биохимического скрининга. Если УЗИ окажется сделанным слишком рано по срокам беременности, то, возможно, врач рекомендует повторить исследование спустя какое-то время.
Для расчета рисков будут использоваться следующие данные из заключения УЗИ: дата УЗИ, копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП) (английские сокращения соответственно CRL и NT), а также визуализация носовых костей.
3. Сдаем кровь.
Имея результаты УЗИ и зная точный срок беременности можно приходить для сдачи крови. Взятие крови для анализа на пренатальный скрининг в группе компаний ЦИР проводится ежедневно, включая выходные дни. В будние дни взятие крови проводится с 7:45 до 21:00, в выходные и праздничные дни: с 8:45 до 17:00. Взятие крови проводится через 3-4 часа после последнего приема пищи.
4. Получаем результат.
Теперь нужно получить результаты анализа. Сроки готовности результатов анализа пренатального скрининга в группе компаний ЦИР составляют один рабочий день (кроме четверного теста). Это означает, что анализы, сданные с понедельника по пятницу будут готовы в тот же день, а сданные с субботы по воскресенье – в понедельник.
Заключения по результатам исследования выдаются пациентке на русском языке.
Тиблица. Объяснения терминов и сокращений
| Дата отчета | Дата компьютерной обработки результатов |
| Срок беременности | Недели + дни |
| Дата УЗИ | 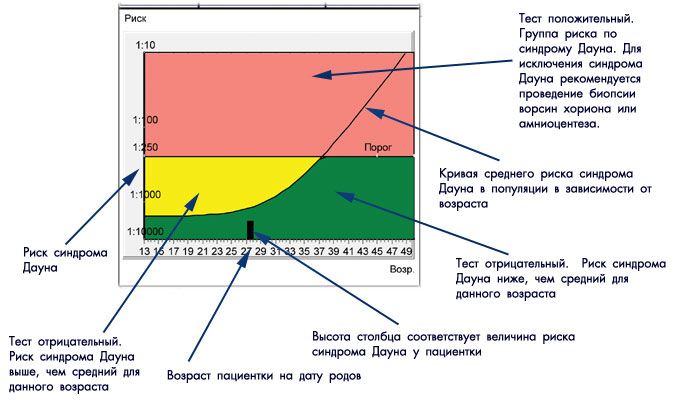 Дата проведения УЗИ. Обычно не совпадает с датой сдачи крови. Дата проведения УЗИ. Обычно не совпадает с датой сдачи крови. |
| Плоды | Количество плодов. 1 – одноплодная беременность; 2 – двойня; 3 – тройня |
| ЭКО | Беременность наступила в результате ЭКО |
| КТР | Копчико-теменной размер, определенный во время УЗИ |
| MoM | Кратное медианы (multiple of median), степень отклонения результата от среднего для данного срока беременности |
| Скорр. MoM | Скорригированное MoM. Значение MoM после коррекции по массе тела, возрасту, расовой принадлежности, количеству плодов, наличию диабета, курению, лечению бесплодия методом ЭКО. |
| NT | Толщина воротникового пространства (nuchal translucency). Синоним: шейная складка. В различных вариантах отчетов могут приводиться либо абсолютные значения в мм, либо степень отклонения от медианы (MoM) |
| Возрастной риск | Среднестатистический риск для данной возрастной группы. Не учитываются никакие факторы, кроме возраста. |
| Tr. 21 | Трисомия 21, синдром Дауна |
| Tr. 18 | Трисомия 18, синдром Эдвардса |
| Биохимический риск | Риск аномалий плода после компьютерной обработки данных анализа крови без учета данных УЗИ |
| Комбинированный риск | Риск аномалий плода после компьютерной обработки данных анализа крови с учетом данных УЗИ. Наиболее точный показатель степени риска. |
| fb-HCG | Свободная β-субъединица ХГЧ |
| ДПМ | Дата последней менструации |
| AFP | α-фетопротеин |
| HCG | Общий ХГЧ (human chorionic gonadotropin) |
| uE3 | Свободный эстриол (unconjugated estriol) |
| +NT | Расчет проводился с учетом данных УЗИ |
| mIU/ml | мМЕ/мл |
| ng/ml | нг/мл |
| IU/ml | МЕ/мл |
Дополнительная информация.
Информация для пациентов: обратите внимание, что если Вы планируете пройти пренатальный скрининг в группе компаний ЦИР, то данные УЗИ, сделанного в других учреждениях, будут приниматься в расчет только в случае наличия специального договора группы компаний ЦИР с этими учреждениями.
Информация для врачей
Уважаемые коллеги! В соответствии с Приказом Минздрава № 457 и Постановлением Правительства Москвы № 572 группа компаний ЦИР оказывает услуги другим лечебным учреждениям по проведению пренатального скрининга на риск хромосомных аномалий. Вы можете пригласить наших сотрудников приехать к вам с лекцией по данной программе. Для направления пациентки на скрининг лечащий врач должен заполнить специальное направление. Пациентка может приехать для сдачи крови самостоятельно, но возможно и взятие крови в других учреждениях с последующей доставкой в нашу лабораторию, в том числе и нашим курьером. Если вы хотите получать результаты двойных, тройных и четверных тестов первого и второго триместров беременности, комбинированных с данными УЗИ, пациентка должна приехать к нам для УЗИ, либо мы должны подписать с вашим учреждением специальный договор и включить в программу ваших специалистов УЗИ, но только после выезда нашего эксперта по функциональной диагностике в ваше учреждение и ознакомления с качеством аппаратуры и квалификацией специалистов.