врожденный бронхит что это
Хронический и острый бронхит: чем опасна болезнь и как её лечить
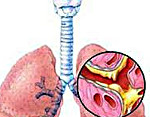
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
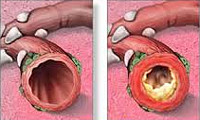
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Бронхит у детей
Бронхит — это воспаление слизистой оболочки стенок бронхов, своего рода трубок, предназначенных для переноса воздуха из вышележащих частей дыхательного тракта (нос, гортань, трахея) в конечные (альвеолы), где непосредственно происходит газообмен, насыщение крови кислородом.
Бронхи ветвятся, начиная от двух крупных главных бронхов (по одному на легкое), заканчивая мельчайшими бронхиолами (воспаление бронхиол — бронхиолит).
Бронхит бывает острым, хроническим, рецидивирующим (повторяющимся) и обструктивным.
Как проявляется бронхит?
Основной симптом бронхита — кашель. Также может быть повышение температуры, сопутствующий насморк, заложенность носа, боль и першение в горле и другие симптомы обыкновенной ОРВИ. Строго говоря, простой бронхит — это и есть разновидность ОРВИ.
Подавляющее большинство бронхитов являются острыми (т. е. кашель длится не более 2–4 недель). Термины «рецидивирующий» и «хронический» мало применимы к детям, в большинстве случаев они лишь маскируют истинную причину: бронхиальную астму, бактериальный затяжной бронхит, муковисцидоз, первичную цилиарную дискинезию, интерстициальные заболевания легких и т. д.
В большинстве современных англоязычных источников острый бронхит никак не выделяется среди других «простудных» болезней и описывается в контексте ОРВИ, поскольку чаще всего вызывается теми же респираторными вирусами (респираторно-синцитиальным вирусом, риновирусом, вирусами парагриппа, гриппа и т. д.). Разница лишь в основной локализации воспалительного процесса при ОРВИ: воспаление в носу и горле — ринофарингит, воспаление в гортани и голосовых складках — ларингит, в бронхах — бронхит. Традиция рассматривать бронхит как серьезное осложнение ОРВИ, требующее большой тревоги и обязательной антибиотикотерапии, имеет не больше оснований, чем автоматическое назначение антибиотиков на третий день лихорадки.
Диагностика бронхита
Бронхит — клинический диагноз, то есть врач ставит его только на основании опроса и осмотра пациента. Наличие типичных жалоб (насморк, кашель, недомогание, повышение температуры) и типичных хрипов при выслушивании легких стетоскопом, а также отсутствие других причин, объясняющих эти симптомы, — необходимое и достаточное условие постановки диагноза бронхит. Хрипы при бронхите симметрично рассеяны по всей поверхности легких, а не локализованы лишь в одном участке (как это бывает, например, при долевой пневмонии). Хрипы бывают сухими (возникают при прохождении воздуха по суженным отечным бронхам без мокроты) и влажными (возникают при прохождении воздуха по бронхам, в которых скапливается мокрота). Нередко одновременно имеются и те и другие хрипы либо в первые дни болезни выслушиваются сухие, затем, по мере естественного течения заболевания, они переходят во влажные.
Лечение бронхита
Бронхит, как и остальные формы ОРВИ, является типичным самопроходящим заболеванием. В большинстве случаев не требуется никакого медикаментозного лечения. Важно создать ребенку благоприятные условия для выздоровления: достаточное питье, поддержание оптимального микроклимата (температуры и влажности) в помещении, применение жаропонижающих препаратов при необходимости. И конечно же, стоит оградить ребенка от табачного дыма.
Стоит отметить, что кашель у детей, особенно раннего возраста, гораздо менее эффективен в плане откашливания мокроты, они еще попросту не научились кашлять «правильно». К счастью, не только кашель выводит мокроту, у людей есть особая система мукоцилиарного клиренса — крохотных микроресничек, ритмично двигающихся и подталкивающих слизь по дыхательным путям все выше и выше. Адекватное поступление жидкости в организм и нормальный микроклимат помогают ребенку быстрее вывести всю образовавшуюся при воспалении мокроту и облегчают выздоровление.
Против вирусов, которые вызывают ОРВИ и бронхиты, не существует эффективного лечения. Препараты, которые в нашей стране называются «противовирусными» или «иммуномодулирующими», в контексте лечения ОРВИ не имеют доказанной эффективности, не применяются в развитых странах. Врачи клиники Рассвет не рекомендуют их прием при бронхите. То же самое можно сказать о «муколитиках» и «отхаркивающих» препаратах, применяемых при влажном кашле. Они многократно проверялись в независимых исследованиях и не показали эффективности при кашле у детей (группа, получавшая плацебо, выздоравливала в среднем в те же сроки, что и группа, получавшая лекарственный препарат). Считается даже, что до возраста 5 лет такие препараты могут ухудшать течение кашля, так как они увеличивают объем мокроты, а маленькие дети крайне неэффективно откашливают ее. Противокашлевые препараты (применяются против сухого кашля) имеют более чем скромные доказательства эффективности, но все же могут быть назначены при надсадном кашле, если родители увидят от них хоть незначительное облегчение.
То есть искоренить саму причину бронхита или воздействовать на патогенез болезни мы не можем, приходится ждать, пока иммунитет сам сделает свое дело. Но есть и хорошая новость: организм ребенка вполне способен справляться с респираторными вирусами, это заложено природой. Бронхит — неприятная, но не опасная болезнь.
Кашель — очень тревожащий родителей симптом, он постоянно на слуху, напоминает о том, что ребенок болен, но самого ребенка в большинстве случаев он беспокоит гораздо меньше, чем его родителей (если беспокоит вообще).
Отдельно следует сказать о бронхите, сопровождающемся бронхообструктивным синдромом — чрезмерным сужением просвета бронхов, вызванным не только воспалительным отеком стенки бронха и скоплением мокроты в его просвете, но и спазмом гладкой мускулатуры в бронхах. В России его обычно называют «обструктивным бронхитом», на западе вирус-индуцированными хрипами, вирус-индуцированной астмой, или просто wheezing («свистящее дыхание»). При этом виде бронхита возникают особые хрипы, их называют «свистящими» или «музыкальными», причем в некоторых случаях они настолько громкие, что услышать их можно даже без стетоскопа, просто изо рта ребенка в тихой комнате либо почувствовать вибрацию грудной клетки ребенка своими ладонями. Обструктивный бронхит может приводить к дыхательной недостаточности и это единственный бронхит, на течение которого мы можем эффективно воздействовать лекарственными препаратами (бронхолитиками, ингаляционными стероидами и некоторыми другими). Если бронхиальная обструкция приводит к тяжелой дыхательной недостаточности, может возникнуть необходимость госпитализации ребенка в стационар, для активного лечения.
В некоторых случаях может потребоваться применение антибиотиков. На вирусную инфекцию антибиотики не действуют, но обструкция бронхов может развиваться при некоторых бактериальных возбудителях, кроме этого вирусный бронхит может сопровождаться бактериальными осложнениями. На необходимость антибиотиков могут указывать «вторая волна» лихорадки, отсутствие улучшения в течение длительного времени, ухудшение состояния, появление дополнительных симптомов (например, боль в ухе), воспалительные изменения в анализах крови. В таких ситуациях всегда стоит показать ребенка доктору и решить вопрос о необходимости антибактериальной терапии.
В каких случаях бронхит у ребенка требует особого внимания?
Если кашель и хрипы возникли у ребенка с серьезным пороком сердца или у недоношенного ребенка в возрасте до 2 лет, если жизнь заставила вас «без гугла» понимать значение терминов «бронхолегочная дисплазия», «острый респираторный дистресс-синдром», если ваш ребенок изначально имеет серьезные заболевания легких.
Если интенсивный кашель у ребенка держится более 4 недель, если ребенок регулярно болеет тяжелыми бронхитами, если свистящие хрипы в легких — регулярные спутники его простудных болезней, или хрипы возникают вне зависимости от того, заболел ребенок ОРВИ или нет, если обычные простудные заболевания регулярно требуют обоснованной антибактериальной терапии — во всех этих случаях бронхит может представлять серьезную опасность, требует повышенного внимания и, наверняка, консультации пульмонолога.
Профилактика бронхита
В целом, профилактика такая же, как и у обычных ОРВИ, — неспецифическая: проветривание, мытье рук, социальное дистанцирование и т. д. Все это стало широко известно с распространением Covid-19. Специфических препаратов для профилактики острых респираторных вирусных инфекций не существует, как и препаратов для «укрепления иммунитета». Единственным исключением является вакцина против гриппа, но вирус гриппа — лишь один из многих возбудителей бронхита.
Вакцинация против пневмококковой инфекции может защитить от бактериальных осложнений бронхита, вызванных Streptococcus pneumoniаe.
Моноклональные антитела против респираторно-синцитиального вируса (Синагис, паливизумаб) могут быть использованы у детей, находящихся в группе риска по тяжелому течению бронхиолита (недоношенные дети до 6 месяцев, родившиеся на 35 неделе и ранее). Однако этот метод подходит лишь некоторым группам детей.
Таким образом, обнаружение хрипов в легких ребенка и постановка диагноза бронхит не должны вызывать ужас у родителей, если ребенок не относится к группам риска. Собственные силы иммунитета ребенка и несложный уход за ним родителями в большинстве случаев обеспечат полное выздоровление за 1–3 недели. Реже могут потребоваться лекарственные препараты или даже госпитализация, однако прогноз при бронхите благоприятен почти всегда.
Бронхит
Бронхит – это диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
МКБ-10
Общие сведения
Бронхит – диффузно-воспалительное заболевание бронхов, затрагивающее слизистую оболочку или всю толщу стенки бронхов. Повреждение и воспаление бронхиального дерева может возникать как самостоятельный, изолированный процесс (первичный бронхит) или развиваться как осложнение на фоне имеющихся хронических заболеваний и перенесенных инфекций (вторичный бронхит). Повреждение слизистого эпителия бронхов нарушает выработку секрета, двигательную активность ресничек и процесс очищения бронхов. Разделяют острый и хронический бронхит, различающиеся по этиологии, патогенезу и лечению.
Острый бронхит
Вирусная инфекция может провоцировать размножение условно-патогенной микрофлоры, усугубляя катаральные и инфильтративные изменения слизистой. Поражаются верхние слои стенки бронхов: возникает гиперемия и отек слизистой оболочки, выраженная инфильтрация подслизистого слоя, происходят дистрофические изменения и отторжение эпителиальных клеток. При правильном лечении острый бронхит имеет благоприятный прогноз, структура и функции бронхов полностью восстанавливаются и через 3 – 4 недели. Острый бронхит очень часто наблюдается в детском возрасте: этот факт объясняется высокой восприимчивостью детей к респираторным инфекциям. Регулярно повторяющиеся бронхиты способствуют переходу заболевания в хроническую форму.
Хронический бронхит
Классификация бронхитов
Бронхиты классифицируют по ряду признаков:
По тяжести течения:
По клиническому течению:
Острый бронхит
Острые бронхиты в зависимости от этиологического фактора бывают:
По области воспалительного поражения различают:
По механизму возникновения выделяют первичные и вторичные острые бронхиты. По характеру воспалительного экссудата различают бронхиты: катаральные, гнойные, катарально-гнойные и атрофические.
Хронический бронхит
В зависимости от характера воспаления различают катаральный хронический бронхит и гнойный хронический бронхит. По изменению функции внешнего дыхания выделяют обструктивный бронхит и необструктивную форму заболевания. По фазам процесса в течении хронического бронхита чередуются обострения и ремиссии.
Основными факторами, способствующими развитию острого бронхита являются:
Установлено, что курение является основным провоцирующим фактором в развитии различных бронхолегочных патологий, в т. ч. хронического бронхита. Курильщики болеют хроническим бронхитом в 2-5 раз чаще, чем некурящие. Вредное влияние табачного дыма наблюдается и при активном, и при пассивном курении.
Предрасполагает к возникновению хронического бронхита длительное воздействие на человека вредных условий производства: пыли – цементной, угольной, мучной, древесной; паров кислот, щелочей, газов; некомфортный режим температуры и влажности. Загрязнение атмосферного воздуха выбросами промышленных предприятий и транспорта, продуктами сгорания топлива оказывает агрессивное воздействие в первую очередь на дыхательную систему человека, вызывая повреждение и раздражение бронхов. Высокая концентрация вредных примесей в воздухе крупных городов, особенно в безветренную погоду, приводит к тяжелым обострениям хронического бронхита.
Повторно перенесенные ОРВИ, острые бронхиты и пневмонии, хронические заболевания носоглотки, почек могут в дальнейшем вызвать развитие хронического бронхита. Как правило, инфекция наслаивается на уже имеющееся поражение слизистой органов дыхания другими повреждающими факторами. Сырой и холодный климат способствует развитию и обострению хронических заболеваний, в том числе бронхита. Важная роль принадлежит наследственности, которая при определенных условиях повышает риск возникновения хронического бронхита.
Симптомы бронхита
Острый бронхит
Основной клинический симптом острого бронхита – низкий грудной кашель – появляется обычно на фоне уже имеющихся проявлений острой респираторной инфекции или одновременно с ними. У пациента отмечаются повышение температуры (до умеренно высокой), слабость, недомогание, заложенность носа, насморк. В начале заболевания кашель сухой, со скудной, трудно отделяемой мокротой, усиливающийся по ночам. Частые приступы кашля вызывают болезненные ощущения в мышцах брюшного пресса и грудной клетки. Через 2-3 дня начинает обильно отходить мокрота (слизистая, слизисто-гнойная), и кашель становится влажным и мягким. В легких выслушиваются сухие и влажные хрипы. В неосложненных случаях острого бронхита одышки не наблюдается, а ее появление свидетельствует о поражении мелких бронхов и развитии обструктивного синдрома. Состояние больного нормализуется в течение нескольких дней, кашель может еще продолжаться несколько недель. Длительная высокая температура говорит о присоединении бактериальной инфекции и развитии осложнений.
Хронический бронхит
Хронический бронхит возникает, как правило, у взрослых, после неоднократно перенесенных острых бронхитов, или при длительном раздражении бронхов (сигаретный дым, пыль, выхлопные газы, пары химических веществ). Симптомы хронического бронхита определяются активностью заболевания (обострение, ремиссия), характером (обструктивный, необструктивный), наличием осложнений.
Осложнения
Бронхопневмония является частым осложнением при остром бронхите, развивается в результате снижения местного иммунитета и наслоения бактериальной инфекции. Многократно перенесенные острые бронхиты (3 и более раз в год), приводят к переходу воспалительного процесса в хроническую форму. Исчезновение провоцирующих факторов (отказ от курения, перемена климата, смена места работы) может полностью избавить пациента от хронического бронхита. При прогрессировании хронического бронхита возникают повторные острые пневмонии, а при длительном течении заболевание может перейти в хроническую обструктивную болезнь легких. Обструктивные изменения бронхиального дерева рассматриваются как предастменное состояние (астматический бронхит) и повышают риск возникновения бронхиальной астмы. Появляются осложнения в виде эмфиземы легких, легочной гипертензии, бронхоэктатической болезни, сердечно-легочной недостаточности.
Диагностика
Диагностика различных форм бронхита основывается на изучении клинической картины заболевания и результатах исследований и лабораторных анализов:
Лечение бронхитов
В случае бронхита с тяжелой сопутствующей формой ОРВИ показано лечение в отделении пульмонологии, при неосложненном бронхите лечение – амбулаторное. Терапия бронхита должна быть комплексной: борьба с инфекцией, восстановление проходимости бронхов, устранение вредных провоцирующих факторов. Важно пройти полный курс лечения острого бронхита, чтобы исключить его переход в хроническую форму. В первые дни болезни показан постельный режим, обильное питье (в 1,5 – 2 раза больше нормы), молочно-растительная диета. На время лечения обязателен отказ от курения. Необходимо повышать влажность воздуха в помещении, где находится больной бронхитом, так как в сухом воздухе кашель усиливается.
Терапия острого бронхита может включать противовирусные препараты: интерферон (интраназально), при гриппе – ремантадин, рибавирин, при аденовирусной инфекции – РНК-азу. В большинстве случаев антибиотики не применяют, за исключением случаев присоединения бактериальной инфекции, при затяжном течении острого бронхита, при выраженной воспалительной реакции по результатам лабораторных анализов. Для улучшения выведения мокроты назначают муколитические и отхаркивающие средства (бромгексин, амброксол, отхаркивающий травяной сбор, ингаляции с содовым и солевым растворами). В лечении бронхита применяют вибрационный массаж, лечебную гимнастику, физиотерапию. При сухом непродуктивном болезненном кашле врач может назначить прием препаратов, подавляющих кашлевой рефлекс – окселадин, преноксдиазин и др.
Хронический бронхит требует длительного лечения, как в период обострения, так и в период ремиссии. При обострении бронхита, при гнойной мокроте назначаются антибиотики (после определения чувствительности к ним выделенной микрофлоры), разжижающие мокроту и отхаркивающие препараты. В случае аллергической природы хронического бронхита необходим прием антигистаминных препаратов. Режим – полупостельный, обязательно теплое обильное питье (щелочная минеральная вода, чай с малиной, медом). Иногда проводят лечебную бронхоскопию, с промыванием бронхов различными лекарственными растворами (бронхиальный лаваж). Показана дыхательная гимнастика и физиолечение (ингаляции, УВЧ, электрофорез). В домашних условиях можно использовать горчичники, медицинские банки, согревающие компрессы. Для усиления сопротивляемости организма принимают витамины и иммуностимуляторы. Вне обострения бронхита желательно санаторно-курортное лечение. Очень полезны прогулки на свежем воздухе, нормализующие дыхательную функцию, сон и общее состояние. Если в течение 2 лет не наблюдается обострений хронического бронхита, больного снимают с диспансерного наблюдения у пульмонолога.
Прогноз
Острый бронхит в неосложненной форме длится около двух недель и заканчивается полным выздоровлением. В случае сопутствующих хронических заболеваний сердечно-сосудистой системы наблюдается затяжное течение заболевания (месяц и более). Хроническая форма бронхита имеет длительное течение, смену периодов обострений и ремиссий.
Профилактика
Профилактические меры по предупреждению многих бронхолегочных заболеваний, в том числе острого и хронического бронхитов, включают в себя: ликвидацию или ослабление воздействия на органы дыхания вредных факторов (запыленности, загрязненности воздуха, курения), своевременное лечение хронических инфекций, профилактику аллергических проявлений, повышение иммунитета, здоровый образ жизни.