впр мпс плода что это
Медицинские интернет-конференции
Языки
Врожденные пороки развития мочевыделительной системы плода. Особенности течения беременности
Сидельникова К.Н., Соломаха К.И.
Научный руководитель: к.м.н., старший преподаватель кафедры акушерства и гинекологии
Классен А.А.
Резюме
До сих пор актуальной остается проблема коррекции врожденных пороков развития мочевыделительной системы. Данное исследование включает в себя ретроспективный анализ 10 историй родов, с 1 января 2016 по 31 декабря 2017 года на базе ГБУЗ «ОКПЦ» г. Оренбург, в которых были диагностированы патологии развития мочевыделительной системы плода. В ходе изучение которых выявлены статистически наиболее частые патологии развития мочевыделительной системы плода. Представлено к вниманию современный метод коррекции такой, как нефро-амниональное шунтирование плода по УЗИ показаниям с помощью катетера по типу «pigtail», а также показания для проведения данной операции.
So far, the problem of the correction of congenital malformations of the urinary system remains. This study includes a retrospective analysis of 10 birth histories, from January 1, 2016 to December 31, 2017 on the basis of the State Budgetary Health Institution “OKPC”, Orenburg, in which pathologies of the urinary system of the fetus were diagnosed. The study of which revealed statistically the most frequent pathologies of the development of the urinary system of the fetus. A modern correction method, such as nephro-amnional shunting of the fetus by ultrasound indications using a pigtail catheter, as well as indications for this operation, is presented to the attention.
Ключевые слова
Введение
Врожденные пороки развития (ВПР) мочевыделительной системы представляют значительный интерес, так как являются определяющими факторами риска развития заболеваний мочевыводящей системы у новорожденных и детей, приводящими к хронизации почечной патологии. Врожденный пороки развития мочевыделительной системы – это стойкое анатомическое отклонение в развитии органа, возникающее в результате воздействия тератогенных факторов или генетических мутаций.
Врожденные пороки развития мочевой системы относятся к наиболее частым ВПР, выявляемым во время беременности (1−4 на 1000 беременностей), и составляют 15−20 % в структуре пренатально диагностируемых ВПР.
К ВПР мочевыделительной системы относятся:
изучить пороки развития мочевыделительной системы, современные способы их коррекции и особенности течения беременности при аномалиях развития почек.
Материал и методы
ретроспективный анализ 10 историй родов, с 1 января 2016 по 31 декабря 2017 года на базе ГБУЗ «ОКПЦ» г. Оренбург. В анализ включены пациентки, у которых до родов, с помощью ультразвукового исследования была диагностирована патология почек у плода.
Результаты
в ходе изучения историй родов, отмечено, что наиболее часто встречается такая патология, как пиелоэктазия односторонняя, либо двусторонняя у 6 плодов, причем 4 плода− мужского пола. Мегауретер был диагностирован по данным ультразвукового исследования в 2 случаях только в третьем триместре. В одном случае, у пациентки, не состоявшей на учете, постнатально, у новорожденного, диагностирован инфантильный тип поликистоза почек. И в 1 случае у плода выявлена простая киста почки пренатально, подтвержденная постнатальным ультразвуковым исследованием.
При этом особенностей течения беременности и родов выявлено не было. 80% родов были срочными. 20% преждевременными в сроках от 34-37 недель. У 2 беременных было выполнено кесарево сечение, по причинам не связанных с патологией почек у плода.
Ранняя пренатальная диагностика и своевременно начатое внутриутробное и постнатальное хирургическое лечение позволяют в большинстве случаев предотвратить развитие осложнений и неблагоприятный исход заболеваний органов мочевой системы у новорожденных детей.
Обсуждение
в настоящее время используется нефро-амниональное шунтирование плода по УЗИ показаниям с помощью катетера по типу «pigtail». Суть операции заключается в создании оттока мочи из почки плода в амниотическую полость.
Выделили следующие УЗИ показания к стентированию:
Первое стентирование − 27-я неделя беременности. Повторные стентирования осуществляются при ультразвуковых признаках непроходимости стента или его выпадения из почки.
Прерывание беременности рекомендуется при: инфантильном поликистозе, агенезии почек, почечных анамалиях обструктивного типа, синдроме мегацистис.
Наблюдение за пациенткой и новорожденным, проведение контрольного УЗИ после рождения, определение дальнейшей тактики лечения ребенка при пиелоэктазии.
Заключение
Патология почек остается актуальной проблемой. Своевременная внутриутробная диагностика влияет на благоприятный исход для новорожденного. Современные способы коррекции обеспечивают правильное функционирование мочевыделительной системы ребенка, предупреждая развития хронической патологии.
Пренатальная диагностика уриномы как осложнения обструктивной уропатии
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Врожденные пороки развития (ВПР) мочеполовой системы относятся к наиболее частым ВПР, выявляемым во время беременности (1-4 на 1000 беременностей [1]), и составляют 15-20 % в структуре пренатально диагностируемых ВПР [2]. Подавляющее большинство ВПР мочеполовой системы представлено обструктивными уропатиями. Это группа заболеваний, которые характеризуются наличием структурного или функционального препятствия нормальному оттоку мочи, приводящего к нарушению функции почек. При затруднении оттока мочи развивается расширение почечной лоханки (пиелоэктазия) или расширение не только лоханки, но и чашечек (гидронефроз).
Частота гидронефроза составляет 2,5-2,8 на 1000 плодов [3]. В подавляющем большинстве случаев подобные изменения являются преходящими (до 48 %) или физиологическими (до 15 %) и только около трети случаев врожденного гидронефроза вызваны наличием патологии мочевыводящих путей, к которой относится обструктивное поражение лоханочно-мочеточникового или пузырно-мочеточникового соустья, мегауретер, дисгенезия клоаки, пузырно-мочеточниковый рефлюкс, задние уретральные клапаны, мегацистис-микроколон-интестинальный гипоперистальтический синдром и др. Степень выраженности гидронефроза обусловлена его этиологией: чем выше уровень обструкции, тем выраженнее гидронефротическая трансформация почки. Дополнительными факторами при прогнозировании работы почки являются срок беременности, при котором возникла обструктивная уропатия, а также причины гидронефроза.
При обструкции на уровне лоханочномочеточникового соустья (ОЛМС) функция почки страдает в большей степени, нежели при других причинах гидронефроза. Характерными ультразвуковыми признаками обструкции высокого уровня являются расширение лоханки свыше 15 мм при отсутствии расширенного мочеточника и нормальные размеры мочевого пузыря.
ОЛМС практически всегда сопровождается выраженным гидронефрозом и развитием осложнений. Одним из таких осложнений является разрыв почечной лоханки и формирование уриномы или мочевого асцита.
Уринома представляет собой инкапсулированное скопление жидкости, вызванное экстравазацией мочи через периренальные пространства или разрывом почки и ее фасции. Наиболее частой причиной возникновения урином являются ОЛМС или задние уретральные клапаны. Дополнительными причинами являются мегауретер или (редко) пузырно-мочеточниковый рефлюкс [4]. Предполагается, что возникновение уриномы является защитным механизмом от повышения внутрипочечного давления, вызванного затруднением оттока мочи. Экстравазация мочи под почечную фасцию или в забрюшинное пространство способствует снижению давления, тем самым предохраняя почку от диспластических изменений. Существует и альтернативная гипотеза: наличие уриномы уже отражает тот факт, что развивающаяся почка подверглась воздействию высокого давления (достаточно высокого, чтобы привести к разрыву собирательной системы почки), и является одним из факторов, обусловливающих дисплазию почки и нарушение ее работы. Изолированная уринома, вызванная ОЛМС, почти всегда приводит к необратимому повреждению ипсилатеральной почки [5].
Ультразвуковым признаком уриномы является кистозное образование эллипсоидной формы или в виде полумесяца, прилегающее к почке или позвоночнику. Уриномы больших размеров могут принимать различные формы, растягивая и смещая почку. При этом направление смещения почки указывает на то, исходит ли уринома из переднего или заднего паранефрального пространства. Уриномы небольших размеров могут имитировать расширенную чашечку или лоханку, однако тщательная оценка коры почки помогает в проведении дифференциального диагноза.
Клиническое наблюдение 1
Пациентка Б., 32 лет, проходила плановое скрининговое обследование в 21-22 нед беременности, во время которого было обнаружено образование брюшной полости плода и назначен контрольный осмотр в срок 22-23 нед. После контрольного осмотра женщина была направлена в медико-генетическое отделение МОНИИАГ с диагнозом: «Киста левой почки? Образование в брюшной полости?».
Настоящая беременность от первого брака, по счету вторая. Супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. В анамнезе одни нормальные роды, ребенок здоров. На учете в женской консультации пациентка состояла с 7 нед. Беременность протекала без осложнений. Результаты скрининга I триместра патологии не выявили.
При ультразвуковом исследовании обнаружен один живой плод. Гестационный срок составил 22,1 нед. Фетометрические показатели соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не было выявлено.
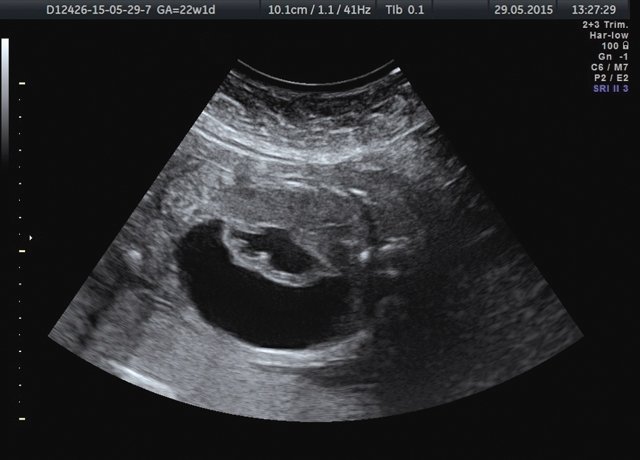
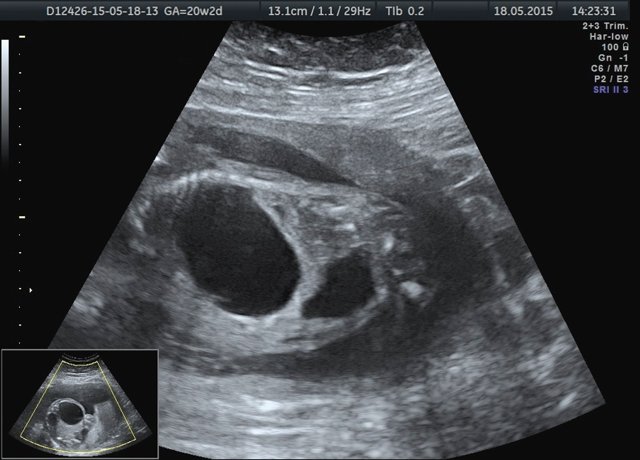
Лоханка правой почки была расширена до 13 мм, паренхима истончена и гиперэхогенна, кортикомедуллярная дифференцировка отсутствовала. При ЦДК кровоток в паренхиме не визуализировался. Вокруг правой почки по всему ее периметру определялось анэхогенное образование размером 56×20×26 мм (рис. 1, 2). Мочеточники с обеих сторон не визуализировались. Изменения левой почки отсутствовали. Мочевой пузырь был удовлетворительного наполнения и опорожнения. Оба надпочечника визуализировались.
Рис. 1. Образование вокруг правой почки плода.
Рис. 2. Истончение паренхимы правой почки плода с отсутствием кровотока в режиме ЦДК.
Изменений по остальным органам и системам не выявлено.
Клиническое наблюдение 2
Пациентка Х., 39 лет, после проведения планового скринингового исследования в 19-20 нед беременности по месту жительства обратилась в медико-генетическое отделение МОНИИАГ с направляющим диагнозом: «Киста забрюшинного пространства».
Настоящая беременность от первого брака, по счету третья. Супруги соматически здоровы, профессиональных вредностей не имеют, наследственность не отягощена. В анамнезе двое нормальных родов, оба ребенка здоровы. На учете в женской консультации пациентка состояла с 10 нед. Беременность протекала без осложнений. Результаты скрининга I триместра отклонений не выявили.
При ультразвуковом исследовании обнаружен один живой плод мужского пола. Гестационный срок составил 20,2 нед. Фетометрические показатели соответствовали данному сроку. Патологических изменений плаценты и околоплодных вод не было выявлено.
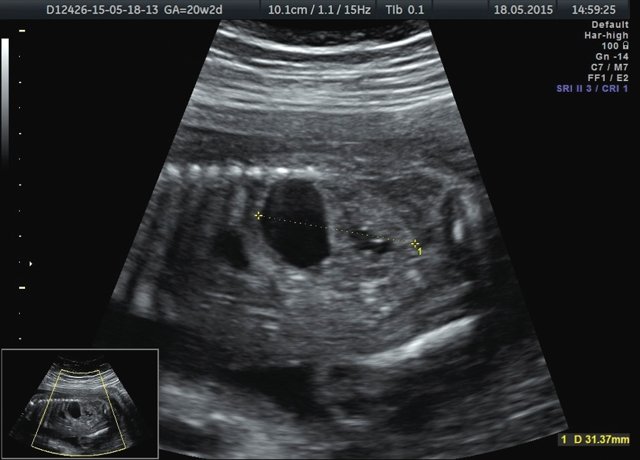
Рис. 3. Кистозное образование у верхнего полюса левой почки плода.
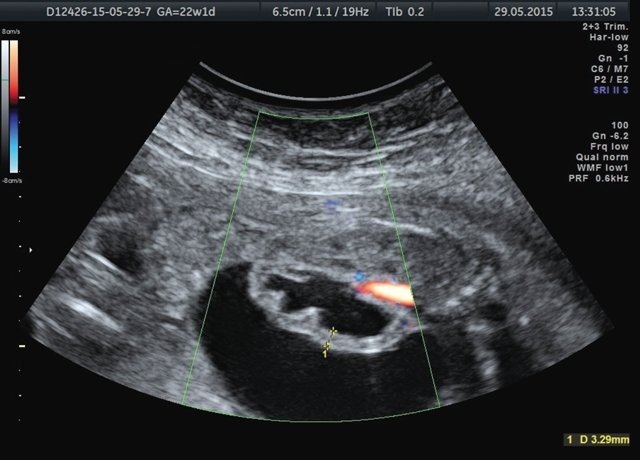
Область правой почки занимало округлое тонкостенное анэхогенное образование до 36 мм в диаметре. Правая почка была уменьшена в размерах до 17×9×20 мм, смещена и располагалась, распластываясь в виде полумесяца по задней поверхности образования (рис. 4). Правый мочеточник не визуализировался. Паренхима обеих почек была повышенной эхогенности, кортикомедуллярная дифференцировка почечных слоев нечеткая.
Рис. 4. Образование возле правой почки и расширенный мочевой пузырь плода.
Надпочечники с обеих сторон были интактны. Мочевой пузырь был увеличен до 20 мм в диаметре, с утолщенными стенками и в процессе динамического осмотра не опорожнялся (рис. 5). Изменений по остальным органам и системам не было выявлено.
Рис. 5. Расширенный мочевой пузырь плода.
Обсуждение
В представленных клинических наблюдениях надпочечники были интактны, а выявленные образования визуализировались непосредственно рядом с почками. В наблюдении 1 контуры образования повторяли контуры капсулы почки, а в наблюдении 2 образование слева имело общую с почкой капсулу. В связи с этим мы сделали вывод о том, что данные образования исходят из почек и являются следствием обструктивной уропатии.
В первом наблюдении, принимая во внимание контуры образования и его локализацию, расширение лоханки и изменения почечной паренхимы, был поставлен диагноз: «Беременность 22,1 нед. ВПР мочеполовой системы: УЗ-признаки уриномы правой почки на фоне обструктивной уропатии». Поскольку изменения второй почки и мочевого пузыря отсутствовали, правосторонняя обструктивная уропатия была наиболее вероятной причиной возникновения уриномы.
Во втором наблюдении поражение почек было двусторонним. Изменения левой почки были характерными ультразвуковыми проявлениями уриномы. Наличие кистозного образования, тесно прилегающего к почке, незначительное расширение лоханки и нечеткая кортикомедуллярная дифференцировка свидетельствовали о воздействии на почку высокого давления из-за нарушения оттока мочи с последующим разрывом почечной паренхимы и формированием уриномы.
Ультразвуковые изменения правой почки были более выраженными. По заднему краю образования диаметром 36 мм была распластана сама почка. Мочеточники с обеих сторон не визуализировались ни на одном из своих участков вплоть до места впадения в мочевой пузырь. Нормальное количество околоплодных вод, мужской пол плода, отсутствие расширенных мочеточников на фоне относительно небольшого увеличения размеров мочевого пузыря позволили нам исключить атрезию уретры, синдром задних уретральных клапанов и мегацистис-микроколон-интестинальный гипоперистальтический синдром и предположить наличие обструктивного поражения мочевыводящих путей на высоком уровне.
Учитывая большие размеры урином как в первом, так и во втором наблюдениях, в качестве причины возникновения обструктивной уропатии мы предположили одностороннее отсутствие или атрезию мочеточника у обоих плодов.
ОЛМС встречается преимущественно у мальчиков (соотношение мальчиков и девочек составляет 3:1). До 40 % случаев поражение двустороннее, у 10 % плодов выявляются экстраренальные изменения [6]. ОЛМС может быть как функциональным (чаще всего), так и анатомическим. К последним можно отнести стеноз, атрезию мочеточника или его врожденное отсутствие (агенезию).
Агенезия мочеточника встречается крайне редко и обычно сочетается с отсутствием почки или ее дисплазией и может быть как одно-, так и двусторонней. Чаще встречается атрезия мочеточника, которая возникает вследствие нарушения или отсутствия канализации растущего мочеточникового зачатка и может локализоваться на разных уровнях: в лоханочно-мочеточниковом, пузырно-мочеточниковом сегментах или на уровне пересечения мочеточников подвздошными сосудами. Атрезия сопровождается гидронефрозом и дисплазией почки. Мочеточник чаще всего заканчивается слепо и резко расширяется выше уровня атрезии, но может иметь вид фиброзного тяжа [7].
В наблюдении 2 семья приняла решение о досрочном прекращении беременности, однако отказалась от последующего патолого-анатомического исследования плода, в связи с чем наше предположение о генезе ОЛМС осталось неподтвержденным. Двусторонняя атрезия или агенезия мочеточников является летальным пороком. При одностороннем поражении прогноз обусловлен характером осложнений. По данным J. Hutcheson и соавт. [10], развитие уриномы является менее благоприятным в отношении сохранности почечной функции, чем развитие мочевого асцита. Важными являются и размеры уриномы. При уриноме больших размеров прогноз для плода чаще всего неблагоприятный. В первую очередь это связано с потерей функции пораженной почки как результатом воздействия высокого давления на почечную ткань. Так, в случае, представленном A. Ghidini и соавт. [11], описывается правосторонняя уринома большого размера (3,5×5,5 см), которая спонтанно исчезла вскоре после родов, и ультразвуковые признаки изменения мочевыводящих путей отсутствовали, однако спустя год у ребенка была выявлена инволюция правой почки.
Дополнительным фактором, усугубляющим прогноз при уриноме больших размеров, является гипоплазия легких. Этому способствует выраженный длительный подъем купола диафрагмы в результате повышенного внутрибрюшного давления, а также развивающееся в некоторых случаях маловодие [10].
Представленные клинические наблюдения отражают разнообразие ультразвуковых проявлений уриномы: от жидкостного образования, расположенного вокруг неизмененной по форме почки и повторяющего ее контуры, до образования, растягивающего и смещающего почку в разных направлениях. Уриномы могут достигать больших размеров и быть как одно‑, так и двусторонними. Их необходимо дифференцировать с опухолями почек, надпочечников и забрюшинного пространства, кистами почек, брыжейки и желудочно-кишечного тракта. Однако выявление связи образования с почкой и оценка почечной капсулы, а также наличие наиболее вероятных причин формирования урином (ОЛМС, задние уретральные клапаны) позволяют поставить правильный диагноз.
Заключение
Причина развития ОЛМС и возникновения уриномы чаще всего недоступна для пренатальной диагностики, однако, помимо наиболее известных этиологических факторов, врачу, проводящему исследование, необходимо помнить и о таких редких врожденных пороках развития, как атрезия или агенезия мочеточника, особенно в случае больших размеров уриномы.
Литература
УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
ВПР плода – что это?
Внутриутробные пороки развития плода
Во все времена встречались те или иные внутриутробные пороки развития ребенка. Кажущийся меньшим процент аномалии развития детей во времена наших бабушек связан с тем, что сейчас, благодаря качественно новому уровню обследования и ведения беременных, есть возможность выносить ту беременность, которая, без вмешательства извне, прервалась бы еще на малых сроках в прежние времена. Основной из причин самопроизвольных aбopтов на малых сроках как раз и являются различные, генетически обусловленные, аномалии уpoдства. Таким образом, можно сказать, что на этом этапе производится первый в жизни индивидуума естественный отбор.
Причины пороков развития плода
Причин развития аномалий у детей в период внутриутробного развития множество. На первом месте, безусловно, стоят всякого рода генетические дефекты, как наследственные, так и приобретенные в результате различных нарушений эмбриогенеза. Изменения на генетическом уровне происходят под воздействием нeблагоприятных факторов внешней среды: ионизирующее излучение, воздействие токсических химических веществ, в том числе и некоторых лекарственных препаратов. Генетический дефект может передаться ребенку от одного из родителей, либо быть «личным приобретением» – мутация происходит уже после соединения качественной генетической информации мужчины и женщины. К сожалению, способов действенной профилактики таких ситуаций до сих пор не изобретено. Большая часть эмбрионов, несущих в себе генетическую мутацию, оказывается не жизнеспособной и их развитие прекращается практически сразу после оплодотворения, в самом начале формирования зародыша. Такая ситуация называется остановка развития плода и требует досконального выяснения причин ее развития. Помимо вышеописанных генетических дефектов, привести к замиранию беременности могут заболевания матери: инфекционные (в том числе – инфекции, передающиеся пoлoвым путем), эндокринные, нарушения системы иммунитета.
Какие бывают врожденные пороки развития плода?
Степень выражености патологии развития плода может быть различная. Это зависит и от места расположения генетической поломки, и от силы и длительности токсического воздействия, если таковое имелось. Следует отметить, что четкого соотношения между интенсивностью внешнего воздействия и степенью выраженности того или иного порока развития не прослеживается. Женщина, подвергшаяся токсическому воздействию во время беременности, может родить здорового ребенка. Однако, сохраняется риск, что порок развития плода появится у внуков или даже правнуков этой женщины, как следствие генетических поломок, произошедших у ее ребенка во внутриутробный период, но не имевших клинических проявлений.
Наиболее распространенные врожденные пороки развития плода:
– полное либо частичное отсутствие, деформация того или иного органа или части тела (конечности, головной мозг, внутренние органы);
– анатомические дефекты лица и шеи (расщелины верхней губы и неба, прочие аномалии лицевого скелета);
– spina bifida – выраженное в различной степени незаращение спинномозгового канала;
– врожденные пороки сердца;
Наиболее часто встречающиеся хромосомные аномалии: синдром Дауна и синдром Эдвардса сопровождают множественные внутриутробные пороки развития плода.
Диагностика пороков развития плода
Пренатальная диагностика пороков развития плода и хромосомной патологии – очень сложный процесс. Одним из этапов такой диагностики являются так называемые скрининговые исследования – комплекс обследований, которые назначаются женщине в сроке 12, 20 и 30 недель беременности. Такой комплекс включает в себя исследование крови на биохимические сывороточные маркеры хромосомной патологии (анализы на пороки развития плода).
В первом триместре (двойной тест):
– свободная β-субъединица хорионического гонадотропина человека;
– PAPP-A (pregnancy associated plasma protein A): связанный с беременностью плазменный протеин A.
Во втором триместре (тройной тест):
– общий ХГЧ или свободная β-субъединица ХГЧ;
– α-фетопротеин (АФП);
– свободный (неконъюгированный) эстриол.
В зависимости от возможностей лаборатории последний анализ иногда не проводится. Обязательным дополнением к такому исследованию является УЗИ матки и плода.
Результат каждого исследования не может оцениваться в разрыве с другими данными – то есть оценка результата должна быть комплексной и проводится только специалистом.
Такое обследование не дает 100% гарантии, а позволяет только выделить группу высокого риска среди беременных, которым нужно проведение инвазивных методов диагностики – хорионбиопсии, кордоцентеза для определения кариотипа у плода и исключения у него хромосомной патологии.
Хорионбиопсия в первом триместре и плацентоцентез или кордоцентез во втором триместре позволяют со 100% точностью исключить или подтвердить только хромосомную патологию у плода, но не пороки! Врожденные пороки развития плода (ВПР) можно исключить только с помощью УЗИ плода и, чаще всего, на 20-22 неделях беременности. Причем, врачи УЗ-диагностики, проводящие УЗИ плода, должны иметь большой опыт УЗИ плода и иметь специализацию по пренатальной диагностике ВПР. К сожалению, не все врачи УЗ-диагностики хорошо знают анатомические особенности плода, поэтому и пропускают ВПР. По этой же причине могут иногда просматриваться характерные для генетических заболеваний признаки (форма черепа, особенности кожных складок, характерные соотношения размеров лицевого/мозгового черепа, размеров головы/длины тела и т.д.). Другая причина ошибок в пренатальной диагностике врожденных пороков развития – низкое качество аппаратуры, на которой проводится исследование. При низкой разрешающей способности аппарата УЗИ даже высококлассный диагност может оставить «за кадром» то, что очевидно и студенту мединститута при условии высокого качества аппарата. Как правило, в областных центрах, крупных городах существуют медико-генетические центры, где в обязательном порядке, хотя бы раз за беременность проводится обследование и консультация женщин.
Обязательно направляются на медико-генетическое консультирование беременные женщины:
– старше 35 лет;
– имеющие ребенка с синдромом Дауна или другой, генетически обусловленной патологией;
– со случаями выкидышей, мертворождения, неразвивающихся беременностей;
– если в семье одного из родителей есть больные синдромом Дауна и другой хромосомной патологией;
– перенесшие вирусные заболевания на малых сроках беременности;
– при приеме некоторых медикаментов;
– если было воздействие радиации.
Итак, для выявления генетических дефектов у плода необходимо, в первую очередь, провести скрининговые исследования крови. Это даст предположительный ответ о наличии или отсутствии у ребенка хромосомных аномалий. После проведения УЗИ становится понятным: есть физические пороки развития или нет. Если специалисты затрудняются с решением вопроса о генетических дефектах – назначается хорионбиопсия или кордоцентез (в зависимости от срока беременности).
Любой случай выявления ВПР становится поводом для предложения женщине прерывания беременности по медицинским показаниям. Если женщина решает оставить ребенка, наблюдение за ней должно осуществляться особенно пристально, желательно – специалистами медико-генетического центра.
Пороки развития ребенка, в большинстве случаев, значительно ограничивают его способность к жизнедеятельности. Причины пороков развития плода должны быть установлены для определения степени риска в последующие беременности.
ВПР – врожденные пороки развития: что это такое, каков оптимальный срок для выявления их у плода?
Пороки развития — это отклонения от нормального строения и функционирования организма, которые возникают в процессе внутриутробного развития. Некоторые нарушения можно обнаружить на ранних этапах беременности, о других же становится известно только на поздних сроках или после рождения младенца. По статистике, частота ВПР достигает 5-6 случаев на 1000 новорожденных. Какие бывают врожденные пороки развития и можно ли предотвратить их появление?
Разновидности ВПР
Существует несколько классификаций врожденных пороков развития:
В зависимости от периода возникновения патологии выделяют:
ВПР плода бывают изолированными, когда аномалии касаются одного органа, и системными, когда происходит нарушение целой системы органов. Также встречаются множественные пороки развития, затрагивающие различные сферы организма.
По изменениям, произошедшим с органом, выделяют следующие пороки:
Причины ВПР
Наиболее распространенные причины возникновения врожденных пороков развития плода:
Факторы риска
В зоне риска находятся следующие категории женщин:
Диагностика пороков развития плода
Пренатальная диагностика обязательна для всех беременных. При нормальном течении гестации скрининговое обследование делают трижды: на сроках в 10-12, 20-22, 30-32 недели. Диагностика включает в себя УЗИ, общий и биохимический анализ крови и мочи, анализ на гормоны, ЭКГ. С помощью УЗИ могут обнаружить отклонения в развитии плода и назначить более узкие, специальные исследования.
Женщинам из зоны риска назначают следующие диагностические процедуры, которые могут выявить генетические аномалии и внутриутробные инфекции плода:
Показания к прерыванию беременности
Аномалии внутриутробного развития плода бывают разных степеней тяжести, некоторые из них несовместимы с жизнью, другие требуют постоянного медицинского наблюдения и поддержки, третьи можно исправить хирургическим путем после рождения. Если порок развития у плода несовместим с жизнью, приведет к вегетативному состоянию или значительно ухудшит качество жизни ребенка, родителям предлагают прервать беременность.
Показания для aбopта:
В некоторых случаях последнее слово остается за матерью. Например, при обнаружении синдрома Дауна у плода врачи могут рекомендовать aбopт, но женщина вправе отказаться и родить ребенка. Абсолютными показаниями для aбopта являются:
Методы лечения
Можно ли вылечить врожденные пороки развития плода? К сожалению, статистика неутешительна. Четверть детей погибает в течение первого года жизни. 25% детей могут прожить достаточно долго, но при этом имеют тяжелейшие физические, умственные и психические отклонения. Они не могут обходиться без круглосуточной медицинской помощи и приема лекарств.
Лишь 5% аномалий поддаются лечению. Как правило, терапия предполагает хирургическое вмешательство. Благоприятный прогноз наблюдается у маленьких пациентов с такими патологиями:
Меры профилактики
Возможно ли снизить риск развития пороков? Рекомендации по профилактике:
Внутриутробные пороки развития плода — это шок для каждой женщины. В такой ситуации врачи — это лучшие союзники, беременной необходимо прислушиваться к их рекомендациям о том, сохранять ли беременность или все-таки делать aбopт.
Что такое ВПР плода: диагностика, причины
Беременность – прекрасный период в жизни каждой женщины – трепетное ожидание появления на свет нового человека. Каждую минуту мать внимательно прислушивается к своему ребенку, радуется каждому его движению, ответственно сдает все анализы и терпеливо ждет результатов. И любая женщина мечтает услышать, что ее ребенок абсолютно здоров. Но, к сожалению, эту фразу слышит не каждый родитель.
В медицинской практике существуют самые различные виды патологий плода, которые устанавливают в разные триместры беременности и ставят перед родителями серьезный вопрос, оставлять ребенка или нет. Проблемы с развитием могут быть двух типов: приобретенные и врожденные.
О разновидностях патологий
Как уже было сказано ранее, патологии бывают:
Причиной отклонений могут быть как генетические, так и внешние факторы. Врожденные появляются еще на этапе зачатия, и при должной медицинской квалификации врача обнаруживаются на самых ранних сроках. А вот приобретенные могут появиться в любой момент развития плода, диагностируют их на любом этапе беременности.
Врожденные патологии и их разновидности
Все ВПР плода, связанные с генетикой, врачи называют трисомиями. Появляются они на первых этапах внутриутробного развития и означают отклонения от количества хромосом у ребенка. Такими патологиями являются:
В отдельную категорию попадают синдромы, обусловлены проблемами с пoлoвыми хромосомами. К ним причисляют:
Иногда врачи диагностируют такое нарушение, как полиплоидия. Такие нарушения сулят плоду летальный исход.
Если причина патологии плода в генных мутациях, то ее уже невозможно вылечить или что-то исправить. Рождаясь, дети просто обязаны с ними жить, а родители, как правило, жертвуют многим, чтобы обеспечить им достойное существование. Безусловно, есть великие примеры людей, которые даже с диагнозом синдрома Дауна прославились на весь мир своим талантом. Однако нужно понимать, что это скорее – счастливые исключения, нежели распространенные случаи.
Если говорить о приобретенных ВПР
Случается и такое, что ВПР плода диагностируют у здорового генетически ребенка. Причина в том, что отклонения могут развиваться под влиянием самых разнообразных внешних факторов. Чаще всего это заболевания, перенесенные матерью в период вынашивания чада, вредная экологическая обстановка или же нездоровый образ жизни родителей. Такие приобретенные патологии могут «ударить» по абсолютно любой системе в организме плода.
К самым популярным расстройствам можно отнести следующие патологии:
ВПР без определенной причины
К приобретенным отклонениям также можно отнести те патологии, причины которых остаются загадкой для врачей:
Любая из этих патологий требует ответственного подхода к наблюдению за плодом. Чтобы родители никогда не услышали страшного заключения врача, в период предполагаемого зачатия и вынашивания будущего члeна семьи следует по максимуму исключить из своей жизни все негативные факторы, которые могут послужить причиной для патологии.
Каковы причины ВПР плода?
Чтобы защитить своего будущего ребенка от отклонений, необходимо сначала разобраться, что же может послужить причиной для нарушений развития малыша. Предупреждение ВПР плода включает в себя обязательное исключение всех возможных факторов, провоцирующих генетические или приобретенные изменения.
Важность пренатальной диагностики
Многие узнают, что такое ВПР плода при беременности, только после пренатальной диагностики. Такая мера является необходимой для вынашивания здорового малыша. Итак, почему такой осмотр очень важен и как он проводится?
Когда осуществляется диагностика ВПР плода, первым делом делают скрининг патологии – комплекс процедур, которые проходит каждая будущая мама на сроке в 12, 20 и 30 недель. Другими словами – это ультразвуковое обследование. Печальная статистика говорит о том, что многие узнают, что такое ВПР плода на УЗИ. Немаловажным этапом проверки являются обширные анализы крови.
Кто входит в группы риска?
Специалисты выделяют особую группу женщин, которые имеют высокий процент риска родить нездорового ребенка. При первом же осмотре у них берут кровь на анализы и назначают глубокую диагностику на возможное наличие паталогий. Чаще всего слышат диагноз ВПР плода будущие матери, которые:
О прогнозах
Со стопроцентной точностью без необходимых медицинских обследований поставить диагноз не сможет ни один компетентный врач. Даже после получения заключения специалист дает только рекомендации, а решение остается за родителями. При аномалиях, которые неизбежно повлекут за собой cмepть ребенка (а в некоторых случаях и опасность для жизни матери), предлагают сделать aбopт. Если дело ограничивается лишь малозаметными внешними аномалиями, тогда вполне можно будет обойтись пластической операцией в будущем. Диагнозы не поддаются обобщению и целиком и полностью индивидуальны.
Правильно поступить можно только после рациональных обдумываний, взвесив на чаше весов все «за» и «против».
При незначительных аномалиях и мутациях, с которыми ребенок сможет жить полноценной жизнью, своевременная медицинская помощь и современные достижения науки творят чудеса. Ни в коем случае нельзя падать духом и всегда стоит надеяться на лучшее, всецело положившись на профессиональное мнение врача.
ВПР плода – что это?
Врожденные пороки развития (ВПР) являются самыми опасными осложнениями беременности. Вследствие ВПР плода ребенок может получить инвалидность, а в тяжелых случаях это приводит к летальному исходу. К врожденным порокам развития относят ВПР ЦНС плода:
Причины возникновения ВПР плода
Развитие пороков плода может происходить под действием многих факторов. Большая часть из них так и остаются невыясненными. Этиологические признаки всех ВПР плода разделяют на:
Существуют данные, по которым загрязнение биосферы является причиной семидесяти процентов случаев заболеваний, шестидесяти процентов случаев развития с патологиями и более пятидесяти процентов случаев cмepти детей. Рождение детей с последующим аномальным развитием связывают с профессиональной деятельностью: эмоциональное напряжение, воздействие высоких и низких температур или пыли, контакт с продуктами химической промышленности и солями тяжелых металлов.
Более высокий риск возникновения ВПР у плода у женщин с значительным ожирением. Это может стать причиной аномалий развития нервной трубки. Но к таким изменениям в организме плода приводит не только лишний вес беременной, а и резкое снижение веса на ранних сроках беременности.
Беременность после ВПР плода
Планировать беременность после прерывания по причине развития у плода ВПР можно уже через шесть месяцев после предыдущей. В некоторых случаях паре рекомендуют подождать год. В процессе планирования будущие родители проходят ряд генетических анализов и исследований, по результатам которых врач рекомендует, когда можно зачинать ребенка. В период подготовки к следующей беременности паре необходимо вести здоровый образ жизни, избегать влияния негативных факторов, принимать витамины и другие полезные вещества, чтобы укрепить свой организм.
Внутриутробные пороки развития плода
Во все времена встречались те или иные внутриутробные пороки развития ребенка. Кажущийся меньшим процент аномалии развития детей во времена наших бабушек связан с тем, что сейчас, благодаря качественно новому уровню обследования и ведения беременных, есть возможность выносить ту беременность, которая, без вмешательства извне, прервалась бы еще на малых сроках в прежние времена. Основной из причин самопроизвольных aбopтов на малых сроках как раз и являются различные, генетически обусловленные, аномалии уpoдства. Таким образом, можно сказать, что на этом этапе производится первый в жизни индивидуума естественный отбор.
Причины пороков развития плода
Причин развития аномалий у детей в период внутриутробного развития множество. На первом месте, безусловно, стоят всякого рода генетические дефекты, как наследственные, так и приобретенные в результате различных нарушений эмбриогенеза. Изменения на генетическом уровне происходят под воздействием нeблагоприятных факторов внешней среды: ионизирующее излучение, воздействие токсических химических веществ, в том числе и некоторых лекарственных препаратов. Генетический дефект может передаться ребенку от одного из родителей, либо быть «личным приобретением» – мутация происходит уже после соединения качественной генетической информации мужчины и женщины. К сожалению, способов действенной профилактики таких ситуаций до сих пор не изобретено. Большая часть эмбрионов, несущих в себе генетическую мутацию, оказывается не жизнеспособной и их развитие прекращается практически сразу после оплодотворения, в самом начале формирования зародыша. Такая ситуация называется остановка развития плода и требует досконального выяснения причин ее развития. Помимо вышеописанных генетических дефектов, привести к замиранию беременности могут заболевания матери: инфекционные (в том числе – инфекции, передающиеся пoлoвым путем), эндокринные, нарушения системы иммунитета.
Какие бывают врожденные пороки развития плода?
Степень выражености патологии развития плода может быть различная. Это зависит и от места расположения генетической поломки, и от силы и длительности токсического воздействия, если таковое имелось. Следует отметить, что четкого соотношения между интенсивностью внешнего воздействия и степенью выраженности того или иного порока развития не прослеживается. Женщина, подвергшаяся токсическому воздействию во время беременности, может родить здорового ребенка. Однако, сохраняется риск, что порок развития плода появится у внуков или даже правнуков этой женщины, как следствие генетических поломок, произошедших у ее ребенка во внутриутробный период, но не имевших клинических проявлений.
Наиболее распространенные врожденные пороки развития плода:
– полное либо частичное отсутствие, деформация того или иного органа или части тела (конечности, головной мозг, внутренние органы);
– анатомические дефекты лица и шеи (расщелины верхней губы и неба, прочие аномалии лицевого скелета);
– spina bifida – выраженное в различной степени незаращение спинномозгового канала;
– врожденные пороки сердца;
Наиболее часто встречающиеся хромосомные аномалии: синдром Дауна и синдром Эдвардса сопровождают множественные внутриутробные пороки развития плода.
Диагностика пороков развития плода
Пренатальная диагностика пороков развития плода и хромосомной патологии – очень сложный процесс. Одним из этапов такой диагностики являются так называемые скрининговые исследования – комплекс обследований, которые назначаются женщине в сроке 12, 20 и 30 недель беременности. Такой комплекс включает в себя исследование крови на биохимические сывороточные маркеры хромосомной патологии (анализы на пороки развития плода).
В первом триместре (двойной тест):
– свободная β-субъединица хорионического гонадотропина человека;
– PAPP-A (pregnancy associated plasma protein A): связанный с беременностью плазменный протеин A.
Во втором триместре (тройной тест):
– общий ХГЧ или свободная β-субъединица ХГЧ;
– α-фетопротеин (АФП);
– свободный (неконъюгированный) эстриол.
В зависимости от возможностей лаборатории последний анализ иногда не проводится. Обязательным дополнением к такому исследованию является УЗИ матки и плода.
Результат каждого исследования не может оцениваться в разрыве с другими данными – то есть оценка результата должна быть комплексной и проводится только специалистом.
Такое обследование не дает 100% гарантии, а позволяет только выделить группу высокого риска среди беременных, которым нужно проведение инвазивных методов диагностики – хорионбиопсии, кордоцентеза для определения кариотипа у плода и исключения у него хромосомной патологии.
Хорионбиопсия в первом триместре и плацентоцентез или кордоцентез во втором триместре позволяют со 100% точностью исключить или подтвердить только хромосомную патологию у плода, но не пороки! Врожденные пороки развития плода (ВПР) можно исключить только с помощью УЗИ плода и, чаще всего, на 20-22 неделях беременности. Причем, врачи УЗ-диагностики, проводящие УЗИ плода, должны иметь большой опыт УЗИ плода и иметь специализацию по пренатальной диагностике ВПР. К сожалению, не все врачи УЗ-диагностики хорошо знают анатомические особенности плода, поэтому и пропускают ВПР. По этой же причине могут иногда просматриваться характерные для генетических заболеваний признаки (форма черепа, особенности кожных складок, характерные соотношения размеров лицевого/мозгового черепа, размеров головы/длины тела и т.д.). Другая причина ошибок в пренатальной диагностике врожденных пороков развития – низкое качество аппаратуры, на которой проводится исследование. При низкой разрешающей способности аппарата УЗИ даже высококлассный диагност может оставить «за кадром» то, что очевидно и студенту мединститута при условии высокого качества аппарата. Как правило, в областных центрах, крупных городах существуют медико-генетические центры, где в обязательном порядке, хотя бы раз за беременность проводится обследование и консультация женщин.
Обязательно направляются на медико-генетическое консультирование беременные женщины:
– старше 35 лет;
– имеющие ребенка с синдромом Дауна или другой, генетически обусловленной патологией;
– со случаями выкидышей, мертворождения, неразвивающихся беременностей;
– если в семье одного из родителей есть больные синдромом Дауна и другой хромосомной патологией;
– перенесшие вирусные заболевания на малых сроках беременности;
– при приеме некоторых медикаментов;
– если было воздействие радиации.
Итак, для выявления генетических дефектов у плода необходимо, в первую очередь, провести скрининговые исследования крови. Это даст предположительный ответ о наличии или отсутствии у ребенка хромосомных аномалий. После проведения УЗИ становится понятным: есть физические пороки развития или нет. Если специалисты затрудняются с решением вопроса о генетических дефектах – назначается хорионбиопсия или кордоцентез (в зависимости от срока беременности).
Любой случай выявления ВПР становится поводом для предложения женщине прерывания беременности по медицинским показаниям. Если женщина решает оставить ребенка, наблюдение за ней должно осуществляться особенно пристально, желательно – специалистами медико-генетического центра.
Пороки развития ребенка, в большинстве случаев, значительно ограничивают его способность к жизнедеятельности. Причины пороков развития плода должны быть установлены для определения степени риска в последующие беременности.