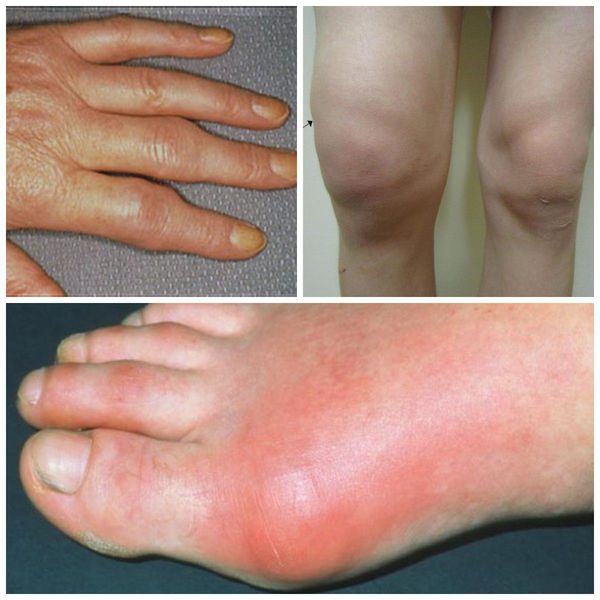
воспалительная полиартропатия что это
Артропатии
Артропатия – вторичное поражение суставов на фоне других заболеваний и патологических состояний. Может развиваться при аллергии, некоторых инфекционных заболеваниях, эндокринных нарушениях, хронических заболеваниях внутренних органов, метаболических нарушениях и нарушениях нервной регуляции. Клиника артропатий может существенно различаться. Общими отличительными чертами являются боли, асимметричность поражения, зависимость суставного синдрома от течения основного заболевания и слабо выраженные изменения по результатам инструментальных исследований (рентгенографии, КТ, МРТ). Диагноз артропатия выставляется в случае, если суставной синдром и внесуставная симптоматика не соответствуют диагностическим критериям подагрического или ревматоидного артрита. Лечение проводится с учетом основного заболевания.
МКБ-10
Общие сведения
Артропатия – поражение суставов, обусловленное неревматическими заболеваниями. Может возникать при болезнях различной этиологии. Протекает в виде артралгий (болей без нарушения формы и функции сустава) либо в виде реактивных артритов. Основной отличительной характеристикой артропатий является зависимость суставного синдрома от течения основного заболевания. Грубые патологические изменения в суставах обычно не развиваются, в большинстве случаев суставная симптоматика полностью исчезает или существенно уменьшается при адекватном лечении основной болезни.
Аллергическая артропатия
Боли в суставах возникают на фоне аллергической реакции. Артропатия может развиться как практически сразу после контакта с аллергеном, так и несколько дней спустя. Диагноз выставляется на основании характерной аллергической симптоматики: наличия лихорадки, кожной сыпи, лимфоаденопатии, бронхообструктивного синдрома и т. д. По анализам крови выявляется гипергаммаглобулинемия, эозинофилия, плазматические клетки и антитела класса IgG. Явления артропатии исчезают после проведения десенсибилизирующей терапии.
Артропатия при синдроме Рейтера
Синдром Рейтера представляет собой триаду, включающую поражение органов зрения, суставов и мочеполовой системы. Чаще всего причиной развития становится хламидиоз, реже синдром вызывается сальмонеллами, шигеллами, иерсиниями или возникает после энтероколита. Страдают лица, имеющие наследственную предрасположенность. Обычно симптомы появляются в следующей последовательности: сначала – острая мочеполовая инфекция (цистит, уретрит) или энтероколит, вскоре после этого – поражение глаз (конъюнктивит, увеит, иридоциклит, ретинит, кератит, ирит) и лишь спустя 1-1,5 месяца – артропатия. При этом симптомы со стороны глаз могут проявляться в течение 1-2 дней, быть слабо выраженными и остаться незамеченными.
Артропатия является ведущим признаком синдрома Рейтера и нередко становится первой причиной обращения за медицинской помощью. Обычно наблюдается ассиметричный артрит с поражением суставов нижних конечностей: голеностопных, коленных и мелких суставов стопы. При этом суставы, как правило, вовлекаются в воспалительный процесс последовательно, снизу вверх, с промежутком в несколько дней. Пациент с артропатией жалуется на боли, усиливающиеся по ночам и в утренние часы. Суставы отечны, отмечается местная гиперемия, у некоторых больных выявляется выпот. Иногда возникают боли в позвоночнике, развивается сакроилеит, возможен пяточный бурсит с быстрым формированием пяточной шпоры и воспаление ахиллова сухожилия.
Диагноз выставляется на основании истории болезни, симптоматики, данных лабораторных и инструментальных исследований. При выявлении в анамнезе энтерита или мочевой инфекции больных с артропатией направляют на консультации к соответствующим специалистам: гастроэнтерологу, урологу и венерологу. При поражении глаз необходима консультация офтальмолога.
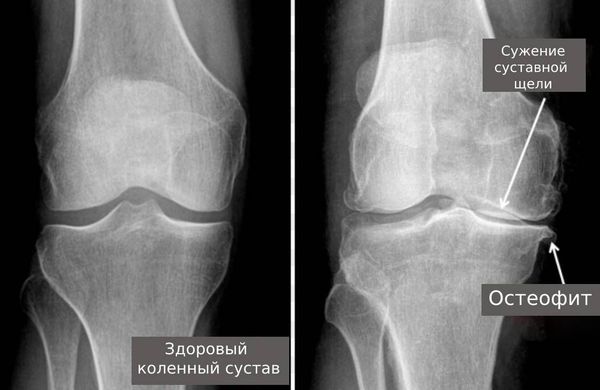
В анализах крови выявляются признаки воспаления, в анализах мочи – незначительное или умеренное количество лейкоцитов. Для обнаружения хламидий выполняется соскоб из цервикального канала, уретры и конъюнктивы. При проведении рентгенографии коленного и голеностопного сустава обнаруживается некоторое сужение суставных щелей и очаги околосуставного остеопороза. Рентгенография пяточной кости обычно подтверждает наличие пяточной шпоры. Рентгенография стопы свидетельствует о наличии периоститов, эрозий и шпор плюсневых костей и костей фаланг пальцев.
Лечение направлено на борьбу с основной инфекцией и устранение симптомов болезни. Пациентам с артропатией назначают противохламидийные препараты, при необходимости – анальгетики и НПВП. В 50% случаев артропатии полностью исчезают, у 30% больных наблюдаются рецидивы артрита, в 20% случаев отмечается хроническое течение артропатии с дальнейшим усугублением симптоматики и нарушением функции суставов.
Артропатии при других заболеваниях
Артропатии могут возникать при ряде паразитарных и множестве инфекционных заболеваний. Для трихинеллеза, бруцеллеза и болезни Лайма характерны летучие артралгии, иногда в сочетании с миалгиями. При краснухе возникает нестойкий симметричный полиартрит. Артропатии при эпидемическом паротите напоминают картину ревматоидного артрита: воспаление в суставах непостоянно, носит мигрирующий характер и иногда сопровождается воспалением перикарда. Инфекционный мононуклеоз и ветряная оспа сопровождаются артропатией в виде нестойкого артрита, быстро проходящего при угасании симптомов основного заболевания.
Артропатия при менингококковой инфекции развивается примерно через неделю после начала заболевания; обычно наблюдается моноартрит коленного сустава, реже – полиартрит нескольких крупных суставов. При вирусных гепатитах возможны артропатии в виде артралгий или летучих артритов с симметричным поражением преимущественно коленных суставов и мелких суставов кисти; артропатии обычно возникают в самом начале болезни, еще до появления желтухи. Для ВИЧ-инфекции характерно большое разнообразие суставной симптоматики: возможны как артриты, так и артралгии, в ряде случаев развивается СПИД-ассоциированный артрит голеностопных и коленных суставов, сопровождающийся выраженным нарушением функции конечности и интенсивным болевым синдромом.
Во всех перечисленных случаях суставная симптоматика достаточно быстро исчезает при лечении основного заболевания.
Артропатии при васкулитах
При узелковом периартериите, синдроме Такаясу и гранулематозе Черджа-Страусса артропатии обычно протекают в форме артралгий. При болезни Кавасаки возможны как артралгии, так и артриты. При болезни Шенлейн-Геноха и гранулематозе Вегенера наблюдается симметричное поражение крупных суставов, непостоянный болевой синдром на фоне припухлости околосуставных тканей.
Артропатии при эндокринных нарушениях
Наиболее распространенным поражением суставов при нарушении гормонального баланса являются климактерические или овариогенные артропатии. Суставной синдром развивается на фоне климакса или снижения функции яичников, обусловленном другими причинами (хирургическим удалением, облучением по поводу злокачественного новообразования). Артропатией чаще страдают женщины с излишним весом. Обычно поражаются мелкие суставы стоп, реже – коленные суставы. Возникают боли, скованность, хруст и припухлость. Нарушается конфигурация суставов – вначале за счет отека, затем за счет дистрофических процессов. На начальных стадиях рентгенологическая картина нормальная, на МРТ суставов или во время артроскопии коленного сустава выявляется некоторое утолщение синовиальной оболочки. В последующем обнаруживаются гонартроз и артрозы суставов стопы. После подбора эффективной заместительной терапии артропатии уменьшаются или исчезают.
Диабетические артропатии развиваются преимущественно у молодых женщин, страдающих сахарным диабетом I типа в течение 6 и более лет, особенно – при нерегулярном и неадекватном лечении. Поражение обычно одностороннее, страдают суставы стопы. Реже в процесс вовлекаются коленный и голеностопный сустав, еще реже – позвоночник и суставы верхних конечностей. Для диабетических артропатий характерна клиника быстро прогрессирующего артроза. На рентгенограммах выявляются очаги остеолиза, остеопороза и остеосклероза, уплощение суставных поверхностей и остеофиты. Лечение сахарного диабета приводит к редуцированию артропатии, однако при выраженных артрозах необходима терапия, направленная на устранение болевого синдрома и восстановление хряща.
Гиперпаратиреоз становится причиной рассасывания и последующего восстановления костной ткани, при этом в суставном хряще появляются известковые отложения, развивается суставной хондрокальциноз. Артропатии проявляются в виде летучих болей в суставах, острых моно- и полиартритов. После коррекции гиперфункции или удаления аденомы паращитовидной железы суставные симптомы обычно исчезают.
Гипертиреоз, особенно его тяжелые формы, также могут сопровождаться артропатиями. Возможны как артриты, так и артралгии, иногда в сочетании с болью в мышцах. Рентгенологическая картина скудная, выявляются лишь явления распространенного остеопороза. Диагноз выставляется на основании клинических проявлений. Терапия основного заболевания приводит к уменьшению или исчезновению артропатии.
Для гипотиреоза характерно поражение крупных суставов, чаще коленных. Возможны также боли в тазобедренных суставах. Артропатии сочетаются с миалгиями, скованностью и слабостью мышц. Рентгенологическая картина без изменений. При развитии гипотиреоза в детском возрасте возможна ротация и смещение головки бедра с развитием сгибательной контрактуры тазобедренного сустава.
При нарушении функции гипофиза иногда наблюдается поражение позвоночника и дистальных суставов конечностей. В тяжелых случаях развивается кифоз шейногрудного отдела в сочетании с декальцификацией грудины и ребер. Возможны деформации конечностей и разболтанность суставов. Артропатии проявляются болями в спине и суставах конечностей. Контрактуры нехарактерны.
Артропатии при соматической патологии
Для болезни Крона и неспецифического язвенного колита характерны артропатии в виде острых мигрирующих артритов. Обычно поражаются голеностопные и коленные суставы. При неспецифическом язвенном колите возможны артриты тазобедренных суставов и боли в позвоночнике. Все проявления артропатии самостоятельно исчезают в течение 1-2 месяцев.
Наиболее известной артропатией при заболеваниях внутренних органов является синдром Мари-Бамбергера – деформация пальцев в виде барабанных палочек и ногтей в виде часовых стекол. Причиной деформации является оссифицирующий периостоз дистальных отделов трубчатых костей, возникающий вследствие реакции костной ткани на нарушения кислотно-щелочного баланса и недостаток кислорода. Синдром чаще всего возникает при болезнях легких (рак легкого, кавернозный туберкулез, нагноительные заболевания). Может также встречаться при циррозе печени, затяжном септическом эндокардите и некоторых врожденных пороках сердца. Артропатии проявляются в виде выраженных болей в суставах. Возможен незначительный отек.
Что такое артропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вишнева Е. М., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
Артропатия — это патология, которая объединяет все состояния с симптомами поражения суставов: болью, деформацией и/или нарушением движения в суставах.
В связи с этим выделяют внутрисуставные и внесуставные причины артропатий:
При описании артропатий часто пользуются терминами «артрит», «артроз», «ревматизм суставов». В быту пациенты используют образные описания: «суставы скрипят, хрустят, затекают». Часто страдает не один, а сразу несколько суставов или суставных групп.
Факторы риска развития артропатии:
В зависимости от характера нагрузки могут страдать разные группы суставов. Например, при некоторых спортивных нагрузках развиваются энтезопатии (поражения сухожилий) — «локоть теннисиста», «локоть игрока в гольф» и др. При занятиях лыжным спортом страдают опорные суставы — тазобедренные и коленные. При сидячей работе чаще поражаются мелкие суставы шейного отдела позвоночника.
Распространённость
Симптомы артропатии
Главным симптомом артропатии является боль в суставах — артралгия.
Механическая артралгия связана с нагрузкой: возникает во время нагрузки или сразу после неё и облегчается в покое. При повреждении сухожильно-связочного аппарата боль возникает при определённых движениях: при подъёме, повороте, сгибании или разгибании в суставе. Также могут беспокоить боли стартового характера: когда человек встаёт после длительного сидения, спускается или поднимается по лестнице.
Патогенез артропатии
Артропатия подразумевает поражение не только суставных поверхностей и хрящей. Часто при артропатиях страдают околосуставные ткани: связки, сухожилия, капсулы суставов. При системных заболеваниях поражаются ещё и внутренние органы, например почки, сердечно-сосудистая система и печень.
Патогенез артропатии зависит от её варианта и этиологии.
Артрит — это воспаление, которое затрагивает все среды сустава. Артрит может быть реактивным и аутоиммунным.
Реактивный артрит — это воспаление сустава, которое развивается одновременно с инфекцией или после неё. Если реактивный артрит вызван инфекцией в полости коленного сустава, он может привести к разрушению сустава.
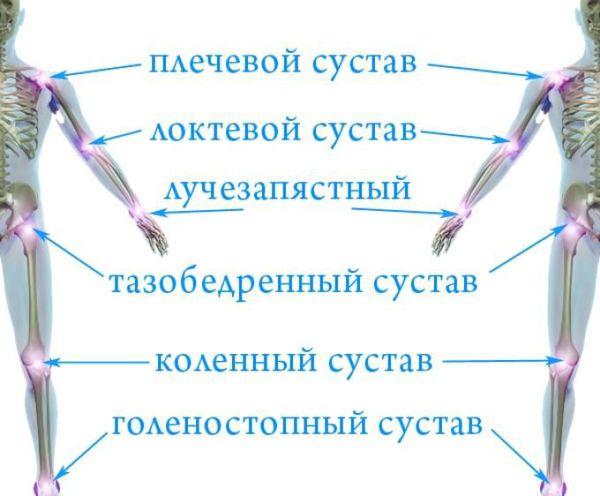
При гемартрозе (кровоизлиянии в полость сустава) первоначальный острый артрит крупных суставов (коленных, голеностопных, локтевых, плечевых) сменяется вторичными деструктивными изменениями, ограничением подвижности сустава или полным его обездвиживанием.
Артропатия часто сопровождается ограничением движений. Причины могут быть разными:
Классификация и стадии развития артропатии
По характеру процесса:
По локализации:
По этиологии, т. е. причинам возникновения:
По количеству поражённых суставов:
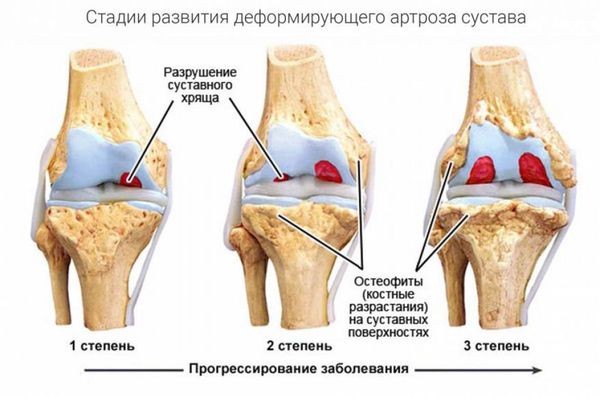
Стадии поражения суставов можно определить с помощью рентгенологического исследования:
Степень функциональной недостаточности суставов:
Стадии поражения связаны со степенями функциональной недостаточности суставов. Например, для первой стадии поражения сустава, как правило, характерна первая степень функциональной недостаточности.
Осложнения артропатии
Артропатии различаются по своему характеру, течению и прогнозу. Некоторые сопровождаются непродолжительными суставными болями, другие значительно затрудняют жизнь пациента.
Когда суставы сгибаются и разгибаются не полностью, нарушаются оси конечностей, вдоль которых распространяется основная механическая нагрузка на тело. Из-за систематического нарушения правильной оси конечности увеличивается нагрузка на другие суставы, что вызывает вторичные дегенеративные изменения. Особенно это имеет значение, когда речь идёт об опорных суставах: коленных, тазобедренных, голеностопных.
Несмотря на то, что в большинстве случаев болезни суставов не угрожают жизни, они снижают качество жизни пациента: человек не может заниматься спортом и выполнять бытовые повседневные дела. Иногда пациент вынужден менять работу.
Из-за невозможности жить полноценно могут развиваться депрессивные расстройства. Поэтому важно своевременно диагностировать болезнь и как можно раньше начать лечение, пока изменения в суставах не стали необратимыми.
Диагностика артропатии
Диагноз «артропатия» ставится, когда исключены все возможные заболевания сустава.
Анализ жалоб и сбор анамнеза
Диагностика артропатий начинается с анализа жалоб и сбора анамнеза. Задача врача на этом этапе:
1. Уточнить характер суставных болей:
Факторы риска дебюта:
Физикальное обследование
При объективном физикальном обследовании врач осматривает пациента в положениях стоя, сидя и лежа на кушетке. Изменение осанки, походки, формы и положения сустава иногда указывает на артропатию.
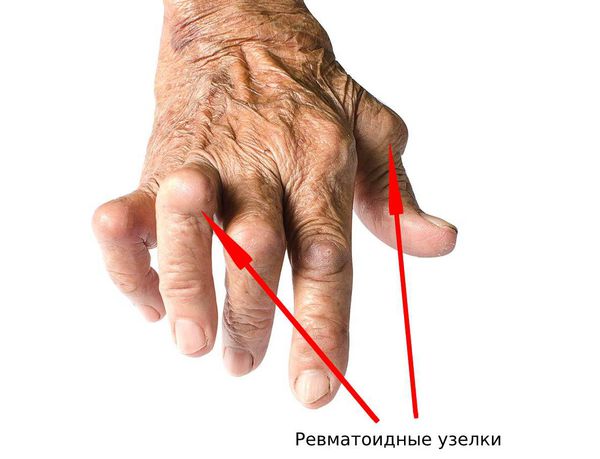
При осмотре кожи нужно обратить внимание на наличие высыпаний. Сыпь может быть признаком псориаза, который в 70 % случаев сопровождается псориатическим артритом. При ревматоидном артрите появляются ревматоидные узелки.
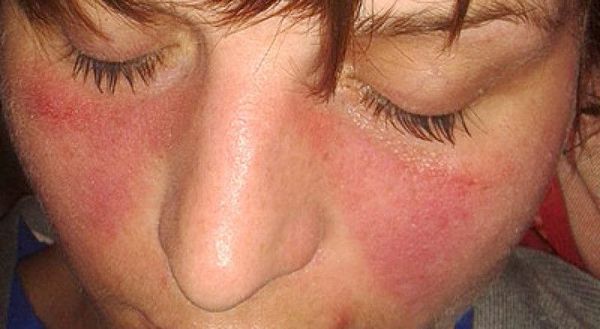
Осмотр волосистой части головы необходим для выявления алопеции. Выпадение волос характерного для диффузных болезней соединительной ткани, например системной красной волчанки.
Для диагностики поражения сухожильно-связочного аппарата проводят обследование суставов. Оно включает осмотр, пальпацию, исследование объёма активных, пассивных и резистивных движений:
Инструментальная и лабораторная диагностика
Инструментальные методы исследования обладают разной информативностью и имеют свои показания.
УЗИ суставов помогает выявить дегенеративные изменения сухожилий, связок и суставных хрящей, наличие жидкости в полости суставов.
Рентгеновское исследование позволяет визуализировать костные структуры, выявить эрозии суставных поверхностей или остеофиты.
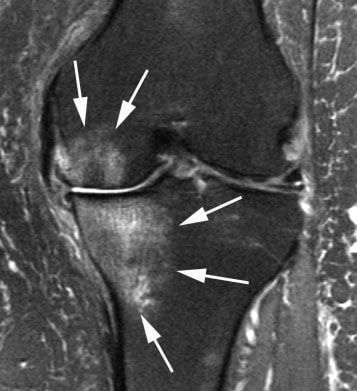
С помощью МРТ суставов можно оценить внутренние среды суставов, мягкотканные и костные структуры. Исследование обязательно проводят при травмах и с целью дифференциальной диагностики. МРТ позволяет на ранних стадиях дифференцировать артриты, особенно глубоко расположенных суставов (сакроилеальные сочленения, например), внутренние разрывы менисков и связок. Из-за высокой стоимости назначается не всегда.
Лабораторная диагностика помогает выявить признаки системных ревматических заболеваний. Для этого выполняют ревмопробы: определяют уровень ревматоидного фактора, антинуклеарных антител, антистрептолизина О и С-реактивного белка в крови. Также делают общий анализ крови с развёрнутой лейкоцитарной формулой, анализ на общий белок, альбумин, циркулирующие иммунные комплексы и мочевую кислоту.
Антинуклеарные антитела специфичны для различных системных заболеваний: ревматоидный артрит, системная красная волчанка, системная склеродермия, анкилозирующий спондилоартрит, болезнь Шегрена и др.).
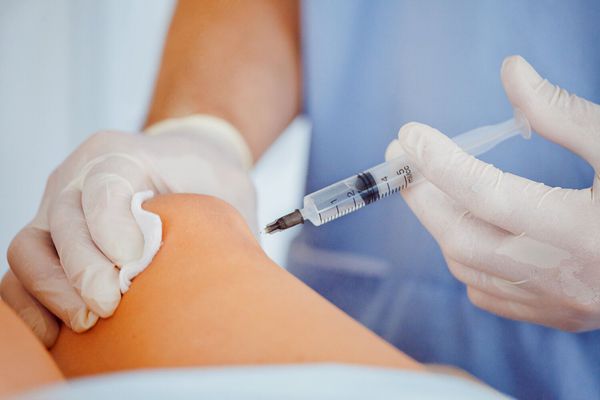
Инвазивные методы применяются как в диагностике, так и в лечении. С помощью пункции суставов возможно исследовать синовиальную жидкость и вводить препараты в полость суставов.
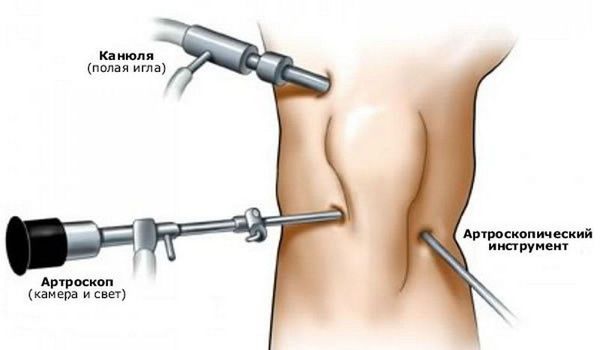
Артроскопия — это хирургическая процедура, позволяющая при помощи оптического оборудования осмотреть полость суставов и выполнить вмешательства на суставных хрящах и связках.
Дифференциальный диагноз
Дифференциальный диагноз артропатии направлен на уточнение характера поражения суставов, локализации и причины.
Лечение артропатии
Лечение артропатии определяется её причинами и характером. Выделяют медикаментозные методы лечения и немедикаментозные (лечебная гимнастика, физиотерапия).
Медикаментозные методы лечения
Лекарственные средства разделяют на базисные, влияющие на аутоиммунные механизмы развития заболеваний, и симптоматические, воздействующие на основные симптомы — боль, отёк, воспаление.
Нестероидные противовоспалительные препараты (НПВП) используются как симптоматические средства — они купируют суставную боль. Они должны назначаться только по показаниям из-за возможных побочных эффектов: расстройств кроветворения, повреждения печени и желудка, нарушения функции почек. Использование мазей с нестероидными противовоспалительными средствами возможно в комплексной терапии для усиления её эффекта.
При инфекционных артритах инъекции могут вызвать осложнения, даже гнойный артрит. При реактивных артритах введение гормонов может затруднить диагностику и привести к затяжному течению заболевания.
Прогноз. Профилактика
Прогноз во многом зависит от способности пациента следовать врачебным рекомендациям, заниматься лечебной физкультурой для суставов и соблюдать меры профилактики.
Профилактика артропатий бывает первичной и вторичной.
Первичная профилактика направлена на предотвращение заболевания. Для этого необходимо:
Что такое полиартрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 27 лет.
Определение болезни. Причины заболевания
Полиартрит (Polyarthritis) — это воспаление нескольких суставов. В отличие от олигоартрита, при котором поражается 2–4 сустава, диагноз полиартрита ставится при воспалении четырёх и более суставов. Они могут воспаляться одновременно или последовательно.
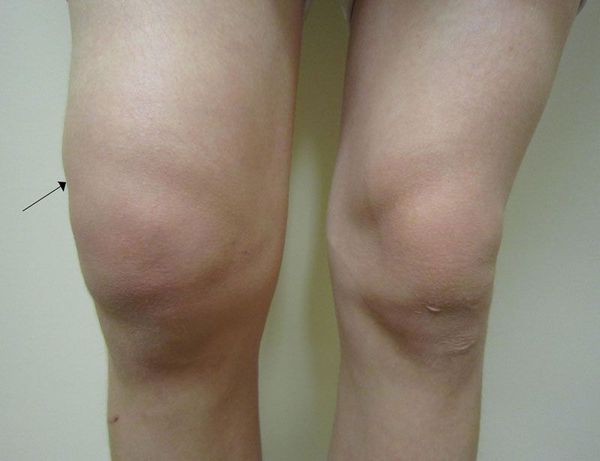
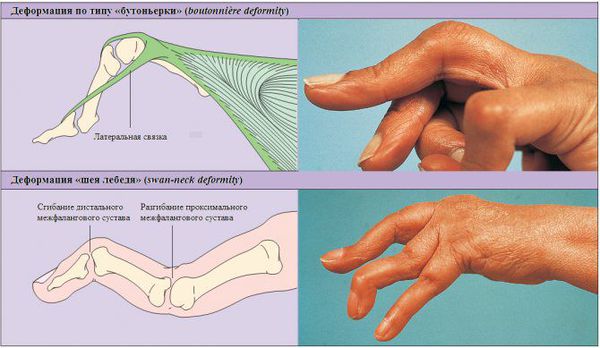
Основными симптомами полиартрита является боль, припухлость и ограничение движений в нескольких суставах. Сначала движения ограничиваются из-за боли. Если болезнь прогрессирует, то суставы постепенно деформируются, возможны их разнонаправленные подвывихи, остеолиз суставной поверхности (рассасывание костной ткани) и костные анкилозы (неподвижность суставов из-за сращения костей).
Хронический артрит вызывает атрофию (уменьшение размеров) мышц в области воспалённого сустава, из-за этого снижается мышечная сила.
Причины полиартрита
Полиартрит — не самостоятельное заболевание. Иногда это проявление болезней суставов, таких как ревматоидный или псориатический артрит. В других случаях полиартрит является одним из симптомов других заболеваний, как ревматических, так и не ревматических [1]
Можно выделить следующие причины полиартрита:
Распространённость
Симптомы полиартрита
Для всех полиартритов характерна триада симптомов: боль, отёчность и ограничение движений в четырёх и более суставах. При длительном течении полиартрита атрофируются мышцы, из-за чего снижается их сила.
В патологический процесс суставы могут вовлекаться постепенно, или воспаление возникает в нескольких суставах одновременно.
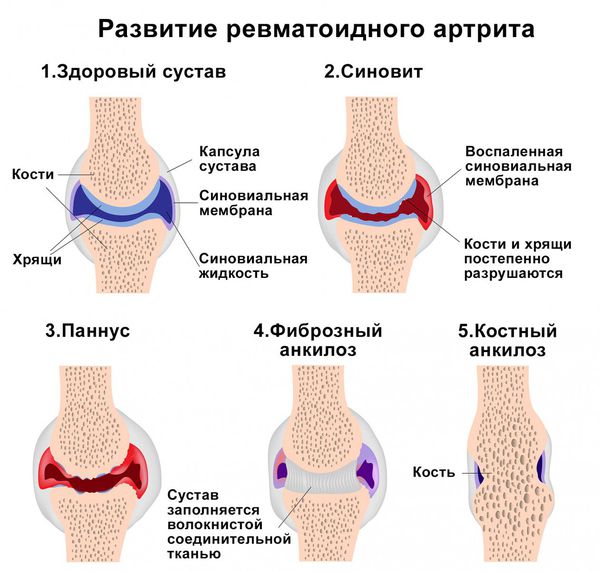
Второй важный признак полиартрита — припухлость суставов. Отёчность связана с воспалительными изменениями синовиальной оболочки и скоплением воспалительной жидкости в полости сустава. Синовиальная оболочка — это внутренняя поверхность суставной полости, которая вырабатывает синовиальную жидкость. При хроническом полиартрите она разрастается и грубая рубцовая ткань проникает в мягкие ткани, окружающие суставы. Из-за этого меняется форма сустава. При дальнейшем прогрессировании артрита суставы деформируются из-за разрушения суставной поверхности костей, костных разрастаний, подвывихов и костных анкилозов (сращений).
Ещё одним симптомом, сопровождающим полиартрит, является ограничение движения в суставах. Этот симптом встречается почти при всех вариантах полиартрита. Исключение составляют некоторые нейропатические артропатии (например, сифилитическая), при которых суставы сохраняют свою подвижность, несмотря на выраженные костные поражения. Это связано с тем, что пациенты с сифилисом не чувствуют боль из-за повреждения болевых рецепторов.
Для ряда заболеваний с полиартритом характерны кожные проявления: симптом «бабочки» при системной красной волчанке, псориатические бляшки и др. Кроме того, полиартриты могут сопровождаться общесоматическими проявлениями: лихорадкой, общей слабостью, симптомами интоксикации (снижением аппетита, лёгкой тошнотой, учащением сердцебиения и дыхания, апатией и др.).
Патогенез полиартрита
В развитии воспаления суставов при полиартрите основную роль играют иммунные механизмы.
Накопление провоспалительных ферментов и продуктов распада фагоцитов приводит к разрушению хрящевой и костной ткани. Из-за этого суставы деформируются и появляется костный анкилоз (сращение).
Классификация и стадии развития полиартрита
Полиартрит — это одна из разновидностей большой группы воспалительных заболеваний суставов — артритов. В эту группу также входит моноартрит (поражение одного сустава) и олигоартрит (поражение 2–4 суставов).
Классификация полиартритов по течению:
Классификация полиартритов по причине развития:
Классификация полиартритов, принятая на первом Всесоюзном съезде ревматологов в 1971 году:
К самостоятельным нозологическим формам полиартритов относятся:
К полиартритам при других заболеваниях относят:
В особую группу выделяют травматические полиартриты в связи с особенностями их возникновения, течения и лечения. Такие полиартриты возникают после травмы. Для их лечения необходимо устранить травматические повреждения, например вправить вывих, ушить связки и т. д., а также исключить травмирующий агент при хронической травме. Если не восстановить целостность сустава после травмы, лечение полиартрита не будет эффетивным.
Осложнения полиартрита
Внутрисуставные осложнения
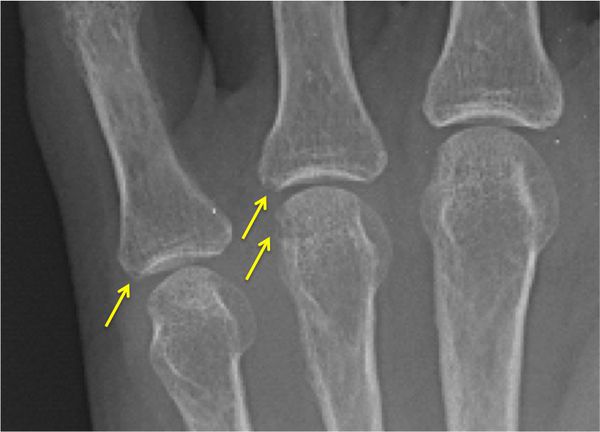
Разрушение суставов — одно из частых осложнений полиартритов. Оно более характерно для таких заболеваний, как ревматоидный и псориатический полиартрит, но в той или иной степени встречается при любом типе артрита. Разрушается суставной хрящ с развитием остеоартроза. При остеоартрозе суставной хрящ постепенно разрушается и истончается, суставная щель сужается, а по краям суставов появляются патологические наросты.
В кости под суставным хрящом могут наблюдаться кистовидные изменения, остеопороз, единичные или множественные эрозии суставных поверхностей, остеонекроз и разрушение эпифизов (концевых отделов) костей. Это приводит к суставным осложнениям полиартритов — подвывихам и вывихам суставов, разнонаправленным костным деформациям, костным сращениям. В результате функциональная способность суставов резко снижается: на 60–90 % уменьшается амплитуда движения в суставах (т. е. их невозможно согнуть или разогнуть), в кистях рук снижается мышечная сила, нарушается их хватательная функция, страдает опорная функция стопы.
Внесуставные проявления
Полиартрит из-за тяжёлого дезадаптирующего характера является значимым психотравмирующим фактором и провоцирует развитие различных психических расстройств, преимущественно депрессивных. Причиной становится длительный хронический стресс. Нарушенный в результате хронического стресса механизм обратной связи между надпочечниками и гипоталамо-гипофизарной системы приводит к хронизации воспаления, возникновению хронической боли, усталости, тревожных и депрессивных расстройств.
Диагностика полиартрита
При подозрении на полиартрит необходимо обратиться к ревматологу или терапевту. Диагностика полиартрита основывается на клинической картине заболевания, данных анамнеза, лабораторных и инструментальных исследованиях.
Жалобы и осмотр
Пациент жалуется на боль, припухлость и ограничение движения в четырёх и более суставах.
Лабораторная диагностика
Методы лабораторной диагностики широко используются как для дифференциального диагноза полиартрита (чтобы отличить его от других болезней), так и для определения степени его активности.
Анализ крови чаще всего используется в клинической практике для диагностики артритов. Существуют специфические маркеры аутоиммунного поражения суставов:
При инфекционных и инфекционно-аллергических полиартритах в анализах крови иногда выявляются антитела к возбудителям инфекции. Для выявления антител выполняется специальный иммунологический анализ крови.
Для определения активности процесса используют показатели скорости оседания эритроцитов (СОЭ) и С-реактивного белка (СРБ). Лейкоцитарная формула необходима как диагностический критерий: лейкопения и тромбоцитопения (снижение количества лейкоцитов и тромбоцитов) наблюдаются при системной красной волчанке, тромбоцитоз и небольшой лейкоцитоз (увеличение количества тромбоцитов и лейкоцитов) — при ревматоидном артрите.
Инструментальная диагностика
При использовании методов визуализации, таких как ультразвуковое исследование суставов (УЗИ), рентген, компьютерная или магнитно-резонансная томография (КТ или МРТ), могут быть видны признаки дегенерации и разрушения хряща, остеопороза, эрозий суставных поверхностей костей, костных разрастаний, синовитов (воспаления синовиальной оболочки) и поражения сухожильно-связочного аппарата. Для некоторых заболеваний характерна типичная рентгенологическая картина, например изменения по типу «карандаш в стакане» при мутилирующем псориатическом артрите.
Дифференциальная диагностика
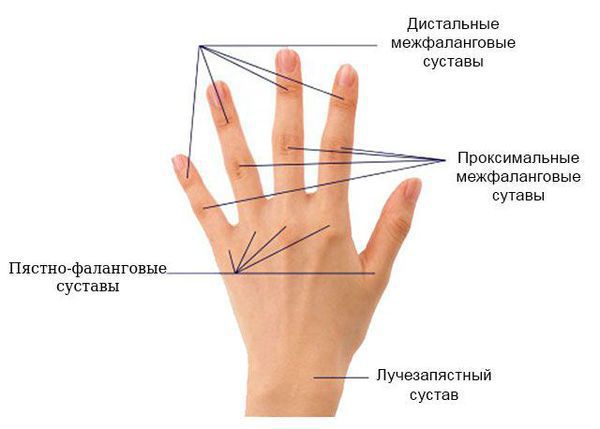
Для дифференциальной диагностики полиартрита важное значение имеет локализация патологического процесса, особенно вначале заболевания. Например, ревматоидный артрит чаще всего начинается с проксимальных межфаланговых и пястно-фаланговых суставов указательного и среднего пальцев кисти и характеризуется их симметричным поражением. Исключение — суставы мизинца: они никогда не поражаются при ревматоидном артрите. При дистальной форме псориатического артрита обычно сначала поражаются дистальные (т. е. самые удалённые) межфаланговые суставы кистей и стоп.
Лечение полиартрита
Большинство полиартритов (ревматоидный, псориатический, полиартриты при системных заболеваниях соединительной ткани и др.) требует многолетней или пожизненной терапии. Лечение полиартритов можно условно разделить на «симптом-модифицирующее» и «болезнь-модифицирующее».
Симптом-модифицирующее лечение
Направлено на уменьшение симптомов (боли и скованности суставов) и улучшение качества жизни пациентов. Оно включает в себя:
2. Глюкокортикоиды (ГК), например Метипред, Преднизолон. Эти сильные противовоспалительные препараты применяются в качестве терапии первого ряда при активных формах системной красной волчанки, ревматоидном артрите с системными проявлениями, системных васкулитах и др. При реактивных артритах назначаются в случае неэффективности НПВП.
Болезнь-модифицирующее лечение
Влияет на механизмы развития болезней, а в ряде случаев (при инфекционных или реактивных полиартритах) — и на причину заболевания.
1. Цитостатики (иммуносупрессоры) являются базисными препаратами при ревматоидном и псориатическом полиартритах. К ним относятся Метотрексат, Азатиоприн, Циклоспорин, Арава (Лефлуномид) и др. Эти препараты избирательно снижают активность некоторых иммунных клеток. Также цитостатики подавляют рост клеток синовиальной оболочки и фибробластов. В результате улучшаются лабораторные показатели, уменьшаются симптомы и задерживается развитие эрозий.
Однако у цитостатиков много побочных эффектов. Очень часто возникает тошнота и рвота, иногда развивается стоматит. Цитостатики могут влиять на кроветворение и приводить к развитию анемии, снижению уровня тромбоцитов и лейкоцитов. Иногда они нарушают работу печени: возможно повышение уровня печёночных трансаминаз (АЛТ и АСТ) более чем в три раза. Это может привести к развитию нефропатии и почечной недостаточности.
Препаратом выбора является Метотрексат из-за менее выраженных побочных действий. Клинически значимый эффект от применения цитостатиков развивается относительно медленно (1 – 3 месяца), поэтому в начале лечения возможно их применение в сочетании с НПВП или глюкортикоидами. Т. е. ГК назначают на 1 – 2 месяца, пока не начнут «работать» болезнь-модифицирующие препараты: Метотрексат, Арава и др.
Методы физического модулирования
Физиотерапевтическое лечение
Физиотерапевтические процедуры могут применяться для уменьшения боли и воспаления. Может использоваться электро- или фонофорез с лекарственными препаратами, воздействие токами различной частоты, магнитами и магнитолазером.
Прогноз. Профилактика
Профилактика полиартритов
Для полиартритов с иммунным механизмом развития (ревматоидного, псориатического и др.) мер первичной профилактики не существует, так как неизвестны их точные причины.
Первичная профилактика возможна для инфекционных и инфекционно-аллергических артритов. Чтобы не допустить их развития, рекомендуется:
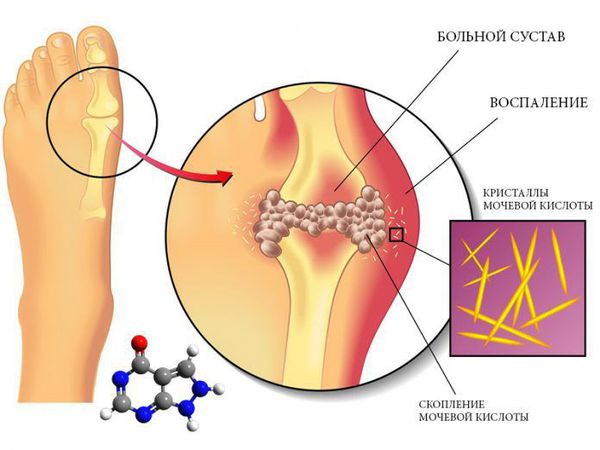
Пациентам с избыточным весом, особенно в сочетании с артериальной гипертонией и нарушением углеводного обмена, необходимо проводить первичную профилактику подагрического артрита. Она заключается в нормализации обмена мочевой кислоты за счёт снижения массы тела и низкопуриновой диеты. При необходимости применяются лекарственные средства, которые уменьшают образование мочевой кислоты или увеличивают её выведение с мочой.