воспаление вены после взятия крови что делать
Флебит. Как распознать болезнь и получить лечение
Отдельный участок на ноге болит. Кожа плотная, горячая, мраморно-белого цвета. Вдруг появилась высокая температура, слабость и сильный отек ноги. Сопровождается симптомами, похожими на простуду, но антибиотики не помогают.
Флебит — это воспаление стенок сосуда, которое приводит к постепенному разрушению сосуда полностью. Опасность заболевания заключается в осложнениях, из-за отсутствия желания у пациента обратиться за медицинской помощью.
Появление тромбов (тромбофлебит), закупорка вен, тромбоз, абсцесс — это последствия отсутствия лечения. Чтобы их избежать, внимательно прислушиваетесь к собственному организму. Он обязательно укажет на первые признаки болезни. Определить заболевание поможет квалифицированный специалист — флеболог.
Важно обратиться к врачу при первых симптомах. Своевременная помощь поможет практически бесследно избавиться от флебита, возможных осложнений и причин заболевания. Давайте разберемся, как вовремя распознать и вылечить флебит.
Симптомы флебита
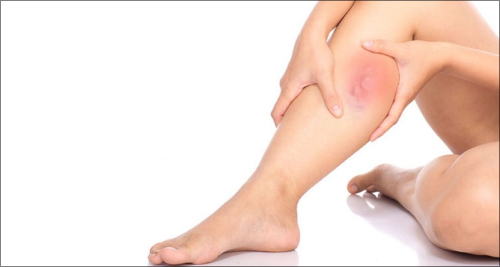
При остром и хроническом флебите поверхностных вен воспаленная вена напряжена и болит. Кожа на ноге плотная, горячая и покрасневшая. Вдоль вены появляются красные полосы.
При остром и хроническом флебите глубоких вен у пациента поднимается температура. Кожа над поврежденной областью утончается и краснеет. Вдоль воспаленного сосуда появляется красная полоса. Конечность отекает и болит. Пациент чувствует слабость организма.
Основные причины флебита
Развитие заболевания может быть спровоцировано факторами:
Причины постинъекционного флебита
Иногда флебит возникает после внутривенных инъекций, введения катетера самостоятельно и, при этом, из-за несоблюдения должного уровня гигиены. Вследствие чего происходит спазм, сужение сосуда, занесенная инфекция вызывает воспаление вены (постинъекционный флебит).
Первые симптомы постинъекционного флебита появляются уже через 2-3 часа после процедуры: поднимается температура тела, место укола болит и уплотняется. Появляются покраснения, синяки и отек.
Лечение флебита
Первый шаг к выздоровлению — диагностика заболевания. Диагностика проводится врачом-флебологом при личной беседе с пациентом и осмотре пораженных вен. Затем врач назначает комплекс обследований, чтобы распознать вид флебита и составить тактику лечения, подходящую пациенту.
Комплекс обследований может состоять из разных процедур. И составляется в зависимости от состояния сосудов пациента и его здоровья в целом. Например, общий и биохимический анализ крови, коагулограмма крови, УЗИ сосудов, МРТ пораженной конечности.
Второй шаг лечения зависит от формы заболевания. Лечение флебита поверхностных вен проводится амбулаторно. Тяжелые стадии, требующие операции, лечатся с госпитализацией. При этом пациент проводит в Сосудистом центре сутки: 2 часа до операции, чтобы подготовится, на время операции и время для наблюдения после операции.
Сложные формы лечатся хирургическим путем. Применяются следующие виды хирургического вмешательства:
При легких формах проводят медикаментозное лечение. Пациенту назначают:
Комплекс препаратов зависит от формы заболевания. Лечение также сопровождается ношением компрессионного трикотажа и механотерапией (использованием специальных устройств и тренажеров для увеличения функциональности конечностей пациента).
Обратитесь за лечением флебита к врачу
Несмотря на разнообразие симптомов флебита, флеболог определяет форму и степень заболевания при осмотре. Назначает аппаратную диагностику и сопутствующие анализы крови. По результатам обследования составит план лечения, который подойдет именно вам.
В центре НМХЦ Н.И. Пирогова «Арбатский» врачи оперативно и грамотно подберут индивидуальный план лечения флебита и будут наблюдать пациента до самого выздоровления.
Запишитесь на прием во Флебологический центр НМХЦ им. Н. И. Пирогова по телефону:
+7 (499) 464-03-03 — адрес центра г. Москва, Гагаринский переулок, 37/8.
Администрация Московского района г.Минска
Тел. (+375 17) 260-63-96,
факс +375 17 368-14-07
Осложнения, возникающие при неправильном выполнении инъекций, их профилактика
Показания, противопоказания для внутривенного струйного введения лекарственных средств.
1) заболевания, при которых необходимо обеспечить быстрый терапевтический эффект;
2) введение лекарственных веществ, которые при подкожных, внутримышечных введениях вызывают раздражение или омертвение тканей.
Осложнения, возникающие при внутривенном струйном введении лекарственных средств и меры по их профилактике.
1) образование гематомы (кровоизлияние под кожу) при неумелой пункции вены;
2) тромбофлебит, флебит (воспаление вены с образованием тромба или без него) при нарушении правил асептики;
3) сепсис (общее инфекционное заболевание) при грубейших нарушениях правил асептики;
4) воздушная эмболия при нарушении техники введения лекарственного вещества;
5) анафилактический шок при аллергической реакции на данное лекарственное вещество.
6) заражение вирусным гепатитом, ВИЧ-инфекцией, вследствие несоблюдения правил асептики и антисептики.
Гематома (кровоизлияние под кожу) также может возникнуть во время неудачно проведенной венепункции. Под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены. Следует прекратить инъекцию и прижать место пункции на несколько минут ватой, смоченной спиртом. Назначенную больному внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы следует сразу положить холод, на вторые сутки — местный согревающий (полуспиртовой) компресс.
Тромбофлебит— воспаление вены с образованием в ней тромба — наблюдается при частых венепункциях одной и той же вены или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Лечение этого осложнения производится только по назначению врача.
Профилактика заключается в чередовании различных вен для инъекций и применении достаточно острых игл.
Сепсис(общее инфекционное заболевание) может возникнуть при грубейших нарушениях правил асептики во время инъекций или вливаний, а также при использовании нестерильных растворов.
Воздушная эмболияпри внутривенных инъекциях и вливаниях является таким же тяжелым осложнением, как масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от легочных сосудов.
Профилактика воздушной эмболии также проста: перед внутривенной инъекцией следует полностью вытеснить воздух из шприца или системы для капельного вливания. При заполнении системы для капельного вливания необходимо внимательно осмотреть прозрачные трубки системы одноразового использования и проследить за током жидкости через контрольное стекло многоразовой системы. Следует убедиться, что воздуха в системе нет, и только тогда начинать вливание. Иглу для инъекции подсоединяют к системе только при открытом зажиме.
Аллергические реакциина введение того или иного лекарственного препарата путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке, анафилактического шока.
При крапивнице быстро появляются на коже эритематозные высыпания, варьирующие по форме, величине, расположению. Часто они сопровождаются зудом, могут сохраняться от нескольких часов до суток, а затем исчезают, не оставляя никаких следов.
Самая грозная форма аллергической реакции — анафилактический шок. Это острая генерализованная немедленная аллергическая реакция, в результате которой выделяются медиаторы, вызывающие угрожающие для жизни нарушения деятельности жизненно важных органов и систем. Симптомы шока многообразны: внезапная слабость, падение артериального давления, ярко выраженный кожный зуд, чувство жара во всем теле, одышка, сухой кашель, чувство сдавления грудной клетки, ринорея, головокружение, снижение зрения, потеря слуха, озноб, боль в сердце, боль в животе, тошнота, рвота, позывы к мочеиспусканию и дефекации, потеря сознания. Симптомы могут появляться в различных сочетаниях. Чем быстрее развивается шок, тем хуже прогноз для пострадавшего.
О развитии у больного аллергической реакции на введение лекарственного средства следует немедленно сообщить врачу и приступить к оказанию экстренной помощи. Чтобы не терять время на поиски нужных для оказания неотложной помощи лекарственных средств <фактор времени в данном случае может оказаться решающим!), в процедурном кабинете, а также у участковой медицинской сестры, выполняющей инъекции на дому, всегда должен быть в наличии противошоковый набор.
К отдаленным осложнениям, которые возникают через 2— 4 месяца после инъекции при несоблюдении правил асептики, можно отнести вирусный гепатит В (сывороточный гепатит) — инфекционное заболевание, инкубационный период которого длится 2—6 месяцев, а также ВИЧ-инфекцию, при которой инкубационный период очень длительный.
Профилактика осложнений:
С целью предупреждения гнойных осложнений необходимо исполнять инъекции стерильными шприцами и иглами, использовать антисептические и дезинфицирующие средства для обработки рук, мест предполагаемой инъекции, ампул (флаконов) лекарственных инъекционных форм, соблюдать правила асептики при разведении препарата, заборе его из ампулы (флакона) и введении в назначенную область, применять стерильные растворы для разведения препаратов, выдерживать сроки реализации растворов и режим их хранения после разведения.
Тщательная подготовка мест инъекции снижает вероятность инфицирования.
Использование стерильной фиксирующей повязки после выполнения внутривенной инъекции предотвращает попадание микроорганизмов под кожу.
Предупредить повреждение сосудов, плечевого седалищного нерва и надкостницы помогает знание их расположения в месте инъекции, соизмерение длины инъекционной иглы с толщиной подкожно-жирового слоя.
Избежать возникновения гематомы можно, если после введения иглы произвести контроль ее положения (при выполнении подкожных и внутримышечных инъекций убедиться в отсутствии крови в шприце; при выполнении внутривенной инъекции пунктируются только хорошо прощупываемые вены, что позволяет избежать прокола задней стенки сосуда).
Для предупреждения возникновения инфильтратов необходимо изучить инструкцию по применению препарата (подкожное применение препарата, предназначенного для внутримышечного введения, может привести к развитию инфильтрата; причиной инфильтратов также могут быть частые инъекции в одно и то же место.)
Во избежание поломки иглы при введении в ткань следует оставлять снаружи не менее 1/3 ее длины, обеспечить фиксацию иглы и места инъекции.
Воздушная эмболия предупреждается отсутствием воздуха в шприце или системе в процессе выполнения инъекции.
а) поверхностные вены локтевого сгиба,
б) поверхностные вены предплечья,
в) поверхностные вены кисти,
г) поверхностные вены области голеностопного сустава.
Наиболее часто для венепункции используют поверхностные вены верхних конечностей, особенно вены передней локтевой области, так как они многочисленны, легкодоступны и их пункция вызывает минимальный дискомфорт для пациента. К ним относятся: промежуточная вена локтя; латеральная подкожная вена руки (головная вена); медиальная подкожная вена руки. Чаще других используется промежуточная вена локтя, так как она, располагается близко к поверхности кожи и легко пальпируется. Пястные вены в большинстве случаев хорошо визуализируются и легко пальпируются, однако их пункция противопоказана при сниженном тургоре кожи и истощенной подкожной клетчатке. Чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма.
В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
– Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
– Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
– Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
– Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
– Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
– Толстостенная вена — вена толстая, плотная.
– Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Следует избегать венепункции при наличии: признаков фиброза вен; гематомы/отека; местного очага инфекции/воспаления.
Не пунктируют вену в месте сосудистого доступа; месте шунта или сосудистого трансплантата.
Флебит
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
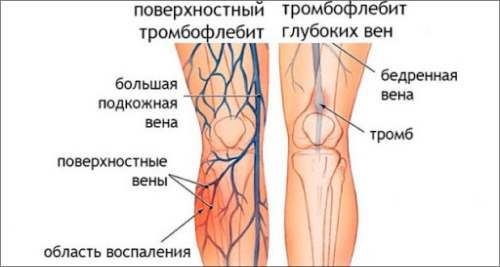
Заболевание поражает по определенному ряду причин женщин и мужчин в равной степени, и не связано с полом, а так же возрастом. Чаще всего по локализации встречаются флебиты нижних конечностей, но не редко флебиты могут иметь свое расположение и в других частях и органах тела. Самая большая угроза флебита заключается в таком опасном осложнении как тромбоэмболия легочной артерии (ТЭЛА). В запущенном течении флебит может перейти в форму тромбофлебита, когда на фоне воспаления сосудистой стенки вены образуется в просвете сосуда тромб, который с течением времени может оторваться полностью или частично и с током крови по большому кругу кровообращения достигнуть легочных артерий и закупорить их.
Причины
Классификация
1. Флебиты классифицируют на острые и хронические по их течению.
Острые могут быть спровоцированы определенным фактором, на который пациент конкретно может указать. Симптомы выражаются в общей слабости, повышении температуры тела и острым болевым синдромом.
Хронические флебиты протекают латентно (скрыто) ипроявляют себя только в периоды обострения.
2. По виду пораженных сосудов различают флебиты:
3. По глубине воспалительного процесса различают:
4. По этиологии возникновения различают:
5. По локализации различают флебиты:
церебральный (воспаление венозного русла головного мозга вследствие, как правило, инфекционного поражения),
мигрирующий (длительно протекающее рецидивирующее воспаление вен нижних конечностей, с вовлечением в процесс и артерий, чаще проявляется у молодых мужчин),
полового члена (чаще всего, как осложнение заболеваний передающихся половым путем),
воротной вены или пилефлебит (возникает в результате инфекционных процессов в брюшной полости: у новорожденных- это инфицирование пупочной вены, у взрослых- это осложнение вызывают аппендицит, абсцессы печени, воспаление геморроидальных сосудов, острые кишечные инфекции, изъязвления ЖКТ и прочие). Летальность при этих флебитах чаще, чем при иных.
Симптомы
Клинические проявления флебита зависят от локализации и вида, а поэтому весьма широки и разнообразны.
1. Острый и хронический флебит поверхностных вен.
Эта форма флебита возникает в результате воспалительного процесса протекающего в стенках вен, расположенных поверхностно, как правило, в нижних конечностях.
Острое воспаление поверхностных вен сопровождается:
локальным повышением температуры в конечности;
гиперемией(покраснением), уплотнением кожных покровов, а также болью на протяжении воспалённого сосуда;
напряжением в конечности, чувством распирания;
может возникнуть общая слабость, как следствие повышения температуры тела.
Хроническое воспаление поверхностных вен сопровождается теми же симптомами, однако отличается тем, что они возникают с определенной периодичностью. Однако в период затухания симптомов слабость и повышенная температура тела может сохранятся.
2. Острый и хронический флебит глубоких вен.
Эта форма флебита возникает в результате воспалительного процесса протекающего в стенках вен, расположенных глубоко.
Острое воспаление глубоких вен сопровождается:
отечностью конечности и болезненностью;
кожные покровы становятся молочно-белыми;
общее повышение температуры организма;
слабость и утомляемость.
зачастую именно флебит глубоких вен осложняется флеботромбозом.
Хроническое воспаление глубоких вен проявляется в виде вышеописанных симптомов, только появляются они в период обострения.
3. Церебральный флебит
Воспалительный процесс в венозных сосудах головного мозга проявляется следующими симптомами:
сильные головные боли;
выраженная общая слабость;
неврологические симптомы проявляются в виде спутанности сознания, потери сознания, нарушения сна, расстройства речи и пр.
4. Пилефлебит
Воспаление воротной вены грозное состояние выражающееся в виде общих признаков интоксикации организма:
Диагностика
Сложности в диагностировании флебита поверхностных и глубоких вен у врача-флеболога (хирурга) не вызывает затруднений. При сборе анамнеза и осмотре пораженных вен врач без проблем может распознать заболевание, но для выявления других форм флебитов и для предотвращения возникновения осложнений больного необходимо комплексно обследовать.
Для диагностики флебита назначают различные лабораторные и инструментальные методы исследований:
Лабораторные методы исследования: общий и биохимический анализ крови, коагулограмма, бактериологические посевы.
Инструментальные методы исследования: ультразвуковое дуплексное сканирование сосудов, МСКТ-флебография с контрастным веществом, МРТ пораженных флебитом органов.
Лечение
Терапия флебита поверхностных вен, как правило, проводиться амбулаторно, однако при других формах заболевания пациенту может потребоваться госпитализация.
Консервативная терапия включает в себя различные группы лекарственных препаратов:
антибактериальные препараты (при инфекционном флебите);
нестероидные противовоспалительные препараты;
препараты для местного лечения (мази, гели с гепарином или в комбинации с нестероидными противовоспалительными препаратами);
препараты для улучшения микроциркуляции:
Выбор препаратов, дозировка и длительность лечения определяются индивидуально в зависимости от формы и тяжести заболевания. При флебите конечностей назначается ношение компрессионного трикотажа, механотерапия (лимфопрессотерапия).
Могут выполняться следующие виды хирургического вмешательства:
установка кава- фильтра.
Профилактика
Флебит
Флебит – воспаление сосудистой стенки, а именно венозной, с постепенным её разрушением. Протекает как в острой, так и в хронической форме. Основная опасность данного заболевания заключается в развитии высокого риска формирования тромбов с последующей закупоркой сосудов.
Провоцирующими факторами для развития флебита чаще всего становятся перенесенные человеком инфекции, острые воспалительные заболевания, либо попадание в кровеносное русло веществ, вызывающих раздражение стенки сосуда.
Какие виды флебита выделяют?
В классификации флебита существуют несколько категорий:
В зависимости от локализации поражения вены различают флебит поверхностный и глубокий. Эти два вида кардинально различаются своей симптоматикой и легко дифференцируются.
Помимо этого флебит делится в зависимости от того, какая стенка вены поражается:
Эндофлебит – характеризуется воспалительными изменениями во внутренней стенке сосуда. Провоцирующим фактором является внутреннее повреждение вены, как например при длительной катетеризации;
Перифлебит – поражение преимущественно локализуется на наружней стенке вены. Возникает при переходе воспалительного процесса с рядом расположенных тканей органов;.
Панфлебит – распространённое воспаление всех оболочек.
Симптомы флебита
Как говорилось ранее, поверхностный и глубокий флебит имеют значительные отличия. Так, при поверхностном флебите на первый план выходят местные симптомы воспаления. В месте поражения можно прощупать участок напряжения, болезненности и уплотнения. Кожа в этой зоне становится гиперемированной, с местным повышением температуры. Иногда данный процесс сопровождается общим ухудшением самочувствия, развитием слабости, недомогания.
В случае глубокого флебита первостепенным симптомом является значительное повышение температуры тела. На этом фоне возникает болезненность в пораженном месте, выраженный отёк. Кожа над данным участком не краснеет, а наоборот приобретает мраморно-белый оттенок.
При тяжелом течении воспаления возможно присоединение церебральной симптоматики в виде головной боли, головокружения, рвоты. Возникает повышение артериального давления. Без своевременного лечения данное заболевание может привести к печеночной, либо почечной недостаточности.
Диагностика
Диагностика заключается в двух мероприятиях, которые помогут точно установить диагноз:
Как лечить флебит?
В первую очередь больному обеспечивается постельный режим. Пораженная конечность фиксируется в возвышенном положении. Назначаются антикоагулянты, препараты противовоспалительного действия. После купирования воспаления – физиотерапия.
Хирургическое лечение осуществляется в случае присоединения осложнений, например. тромбоза.
Чтобы не допустить развития флебита важно своевременно лечить инфекционные и воспалительные заболевания, а также соблюдать правила выполнения внутривенных инъекций.
ВЕНОЗНЫЕ ТРОМБОЭМБОЛИЧЕСКИЕ ОСЛОЖНЕНИЯ: КТО ВИНОВАТ И ЧТО ДЕЛАТЬ?
Венозные тромбоэмболические осложнения, к которым относятся: тромбоз глубоких вен, тромбоз подкожных вен, тромбофлебит и тромбоэмболия легочных артерий, на протяжении длительного времени являются важнейшей клинической проблемой.
По статистике, около 100 тысяч пациентов в РФ ежегодно погибают от внезапной тромбоэмболии легочной артерии. Тромбоэмболия представлена тромбами, образующимися в просвете сосудов и разносящимися с потоком крови по организму. Чаще всего тромбы образуются в просвете вен нижних конечностей, а затем попадают в правую половину сердца и далее в артерии лёгких.
Механизм прижизненного образования тромбов внутри сосудов описывается триадой, открытой в 1856 году немецким морфологом Рудольфом Вирховым, которая включает в себя повреждение сосудистой стенки, замедление кровотока и повышение вязкости (свертывающей способности) крови.
Наиболее значимыми факторами для возникновения венозного тромбоза является гемодинамические нарушения (замедление кровотока) и гиперкоагуляция (повышенная свертываемость крови).
Вероятность венозного тромбоза увеличивается, в случае если у человека имеется врожденная или приобретенная тромбофилия, т.е. состояние, характеризующееся склонностью к тромбообразованию. С наличием тромбофилии могут быть связаны многие случаи “неожиданного” венозного тромбоза и легочной тромбоэмболии (в частности, возникающие у лиц молодого возраста, не имеющих серьезных клинических факторов риска). Инициировать тромбоз у пациентов с тромбофилией могут оперативные вмешательства, травмы, беременность и роды, т.е. те состояния, которые сопровождаются повреждением тканей, изменением тонуса сосудов, гормонального фона.
Поставить правильный диагноз, установить причину тромбоэмболических осложнений, определить тактику ведения после случившегося тромбоза или назначить тромбопрофилактику при имеющихся факторах риска, оценить риск тромботических событий перед началом приёма гормональной терапии, планируемых оперативных вмешательствах, сможет только специалист.
В ГАУ РО ОКДЦ работают врачи-гематологи, терапевты-гемостазиологи, прошедшие специальную подготовку по патологии свертывающей системы крови, в распоряжении которых имеется современная высококачественная лабораторная диагностика. Врачи центра патологии гемостаза могут определить тактику ведения пациента; подобрать соответствующую терапию; снизить риск возможных осложнений; определить необходимость лабораторного контроля эффективности терапии.
Специалисты Центра патологии гемостаза в ГАУ РО ОКДЦ помогут Вам, своевременно распознать нарушения в системе гемостаза и при необходимости подберут эффективное лечение, подходящее в каждом конкретном случае.
Татьяна Николаевна Абрамова,
врач-терапевт- гемостазиолог высшей категории.