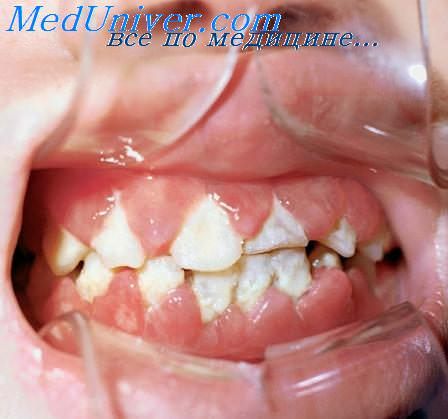
волдыри на небе что это
Волдыри на небе что это
Везикула полости рта. Везикула — округлое возвышение эпидермиса (эпителия) в виде пузырька диаметром менее 1 см. Содержимым везикулы обычно бывает лимфа или серозная жидкость, но она может содержать также кровь и патогенные микроорганизмы. Эпителиальная покрышка везикулы тонкая и обычно разрывается с образованием эрозии и корочки. Везикулы часто образуются при вирусных инфекциях, например, простом и опоясывающем герпесе, ветряной и натуральной оспе. При этих заболеваниях в содержимом везикул бывает большое количество вирусов, и оно может стать источником заражения окружающих.
Заболевания, протекающие с образованием везикул, описаны в статье «Стоматиты».
Пустула полости рта.
Пустула — округлое возвышение эпидермиса, содержащее густой белый или желтоватый гной и не превышающее в диаметре 1 см. Развитию пустул может предшествовать появление везикул или папул. В полости рта образование пустулы наблюдают, например, при парулисе.
Для опоясывающего герпеса также характерно образование пустул, после вскрытия которых остаются резко болезненные язвы. Более подробные сведения о заболеваниях, сопровождающихся появлением пустул, приведены в статье «Локальные поражения дёсен», «Осложнения кариеса зубов» и «Везикулобуллёзные поражения».
Пузырь, или булла полости рта.
Пузырь, или булла, — это везикула, диаметр которой превышает 1 см. Он образуется в результате скопления жидкости между эпидермисом и дермой или между слоями эпидермиса. В связи с более крупными размерами пузыри служат признаком более тяжёлого поражения, чем везикулы. Образование пузырей наблюдают при пузырчатке, пемфигоиде, ожогах, механической травме (трение) и буллёзном эпидермолизе. Эти заболевания рассмотрены в статье «Везикулобуллёзные поражения».
Киста полости рта.
Под кистой понимают полостное образование, выстланное изнутри эпителием. Кисты могут локализоваться в дерме, подкожной жировой клетчатке, кости. Источником образования кист бывают фрагменты эпителия, остающиеся в тканях и приводящие по мере роста к образованию в них полости. Размеры кист колеблются от нескольких миллиметров до нескольких сантиметров. Возможность получения содержимого кисты с помощью пункции зависит от его характера. Кисты, содержащие прозрачную жидкость, имеют розовый или синеватый цвет, в то время как кисты, выполненные роговыми массами, имеют желтоватый или белый цвет. К кистам, которые обнаруживают в полости рта, относят дермоидную, прорезывания, эпидермальную, лимфоэпителиальную, слизистую ретенционную, носоальвеолярную, корневую зубную, одонтогенную кератокисту, фолликулярную с элементами зуба и боковую периодонтальную кисту резцового канала. На рисунке представлена десневая киста — периферический вариант боковой периодонтальной кисты. Костные кисты описаны в статье «Кисты и опухоли челюстей».
Лечение афтозного стоматита
Афтозный стоматит — очаговое воспаление слизистой оболочки полости рта, при котором образуются круглые язвы (афты или эрозии). Афты поражают внутреннюю поверхность щек, небо, язык, покрываются серым или желтоватым налетом, доставляют болезненные ощущения и дискомфорт. Обычно заболевание протекает хронически, время от времени обостряется, через 7–10 дней переходит в стадию ремиссии.
Виды заболевания
По МКБ-10 афтозному стоматиту присваивается код К.12. Внутри кода есть три уточняющих диагноза, в том числе К.12.0 — «рецидивирующие афты полости рта», которые включают также афтозные язвы.
По форме протекания выделяют острый и хронический афтозный стоматит. Первый характеризуется появлением язвочек и сильной гиперемией — отеком, краснотой слизистых. Возникает сильная боль, особенно во время приема пищи или при разговоре. Могут увеличиваться подчелюстные лимфатические узлы, повышаться температура тела.
Хронический рецидивирующий афтозный стоматит может быть следствием неправильного или несвоевременного лечения, а также неспособности иммунных сил справиться с болезнью. Он отличается периодическими обострениями. Вне обострения симптомы могут быть стертыми, отсутствовать полностью.
Болезнь классифицируется на три формы в зависимости от степени выраженности:
Также по форме протекания выделяют следующие виды воспалительного заболевания:
Причины афтозного стоматита
Не все причины афтозного стоматита изучены до конца. Механизм образования афт зачастую связан с активацией местной иммунной системы – клетки иммунитета начинают разрушать эпителий слизистых оболочек, что приводит к язвам.
К местным причинам относят следующие:
Системные причины появления афтозного стоматита:
Симптомы афтозного стоматита
Обычно за 1–2 дня до появления афт обнаруживаются участки слизистой с повышенной чувствительностью, может возникать жжение. Сами афты круглые, имеют четкие границы, покрыты серым или желтоватым налетом. Их размеры, как правило, не превышают 1 см, слизистые вокруг краснеют.
Такие участки эрозии заживают в срок до 2 недель без рубцевания. Но в 1 случае из 10 диаметр язв больше 1 см, они поражают более глубокие участки тканей, границы патологического участка могут выглядеть приподнятыми. Заживление в этом случае протекает до 6 недель, после образуется рубец.
Для афтозного стоматита характерно поражение слизистых щек, внутренней стороны губ, мягкого неба, миндалин, боковых поверхностей языка. Это связано с отсутствием ороговения эпителия на этих участках. Гораздо реже афты появляются на твердом небе, спинке языка, деснах.
Особенности диагностики
На первичном приеме стоматолог осматривает полость рта и анализирует жалобы. Чтобы поставить точный диагноз, нужно отличить эту форму заболевания от других, а также дифференцировать ее с прочими патологиями, имеющими похожие симптомы. При обширных поражениях могут быть задействованы разные методы диагностики:
Они необходимы и при рецидивирующих формах недуга. В простых случаях лабораторной диагностики не требуется, афты определяются визуально опытным специалистом.
С помощью комплексного обследования врач определит, какой микроорганизм вызвал воспаление с последующим изъязвлением слизистой. Также он дифференцирует заболевание с герпетическим стоматитом, онкологической патологией.
Особенности лечения
Главной задачей лечения афтозного стоматита является полное избавление от заболевания или, по крайней мере, снижение частоты рецидивов до минимума. Терапия направлена на снятие воспаления, купирование неприятных симптомов, ускорение восстановительных процессов слизистой.
Для каждого конкретного случая врач разработает комплекс мер. К основным из них относят местное и системное медикаментозное лечение.
Полоскания антисептиками может осуществляться с помощью медикаментозных средств или ополаскивателей для полости рта, в состав которых входят антибактериальные компоненты. Альтернативой полосканию может выступать применение спрея. Обычно схема лечения включает 2–3 сеанса полоскания по 1 минуте сразу после чистки зубов.
К методам местного лечения относят нанесение гелей с противовоспалительным и обезболивающим действием.
Окклюзионные средства позволяют снизить боль и ускорить заживление слизистых. Они образуют нерастворимую пленку на язве, защищают пораженную область от воздействия неблагоприятных факторов.
Местная глюкокортикоидная терапия используется на фоне иммунных заболеваний, а также при неэффективности стандартных мер. Они позволяют устранить боль и быстро снять воспаление, сократить период заживления. Такие средства используются только по показаниям, отпускаются по рецепту. В некоторых случаях целесообразно выполнить инъекции препарата под основание язвы, этим занимается врач.
Препараты для эпителизации применяются после снятия острого воспаления. Специалист назначит гель с обезболивающим и заживляющим действием, обычно это происходит на 5–6 сутки после начала комплексной терапии.
Местная лазерная терапия позволяет снять боль, ускорить процесс выздоровления, свести риск рецидива к минимуму.
Системное лечение афтозного стоматита у взрослых предусматривает прием следующих препаратов:
И если противоаллергические препараты могут быть рекомендованы любому пациенту даже при отсутствии информации о точных причинах стоматита, то остальные средства назначаются только по показаниям: при остром тяжелом протекании болезни, частых рецидивах, наличии тяжелых системных патологий. Дополнительным методом лечения служит витаминотерапия – прием витаминов С, группы В.
В дополнение к основному курсу лечения всем без исключения пациентам рекомендовано придерживаться гипоаллергенной диеты, отказаться от приема слишком горячих напитков и блюд, острой, раздражающей слизистую пищи. Лучше отдать предпочтение зубной пасте без лаурилсульфата натрия, этот компонент может провоцировать заболевание.
Важно продолжать гигиену полости рта, даже если это затруднительно. Чтобы облегчить процедуру чистки зубов, выберите мягкую зубную щетку. Если заболевание рецидивирует часто, необходимо обратить внимание на общее состояние здоровья, своевременно лечить зубы и десна, заменять пломбы и зубные конструкции.
Особенности лечения у детей
Врач-стоматолог расскажет, как лечить афтозный стоматит у ребенка. Вы можете обратиться к нему по направлению педиатра или самостоятельно, обнаружив характерные язвочки в полости рта. Схема лечения совпадает с той, что применяют в терапии взрослых пациентов, однако есть некоторые отличия: дети до определенного возраста не могут полоскать полость рта, поэтому предпочтение отдается препаратам для нанесения на язвы слизистой. В остальном схема терапии разрабатывается индивидуально с учетом степени тяжести, симптомов болезни, частоты рецидивов, наличия или отсутствия сопутствующих недугов у ребенка. Может применяться симптоматическая терапия для быстрого облегчения состояния малыша.
Специалисты клиник «СТОМА» успешно занимаются лечением афтозных стоматитов. Обращаясь к нам, вы получите квалифицированную помощь, подробные рекомендации о лечении и профилактике рецидива болезни, комплексную помощь стоматологов всех специализаций при необходимости.
Герпангина (герпесная ангина): симптомы, лечение у детей и взрослых
Герпесная ангина (герпангина) — острое вирусное заболевание, способное поражать людей разного возраста. Большинство случаев фиксируют в середине лета–начале осени. Именно в это время присутствуют самые благоприятные условия для жизнедеятельности возбудителя болезни. Патология способна протекать с тяжелыми симптомами и провоцировать многие осложнения, поэтому требует обязательного лечения под контролем специалиста.
Причины развития и пути передачи инфекции
Несмотря на термин «герпангина», заболевание не имеет отношения к вирусу герпеса. Свое название этот вид тонзиллита получил из-за формирования мелких пузырьков, внешне напоминающих герпетические высыпания.
Основными причинами развития болезни выступают патогенные микроорганизмы:
Возбудители проникают в тело человека сквозь слизистые рта или кишечника. Оказавшись в кровеносном русле, они разносятся по всему организму.
Герпангина считается высококонтагиозным заболеванием. Инфекция быстро передается от зараженного человека к здоровому. Основные пути ее передачи — контактный (через слюну, носовую слизь), воздушно-капельный (при разговорах, чихании, кашле), фекально-оральный (через грязные руки, продукты питания, бытовые предметы).
Вирусные частицы выделяются из верхних дыхательных путей больного или вирусоносителя на протяжении 3 недель после заражения. В фекалиях патоген присутствует дольше — в течение 8 недель. Наибольший риск заразиться от заболевшего присутствует в первые две недели протекания болезни. Даже после выздоровления и исчезновения всех прежних симптомов пациент должен соблюдать 14-дневный карантин, поскольку может представлять опасность для окружающих.
Иногда инфицирование происходит при купании в загрязненных водоемах, где способны обитать болезнетворные микроорганизмы. Также вирус передается трансплацентарным способом — от зараженной матери к пребывающему в утробе ребенку.
Симптомы герпесной ангины
Характерные признаки заболевания возникают спустя 7–10 суток после проникновения патогенов в организм. Иногда длительность инкубационного периода занимает более долгий период.
Основными симптомами болезни становятся:
В отличие от некоторых разновидностей тонзиллита, рассматриваемый вариант заболевания не склонен приобретать хронический характер и провоцировать регулярные рецидивы. Это связано с формированием пожизненного иммунитета. Если похожие симптомы возникают вновь, чаще всего говорят о герпесном стоматите, вызывающем возникновение подобной клинической картины.
Чаще всего герпангиной болеют дети от 3 до 10 лет. Малыши, не достигшие возраста 2 лет, практически не подвержены такой разновидности тонзиллита. Болезнь не фиксируют у младенцев до 6 месяцев, которых надежно защищают материнские антитела. Реже герпетическую ангину диагностируют у взрослых пациентов. Согласно статистике, таким тонзиллитом почти не болеют женщины в период вынашивания.
Классическая герпангина протекает поэтапно:
Внезапное повышение t тела до высоких показателей, опухание лимфатических узлов
Появление красных папул, переходящих в белесые прозрачные везикулы, незначительный спад t тела
Повышение температурных показателей, появление острой боли в горле и в мышцах, развитие диареи
Небольшое снижение температуры, самостоятельно вскрытие пузырьков
Сокращение выраженности интоксикации, стабилизация температуры, ослабление боли в горле
Полное исчезновение глоточного воспаления, нормализация самочувствия
Дольше всего при герпесной ангине сохраняется такой симптом как болезненность лимфоузлов. Это проявление патологии исчезает только на 10 день. Полностью воспаление устраняется через 2 недели после начала острого тонзиллита.
Протекание герпангины у детей и взрослых
Герпесная ангина у детей в среднем занимает около 8-10 суток. Симптоматика заболевания нередко оказывается слабовыраженной, без формирования красных образований на слизистых. Вместо них могут присутствовать катаральные проявления, образующиеся в носоглотке.
Если ребенок имеет сниженный иммунитет, может иметь место волнообразное появление герпетической сыпи. Такой симптом сопровождается высокими температурными показателями и интоксикацией. В некоторых случаях папулезные и везикулезные высыпания появляются в других участках тела:
У ослабленных пациентов инфекция способна принимать генерализованное течение и распространяться по всему организму. Это чревато развитием энцефалита, менингита, пиелонефрита, миокардита, геморрагического конъюнктивита.
Взрослые люди болеют герпангиной намного реже, поскольку у многих иммунитет формируется еще в детские годы. При поражении вирусом заболевание переносится в облегченной форме и не провоцирует опасных осложнений. Болезнь протекает щадящим образом даже у беременных женщин.
Выздоровление наступает быстро, а болезнетворные микроорганизмы не проникают сквозь плаценту и не приводят к аномалиям в развитии плода.
Диагностика и лечение
Обследованием и лечением пациентов с герпангиной занимаются педиатры, терапевты, отоларингологи. Диагностика заболевания включает в себя следующие процедуры:
Специфического лечения герпетической ангины не разработано. После поражения вирусом заболевание чаще всего проходит все положенные стадии, после чего у человека формируется пожизненный типоспецифический иммунитет. После постановки диагноза «герпангина» осуществляется симптоматическая терапия, позволяющая облегчить неприятное состояние. При умеренно выраженной клинической картине лечебный курс может проводиться в амбулаторных условиях (на дому). В более тяжелых случаях требуется госпитализация больного в стационар.
Лечение предусматривает прием жаропонижающих средств в тех случаях, когда температура поднимается выше 38 градусов и плохо переносится заболевшим. В острый период рекомендовано соблюдать постельный режим. Также применяются местные обезболивающие средства в виде спреев, леденцов для рассасывания, растворов для полоскания горла и обработки папул. Такие препараты помогают быстрее снять воспаление, избавить от болезненных ощущений и трудностей с глотанием, оказывают дезинфицирующее действие, снижают риск развития осложнений.
В дополнение к лечебному курсу могут использоваться народные средства на основе целебных растений. Чаще всего применяются отвары и настои трав, которые усиливают терапевтическое действие основных медикаментов.
Аллергический стоматит
Аллергический стоматит значительно снижает качество жизни взрослых и маленьких пациентов, ведь даже привычный прием пищи и разговор при этом заболевании могут сопровождаться сильными болями. Иногда заболевание возникает на фоне травм полости рта или неграмотной гигиены. Но чаще стоматит является формой лекарственной, контактной или микробной аллергии, или может выступать как проявление кожных, аутоиммунных и других заболеваний.
Виды стоматита
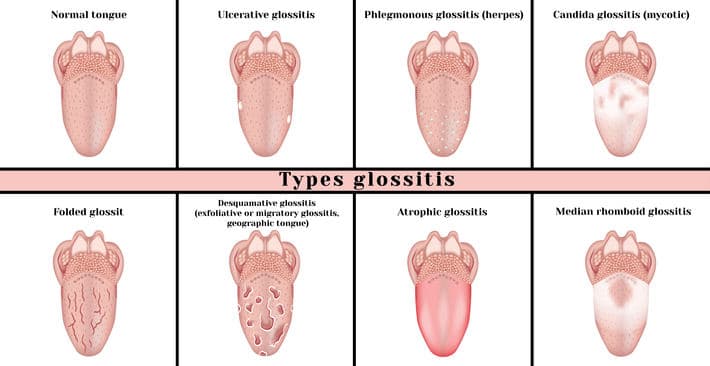
В зависимости от характера заболевания и его клинических проявлений, специалисты разделяют катаральный, катарально-геморрагический, а также буллезный, эрозивный, язвенно-некротический и аллергический стоматит.
Последний, в свою очередь, разделяется на следующие виды:
С точки зрения этиологии и патогенеза аллергические стоматиты включают медикаментозные, контактные (в т. ч. протезные), токсико-аллергические, аутоиммунные дерматостоматиты, хронический рецидивирующий афтозный стоматит и другие формы.
В зависимости от скорости развития реакции, медики выделяют немедленный и замедленный типы аллергического стоматита. В первом случае наблюдается ангионевротический отек Квинке, а при замедленном типе реакция на тот или иной раздражитель, как правило, проявляется через несколько дней после контакта с аллергеном.
В редких случаях аллергический стоматит развивается на фоне ношения зубных протезов. Иногда реакция возникает даже после 5–10 лет их ношения, после длительного бессимптомного периода.
Причины заболевания
Как ясно из названия заболевания, отрицательная реакция организма развивается после контакта с различными аллергенами. Чаще всего аллергический стоматит проявляется после контакта с пыльцой растений или спорами плесневых грибов. Заболевание также может проявиться на фоне:
Иногда аллергический стоматит проявляется как осложнение болезни Лайма, системной красной волчанки, афтозного стоматита, геморрагического диатеза, а также синдрома Стивенса – Джонсона.
Симптомы
Для заболевания характерны общие и локальные признаки. Первыми симптомами легкой формы аллергического стоматита являются:
Если аллергический стоматит начался на фоне приема тех или иных медикаментов, больной жалуется на болезненные волдыри, заполненные жидкостью. Клещевому боррелиозу сопутствуют краснота, пузыри на слизистых, а также кровоточащие эрозии и ранки.
Аллергический стоматит без должного лечения развивается очень быстро: у больного повышается температура тела, а пузырьки и волдыри выступают на коже, слизистой глаз, гениталиях.
Если заболевание было спровоцировано болезнью Лайма, красные пятна с каймой возникают на разных участках тела, сильно болят. Иногда пациенты жалуются на суставные боли.
Диагностика
Диагноз «аллергический стоматит» врач-стоматолог ставит на основании осмотра полости рта и опроса пациента на предмет фоновых заболеваний, приема медикаментов. Стоматолог уточняет клиническую картину болезни.
Врач обязательно проводит комплексную проверку и диагностику:
Для уточнения клинической картины заболевания специалист направляет пациента на комплексный анализ крови и мочи, на иммунограмму для оценки состояния иммунной системы. При необходимости врач отправляет пациента на следующие исследования:
Комплексный подход к диагностике аллергического стоматита позволит оперативно выяснить причину негативной реакции, устранить ее и начать эффективное лечение.
Лечение аллергического стоматита у взрослых
Если стоматолог подтверждает диагноз, он в первую очередь назначает комплексную терапию. Важно не только устранить внешние мучительные проявления заболевания, но и скорректировать медикаментозное лечение, изменить образ жизни пациента и при необходимости отменить препараты, на фоне которых появилось раздражение.
Отличными вспомогательными средствами в лечении заболевания являются народные средства, но применение только лишь травяных отваров не позволит полностью избавиться от заболевания. Главное — определить причину аллергии и как можно скорее устранить ее.
Основными направлениями в лечении стоматита являются:
Лечение аллергического стоматита обязательно включает в себя гипоаллергенную диету. Чтобы афты как можно скорее затянулись, и больной больше не мучился от болезненных ощущений в полости рта, на время лечения следует исключить из рациона:
На время лечения рекомендуется употреблять блюда мягкой консистенции, например, пюре или супы. Важно не травмировать пораженную и отекшую слизистую, чтобы раны как можно скорее затянулись, и отекшая слизистая не травмировалась.
Дополнительное лечение
По назначению стоматолога и аллерголога, больной в качестве дополнительного лечения может использовать различные травяные отвары и целебные масла. Самыми эффективными рецептами считаются:
Аллергический стоматит у детей
У детей заболевание случается чаще, чем у взрослых, и при этом слабый и неокрепший детский организм острее реагирует на раздражители. Малыш начинает капризничать, жаловаться на боль в полости рта и, конечно, боится идти к стоматологу.
Родителям ни в коем случае нельзя пускать детскую болезнь на самотек, надеясь на народные методы лечения. Если малыш страдает именно от аллергического стоматита, никакие мази и полоскания на 100% не излечат его, пока продолжается контакт с аллергеном. Чувствительные тонкие слизистые легко растрескиваются, кровоточат, а в язвочки быстро проникают патогенные микроорганизмы.
Важно как можно скорее отвести ребенка к специалисту, объяснить ему, что доктор поможет ему избавиться от боли, и начать обследование.
Профилактика аллергического стоматита
К сожалению, далеко не всегда пациенты могут предупредить развитие аллергической формы стоматита. Невозможно предугадать, какой будет реакция полости рта на инородное вещество. При подозрениях на иммунную реакцию стоматолог может направить пациента к аллергологу.
Основными мерами профилактики аллергического стоматита являются своевременное посещение стоматолога и лечение кариеса, укрепление иммунитета и использование подходящих средств для ежедневной гигиены полости рта. При своевременном обнаружении патология успешно лечится.
Если вы подозреваете у себя или ребенка аллергический стоматит, испытываете болезненные ощущения в полости рта, обнаружили язвочки и афты на слизистой, не затягивайте с обращением к врачу. Опытные стоматологи клиник «СТОМА» помогут определить источник аллергического стоматита, быстро избавиться от неприятных проявлений болезни и вернуться к привычной жизни.
Мы проверим все конструкции в полости рта пациента, проведем аллергопробы, при необходимости направим пациента к проверенным аллергологам и другим специалистам.
Звоните и записывайтесь на прием по телефону +7 (812) 416-94-37. Клиники «СТОМА» работают с понедельника по субботу. Вы можете выбрать для себя удобно расположенную клинику, мы открыты во многих районах Санкт-Петербурга.
Молочница во рту
Кандидоз полости рта — это воспалительное заболевание, которое развивается на фоне поражения слизистых оболочек грибами рода Candida. Обычно это связано с ухудшением местного и общего иммунитета. По данным исследований носителями этого грибка является до 90% взрослого населения, но при этом болезнь чаще всего не развивается, поскольку в обычных условиях возбудитель не действует агрессивно.
Причины кандидоза
Молочница во рту у взрослого человека — это поражение слизистой, которое может свидетельствовать о серьезных проблемах со здоровьем. Для размножения грибка необходимы особые условия. Чаще всего болезнь встречается у пациентов, пренебрегающих гигиеной полости рта. Наличие кариеса, воспалительных заболеваний десен повышает шансы на развитие грибкового воспаления. Это объясняется тем, что большое количество патогенных микроорганизмов истощает защитные механизмы.
Второй группой причин является ослабление иммунитета в связи с рядом заболеваний и состояний:
ВИЧ, сахарный диабет;
дистрофия, дефицит витаминов, минералов;
перенесенные операции, тяжелые инфекции и пр.
Существуют и специфические причины развития молочницы. Она может появиться после длительной и мощной антибактериальной терапии. Применение антибиотиков приводит к уничтожению полезной флоры и нарушению баланса. Это становится причиной активного размножения Candida.
Оральный кандидоз развивается и на фоне приема кортикостероидов в ингаляциях. Обычно поражение имеет вид эритемы и появляется на участках, где лекарство контактировало со слизистой: на небе, языке.
Особенности диеты влияют на вероятность развития кандидоза. Так, преобладание углеводов предрасполагает к активности грибка. Рост Candida и ее прикрепление к слизистой усиливаются в присутствии сахаров.
Вредные привычки повышают шансы на развитие лейкоплакии, плоского лишая и других заболеваний. В особенности речь идет о курении. Кандидоз часто развивается у пациентов с пирсингом языка.
Наличие съемных протезов также является фактором риска, если пациент не соблюдает правила гигиены. При отсутствии качественного очищения протез покрывается биопленкой, в составе которой много грибов. Дезинфекция является основной мерой профилактики болезни и частью комплексного лечения при прогрессирующем кандидозе ротовой полости. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Сухость полости рта в связи с уменьшением слюноотделения, изменением вязкости слюны, ее состава — одна из причин кандидоза. Это может быть обусловлено другими заболеваниями, поэтому важно выяснить причины сухости, чтобы эффективно бороться с последствиями.
Кандидоз во рту у ребенка встречается чаще. Несформированность иммунной системы, заселение полости рта Candida из вагинального канала матери во время естественных родов приводят к тому, что развивается заболевание в раннем младенческом возрасте. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут отличаться у разных пациентов. Это связано со степенью поражения слизистых, а также конкретным видом болезни. Выделяют четыре формы:
Несмотря на то что схема лечения для всех форм практически одинаковая, симптомы могут существенно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз
Эта форма кандидоза слизистой рта может протекать бессимптомно. Отмечается незначительный дискомфорт из-за белой пленки или небольших бляшек, возвышающихся над слизистой. При легком течении появляется одна или несколько бляшек, они легко снимаются соскабливанием, а участок слизистой под ними имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
Острый и хронический атрофический кандидоз
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще сопряжена с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Методы диагностики
Лечением занимается стоматолог-терапевт. Диагностика начинается с осмотра и подробного опроса: врач выяснит, какие препараты вы принимали в последнее время, есть ли хронические и инфекционные заболевания. В обязательном порядке проводится цитологическое исследование налета, взятого со слизистой. Это важно потому, что скопление негрибковой флоры можно легко спутать с грибковой инфекцией.
Соскоб выполняется в утреннее время, на голодный желудок, чистить зубы перед процедурой не нужно. Накануне важно отказаться от приема пищи, богатой углеводами, чтобы не спровоцировать рост патогенной флоры. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Особенности лечения
Основу лечения составляют системные и местные противогрибковые препараты. Сегодня они широко представлены на фармацевтическом рынке, но важно знать о том, что ежегодно уровень резистентности грибов Candida растет к основным средствам. Например, к таким препаратам, как «Флуконазол» устойчивость почти полная. Раньше это средство использовалось почти во всех случаях заболевания, но сегодня врачи вынуждены пересмотреть стандартные схемы терапии.
Лечение молочницы во рту у взрослых подбирается индивидуально. Выбор системного противогрибкового средства основывается на виде возбудителя, состоянии пациента и индивидуальных особенностей его здоровья. Существуют средства, к которым у инфекции минимальная устойчивость. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Дополнительно обязательно используются местные средства:
растворы для полоскания полости рта;
гели и суспензии для аппликаций на пораженные участки;
местные таблетки и пастилки для рассасывания;
растворы для орошения и аэрозоли;
мази для закладывания в полости рта на ватно-марлевом тампоне и др.
Специалист может назначить аптечные антисептики или слабые солевые растворы для полоскания. Обычно используют растворы на основе йода, хлоргексидина, калия перманганата, генцианвиолета, натрия тетраборат в глицерине. Некоторые таблетки врач может порекомендовать закладывать за щеку.
Условия эффективного лечения
Эффективное лечение молочницы во рту предусматривает устранение основной причины. Очень важно санировать полость рта: вылечить зубы, разрушенные кариесом, удалить нежизнеспособные зубы и корни, которые уже не подлежат восстановлению. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Пациенты со съемными протезами должны быть повторно обучены гигиене и дезинфекции ортопедических конструкций. Если время пользования протезом подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет пользоваться протезом неправильно и снова создавать в полости рта условия для размножения грибов.
Замене подлежат и неподходящие коронки, мостовидные протезы и другие конструкции. Также важно устранить сколы эмали, которые становятся источником травм для десен, слизистых оболочек щек и языка.
Курильщики должны по возможности сократить эпизоды курения или отказаться от вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно разъяснить правила лечения: следует полоскать полость рта большим количеством теплой воды после распыления препарата.
При лечении кандидоза полости рта, развившемся на фоне антибактериальной терапии, следует принимать меры по восстановлению нормальной микрофлоры кишечника и полости рта. Может потребоваться консультация другого специалиста узкого профиля или терапевта: потребуется прием пробиотиков и пребиотиков.
Для всех пациентов, которые лечат кандидоз, действует несколько общих рекомендаций:
соблюдение гигиены полости рта;
отказ от пищи, богатой углеводами;
отказ от сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда, приготовленные с уксусом, маринады, острые, перченые продукты, копчености, кислые фрукты и ягоды. Также нельзя есть кондитерские изделия, выпечку на дрожжах, сахар. Лучше отдавать предпочтение теплым блюдам. Соблюдать такой режим питания нужно еще в течение 1,5−2 месяцев после выздоровления.
В ряде случаев целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом, лактоферрином. Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Профилактика кандидоза
Специфическая профилактика кандидоза в ротовой полости проводится только при наличии ВИЧ-инфекции, прохождении пациентом лучевой терапии, иммуносупрессивной или антибактериальной терапии. При отсутствии этих факторов риска врач даст рекомендации для конкретного случая.
Профилактика грибковых заболеваний у пациентов с сахарным диабетом, бронхиальной астмой, хроническими системными недугами предусматривает контроль над основной патологией. Важно регулярно наблюдаться у врача своего профиля, принимать назначаемые средства.
Если возникла необходимость в антибактериальной терапии, нужно придерживаться следующих правил:
принимать антибиотики только по назначению врача;
соблюдать достаточную длительность курса лечения — не отменять самостоятельно назначенные препараты при наступлении облегчения;
при необходимости длительного курса лечения или в случае повторной антибиотикотерапии принимать назначенные противогрибковые средства для профилактики.
При лечении бронхиальной астмы посоветуйтесь с врачом о возможности использования небулайзеров. После ингаляций важно полоскать полость рта, чтобы не допустить негативного воздействия компонентов лекарства на слизистые.
Если кандидоз рта часто рецидивирует, лучше пройти комплексное обследование: стандартную диспансеризацию или использовать конкретные методы диагностики, которые подберет врач. Грибковые инфекции слизистых могут быть проявлением основного заболевания, о котором вы не знаете. Обратитесь к терапевту, чтобы выяснить точные причины и вовремя принять меры.