во время месячных надувается живот что делать
Задержка воды и увеличение веса перед менструацией
В женском организме гормональные изменения происходят циклически, в зависимости от фазы менструального цикла. При этом концентрации гормонов влияют на функции разных систем организма и органов не всегда положительно. Например, ряд неприятных последствий в виде задержки воды, приводящей к отекам и увеличению веса перед менструацией несут изменения уровней эстрогена и прогестерона.
Гормональные изменения в цикле
Во время менструального цикла в крови меняется концентрация эстрогена и прогестерона. На первом этапе, т.е. после менструации до овуляции, уровень эстрогена постепенно увеличивается, а уровень прогестерона относительно низок. В этот период женщины обычно не ощущают неприятных симптомов.
После овуляции лопнувший фолликул Граафа превращается в желтое тело, которое производит прогестерон. Этот гормон предназначен для поддержки возможной беременности, если происходит оплодотворение. В противном случае эндометрий начинает отслаиваться и наступает менструальное кровотечение.
Получается, что в этот период в организме женщины репродуктивного возраста на пике находятся сразу 2 гормона — прогестерон и эстроген. Прогестерон в комплексе с эстрогенами вызывает неблагоприятные симптомы, которые могут быть более серьезными у одних женщин и менее серьезными у других. Гинекологи называют это состояние предменструальным синдромом (ПМС).
При ПМС могут наблюдаться:
По этой же причине большинство женщин перед менструацией страдают от задержки воды в организме и связанного с этим увеличения веса. Бывает, что масса тела до менструации увеличивается сразу на 2-4 килограмма. И организм возвращается в норму только через несколько дней после месячных.
Прибавка в весе перед менструацией — каковы причины?
Увеличение веса перед критическими днями происходит из-за изменений в уровнях гормонов, особенно из-за высоких уровней прогестерона и эстрогена. Эти половые гормоны влияют не только на функцию репродуктивной системы, но и практически на весь организм, в том числе на водно-минеральный баланс.
Женские половые гормоны стимулируют секрецию гормонов вазопрессина и альдостерона. Вазопрессин, называемый антидиуретическим гормоном, контролирует объем воды в почках и может блокировать ее отток из организма, из-за чего вода накапливается в тканях. Альдостерон задерживает ионы натрия и влияет на их взаимодействие с молекулами воды.
В итоге механизм задержки воды обусловлен влиянием как вазопрессина — прямая резорбция воды, так и альдостерона — косвенно, путем абсорбции натрия. Натрий обладает сильной способностью связывать воду, поэтому, потребляя большое количество соли, мы обеспечиваем задержку воды, отеки и увеличение веса.
Увеличение веса и контрацепция
Прием противозачаточных таблеток
Прием противозачаточных таблеток
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?fit=401%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?fit=734%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9F%D1%80%D0%B8%D0%B5%D0%BC-%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%B7%D0%B0%D1%87%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D1%8B%D1%85-%D1%82%D0%B0%D0%B1%D0%BB%D0%B5%D1%82%D0%BE%D0%BA.jpg?resize=900%2C674&ssl=1″ alt=»Прием противозачаточных таблеток» width=»900″ height=»674″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=401%2C300&ssl=1 401w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=734%2C550&ssl=1 734w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=768%2C575&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Прием противозачаточных таблеток
В случае лечения противозачаточными таблетками у женщины нет скачков гормонов и не происходит настоящей менструации. По факту это кровотечение, связанное с отменой гормонов. В естественном цикле уровни гормонов переменные. Уровень гормонов в таблетках дает большую концентрацию гормонов в крови, чем в физиологическом цикле. Таким образом, предрасположенность к задержке воды и увеличению веса во время применения противозачаточных таблеток выше и она постоянная.
Это особенно очевидно, когда используются таблетки прошлых поколений, в которых используемый гестаген (прогестерон) способствует задержке жидкости. Таблетки нового поколения оказывают мочегонное действие и, следовательно, удаляют воду из организма, но иногда увеличивают риск образования тромбов, обезвоживая и сгущая кровь. Поэтому каждый вариант таблеток имеет как положительные, так и отрицательные эффекты.
Как избавиться от воды в организме и отеков?
Отечность — это нарушение, с которым нужно бороться. Неприятное чувство переполнения, отек лица, рук, живота или ног — симптомы, требующие принятия мер. При этом нужно понимать, что задержка воды связана не только с увеличением массы тела, но и с появлением водного целлюлита. У пациенток с постоянными отеками эту патологию можно наблюдать в основном в области бедер и ягодиц, то есть в местах, где у женщин больше всего жира. Водный целлюлит, как результат гормональных изменений, также встречается у стройных девушек.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%92%D0%BE%D0%B4%D0%BD%D1%8B%D0%B9-%D1%86%D0%B5%D0%BB%D0%BB%D1%8E%D0%BB%D0%B8%D1%82.jpg?resize=900%2C600&ssl=1″ alt=»Водный целлюлит» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Водный целлюлит
Существуют простые и дешевые способы борьбы с задержкой воды. Например, чтобы избавиться от лишней воды в организме, нужно больше пить. Потребление слишком малого количества чистой воды вызывает парадоксальную «экономию» воды организмом и ее хранение.
Чтобы избавиться от лишней воды нужно:
Избавление от отеков определенно улучшит состояние кожи и уменьшит целлюлит. А спортивные занятия помогут сделать кожу более упругой и подтянутой. Физическая активность может поддерживаться лимфодренажем, массажем, вакуумными процедурами.
Если отеки не проходят, нужно обратиться к эндокринологу и сдать анализы на гормоны. Также отеки могут быть связаны с заболеваниями почек, поэтому если со стороны эндокринологии все будет нормально, нужно будет записаться к урологу.
Болезненные месячные
В зависимости от интенсивности и частоты, боли при месячных могут быть разновидностью нормы. Однако, часто это связано с наличием каких-либо нарушений репродуктивной системы девушки.
Понять самостоятельно, почему болит живот при месячных очень сложно, а отсутствие грамотного лечения может привести к серьезным проблемам. Поэтому с данным симптомом лучше сразу же обратиться в клинику к врачу гинекологу за квалифицированной медицинской помощью.
Классификация дисменореи
Ответ на вопрос, почему болит живот во время месячных, сможет дать врач гинеколог. По-научному это состояние обозначается термином дисменорея. Можно выделить два типа дисменореи в зависимости от причин, которые ее вызвали:
Первичная. Такой диагноз ставится, если причина, почему при месячных болит низ живота, однозначно неизвестна. В этом случае нередко можно говорить о наследственном характере заболевания. Также ему подвержены девушки в возрасте до 25 лет, курящие и те, у кого первая менструация наступила позже нормы. Обычно проблема полностью исчезает с началом половой жизни или после рождения ребенка.
Вторичная. Этот вид дисменореи чаще всего встречается у женщин старше 30 лет и связан с гинекологическим заболеванием или/и перенесенным хирургическим вмешательством.
По тяжести протекания можно выделить три степени:
Причины сильной боли живота во время месячных
Для того, чтобы понять, как облегчить боль при месячных, нужно выявить истинную причину появления этих ощущений.
При первичной дисменорее отсутствуют патологические изменения со стороны половых органов.
Во время менструации их содержание резко возрастает, в результате чего в матке возникают выраженные спастические сокращения мышц и артерий. Из-за этого в матке накапливаются токсические продукты обмена, которые раздражают нервные окончания, вызывая выраженный болевой синдром.
Так как матка находится в малом тазу и близко располагается к яичникам, мочевому пузырю, кишечнику, то и болевые ощущения по нервным окончаниям передаются на эти органы.
При вторичной дисменорее боли связаны с наличием гинекологических заболеваний, наиболее частыми из которых, являются:
воспалительные заболевания органов малого таза;
спаечная болезнь брюшины;
варикозное расширение вен малого таза;
кисты и опухоли яичников;
воспаление органов мочевыводящей системы;
Другой ряд причин может быть связан вовсе не с гинекологическими нарушениями. Ведь внизу живота находятся кишечник, мочеточники, брюшина и другие органы, которые тоже могут провоцировать такой симптом.
Поэтому в процессе гинекологического обследования может понадобиться консультация врачей смежных специальностей. Возможно, для того чтобы понять, как избавиться от боли при месячных, придется пройти комплексное обследование организма.
Как уменьшить боль
Даже при отсутствии патологий полезно знать, как уменьшить боль при месячных. Ведь, следуя ряду простых рекомендаций, можно значительно уменьшить дискомфортные ощущения. Если болит поясница и живот перед месячными следует:
уменьшить количество стресса;
исключить тяжелую пищу и продукты, вызывающие брожение в желудке;
отказаться от алкоголя и курения;
соблюдать полноценный режим сна;
разнообразить рацион продуктами, богатыми кальцием, магнием, витаминами групп B и E;
добавить умеренные физические нагрузки (йога, гимнастика и др.)
Лечение заболевания
Для того, чтобы поставить диагноз, врач должен исключить заболевания половых органов.
В первую очередь необходим сбор анамнеза и осмотр пациентки в гинекологическом кресле. В качестве дополнительных методов диагностики проводится комплексное ультразвуковое исследование органов малого таза, исследование мазков влагалищного отделяемого, цервикального канала и уретры, ПЦР диагностика заболеваний, передающихся половым путем.
Очень важно не путать снятие болевого синдрома с лечением заболевания. Многие женщины полагают, что, приняв спазмолитические средства, они избавляются от проблемы.
Врач частной медицинской клиники «Доктор АННА» безошибочно определит причину дискомфортных ощущений и приложит все усилия для ее устранения.
Менструальные боли – норма ли это?
В норме, когда болит яичник перед месячными, дискомфорт не может быть слишком сильным. Наличие легкой, тянущей боли свидетельствует о сокращениях мышц матки, которая стремиться избавиться от “старого” слоя эндометрия.
В течение будущего месяца формируется “новый” эндометрий, необходимый для прикрепления к нему эмбриона, в случае оплодотворения.
В случае, когда симптомы менструаций слишком выражены, кровянистые выделения чрезмерно обильны, можно говорить о наличии заболевания дисменорея.
Следует, не теряя времени, записаться на прием к доктору и найти нарушение в организме женщины, на которое и указывает болевой синдром.
Лечение менструальных болей по типу заболевания
Основными целями лечения являются устранение болевого синдрома, нормализация менструального цикла, нормализация состояния вегетативной системы и устранение органических причин дисменореи. Подход к терапии разрабатывается для каждой женщины индивидуально, опираясь на первичное заболевание.
при эндометриозе производится оперативное вмешательство с целью устранения очагов разрастания эндометрия;
при гормональном дисбалансе необходим прием гормональных препаратов, корректирующий соответствующее нарушение;
инфекционно-воспалительные процессы обычно лечатся приемом антибиотиков;
при расширении тазовых вен назначают сосудосуживающие медикаменты;
новообразования в малом тазу требуют хирургического удаления со взятием биопсии для определения их доброкачественности;
спайки в органах малого таза также удаляются путем оперативного вмешательства.
Какой бы ни была причина тревожащего симптома, доктор постарается решить проблему консервативными методами, и лишь при крайней необходимости прибегнет к хирургической операции.
Осложнения дисменореи
Недостаточное внимание к проблеме, отсутствие грамотного лечения или самолечение может привести к серьезным последствиям. Обычная дисменорея может вызывать тревожные состояния, депрессию.
У женщин репродуктивного возраста возникают бесплодие, возможные риски во время течения беременности и родов, наружный и внутренний эндометриоз, миома матки и др. В перименопаузальный период (климакс) отмечаются депрессивные состояния, ухудшение течения миом и эндометриоза.
Лечатся ли боли при месячных?
Часто женщины не стремятся избавиться от болей, героически терпят, считая их нормой и привыкая к этому состоянию. Некоторые из них совершают бесконтрольный прием медикаментов, что лишь усугубляет ситуацию.
В итоге, привыкнув к боли, женщина может не почувствовать, как первичная дисменорея перешла во вторичную, которая может скрывать ряд гинекологических заболеваний. Поэтому важно понимать, что сильный дискомфорт в критические дни не является нормой.
Современная медицина может предоставить множество способов избавления от неприятных ощущений. Однако важно выявить истинную причину и исключить именно ее, а не следствие проблемы.
Рекомендации от врачей
Важно понимать, что помощь врача при данной болезни необходима, ни в коем случае не нужно заниматься самолечением или пытаться избавиться от мучительных симптомов народными средствами. Это поможет временно избавиться от дискомфортных ощущений, но не решить проблему.
Профилактика дисменореи основана на:
соблюдении здорового образа жизни;
нормализация массы тела (при избыточном или недостаточном весе);
плановых профилактических обследованиях у гинеколога не реже 1 раза в год;
отказе от контрацепции при помощи внутриматочной спирали;
посещении медицинского учреждения при появлении болезненности в критические дни на протяжении двух и более циклов.
Если Ваш менструальный цикл имеет отклонения от нормы (слишком длинный или короткий), присутствует резкая боль, кровянистые выделения до менструаций и длительное время после них или в середине цикла, следует обязательно обратиться к гинекологу.
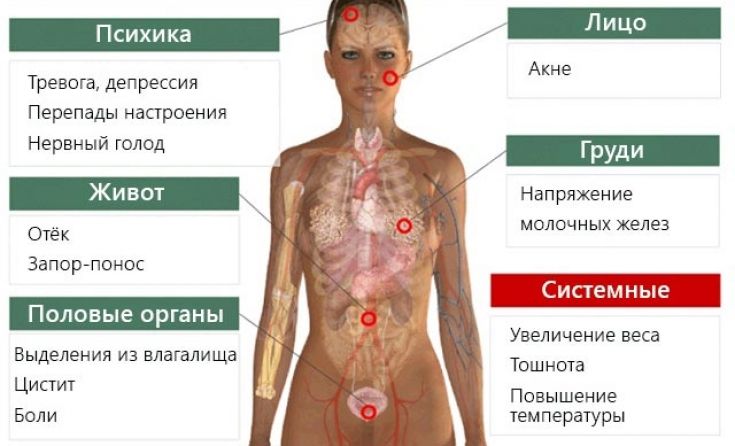
Симптомы ПМС у женщин
Предменструальный синдром — комплекс психологических и соматических признаков, обусловленных гормональными изменениями последних дней цикла перед менструацией.
Признаки ПМС перед месячными
Жизнь женщины в репродуктивном возрасте подвержена циклическим гормональным изменениям. И гормоны могут оказывать существенное влияние на физическое и психологическое состояние женщины. Очень многие перед менструацией отмечают изменение психоэмоционального состояния, большинство женщин чувствуют приближение этого периода.
Физические симптомы:
Изменение эмоционального фона:
Тяжесть симптомов существенно варьируется. Некоторые женщины практически не испытывают на себе признаки ПМС, другие же переживают существенный психологический и физический дискомфорт.
Для некоторых ПМС становится настоящей проблемой, потому что у женщины снижается работоспособность, ей тяжело сосредоточиться на своих профессиональных обязанностях.
Большинство женщин, знакомых с этой проблемой, говорят о том, что они ощущают первые симптомы ПМС примерно за неделю до предполагаемых месячных. У них может появляться болезненность молочных желез, наблюдаются перепады настроения. Врачи же склоняются к тому, что предменструальный синдром может давать о себе знать еще раньше, как только прошла овуляция и наступила вторая половина цикла.
Есть несколько форм ПМС, для каждой из которых характерны свои симптомы:
Лечение предменструального синдрома требуется тогда, когда он ярко выражен и мешает нормальной жизни. За консультацией и лечением женщины всегда могут обратиться в клинику Dr. AkNer.
8 СПОСОБОВ ИЗБАВИТЬСЯ ОТ ВЗДУТИЯ ЖИВОТА ПЕРЕД МЕСЯЧНЫМИ
Автор:
Акушер-гинеколог, врач ультразвуковой диагностики
Рецензент:
Акушер-гинеколог, врач ультразвуковой диагностики, генетик
Поясним, почему во время месячных пучит живот, и предоставим несколько эффективных советов, которые помогут вам не чувствовать начала цикла по крайней мере на своей талии и облегчат распространенные симптомы ПМС.
Завершение и начало менструации вызывают немало физиологических изменений в теле женщины, среди которых заметное вздутие живота и газы — неприятная с эстетической точки зрения, ведь сказывается на контурах вашей фигуры. По оценкам, примерно 70 процентов женщин ежемесячно чувствуют, что их живот заметно увеличивается и будто тяжелеет именно перед началом очередных месячных. Причина в колебании уровня эстрогена и резком снижении уровня прогестерона накануне каждого нового менструального цикла. Ощущение вздутия внизу живота у женщин — один из распространенных проявлений известного предменструального синдрома (ПМС), который на несколько дней значительно ухудшает жизнь многим женщинам фертильного возраста.
Хорошие новости: в течение первых двух-трех дней менструального цикла ваши яичники начинают вырабатывать необходимое количество гормонов снова. Благодаря этому живот постепенно возвращается к нормальной объема. Но что вы можете сделать в это время? Медики предлагают несколько действенных решений, которые помогут держать живот под контролем эти и без того непростые дни.
Выбирайте продукты, богатые белком и калий
Позаботьтесь, чтобы в вашем рационе на днях непременно были продукты, предотвращать вздутию живота и газообразованию. Овощи и фрукты с высоким содержанием калия, как то бананы, дыни, томаты и спаржа, помогают обеспечить надлежащий баланс жидкости в организме. То же касается и здоровых жиров: добавьте в меню, например, семена чиа и льна, грецкие орехи и лосось, содержащие омега-3 полиненасыщенные жирные кислоты. Это поможет стабилизировать уровень простагландинов — физиологически активных веществ, вызывающих сокращение мышц матки и регулируют водно-солевой обмен в организме.
Белок — еще один безопасный и необходимый ингредиент вашей диеты накануне месячных. Лучше выбрать куриное филе, морскую рыбу и тофу. Продукты, обладающие свойствами природных диуретиков, в частности сельдерей, огурцы, арбуз, лимонный сок, чеснок и имбирь, также помогут вам чувствовать себя легче (в буквальном смысле) на днях.
Исключите из меню продукты, приводящие к избыточному образованию газов
Речь идет о брокколи и брюссельскую капусту. Удивлены? Несмотря на то, что именно эти продукты входят в топ-списке здоровой пищи, они содержат трисахарид рафинозу и значительное количество водорастворимых растительных волокон. Нашему организму не хватает пищеварительных ферментов, чтобы должным образом переварить эти соединения, поэтому они попадают в кишечник непереваренными и, разбухая, вызывают избыточное газообразование, вздутие живота, кишечные колики и расстройства. Некоторые диетологи к продуктам этой категории включает также бобы, белокочанную капусту, цветную капусту и различные лиственные салаты.
Продолжайте тренировки
Наверное, спорт — последнее, чем бы вы хотели заняться в эти дни. Но медики утверждают, что повышение сердечного ритма является одним из лучших способов облегчить симптомы ПМС, включая ощущение вздутия внизу живота. Малоподвижный образ жизни приводит к низкой активности системы пищеварения. Поэтому, постоянные тренировки не только помогут вам поддерживать фигуру в норме, но и избавят запоров. Перед началом очередного менструального цикла отдайте предпочтение легким тренировкам, к примеру по плаванию и йоги. Физические упражнения высокой интенсивности, в частности кросфит, может, наоборот, провоцировать воспаление, усилит вздутие живота.
Понизьте уровень кофеина и алкоголя
Употребление алкоголя в дни перед началом месячных может усилить симптомы ПМС: набухание и болезненность груди, перепады настроения и вздутие живота, — предупреждают гинекологи. Кофе в свою очередь излишне стимулирует пищеварительный тракт и приводит к раздражению стенок кишечника, не говоря уже об обезвоживании, что заставляет ваш организм удерживать воду. Поэтому советуем пропустить утреннее латте в эти дни.
Примите противовоспалительные препараты
Такие медицинские препараты, как ибупрофен, способны блокировать в организме химические соединения, вызывающие воспаление и, как следствие, вздутие живота и газы. За два дня до начала очередного менструального цикла принимайте от 200 до 400 мг ибупрофена каждые шесть-8:00 — предварительно получив консультацию у своего гинеколога.
Откажитесь от газированных и сладких напитков
Минеральные газированные напитки могут на время облегчить ощущение вздутия внизу живота, но в конце концов приведут к еще большему. То же касается и сладких газированных напитков, даже содержащих искусственные подсластители. Вместо этого пейте обычную чистую воду — примерно 2 литра в день, но ориентируясь по собственным чувством жажды. Рекомендуемые в эти дни также некрепкий зеленый чай, настой мяты, ромашки и семян фенхеля — они будут предотвращать чрезмерное газообразование.
Уделяйте сну не меньше 8:00
Часто предменструальный боль, вздутие живота и газы, общий дискомфорт не позволяют женщинам нормально высыпаться в эти дни. Тем не менее, вставайте с постели и не откладывайте сон: ведь именно в эти часы ваш организм работает над тем, чтобы вывести избыток жидкости из зоны живота. Итак, старайтесь уделять ночному сну не менее 8:00.
Учтите возможность приема контрацептивов
Оральная контрацепция — это не только эффективный способ предотвратить нежелательную беременность, но и стабилизировать баланс гормонов и уменьшить болевые ощущения во время менструации. Медицинские исследования показали, что прием оральных контрацептивов снижает симптомы ПМС на 50 процентов. Поэтому посоветуйтесь со своим врачом о возможности такого решения проблемы, если в вашем индивидуальном случае проявления предменструального синдрома слишком острые и нарушают ваш привычный образ жизни.
Методы коррекции предменструального синдрома
Предменструальный синдром (ПМС) включает в себя комплекс циклически повторяющихся в предменструальный период соматических и психоэмоциональных симптомов. Обычно термин «предменструальный синдром» используется для описания достаточно тяжелых предменструал
Предменструальный синдром (ПМС) включает в себя комплекс циклически повторяющихся в предменструальный период соматических и психоэмоциональных симптомов. Обычно термин «предменструальный синдром» используется для описания достаточно тяжелых предменструальных физических и эмоциональных проявлений, которые нарушают повседневную активность женщины. Показатель распространенности ПМС в популяции во многом зависит от того, насколько строго определены такие симптомы. Как правило, регистрируемая частота ПМС гораздо меньше, чем частота встречаемости предменструальной симптоматики. Тяжелые формы ПМС наблюдаются у 3–8% женщин репродуктивного возраста. Не менее чем в 20% случаев выраженность симптомов ПМС такова, что требует назначения медикаментозной терапии.
Несмотря на то, что за несколько десятилетий исследователи, занимающиеся изучением ПМС, достигли определенных успехов в представлении о механизмах развития заболевания, установлении критериев диагностики и разработке патогенетически обоснованных методов лечения, эти проблемы все еще далеки от полного разрешения.
Наиболее часто появление предменструальных симптомов связывают с изменением содержания половых стероидных гормонов в крови в течение менструального цикла. В настоящее время распространено мнение о том, что у больных ПМС имеется не абсолютный дефицит или избыток эстрогенов и прогестерона, а нарушение их соотношения. Симптомы ПМС, связанные с задержкой жидкости в организме, исследователи объясняют изменениями в функционировании ренин-ангиотензин-альдостероновой системы, а также с относительным повышением содержания пролактина в крови, который способствует натрийзадерживающему эффекту альдостерона и антидиуретическому действию вазопрессина. Еще одним из биологически активных веществ, вовлеченных в патогенез ПМС, является серотонин. Уменьшение в головном мозге серотонинзависимой передачи нервных импульсов приводит к появлению эмоциональных и поведенческих симптомов, характерных для данного заболевания. Кроме того, половые стероидные гормоны, в большей степени эстрогены, влияют на обмен этого моноамина, нарушая его биосинтез и повышая скорость его расщепления в синаптической щели. Определенная роль в развитии предменструальных симптомов отводится и простагландинам. Считается, что их повышенное содержание в тканях организма может приводить к задержке жидкости, усилению болевой импульсации. В центральной нервной системе эти вещества наряду с серотонином являются нейротрансмиттерами. Таким образом, избыток простагландинов может быть причиной появления таких симптомов ПМС, как головная боль, масталгия, отеки, изменение настроения.
Клинические проявления ПМС
Все клинические проявления ПМС можно разделить на три основные группы: нарушения эмоциональной сферы, соматические нарушения и симптомы, связанные с изменением общего самочувствия.
В зависимости от преобладания тех или иных клинических проявлений ПМС выделены четыре его формы:
Наиболее тяжелые проявления нейропсихической формы с преимущественно эмоциональными и поведенческими симптомами выделены в отдельный вариант течения ПМС — предменструальное дисфорическое расстройство (ПМДР). ПМДР наблюдается примерно у 3–8% женщин репродуктивного возраста в виде жалоб на раздражительность, чувство внутреннего напряжения, дисфорию, психоэмоциональную лабильность. Данные проявления оказывают существенное влияние на образ жизни женщины, ее взаимоотношения с окружающими людьми. При отсутствии адекватной терапии жизнедеятельность больных как дома, так и на работе существенно нарушается, что приводит к значительному снижению качества жизни и крушению профессиональной карьеры.
Проявления ПМС индивидуальны и отличаются у разных больных, выраженность и время появления каждого из них могут варьировать от цикла к циклу, несмотря на то что каждая пациентка ежемесячно испытывает похожие симптомы. Наиболее частые психоэмоциональные проявления ПМС — повышенная утомляемость, раздражительность, беспокойство, чувство внутреннего напряжения, резкие перепады настроения. К соматическим симптомам относятся отечность, увеличение массы тела, нагрубание и болезненность молочных желез, угревая сыпь, нарушения сна (сонливость или бессонница), изменения аппетита (повышенный аппетит или изменения вкусовых предпочтений).
Повышенная утомляемость — наиболее распространенный симптом ПМС. Усталость может быть выраженной в такой степени, что женщины испытывают трудности в исполнении повседневной работы уже с утренних часов. В то же время в вечернее время суток появляются нарушения сна.
Нарушение концентрации внимания. Многие женщины с ПМС испытывают трудности в действиях, требующих концентрации внимания — математических и финансовых расчетах, принятии решений. Возможны нарушения запоминания.
Депрессия. Грусть или беспричинная слезливость — распространенные проявления ПМС. Печаль может быть настолько сильной, что даже минимальные жизненные трудности кажутся неразрешимыми.
Пищевые предпочтения. Некоторые женщины испытывают повышенную тягу к определенным пищевым продуктам, таким как соль или сахар. Другие отмечают повышение аппетита в целом.
Нагрубание молочных желез. Большинство женщин отмечают ощущение нагрубания или повышенную чувствительность, болезненность молочных желез или только сосков и ареол.
Отечность передней брюшной стенки, верхних и нижних конечностей. Некоторые женщины с ПМС отмечают увеличение веса перед менструацией. У других происходит локальная задержка жидкости, чаще в области передней брюшной стенки, конечностях.
Диагностика ПМС
Диагноз ПМС является диагнозом-исключением, т. е. в процессе диагностического поиска задачей клинициста является исключение соматических и психических заболеваний, которые могут обостряться перед менструацией. Важны тщательно собранный анамнез жизни и анамнез заболевания, а также полное общесоматическое и гинекологическое обследование. Возраст не является значимым, то есть любая женщина в период от менархе до менопаузы может испытывать симптомы ПМС. Чаще всего заболевание манифестирует к 25–30 годам.
Проспективная ежедневная оценка предменструальной симптоматики является необходимым элементом диагностического поиска. С этой целью используются как менструальные календари симптомов, так и визуально-аналоговые шкалы (ВАШ), позволяющие респондентам определить не только наличие конкретного проявления ПМС, но и его выраженность и продолжительность относительно менструального цикла.
Менструальный календарь симптомов представляет собой таблицу, в которой по оси абсцисс указаны дни менструального цикла, а по оси ординат — наиболее распространенные симптомы ПМС. Больная ежедневно в течение двух-трех последовательных менструальных циклов заполняет графы, используя условные обозначения: 0 — отсутствие симптома, 1 — слабая выраженность симптома, 2 — умеренная выраженность симптома, 3 — высокая степень выраженности симптома. Таким образом устанавливается наличие связи появления и исчезновения симптоматики с фазой менструального цикла.
ВАШ является простым в использовании, удобным как для больной, так и для клинициста, надежным и достоверным методом получения информации о симптомах ПМС у конкретной больной. Она представляет собой отрезок длиной 10 см, в начале которого точка «полное отсутствие симптома», в конце — «симптом максимально выражен». Пациентка ставит отметку на этой шкале в том месте, где, по ее мнению, находится выраженность проявления заболевания в данный конкретный момент.
Для подтверждения диагноза необходимым является как минимум 50%-ное повышение выраженности того или иного симптома к концу лютеиновой фазы менструального цикла. Данный показатель высчитывается по следующей формуле:
где Ф — выраженность симптома в фолликулярную фазу менструального цикла, Л — выраженность симптома в лютеиновую фазу менструального цикла.
Оценку психоэмоционального статуса больных целесообразно проводить в обе фазы менструального цикла. Гормональное обследование (определение уровня эстрадиола, прогестерона и пролактина в крови на 20–23 день менструального цикла) позволяет оценить функцию желтого тела и исключить гиперпролактинемию. Ультразвуковое исследование органов малого таза необходимо для уточнения характера менструального цикла (при ПМС обычно овуляторный) и исключения сопутствующей гинекологической патологии. Ультразвуковое исследование молочных желез проводится до и после менструации для проведения дифференциальной диагностики с фиброаденоматозом молочных желез. Консультация психиатра позволяет исключить психические заболевания, которые могут скрываться под маской ПМС. При интенсивной головной боли, головокружении, шуме в ушах, нарушении зрения показано проведение МРТ головного мозга, оценка состояния глазного дна и полей зрения. При кризовой форме, протекающей с повышением артериального давления (АД), необходима дифференциальная диагностика с феохромоцитомой (определение катехоламинов в послеприступной моче, МРТ надпочечников).
При отечной форме ПМС, сопровождающейся нагрубанием и болезненностью молочных желез, проводится дифференциальная диагностика с патологией почек, с несахарным антидиабетом, обусловленным гиперсекрецией вазопрессина, и с эпизодической, возникающей в лютеиновую фазу цикла, гиперпролактинемией (общий анализ мочи, суточный диурез, проба Зимницкого, электролиты и пролактин крови). При выявлении гиперпролактинемии определение трийодтиронина, тироксина и тиреотропного гормона (ТТГ) в сыворотке крови позволяет исключить первичный гипотиреоз. При пролактинемии выше 1000 мМЕ/л проводится МРТ гипоталамо-гипофизарной области с целью выявления пролактиномы.
Лечение ПМС
К настоящему времени предложены различные терапевтические мероприятия, направленные на облегчение предменструальной симптоматики.
Немедикаментозные методы терапии. После установления диагноза необходимо дать женщине советы по изменению образа жизни, что во многих случаях приводит к значительному ослаблению симптомов ПМС или даже их полному исчезновению. Эти рекомендации должны включать соблюдение режима труда и отдыха, длительность ночного сна 7–8 ч, исключение психоэмоциональных и физических перегрузок, обязательную физическую активность умеренной интенсивности. Положительный результат дают пешие прогулки, бег трусцой, езда на велосипеде. В физкультурных центрах используются специальные программы по типу лечебной аэробики в сочетании с массажем и гидротерапией — разнообразными видами водолечения. Рекомендуемый рацион питания должен включать в себя 65% углеводов, 25% белков, 10% жиров, содержащих преимущественно ненасыщенные жирные кислоты. Ограничивается употребление кофеинсодержащих продуктов, так как кофеин может способствовать обострению таких симптомов, как эмоциональная лабильность, беспокойство, повышенная чувствительность молочных желез. При увеличении массы тела, болях в суставах, головной боли, т. е. при симптомах, связанных с задержкой жидкости в организме, целесообразно рекомендовать ограничение употребления поваренной соли. Желательно добавлять в пищу сложные углеводы: отруби, зерновой хлеб, овощи, при этом моно- и дисахариды исключают из рациона.
Негормональные препараты. Фармакологическими негормональными средствами чаще всего являются препараты витаминов, минералов. Они обладают минимальными побочными эффектами, не воспринимаются больными как «лекарство», что повышает комплаентность к проводимому лечению. В то же время их эффективность доказана результатами рандомизированных исследований.
Диуретики. Применение диуретиков является патогенетически обоснованным в случае отечной формы ПМС. Кроме того, мочегонные могут оказаться эффективными при цефалгической форме заболевания, т. е. при явлениях внутричерепной гипертензии. Препаратом выбора в данной ситуации является спиронолактон (Верошпирон). Этот калийсберегающий диуретик является антагонистом альдостерона. Кроме того, он обладает антиандрогенными свойствами, что делает его применение обоснованным с учетом того, что некоторые симптомы заболевания (раздражительность, перепады настроения) могут быть связаны с относительным избытком андрогенов. Начальная суточная доза составляет 25 мг, максимальная — 100 мг/сут. Целесообразно назначать это мочегонное с 16-го по 25-й день менструального цикла, то есть в период ожидаемой задержки жидкости в организме. Возможность применения данного лекарственного средства ограничена такими побочными эффектами, как сонливость, нарушение менструального цикла, гипотензия, снижение либидо.
Селективные ингибиторы обратного захвата серотонина. Селективные ингибиторы обратного захвата серотонина (СИОЗС) могут быть назначены больной при преобладании психических симптомов ПМС. СИОЗС — антидепрессанты последних генераций, сочетающие мягкий тимоаналептический эффект с хорошей переносимостью, которые принадлежат к препаратам, рекомендуемым к применению при психосоматической патологии. Чаще всего используются:
Несмотря на то, что возможно применение таких препаратов в непрерывном режиме (ежедневно), с целью уменьшения количества побочных эффектов целесообразно их назначение прерывистыми курсами (за 14 дней до ожидаемой менструации). Более того — доказано, что такая тактика более эффективна. Уже в течение первого цикла лечения снижаются как психоэмоциональные, так и соматические проявления ПМС, такие как нагрубание молочных желез и отечность. Преимуществом СИОЗС при назначении работающим больным является отсутствие седативного эффекта и снижения когнитивных функций, а также самостоятельное психостимулирующее действие. К отрицательным свойствам препаратов данной группы относятся укорочение менструального цикла, сексуальные расстройства, необходимость надежной контрацепции на фоне терапии. Применение данных лекарственных средств целесообразно проводить по показаниям и под контролем врача-психиатра.
Ингибиторы простагландинов. Применение препаратов из группы нестероидных противовоспалительных средств приводит к торможению биосинтеза простагландинов. Их назначение оправдано как при цефалгической форме предменструального синдрома, так и при преобладании симптомов, связанных с локальной задержкой жидкости и, как следствие, появлении болевого симптома при компрессии нервных окончаний, что может проявляться масталгией, болями в нижних отделах живота. С целью уменьшения побочных эффектов следует рекомендовать прием данных препаратов в лютеиновую фазу менструального цикла. Наиболее часто используются:
Гормональные препараты. Принимая во внимание связь возникновения симптомов ПМС с циклической активностью яичников, чаще всего в терапии этого заболевания применяются препараты, тем или иным образом воздействующие на содержание половых стероидных гормонов в крови.
Гестагены. Несмотря на то, что до настоящего времени прогестерон и гестагены достаточно широко используются при ПМС, эффективность препаратов этой группы невелика. Незначительное позитивное влияние применения прогестерона было установлено при применении микронизированного прогестерона (Утрожестана). Этот результат, возможно, является следствием повышения содержания аллопрегнанолона и прегнанолона (метаболитов прогестерона) в крови, которые оказывают положительное действие на функционирование центральной нервной системы (ЦНС). Применяется препарат перорально в дозе 200–300 мг/сут с 16-го по 25-й день менструального цикла. Синтетические прогестагены (дидрогестерон, норэтистерон и медроксипрогестерон) более эффективны, чем плацебо, при лечении физических симптомов ПМС и неэффективны для устранения психической симптоматики.
Синтетический прогестоген даназол ингибирует овуляцию и уменьшает уровень 17 b-эстрадиола в плазме крови. Показано, что его применение приводит к исчезновению симптомов ПМС у 85% женщин. Препарат наиболее эффективен у больных, страдающих масталгией перед менструацией. Суточная доза препарата составляет 100–200 мг. Однако возможность использования даназола ограничена его андрогенной активностью (угревая сыпь, себорея, уменьшение размеров молочных желез, огрубение голоса, андрогенная алопеция) с сопутствующим анаболическим эффектом (увеличение массы тела).
Агонисты гонадотропин-рилизинг гормона. Aгонисты гонадотропин-рилизинг гормона (аГРГ) зарекомендовали себя как еще одна группа препаратов, эффективных при ПМС. Подавляя циклическую активность яичников, они приводят к значительному уменьшению или даже купированию симптомов. В двойном слепом плацебо-контролируемом исследовании раздражительность и депрессия значительно снизились при применении Бусерелина. Одновременно позитивное влияние было отмечено и в отношении таких характеристик, как дружелюбие и хорошее настроение. Зафиксировано значительное уменьшение вздутия живота и головной боли. Несмотря на это показатель болезненности и нагрубания молочных желез не изменился.
Препараты данной группы назначают на срок не более 6 мес.
Длительное использование аГРГ ограничено возможными побочными эффектами, похожими на проявления климактерического синдрома, а также развитием остеопороза. В то же время при одновременном применении аГРГ и эстроген-гестагенных препаратов для заместительной терапии, эстроген-зависимые симптомы ПМС не возникали, тогда как гестаген-зависимые проявления ПМС сохранялись. Это наблюдение накладывает ограничение на применение препаратов, содержащих половые стероиды, на фоне терапии аГРГ у женщин, страдающих ПМС.
Таким образом, агонисты ГРГ обладают высокой эффективностью в терапии ПМС, однако в связи с побочными эффектами они рекомендуются в основном больным, резистентным к терапии другими лекарственными средствами.
Комбинированные оральные контрацептивы. Наиболее распространенной терапевтической тактикой в лечении предменструальных симптомов является применение комбинированных оральных контрацептивов (КОК). Действительно, подавление овуляции теоретически должно было бы приводить к исчезновению вышеуказанных симптомов. Однако результаты исследований, проведенных с целью определения клинической эффективности применения КОК у женщин, страдающих ПМС, оказались противоречивыми. В нескольких исследованиях при приеме КОК было выявлено уменьшение проявлений психоэмоциональных симптомов перед менструацией, в особенности сниженного настроения. Но другие авторы показали, что при применении КОК выраженность симптоматики ПМС не только не уменьшается, но может даже усугубляться. Как известно, подавляющее большинство КОК в качестве гестагенного компонента содержат левоноргестрел, дезогестрел, норгестимат, гестоден. Каждый из этих гестагенов обладает той или иной степенью андрогенной и антиэстрогенной активности, что может вызывать побочные эффекты, сходные с симптомами ПМС. Кроме того, к сожалению, антиминералкортикоидная активность эндогенного прогестерона отсутствует у наиболее распространенных на сегодняшний день синтетических прогестагенов — производных 19-нортестостерона и 17α-гидроксипрогестерона.
Выраженной антиальдостероновой активностью обладает новый прогестаген дроспиренон, входящий в состав комбинированного низкодозированного орального контрацептива Ярина, представляющего комбинацию 30 мкг этинилэстрадиола и 3 мг гестагена дроспиренона. Дроспиренон представляет собой производное 17-альфа-спиролактона. Это обусловливает наличие у него антиминералкортикоидной и антиандрогенной активности, характерной для эндогенного прогестерона, но отсутствующей у других синтетических гестагенов. Влияние препарата на ренин-ангиотензин-альдостероновую систему препятствует задержке жидкости в организме женщины и, таким образом, может оказывать лечебный эффект при ПМС. Антиминералкортикоидной активностью дроспиренона объясняется некоторое снижение массы тела у больных, принимавших препарат Ярина (в отличие от КОК с другими гестагенами, при приеме которых отмечается некоторое увеличение веса). Задержка натрия и воды — и, как следствие, увеличение массы тела, возникающее при применении КОК, — является эстрогензависимым побочным эффектом. Дроспиренон в составе КОК способен эффективно противодействовать возникновению данных проявлений. Кроме того, вызываемая дроспиреноном потеря натрия не приводит к клинически значимому повышению концентрации калия в крови, что позволяет применять его даже у женщин с нарушением функции почек.
Антиандрогенная активность дроспиренона выражена в 5–10 раз сильнее, чем у прогестерона, но несколько ниже, чем у ципротерона. Известно, что многие КОК угнетают секрецию андрогенов яичниками, оказывая таким образом положительное влияние на угревую сыпь и себорею, которые также могут являться проявлениями ПМС. Нередко угревая сыпь возникает перед менструацией; в этот период может увеличиваться и количество высыпаний. Кроме того, этинилэстрадиол вызывает повышение концентрации глобулина, связывающего половые стероиды (ГСПС), который уменьшает свободную фракцию андрогенов в плазме крови. Несмотря на это некоторые гестагены обладают способностью блокировать вызываемое этинилэстрадиолом повышение ГСПС. Дроспиренон, в отличие от других гестагенов, не снижает уровень ГСПС. Кроме того, он блокирует рецепторы к андрогенам и снижает секрецию сальных желез. Еще раз необходимо отметить, что этот эффект развивается благодаря подавлению овуляции, антиандрогенной активности дроспиренона и отсутствию снижения содержания глобулина, связывающего половые стероиды, в крови.
Таким образом, применение КОК, содержащего прогестаген дроспиренон, является методом выбора в терапии предменструального синдрома как по показателю эффективности, так и в связи с хорошей переносимостью и минимальным количеством возможных побочных эффектов, большинство из которых самостоятельно купируются через 1–2 цикла приема препарата.
Несмотря на то, что прием КОК, в особенности содержащего в своем составе дроспиренон, приводит к исчезновению или значительному уменьшению проявлений ПМС, в течение семидневного перерыва у некоторых женщин вновь появляются головная боль, нагрубание и болезненность молочных желез, вздутие живота, отеки. В данном случае показано применение продленного режима приема препарата, т. е. прием его в течение нескольких 21-дневных циклов без перерыва. В случае недостаточной эффективности монотерапии дроспиренон-содержащим контрацептивом, целесообразно сочетанное его применение с препаратами, влияющими на обмен серотонина.
Т. М. Лекарева, кандидат медицинских наук
НИИ АГ им. Д. О. Отта РАМН, Санкт-Петербург