вирус язвы желудка что это
Лечение язвы желудка
Язва желудка, ее виды и стадии
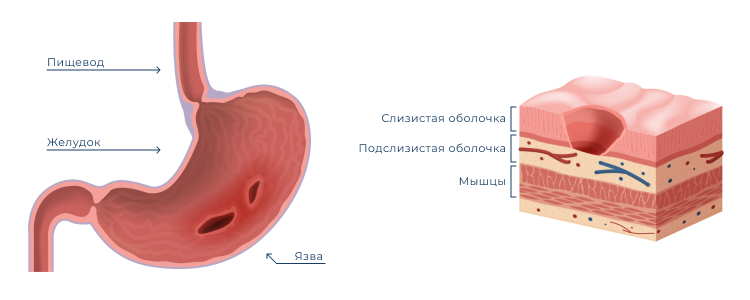
Язвенная болезнь желудка (далее — ЯБЖ) — заболевание, при котором возникает дефект слизистой и может затрагиваться подслизистый слой. Это хроническая болезнь, протекающая волнообразно, с периодами обострения и ремиссии.
Язва может локализоваться в разных отделах желудка:
По размерам язва бывает:
Также различают язву, ассоциированную с бактерией Helicobacter pylori (далее — НР) и не ассоциированную с ней.
Заболевание проходит в несколько стадий:
Отдельно выделяют стадию рубцово-язвенной деформации органа.
Основные причины возникновения
Причиной возникновения дефекта на слизистой желудка считается нарушение равновесия между агрессивным секретом желудка и защитными качествами слизистой оболочки. Для переваривания пищи в желудке выделяется пепсин и соляная кислота. Чтобы они не разрушали желудок, на его поверхности образуется слизь, защищающая орган. Если кислоты вырабатывается больше, а слизи меньше, может образоваться язва. Фоном для такой патологии может быть снижение моторики желудка, нарушение регенеративных — восстановительных свойств слизистой оболочки на фоне некоторых заболеваний.
К основной этиологической причине образования язвы относят поражение слизистой НР. Эта бактерия успешно выживает в кислой среде и вырабатывает энзим (фермент), вызывающий воспалительную реакцию с последующим образованием дефекта. Helicobacter pylori выявляют у 82% пациентов, страдающих язвой желудка.
Еще одной причиной может стать бесконтрольный прием противовоспалительных нестероидных препаратов, например, аспирина.
Провоцирующими факторами могут стать:
Язва желудка часто развивается на фоне некоторых заболеваний, таких как атрофический гастрит, гормональные патологии.
Симптомы заболевания
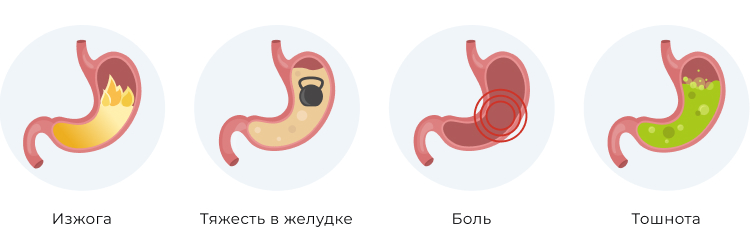
ЯБЖ чаще проявляет себя обычно весной и осенью, в период обострения заболевания. Первый признак заболевания — боль, возникающая сразу после приема пищи. Это связано с тем, что выделяющийся во время еды пепсин и соляная кислота агрессивно воздействуют на незащищенный слизью дефект. Причем проявления болевой симптоматики нарастают в течение часа после приема пищи. Боль локализуется в области эпигастрия, в области сердца, может иррадиировать — отдавать под лопатку, как при инфаркте. На высоте болевого синдрома часто возникает тошнота, которая может закончиться рвотой, приносящей облегчение.
Другие диспептические проявления и признаки болезни: изжога, снижение аппетита, запоры. На проблемы с желудком может указывать обложенный язык. На этом фоне больной быстро теряет вес.
Диагностика заболевания
Для постановки правильного диагноза, его дифференциация с другими заболеваниями, нужен комплекс диагностических процедур, включающий консультацию врача, инструментальные и лабораторные исследования.
Консультативный приём
Первоначальный диагноз язвы желудка ставит терапевт, и для его подтверждения направляет на консультацию к гастроэнтерологу. На консультативном приеме врач подробно расспрашивает о жалобах, выясняет генетическую предрасположенность, образ жизни, питания, режим труда, вредные привычки, проводит осмотр.
Инструментальная диагностика
Точный диагноз можно поставить при эндоскопическом исследовании — фиброгастроскопии (далее — ФГС). Волоконная оптика при ФГС позволяет увидеть язву и сделать ее описание: локализацию, размеры, форму, глубину, провести оценку состояние дна и краев образования. Эндоскопия позволяет провести pH-метрию — взять желудочный сок и измерить его кислотность, а также сделать биопсию — вырезать кусочек ткани поврежденной поверхности, после чего провести исследования для выявления характера патологии.
Подтвердить диагноз помогает и рентгеноскопия с введением контрастного вещества. На снимке или экране обнаруживается «ниша» на рельефе или контуре.
Лабораторная диагностика
Клинический анализ крови остается обычно без изменений, если нет осложнений. В постановке диагноза помогает анализ кала, исследуемый на скрытую кровь. Выявить Helicobacter pylori помогает серологический метод, при котором в сыворотке крови определяются антитела.
Биопсия дает возможность провести ряд исследований:
Лечение заболевания
Язвенная болезнь желудка хорошо лечится консервативными методами, которые включают фармакотерапию и физиотерапевтические процедуры. В экстренных и в некоторых других случаях показано оперативное вмешательство.
Медикаментозное лечение
В лечение язвы желудка используется комплексная фармакотерапия, включающая лекарственные средства, направленные на первопричину возникновения патологии, снимающие раздражение слизистой оболочки и создающие защитный барьер для желудочного сока и снимающие болевые ощущения. В основную группу лекарственных препаратов входят:
Лечение может быть дополнено и другими препаратами, направленными на устранение причин, вызвавших язвенную патологию.
Физиотерапия
Физиопроцедуры помогают заживлению язвы и могут быть использованы в комплексной терапии. На механизмы саморегуляции и адаптации благотворно воздействуют:
УЗ-терапию используют для улучшения моторики желудка в случае его атонии. Эта процедура также улучшает кровоснабжение органа, снижает количество бактерий и снимает воспаление.
Хирургическое лечение
Экстренная операция выполняется в случае массивного кровотечения и прободной язвы желудка. Хирургическое вмешательство показано также при осложненной форме ЯБЖ в случае незаживающей язвы, также при малигнизации, когда патология приобретает злокачественный характер. В некоторых случаях используются щадящие способы: лапароскопия или эндоскопия.
Язва желудка: симптомы, диагностика, лечение язвенной болезни
Язва желудка – это распространенная хроническая патология гастроинтестинальной системы с периодическими рецидивами, характеризующаяся повреждением стенки желудка в виде раны (эрозии или язвы), которая может углубляться вплоть до полного разрыва, что угрожает жизни.
Язвенной болезнью страдает около 6-14% населения [1, 3, 5]. Так в России на диспансерном учете состоит около 3 млн пациентов с язвой, а 50% всех лиц с инвалидностью, связанной с заболеваниями ЖКТ, приходится на пациентов с язвенной болезнью [6].
Соотношение мужчин и женщин с язвой желудка составляет 2:1, у молодых мужчин язвенная болезнь встречается чаще и протекает тяжелее, но после 40 лет оба пола сравниваются между собой. В целом язва желудка встречается преимущественно в возрастной группе от 40 до 60 лет [2].
Под воздействием различных причин нарушается баланс между повреждающими и защитными факторами. Агрессивное воздействие на слизистую оболочку бактерий, продуктов питания или лекарственных средств не компенсируется выработкой слизи и бикарбонатов. В итоге не происходит в должном объеме восстановление эпителиальных клеток, ухудшается кровоснабжение. Формируется вначале неглубокое (эрозия), а затем и значительное (язва) повреждение слизистой, мышечной и даже серозной оболочек желудка круглой, щелевидной форм, а реже – в виде глубокой воронки или кратера.
Причины язвы желудка
Язвенная болезнь может быть ассоциированной с бактерией Helicobacter pylori или идиопатической, самостоятельной (эссенциальной) или симптоматической (на фоне воздействия провоцирующих факторов). Ее причинами считаются нарушение гормональной и центральной нервной регуляции, эндокринные нарушения, циркуляторно-гипоксические язвы, лекарственные, токсические и аллергические изъязвления, специфические язвы желудка.
Этиологически язва желудка или двенадцатиперстной кишки связана с наличием бактерии Helicobacter pylori. Путь передачи инфекции – фекально-оральный, поэтому язву можно считать «болезнью грязных рук». Бактерии находятся в эпителии слизистой желудка, выделяя ферменты уреазу и протеазу, которые и сами по себе повреждают его стенку, повышают кислотность желудочного сока, что также способствует изъязвлению. Около 80% язв желудка формируются под влиянием хеликобактера [3].
Наследственная предрасположенность аутосомно-рецессивного типа не приводит к обязательному образованию язвы желудка, но создает такую возможность. Современные диагностические методы позволяют выявить основные маркеры наследственно-обусловленной язвы желудка. При выявлении риска следует с профилактической целью соблюдать определенные ограничения, избегая предрасполагающих факторов. На генетические факторы как на цепочку нанизываются воздействия внешней среды, способствующие развитию язвенной болезни.
Провоцирует формирование язвы желудка прием нестероидных противовоспалительных препаратов (аспирин, вольтарен, парацетамол) и кортикостероидных гормонов, что повышает уровень кислотности желудочного сока и приводит к появлению эрозий и язв.
Предрасполагающие факторы язвенной болезни
Острый или хронический стресс сам по себе не образует дефектов слизистой оболочки, но провоцирует обострения язвы желудка. Помимо стресса, на пациента влияют травмы, регулярное нарушение режимов сна и питания, гормональные возрастные изменения, заболевания поджелудочной железы, дефицит антитрипсина желудка.
Тесно связан с язвой желудка гастрит – воспаление слизистой оболочки желудка, предшественник язвенной болезни, имеющий такую же этиологию. Воспаление способствует нарушению структуры стенки желудка. Сопутствует язва желудка ишемической болезни сердца, хронической обструктивной болезни легких, распространенному остеохондрозу.
Способствуют обострениям язвы желудка нарушения питания с использованием острой, кислой, соленой или маринованной, слишком холодной или горячей пищи. Курение, прием алкоголя и энергетических коктейлей, крепкого кофе приводят к нарушениям защитных функций слизистой и повышению кислотности желудочного сока.
Осенне-весенний период сопровождается более частыми обострениями. В межсезонье нередки простуды, при которых пациенты неконтролируемо принимают противовоспалительные препараты, также провоцирующие язвенную болезнь.
Симптомы язвы желудка
Признаки язвы желудка могут различаться в зависимости от особенностей функционирования ЖКТ, глубины и локализации повреждения; а при бессимптомном течении – вовсе отсутствовать.
Осложнения язвенной болезни
При язвах желудка и хронических гастритах отмечается и низкая кислотность, в этих случаях риск озлокачествления выше.
Диагностика язвы желудка
Постановку диагноза начинают со сбора анамнеза и осмотра. Отмечаются белый налет на языке, болезненность при пальпации или перкуссии в эпигастрии.
Анализы при язве желудка
Лечение язвы желудка
Неосложненную язву желудка лечат в поликлинике. Госпитализация показана при осложнениях, с целью диагностики и при очень выраженных обострениях. Лекарства при язве желудка направлены на уничтожение инфекционного агента, прекращение воздействия агрессивных факторов, купирование болевого и диспептического синдромов, лечение воспаления, профилактику осложнений.
Пациенты с язвой желудка находятся на диспансерном наблюдении и получают противорецидивную терапию. После обострения рекомендовано лечение в специализированных санаториях.
Диета при язве желудка
Применение лечебного питания регламентируется Приказом МЗ РФ от 23 сентября 2020 г. N 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием» [4].
Согласно Номенклатуре стандартных диет, особое питание для взрослых пациентов при язвенной болезни желудка назначается в период ремиссии. Основной вариант стандартной диеты (ОВД), а при обострении – вариант диеты с механическим или химическим щажением (ЩД). После оперативного вмешательства по поводу резекции желудка рекомендован вариант диеты с повышенным количеством белка (высокобелковая диета – (ВБД) [4]. При язве желудка нужно предпочитать продукты с буферными свойствами, способные нейтрализовать и связывать соляную кислоту.
Что и как едят при язве желудка?
В рацион входят отварные, паровые или тушеные мясо или рыба; кисломолочные нежирные продукты, иногда молоко; подсушенный хлеб, макароны, сухое печенье; отварные, тушеные, печеные или паровые овощи; яйца; каши; кисель, какао, чай, ягодные и фруктовые муссы, желе, запеченные фрукты.
Питание требуется частое, малыми порциями, в теплом виде. Температура готовых блюд может быть от 15 °С до 65 °С. Еду не следует подогревать и готовить в СВЧ-печах. Прием пищи должен быть нетороплив, проходить в спокойной обстановке.
Язвенная болезнь желудка и двенадцатиперстной кишки
Пептическая язва – это дефект слизистой оболочки желудка (желудочная язва) или начальных отделов двенадцатиперстной кишки (дуоденальная язва), которая проникает за мышечную пластинку. Практически все язвы вызваны бактерией Helicobacter pylori или приемом НПВС. Типичные симптомы включают жгучую эпигастральную боль, которая обычно проходит после еды. Диагноз ставится на основании эндоскопии и анализа на Helicobacter pylori. Лечение включает в себя подавление выработки кислоты, эрадикацию H. pylori(если она присутствует), а также исключение негативного воздействия НПВС.
Размеры язв могут колебаться от нескольких миллиметров до нескольких сантиметров. Язвы отличаются от эрозий глубиной; эрозии более поверхностные и не проникают за мышечную пластинку слизистой оболочки. Язвы могут возникать в любом возрасте, включая ранний детский и детский, но наиболее часто – у взрослых среднего возраста.
Этиология
H. pylori и НПВС нарушают нормальную защиту и репарацию слизистой оболочки, делая ее более чувствительной к кислоте. H. pylori имеются у 50–70% больных с язвой двенадцатиперстной кишки и у 30–50% больных с язвой желудка. После устранения инфекции H. pylori рецидив язвенной болезни наступает только в 10% случаев по сравнению с 70% рецидивов у больных, получавших лечение, направленное только на подавление выработки кислоты. За счет НПВС теперь относят > 50% случаев пептических язв.
Курение является фактором риска развития язв и их осложнений. Курение также нарушает заживление язвы и повышает частоту рецидивов. Риск увеличивается с числом выкуриваемых в день сигарет. Хотя алкоголь служит сильным стимулятором кислой секреции, нет определенной связи между небольшими количествами алкоголя и появлением язв или отсроченным заживлением. У очень небольшого числа больных имеет место гиперсекреция гастрина, вызванная гастриномой (синдром Золлингера-Эллисона).
У 50–60% детей, страдающих дуоденальной язвой, имеется отягощенный семейный анамнез.
Клинические проявления
Симптомы зависят от локализации язвы и возраста больного; большое число пациентов, особенно пожилого возраста, имеют небольшое число симптомов или не имеют их вообще. Наиболее частой является боль, часто локализованная в эпигастрии и уменьшающаяся после еды или антацидов. Боль описывается как жгучая или грызущая, иногда как чувство голода. Заболевание имеет хроническое и рецидивирующее течение. Характерные симптомы имеются лишь у половины пациентов.
Симптомы язвы желудка часто не имеют постоянной характеристики (например, иногда прием пищи усиливает, а не ослабляет боль). Это верно для язв пилорического канала, которые часто ассоциированы с симптомами стеноза (например, вздутие, тошнота, рвота), вызванного отеком и рубцовой тканью.
имеют склонность к более постоянной боли. Боль отсутствует при пробуждении пациента, возникает в середине утра и снимается едой, но возвращается через 2–3 ч после еды. Боль, от которой пациент просыпается ночью, – частый симптом дуоденальной язвы, который следует рассматривать как свидетельство этого заболевания. У новорожденных перфорация и кровотечение могут быть манифестацией дуоденальной язвы. Кровотечение может быть также первым распознанным признаком у детей раннего возраста, хотя повторяющаяся рвота или абдоминальная боль может служить ключом к диагнозу.
Диагноз пептической язвы можно заподозрить на основании анамнеза и подтвердить при эндоскопии. Эмпирическую терапию часто начинают до установления определенного диагноза. Однако процедура эндоскопии позволяет взять биопсию или цитологический соскоб щеткой из пораженных участков желудка и пищевода для дифференцирования простой язвы и язвенного рака желудка. Частота малигнизированной дуоденальной язвы чрезвычайно низка, поэтому биопсия дуоденальной язвы, в целом, неоправданна. Эндоскопия также может быть использована для окончательной диагностики инфекции H. pylori, наличие которой следует проверять в случае обнаружения язвы.
Гастрин-продуцирующую опухоль и гастриному следует заподозрить при наличии множественных язв, при атипичной локализации язв (например, постбульбарной), при их рефрактерности к лечению или при значимой диарее и потере веса. У таких пациентов следует определить уровень сывороточного гастрина.
Осложнения
Кровотечение
Кровотечение (от умеренного до тяжелого) служит наиболее частым осложнением язвенной болезни. К симптомам относятся гематемезис (рвота алой кровью или «кофейной гущей»); кровавый стул (гематохезия) или черный дегтеобразный стул (мелена); слабость, ортостатический коллапс, обморок, жажда и потливость, вызванные потерей крови.
Язвенная перфорация желудка
Пептическая язва может пенетрировать через стенку желудка. Если адгезия препятствует подтеканию в перитонеальную полость, то открытого проникновения не возникает, а возникает ограниченная перфорация. Кроме того, язва может пенетрировать в двенадцитиперстную кишку и проникать в смежное замкнутое пространство (сальниковую сумку) или другие органы (например, поджелудочную железу, печень). Боль может быть интенсивной, постоянной, иррадиировать за пределы живота (обычно в спину, если боль вызвана пенетрацией язвы задней стенки двенадцатиперстной кишки в поджелудочную железу) и изменяется при изменении положения тела. Обычно для подтверждения диагноза нужны КТ и МРТ. При отсутствии эффекта от консервативного лечения требуется хирургическое лечение.
Свободная перфорация
Язвы, которые проникают в перитонеальную полость без ограничения адгезией, обычно расположены на передней стенке двенадцатиперстной кишки или реже желудка. Развивается клиническая картина острого живота. Боль в эпигастрии внезапная, интенсивная, продолжительная, быстро распространяется по животу, часто становясь выраженной в правом нижнем квадранте, иногда иррадиирует в одно или оба плеча. Обычно пациент лежит неподвижно, т.к. даже глубокое дыхание усиливает боль. Пальпация живота болезненна, выражены перитонеальные симптомы, мышцы брюшной стенки напряжены (как доска), кишечные шумы снижены или отсутствуют. Может развиться шок, признаками которого служат увеличение частоты пульса, снижение АД и уменьшение выделения мочи. Симптомы могут быть менее выраженными у пожилых или умирающих пациентов, а также у лиц, принимающих глюкокортикоиды или иммунодепрессанты.
Обструкция привратника желудка
Сужение может быть вызвано рубцами, спазмом или воспалением, связанным с язвой. Симптомы включают повторяющуюся рвоту большого объема, более часто возникающую в конце дня и спустя 6 ч после последнего приема пищи. Потеря аппетита с постоянным вздутием или переполнением после еды также характерна для стеноза выходного отдела желудка. Длительная рвота может вызвать потерю веса, дегидратацию и алкалоз.
Если, исходя из истории болезни, предполагается наличие стеноза, подтвердить удержание пищевых масс в желудке можно с помощью физикального осмотра, аспирации содержимого желудка или рентгенологического исследования. Если желудочный аспират показывает выраженную задержку, следует освободить желудок и выполнить эндоскопию или рентгенологическое исследование для определения места, причины и степени обструкции.
Отек или спазм, вызванные активной язвой пилорического канала, лечатся желудочной декомпрессией назогастральным зондом и кислотосупрессией (например, внутривенное введение H2-блокаторов или ингибиторов протонного насоса). Дегидратация и электролитные нарушения в результате длительной рвоты или продолжительной назогастральной аспирации следует активно выявлять и корректировать. Прокинетические препараты не показаны. Обычно обструкция разрешается через 2–5 дней лечения. Длительная обструкция может быть результатом формирования рубцов и ликвидируется с помощью эндоскопической пилорической баллонной дилатации. В отдельных случаях хирургия необходима для разрешения стеноза.
Лечение
· Эрадикация H. pylori (если она присутствует)
· Препараты, подавляющие выработку кислоты
Лечение язвы желудка и двенадцатиперстной кишки требует эрадикации H. pylori при их наличии. Для дуоденальных язв особенно важно подавить ночную кислотную продукцию. Методы для снижения кислотной продукции включают целый ряд лекарственных средств, каждое из которых эффективно, но отличается по цене, продолжительности лечения и удобству дозирования. Кроме того, могут быть назначены препараты с эффектом защиты слизистой оболочки.
Дифференциально-диагностические различия язвенной болезни и симптоматических гастродуоденальных язв
Язвенная болезнь — хроническое, циклически рецидивирующее заболевание желудка и двенадцатиперстной кишки, в то время как при симптоматических язвах сезонности и цикличности развития не отмечается.
В случае симптоматических язв различают 3 вида поражений гастродуоденальной слизистой оболочки, являющихся как бы последовательными стадиями одного патологического процесса: кровоизлияния в слизистую оболочку от мелких петехий до обширных участков; эрозии с поверхностной деструкцией слизистой оболочки (не глубже подслизистого слоя стенки желудка или двенадцатиперстной кишки); язвы, при которых дефект достигает мышечного, а иногда и серозного слоя. Нередко у одного и того же больного наблюдаются все элементы поражения, причем как недавно возникшие, так и заживающие. Дно симптоматических язв обычно покрыто фибрином или сгустком крови. Их диаметр может колебаться от 2-3 мм до 2-3 см и более. Вокруг симптоматической язвы нет периульцерозного воспалительного вала, как при язвенной болезни, но есть ярко-красный ободок. Симптоматические язвы чаще локализуются в области дна и тела, гораздо реже — в пилорическом отделе желудка и в двенадцатиперстной кишке. Они обычно располагаются на отечной слизистой оболочке, покрытой вязкой слизью и фибрином, с повышенной контактной ранимостью и кровоточивостью. «Банальные» эрозии при этом обычно бывают множественными, округлыми, диаметром 0,1-0,2 мм. Иногда они сливаются, образуя значительные дефекты слизистой оболочки диаметром 1-3 см и более, без четких границ. Так же как и язвы, эрозии располагаются на отечной, гиперемированной, легко ранимой слизистой оболочке, имеют ярко-красный цвет, иногда покрыты серым фибринозным налетом или кровяным сгустком.
Не осложненные симптоматические язвы, как правило, протекают бессимптомно. Актуальность диагностики симптоматических язв для повседневной врачебной практики определяется весьма частыми осложнениями (прежде всего — кровотечениями) и во многих случаях — скудной клинической симптоматикой до возникновения этих осложнений.
Лекарственные язвы — язвы с неоднородным патогенезом. Среди них в отдельную группу могут быть выделены язвы, вызываемые некоторыми нестероидными противовоспалительными средствами (НПВС). Ульцерогенным свойствам НПВС необходимо уделять повышенное внимание потому, что аспирин назначается не только
как противовоспалительное и обезболивающее средство, но и как антитромботическое в силу своих антиагрегационных и других антикоагулянтных свойств. Впервые свойство аспирина вызывать желудочные язвы и кровотечения из них было обнаружено австралийскими учеными R. A. Douglas и Е. D. Johnston в 1961 году.
Способность НПВС вызывать кровотечения пищеварительного тракта, и прежде всего из вызванных ими язв, связывают с угнетением агрегантной способности тромбоцитов, а также некоторых прокоагулянтных факторов сыворотки крови и с уменьшением капиллярной проницаемости. Прием аспирина на фоне уже имеющейся язвенной болезни может провоцировать кровотечения наряду с другими проявлениями ее обострения. По имеющимся данным, применение аспирина в дозе 75 мг/сут. удваивает риск развития ЖКК (Weil J., 1995).
Вызванные аспирином язвы возникают преимущественно в желудке. Они располагаются, главным образом, по его малой кривизне и являются острыми. Реже «аспириновые» язвы локализуются в луковице двенадцатиперстной кишки. Они могут иметь круглую или овальную форму, ровное, подчас кровоточащее дно, плоские гладкие края, окруженные венчиком гиперемии и отека.
Вызванные бутадионом язвы, как правило, возникают в желудке. Они могут формироваться уже в первые двое суток его приема, но также и в конце курса лечения. Бутадион также способен провоцировать обострения язвенной болезни, в том числе двенадцатиперстной кишки, причем появляется склонность к массивным кровотечениям
и перфорациям. Одним из механизмов ульцерогенной активности бутадиона является его способность нарушать обмен белка в гастродуоденальной слизистой оболочке.
Частота развития гастродуоденальных язв при курсовом применении индометацина составляет около 2%. Прием препарата чаще вызывает возникновение эрозий слизистой оболочки желудка.
НПВП-индуцированные гастропатии развиваются на ранних сроках — у большинства больных до 3-х месяцев от начала приема этих препаратов. Типичной патологией верхних отделов ЖКТ, возникающей на фоне приема НПВП, являются эрозии (часто множественные) или язвы антрального отдела желудка. Язвы и эрозии двенадцатиперстной кишки возникают существенно реже (соотношение 1:4-1:5). НПВП-индуцированные язвы и эрозии после заживления, если прием НПВП будет продолжен, склонны к частому рецидивированию. Развитие НПВП-индуцированных язв может не сопровождаться выраженными гастралгиями и диспепсическими явлениями, а в ряде случаев протекать совершенно бессимптомно («немые» язвы). Субъективные жалобы, возникающие у пациентов, принимающих НПВП, носят иеспецифический характер. Наиболее часто больные жалуются на ощущение жжения, боли, тяжести в эпигастральной области, которые возникают тотчас или спустя короткое время после приема лекарств.
Имеются отдельные сообщения о возможности развития язв, эрозий и желудочно-кишечных кровотечений (ЖКК) на фоне приема селективных ингибиторов циклооксигеназы-2 (ЦОГ-2). Совместное использование селективных ингибиторов ЦОГ-2 и «классических» препаратов резко увеличивает риск возникновения тяжелых гастро
Для клинической практики важно, что селективные ингибиторы ЦОГ-2 достаточно часто вызывают гастралгии и диспепсические явления.
Факторы риска развития НПВП-индуцированных гастропатий:
1. Язвенный анамнез, причем риск развития рецидивов и тяжелых осложнений особенно велик у тех больных, у которых ранее возникали НПВП-ассоциированные язвы или ЖКК
2. Пожилой возраст (старше 65 лет)
3. Прием высоких доз НПВП
4. Наличие сердечно-сосудистой патологии
5. Прием одновременно различных препаратов из группы НПВП
6. Сопутствующий прием высоких доз глюкокортикостероидов и антикоагулянтов.
Меры профилактики при первичном назначении НПВП:
1. Назначение селективных ингибиторов ЦОГ-2 больным с факторами риска гастропатий
2. Проведение ЭГДС через 3 месяца после начала приема НПВП у всех больных, имеющих факторы риска развития гастропатий;
3. Назначение ингибиторов протонной помпы в профилактической дозе всем больным, имеющим в анамнезе язву желудка или двенадцатиперстной кишки, или сочетание 2-х и более факторов риска.
Меры профилактики рецидивов НПВП-индуцированных язв и эрозий при необходимости продолжения приема НПВП:
1. Замена «классических» НПВП на селективные ингибиторы ЦОГ-2 (например нимесил);
2. Назначение ингибиторов протонной помпы в профилактической дозе больным, имеющим в анамнезе НПВП-индуцированные язвы и множественные эрозии слизистая оболочки желудка и/или двенадцатиперстной кишки, или тяжелые гастродуоденальные осложнения (кровотечения, перфорации). При неэффективности данного метода показано назначение мизопростола по 400-800 мкг/сут;
3. Назначение ингибиторов протонной помпы в профилактической дозе всем больным, имеющим в анамнезе язву желудка или двенадцатиперстной кишки.
Мнение об ульцерогенной активности глюкокортикоидных препаратов (гидрокортизон, преднизолон, метилпреднизолон, дексаметазон, триамциналон) остается до сих пор неоднозначным. Частота возникновения подобных язв колеблется, по данным различных авторов, от 0,2 до 8%. Вероятно, что в действительности язвы возникают намного чаще, поскольку во многих случаях протекают латентно или малосимптомно и обнаруживаются преимущественно при возникновении осложнений, самым характерным из которых является кровотечение. Установлено, что глюкокортикоиды вызывают обострение уже существовавшей язвенной болезни. Так называемые «стероидные» язвы нередко расположены на большой кривизне желудка и носят множественный характер.
Несмотря на подчас значительную глубину, «стероидные язвы» большей частью протекают без болей, что объясняется анальгезирующим эффектом рассматриваемых препаратов.
Термином «стрессовые язвы» принято объединять гастродуоденальные язвы, возникающие при тяжелых патологических процессах, приводящих организм человека в стрессовое состояние.
Можно различать четыре вида такого рода язв:
1) язвы Кушинга у больных с тяжелой патологией центральной нервной системы;
2) язвы Курлинга при распространенных ожогах;
3) язвы, возникающие после тяжелых травматичных операций;
4) язвы у больных инфарктом миокарда, шоком, сепсисом.
Язвы Кушинга названы по имени автора, описавшего гастродуоденальные изъязвления при тяжелых заболеваниях центральной нервной системы. Особенно часто эрозии, язвы и кровоизлияния в гастродуоденальной слизистой оболочке обнаруживаются при тяжелых травмах черепа и острых нарушениях мозгового кровообращения.
В середине 19-го века Курлинг впервые описал острые язвы желудка и двенадцатиперстной кишки, осложнившиеся кровотечением у 10 больных с ожогами. В настоящее время установлено, что частота возникновения подобных язв находится в прямой зависимости от распространенности и степени ожога. Так, при охвате им 70-80%
поверхности тела вероятность развития язв достигает 40%. Они чаще всего формируются в течение первых двух недель от момента ожога. Язвы, как правило, возникают на малой кривизне желудка и в луковице двенадцатиперстной кишки. Нередко встречаются множественные язвы. Язвы Курлинга нередко распознают на основании лишь, казалось бы, немотивированного падения артериального давления и изменения показателей красной крови, сопровождающих кровотечение. Перфорация же язвы подчас диагностируется лишь после выявления скопления свободного газа под куполом диафрагмы.
«Стрессовые язвы» могут возникать как следствие тяжелых оперативных вмешательств, особенно на сердце и сосудах. Частота их составляет порядка 15%, но значительная часть язв протекает скрыто. В то же время у больных старше 50 лет с тяжелыми сердечно-сосудистыми расстройствами при появлении в послеоперационном периоде эпигастральных болей, тошноты и рвоты должно возникать подозрение на развитие острой гастродуоденальной язвы.
Связанные с атеросклерозом гастродуоденальные язвы характеризуются склонностью к осложнениям. Чаще всего встречаются кровотечения, которые склонны к
рецидивированию. Реже наблюдаются прободения, а также пенетрация язв в смежные органы. При этом язвы, связанные с атеросклерозом брюшных сосудов, длительно рубцуются.
В пользу симптоматической природы язв свидетельствуют их медиогастральная локализация, низкий уровень желудочного секреторного фона, короткий анамнез, малосимптомное латентное течение, а также крупные размеры язв.
Гастродуоденальные язвы выявляются примерно у 10% больных, скончавшихся от инфаркта миокарда. Особенно часто — в каждом третьем случае — язвы развиваются при абдоминальной форме инфаркта.
Развивающиеся у больных инфарктом миокарда вторичные язвы также отличаются стертостью клинических проявлений и часто распознаются лишь в связи с возникшим кровотечением или прободением. При этом язвы нередко диагностируются с опозданием, поскольку соответствующие симптомы маскируются другими, связанными с тяжелым общим состоянием пациентов. Оно же затрудняет проведение необходимых для распознавания язвы инструментальных исследований. Все это является причиной того, что значительная часть возникающих при инфаркте миокарда острых гастродуоденальных язв обнаруживается только на секционном столе или, будучи не распознанными своевременно, самостоятельно рубцуется.
Симптоматические язвы нередко развиваются при хронических легочных заболеваниях, главным образом в случаях, отягощенных легочно-сердечной и дыхательной недостаточностью. Язвы премущественно локализуются в желудке. Они большей частью протекают со скудной симптоматикой: боли выражены слабо, не обнаруживают четкой зависимости от еды. Даже при локализации в двенадцатиперстной кишке обычно нет ночных болей. В немалой части случаев жалобы на боли вообще отсутствуют и язва проявляется лишь внезапно развившимся кровотечением.
Гиперпаратиреоз, или фиброзно-кистозная остеодистрофия (болезнь Реклингаузена), — заболевание, обусловленное патологической гиперпродукцией гормона паращитовидных желез — паратгормона. Одним из компонентов клинической картины гиперпаратиреоза служат желудочно-кишечные нарушения. Клинические проявления абдоминального синдрома довольно разнообразны и могут быть связаны не только с гастродуоденальной, но и с кишечной патологией. Частота гастродуоденальных язв при гиперпаратиреозе составляет от 8,8 до 11,5%. Одной из особенностей язв при гиперпаратиреозе является их преимущественная локализация в двенадцатиперстной кишке. Это сближает их с язвами при синдроме Золлингера — Эллисона и отличает от иных симптоматических гастродуоденальных язв, преимущественно развивающихся в желудке. Язвы при гиперпаратиреозе длительно протекают атипично. Язвы отличаются склонностью к осложнениям. К числу последних относятся кровотечения и перфорации. Другой особенностью является частое рецидивирование.