в малом тазу скудное количество свободной жидкости что это значит
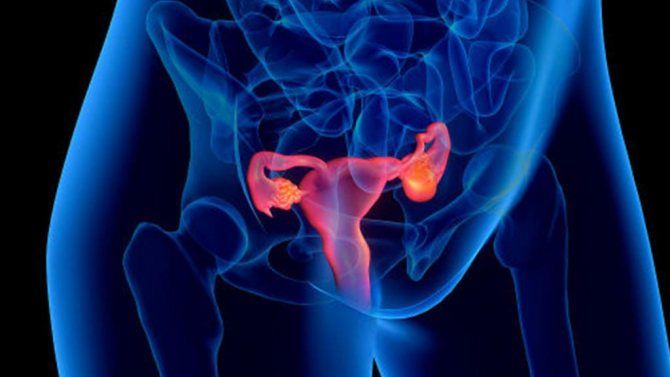
Острый сальпингит и оофорит (N70.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Острый сальпингит в англоязычной литературе часто используется как синоним воспалительного заболевания тазовых органов (PID).
В данную подрубрику включены:
Исключены:
-A54.2+ Гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов
-N74.3* Гонококковые воспалительные болезни женских тазовых органов (A54.2+)
-N74.4* Воспалительные болезни женских тазовых органов, вызванные хламидиями (A56.1+)
-A56.1+ Хламидийные инфекции органов малого таза и других
-N74.1* Воспалительные болезни женских тазовых органов туберкулезной этиологии (A18.1+)
-N74.2* Воспалительные болезни женских тазовых органов, вызванные сифилисом (A51.4+, A52.7+)
Примечание. При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B97).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации:
— односторонний;
— двусторонний.
В зависимости от возбудителя:
— специфический;
— неспецифический.
Этиология и патогенез
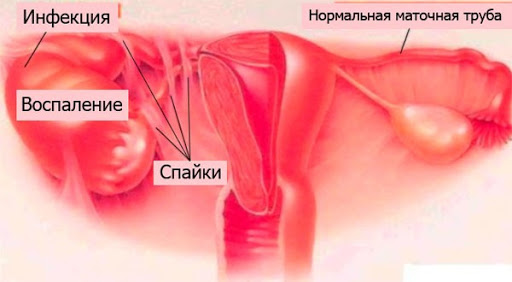
В маточной трубе очень быстро идёт спаечный процесс в ампулярном отделе за счёт утолщения фимбрий и экссудации. Спаечный процесс происходит и в устье трубы. Секрет накапливается в трубе с образованием гидросальпинкса (может длительно существовать как хроническая патология). Спаечный процесс возникает вследствие склеивания воспалительно изменённых маточных труб (особенно их фимбриального отдела) с брюшиной Дугласа, прилежащими петлями кишечника, аппендикулярным отростком (нередко возникает вторичный аппендицит).
Эпидемиология
Признак распространенности: Распространено
Женщины с ВЗОМТ (воспалительные заболевания органов малого таза) составляют 60–65% всех гинекологических больных, обратившихся в женские консультации, и 30% — всех, направленных на стационарное лечение.
Изолированное воспаление различных отделов малого таза встречается редко, так как анатомически и физиологически они тесно связаны. В связи с этим и точные статистические данные о распространении сальпингоофорита (также как о патологиях других отделов малого таза) получить сложно.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Первый симптом острого сальпингоофорита — сильные боли внизу живота. Боль может иррадиировать в крестец, усиливается при переохлаждении, до и во время менструации.
Повышение температуры до 38 °С (иногда с ознобом), сопровождающиеся ухудшением общего состояния, иногда дизурия и вздутие живота.
При пальпации выявляется болезненность и напряжение мышц в нижних отделах живота, могут наблюдаться перитонеальные симптомы. При больших размерах тубоовариального образования, его можно пропальпировать.
Также могут наблюдаться бели слизистого, серозного или гнойного характера; нарушения менструального цикла (полименорея, олигоменорея, альгодисменорея).
Диагностика
1. Данные анамнеза. Следует выяснить анамнез пациентки в отношении имеющихся факторов риска, наличия хронических воспалительных процессов половых путей, данных об инвазивных вмешательствах.
2. Физикальное исследование. При остром воспалении бимануальное исследование всегда болезненное (особенно область придатков), так как при этом в процесс вовлечена тазовая брюшина (иногда с симптомами раздражения). Гинекологическое исследование выявляет гнойные или сукровично-гнойные выделения из цервикального канала, утолщенные, отечные, болезненные придатки матки.
Лабораторная диагностика
Дифференциальный диагноз
Осложнения
— хронический сальпингоофорит;
— сактосальпинкс;
— гидросальпинкс;
— пельвиоперитонит;
— перитонит;
— абсцессы ректовагинального углубления;
— межкишечные абсцессы;
— внематочная беременность;
— бесплодие;
— нарушение менструального цикла
Лечение
Длительность терапии. Парентеральное введение применяется до клинического улучшения (температура тела ниже 37,5оC, число лейкоцитов в периферической крови ниже 10×109/л) и продолжается еще в течение 48 ч. Затем возможен переход на один из режимов перорального приема:
— амоксициллин/клавуланат в сочетании с доксициклином или макролидами (эритромицин, кларитромицин или спирамицин);
— ципрофлоксацин в сочетании с доксициклином или макролидами (эритромицин, кларитромицин или спирамицин) и метронидазолом или линкозамидами (линкомицин или клиндамицин);
— офлоксацин в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин).
При тубоовариальном абсцессе предпочтение отдается амоксициллину/клавуланату или линкозамидам. Общая длительность антибактериальной терапии составляет 14 сут.
Пероральная АБТ:
Основные режимы:
— амоксициллин/клавуланат в сочетании с доксициклином или макролидами (азитромицин однократно, эритромицин, кларитромицин или спирамицин).
Альтернативные режимы:
— офлоксацин в сочетании с метронидазолом или линкозамидами (линкомицин или клиндамицин);
— ципрофлоксацин в сочетании с доксициклином или макролидами (азитромицин однократно, эритромицин, кларитромицин или спирамицин) и метронидазолом или линкозамидами (линкомицин или клиндамицин).
Продолжительность терапии. 14 сут.
Симптомы воспаления органов малого таза у женщин
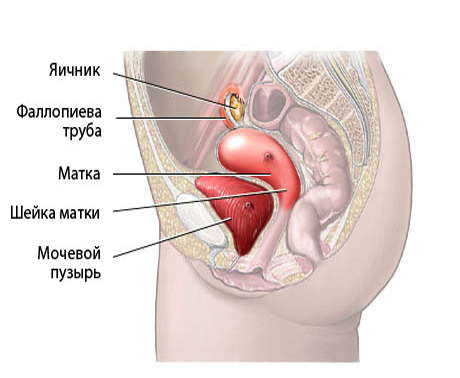
Под воспалительными заболеваниями органов малого таза у женщин обычно подразумевается воспалительный процесс в матке, яичниках и маточных трубах. Часто воспаление малого таза протекает без яркой симптоматики. Многие женщины узнают о нем только при гинекологическом обследовании, особенно если выявляются спайки — тяжи из соединительной ткани, которые могут мешать зачатию.
Признаки воспаления малого таза у женщин
Независимо от причины воспаления можно выделить общие симптомы патологии:
Признаком хронического воспаления органов малого таза могут быть тазовые боли, которые периодически появляются, а затем стихают, при этом приступы тяжело купируются спазмолитиками. Из-за появившихся спаек женщина может испытывать боль при резкой смене положения тела или при активных занятиях спортом.
Для диагностики любых гинекологических заболеваний важное значение имеют выделения из половых путей. По их цвету, консистенции и запаху врач может предположить патологию. При воспалении органов малого таза они могут становиться:
В редких случаях воспаление органов малого таза может вызывать у женщины температуру и даже тошноту.
Лечение воспалительных заболеваний органов малого таза у женщин позволяет избежать серьезных последствий, таких как образование рубцов на тканях, закупорка маточных труб, хронические тазовые боли. Спайки в фаллопиевых трубах могут привести не только к проблемам с зачатием, но и к внематочной беременности.
В клинике Dr.AkNer опытные врачи смогут быстро поставить правильный диагноз и уберечь половые органы женщины от необратимых повреждений. Имеющиеся спайки уже не пропадут, убрать их можно будет только хирургически, поэтому важно начать лечение воспаления как можно раньше.
Задать вопрос или записаться на прием
Лицензии
Под воспалительными заболеваниями органов малого таза у женщин обычно подразумевается воспалительный процесс в матке, яичниках и маточных трубах. Часто воспаление малого таза протекает без яркой симптоматики. Многие женщины узнают о нем только при гинекологическом обследовании, особенно если выявляются спайки — тяжи из соединительной ткани, которые могут мешать зачатию.
Признаки воспаления малого таза у женщин
Независимо от причины воспаления можно выделить общие симптомы патологии:
Признаком хронического воспаления органов малого таза могут быть тазовые боли, которые периодически появляются, а затем стихают, при этом приступы тяжело купируются спазмолитиками. Из-за появившихся спаек женщина может испытывать боль при резкой смене положения тела или при активных занятиях спортом.
Для диагностики любых гинекологических заболеваний важное значение имеют выделения из половых путей. По их цвету, консистенции и запаху врач может предположить патологию. При воспалении органов малого таза они могут становиться:
В редких случаях воспаление органов малого таза может вызывать у женщины температуру и даже тошноту.
Лечение воспалительных заболеваний органов малого таза у женщин позволяет избежать серьезных последствий, таких как образование рубцов на тканях, закупорка маточных труб, хронические тазовые боли. Спайки в фаллопиевых трубах могут привести не только к проблемам с зачатием, но и к внематочной беременности.
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.
Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 30 Ноября 2021 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
В клинике ЦМРТ можно диагностировать выпот с помощью методов:
Опасность застоя крови в малом тазу
В условиях современной загруженности, необходимости обработки информационного потока, люди все больше и больше выбирают сидячий образ жизни, отдают предпочтение передвижению на транспорте, и как следствие, обнаруживаются болезни, связанные с гиподинамией.В таких условиях страдает каждая система: неврология, гинекология, кардиология.
Одним из серьезных последствий — это застой крови в малом тазу.
Само по себе определение “застой крови” означает нарушение естественного оттока крови от любого участка. Из-за расположения большого количества органов в малом тазу, такое нарушение наносит значительный ущерб качеству жизни.
Органы малого таза:
Все органы малого малого таза закреплены с помощью связок на своих анатомических местах и оказывают друг на друга влияние.Воспалительный процесс в одном из них приводит к возникновению воспаления в остальных.
Причины застоя крови в малом тазу
Кровоснабжение органов малого таза осуществляется по крупной брюшной аорте, отток происходит по венозной сетке, которая имеет особенное строение — без клапанов. Артериальные сосуды для гарантированной поставки крови к каждому органу имеют дублирующие ответвления.
Основные причины, которые приводят к застою крови в малом тазу:
Симптомы
При застойных явлениях негативный эффект накапливается. На первой стадии человек ничего не ощущает, но в последствии состояние ухудшается и появляются следующие симптомы:
Симптомы могут наблюдаться по отдельности или вкупе. Как правило, ухудшение состояния наблюдается после физической активности, половых контактов.
Болезни, развивающиеся на фоне застоя крови
В результате длительного застоя развиваются заболевания, которые приходится лечить медикаментозно, а в отдельных случаях хирургически.
У женщин наблюдаются следующие патологии:
У мужчин заболевания следующие:
Один из наиболее частых недугов — это гемморой, и практический каждый отмечает ухудшение эмоционального состояния.
Лечение
Лечение заболеваний, спровоцированных застоем крови — это лишь временная мера. В любом случае, если есть причина по которой нарушен отток, то ее необходимо устранить, чтобы получить рекомендации нужно запланировать посещение терапевта. Очень важно разобраться с корневой проблемой, в большинстве случаев помогает диета и увеличение физической активности, но подходить к этому придется под контролем врача, чтобы не стимулировать ухудшение.
В медицинском центре Гераци можно посетить терапевта бесплатно. Также, есть возможность пригласить врача на дом.
Стоимость на все услуги медицинского центра можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии +7 (863) 333-20-11.
Смотрите видео с простым упражнением, которое поможет избавиться от застоя крови в малом тазу:
Что такое внематочная беременность?
Несмотря на достижения медицинской науки и практики, эктопическая беременность остается серьезной проблемой в гинекологии. В последние 20 лет наблюдается увеличение частоты этого осложнения беременности. Это обусловлено увеличением числа абортов, воспалительных заболеваний женских половых органов, нейроэндокринных нарушений, психоэмоционального напряжения, использованием ВМК, применение вспомогательных репродуктивных технологий. Частота воспалительных процессов в этиологии внематочной беременности достигает 80%.
Внематочная беременность встречается с частотой примерно 20 на 1000 беременностей. Абсолютное количество внематочных беременностей в РФ с 1999 по 2001 годы составило около 150 тыс., из них 103 с летальным исходом (среди причин материнской смертности внематочная беременность составляет от 5 до 9% ежегодно). По данным центра по контролю заболеваемости, в США за последние 20 лет отмечено значительное (в 5 раз) повышение частоты внематочной беременности, составившей 16 на 1 тыс. беременностей. У женщин, перенесших внематочную беременность, последующая также может оказаться эктопической и встречается с частотой до 80%.
Следует подчеркнуть, что самой частой формой эктопической (внематочной) беременности является трубная, она встречается в 98-99% случаев.
Частота встречаемости по локализации плодного яйца в маточной трубе [1]:
Рис. 1. Схема локализации плодного яйца при внематочной беременности [2].
Рис. 1.2 Интраоперационная фотография. Плодное яйцо расположено в интерстициальной части маточной трубы. Плодовместилище просвечивается через истонченную стенку матки с выбухаением его за пределы контура матки (на фото слева). Обратите внимание на полнокровные сосуды матки в области беременности (при разрыве плодовместилища вызывают массивное внутрибрюшное кровотоечение).
К редким формам внематочной беременности относят:
беременность в рудиментарном роге матки (рис. 2, рис. 2.1),
многоплодная беременность: одно плодное яйцо развивается в матке, а второе вне ее (чаще всего в трубе) встречается с частотой 0,02%,
шеечная беременность (рис. 3).
Рис. 2. Беременность в рудиментарном роге матки. Схема.
Рис. 2.1 Прогрессирующая беременность в левом рудиментарном роге матки. В полости рога определяется одно плодное яйцо, один живой эмбрион с сердцебиением, КТР=6 мм, ЖМ=4,3 мм.
Рис. 3. Шеечная беременность 5,5 недель. В цервикальном канале определяется деформированное плодное яйцо с желточным мешком. Трансвагинальное сканирование. Причины, ведущие к развитию внематочной беременности многообразны: воспалительные заболевания придатков матки, нарушение сократительной деятельности маточных труб, половой инфантилизм, эндокринные расстройства, повышенная активность трофобласта и т.д.
Воспалительные заболевания, ведущие к развитию внематочной беременности, часто носят хронический характер. В результате в просвете маточных труб возникают спайки, перетяжки и нарушается нормальный механизм перистальтического движения труб. Это может в дальнейшем привести к возникновению внематочной беременности.
Достаточно часто внематочная беременность возникает у женщин с инфантилизмом. При инфантилизме почти всегда наблюдаются гипофункция яичников и анатомо-физиологические изменения маточных труб (большая длина и извилистость труб при недостаточном развитии мышечного слоя), что облегчает имплантацию яйцеклетки вне матки. При инфантилизме оплодотворенное яйцо продвигается медленно и его трофобластические свойства развиваются и проявляют себя еще в процессе миграции по трубе.
Примерно таков же механизм развития внематочной беременности при опухолях и эндометриозе матки и придатков, когда в растянутых и распластанных на опухолях трубах создаются условия, способствующие задержке продвижения яйца.
Одной из причин внематочной беременности является нарушение функции яичников, что может быть следствием как нейроэндокринных нарушений, так и воспалительного процесса.
Определенную роль в этиологии эктопической беременности играют оперативные вмешательства, особенно осложнившиеся пельвиоперитонитом. Общепринятой считается точка зрения, что стрессовые ситуации и психические травмы могут привести к развитию антиперистальтических движений труб, что препятствует нормальному продвижению оплодотворенного яйца. Возникновение внематочной беременности может быть обусловлено и патологией яйцеклетки. Это бывает в тех случаях, когда нидационные свойства яйцеклетки развиваются раньше времени.
Повышенный риск внематочной беременности является отрицательной стороной стерилизации, он составляет 4%, а если трубы не были поражены инфекционным процессом, риск возрастает еще больше.
Частота наступления внематочной беременности после искусственного оплодотворения и пересадки эмбриона при ЭКО составляет 4-7% от всех клинически подтвержденных беременностей. При пересадке замороженных эмбрионов, полученных без стимуляции овуляции, риск внематочной беременности выше, чем при пересадке свежих эмбрионов.
Факторы риска развития внематочной беременности:
Ранее перенесенная внематочная беременность (риск 50-90%)
Воспаление придатков (сальпингит, сальпингоофорит) в анамнезе (40%)
Бесплодие в анамнезе
Применение индукторов овуляции
Длительное использование внутриматочных контрацептивных средств (ВМК)
Как было сказано выше, самой частой формой эктопической беременности является трубная (98%). По типу ее течения различают:
прогрессирующую трубную беременность (рис. 4), (Видео 1);
прервавшуюся трубную беременность по типу трубного аборта («выкидыша»);
прервавшуюся трубную беременность по типу разрыва маточной трубы;
неразвивающуюся трубную беременность.
Рис. 4. Прогрессирующая трубная беременность 6,5 недель. Определяется живой эмбрион с сердцебиением в эктопически расположенном плодном яйце. Трансвагинальное сканирование.
Видео. 1. Прогрессирующая трубная беременность 5,5 недель. Латерально от яичника определятеся округлое образование с включением повышенной эхогенности в виде кольцевидной структуры (хорион). В структуре эктопически расположенного плодного яйца определяется желточный мешок 5 мм.
Важно! При диагностике внематочной беременности нужно хорошо знать основы диагностики нормальной маточной беременности малого срока:
в норме при использовании трансвагинальной эхографии плодное яйцо можно визуализировать в полости матки только через 4 недели и 2 дня после последней менструации (при регулярном менструальном цикле)
плодное яйцо в полости матки должно четко определяется при уровне b-ХГЧ крови 1000-1500 МЕ (см. Что такое ХГЧ?).
при нормальной беременности уровень b-ХГЧ увеличивается на 66% каждые 48 ч.
уровень b-ХГЧ должен увеличиваться на 1000 МЕ/л каждые 2 сут.
в сроке беременности 4-5 недель и более в полости матки должно четко определяться плодное яйцо диаметром >6 мм
визуализация плодного яйца в полости матки с желточным мешком и с живым эмбрионом в 99,98% случаев исключает внематочную беременность
При отсутствии плодного яйца в полости матки при ультразвуковом исследовании в сроке беременности 4-5 и более недель необходимо заподозрить внематочную беременность!
В 0,02% встречается сочетание маточной и внематочной беременности (рис. 5).
Рис. 5. Сочетание маточной и внематочной беременности. Абдоминальное сканирование.
Количественные изменения ХГЧ при внематочной беременности:
отсутствие плодного яйца в полости матки при трансвагинальном УЗИ при уровене b-ХГЧ крови более 1000-1500 МЕ/л предполагает наличие внематочной беременности
уровень прогестерона в сыворотке крови
при нормальной беременности уровень прогестерона в сыворотке крови составляет 50 МЕ/л
Ультразвуковые признаки внематочной беременности:
уровень ХГЧ крови > 1000-1500 МЕ/л, при этом плодное яйцо в полости матки не определяется (при сроке беременности 4-5 недель и более)
обнаружение вне полости матки образования кольцевидной структуры с гиперэхогенным ободком (кольцо трофобласта) с гипоэхогенной полостью (рис. 6)
«хориальный» кровоток при цветовом картировании
Рис. 6. Внематочная беременность. Определяется кольцевидная структура вне полости матки (хорион) указан стрелкой. Штрихом обведено плодное яйцо в просвете маточной трубы.
Особенности ультразвуковой диагностики нарушенной внематочной беременности
Если при прогрессирующей внематочной беременности диагностика имеет определенные трудности, то говоря о нарушенной трубной беременности можно сказать, что ее диагностика представляет собой максимальную сложность.
Нарушенная/прервавшаяся трубная беременность по типу разрыва трубы: плодное яйцо достигает таких размеров, которые превышают эластические свойства трубы, происходит разрыв трубы и массивное внутрибрюшное кровотечение.
Нарушенная/прервавшаяся трубная беременность без разрыва трубы с кровотечением в брюшную полость через фимбриальный конец трубы.
Неразвивающаяся «замершая» трубная беременность (без внутрибрюшного кровотечения) (Видео 2.).
Видео 2. Неразвивающаяся правосторонняя трубная беременность 5-6 недель. Между яичником и маткой в проекции ампулярного отдела маточной трубы определяется округлое подвижное образование повышенной эхогенности размерами 21х17 мм, с неоднородным содержимым, с циркулярным кровотоком в структуре (хорион). Свободной жидкости в малом тазу скудное количество.
Боль появляется вследствие кровоизлияния в просвет трубы. В начале, когда количество крови незначительное и разрыва трубы не произошло, боли имеют умеренный характер. По мере нарастания кровотечения боли усиливаются. Кровь может изливаться в брюшную полости и скапливаться в Дугласовом пространстве, распространяться в верхние отделы брюшной полости, раздражая определенные участки брюшины. Боли по характеру могут быть приступообразные, схваткообразные с иррадиацией в прямую кишку, плечо, лопатку, ключицу. Приступ болей может сопровождаться слабостью, головокружением, появлением холодного пота, тошнотой, рвотой. Иногда приступы болей уменьшаются или прекращаются самостоятельно и женщина ощущает себя вполне здоровой, особенно после приема анальгетиков. В ряде случаев остается чувство тяжести внизу живота. Когда кровь скапливается в заднем Дугласовом пространстве, задний свод сглажен или выпячен, резко болезненный при пальпации («крик Дугласа»).
Особенности выделений из половых путей при внематочной беременности:
Кровянистые выделения из половых путей обычно появляются после приступа болей и продолжаются значительное, долгое время.
Количество выделений незначительное (мажущие), цвет чаще темный, шоколадный, «грязно-коричневый». Характерно, что эти выделения не прекращаются ни после противовоспалительного лечения, ни даже после выскабливания слизистой полости матки.
Алые выделения должны вызывать сомнения в диагнозе внематочной беременности.
Основные диагностические критерии нарушенной трубной беременности по типу разрыва трубы или трубного аборта:
Мажущие темные выделения из половых путей.
Плодное яйцо в полости матки не определяется.
В малом тазу в проекции придатков матки, в 85% на стороне желтого тела, определяется опухолевидное образование неправильной, ретортообразной формы больших или меньших размеров с неясными контурами, тестоватой консистенции, ограниченно подвижное, болезненное при осмотре.
Свободная жидкость в малом тазу и брюшной полости, чаще с обильной взвесью и сгустками.
Диагностика неразвивающейся («замершей») трубной беременности в малых сроках.
Диагностика представляет собой большие сложности, требующая порой длительного наблюдения в динамике, проведение ультразвукового исследования у врача-эксперта, обладающего большим опытом в данной области.
Срок беременности 4-5 недель и более
Плодное яйцо в полости матки не определяется
Персистенция или очень медленное падение уровня ХГЧ крови 100-1500 МЕ/л (в среднем 300-600 МЕ/л)
Обнаружение в проекции маточной трубы округлого образования размерами 5-25 мм с гиперэхогенным «светлым» ободком по периферии, иногда с периферическим кровотоком при ЦДК
Наличие желтого тела в яичнике на стороне выявленного образования, чаще оно находится в стадии регресса (слабый кровоток, малые размеры, нечеткая структура)
Рис. 7. Неразвивающаяся внематочная беременность малого срока (4 недели) в проксимальном отделе трубы после ЭКО. На расстоянии 14 мм от левого трубного угла матки в проекции маточной трубы определяется округлое образование 11х5 мм, с гиперэхогенным контуром. Калипером измерен внутренний диаметр образования. Сканирование линейным датчиком.
Рис. 8. Эта же пациентка. Неразвивающаяся внематочная беременность малого срока (4 недели) в проксимальном отделе трубы после ЭКО. Интраоперационная фотография. Сканирование высокочастотным полостным датчиком во время операции (сканер фирмы BK-medical).
Рис. 9. Неразвивающаяся внематочная беременность малого срока (6 недель). Между яичником и маткой определяется овоидное подвижное образование повышенной эхогенности с неоднородным содержимым. Обратите внимание, что структура плодного яйца нарушена: отсутствует хориальная полость, ЖМ и КТР не определяются.
Дифференциальная диагностика
Внематочную беременность необходимо дифференцировать с:
воспалительным тубоовариальным образованием;
перекрутом придаткового образования;
раком яичника или трубы;
субсерозной миомой с дегенерацией;
разрывом стенки опухоли яичника;
экстрагенитальным внутрибрюшным кровотечением.
Самая частая ошибка диагностики возникает при «атипичном» желтом теле. Рассмотрим это на следующем клиническом примере:
Видео 3. Плодное яйцо в полости матки не определяется. К правому яичнику прилежит округлое образование. Обратите внимание, что желтое тело в правом яичнике четко не определяется (левый яичник удален).
Рис. 10. Медиально к яичнику прилежит образование размерами 26х16х16 мм, с периферическим гиперэхогенным ободком, жидкостным содержимым, имитирующее типичную внематочную беременность.
Рис. 11. Цветовое картирование. На первый взгляд определяется типичный для внематочной беременности хориальный кровоток в виде кольца. Однако при детальном сканировании визуализируется общий для образования и яичника кровоток, что более характерно для желтого тела.
Рис. 12. При детальном сканировании определяется неизмененный участок маточной трубы.
Пациентка госпитализирована. Дюфастон отменен. Состояние пациентки удовлетворительное. Через день ультразвуковая картина без видимой динамики, достоверно отмечается уменьшение образования. Появились алые выделения из половых путей по типу менструальных. Уровне ХГЧ в динамике ежедневно: 50-80 МЕ/л. В виду отсутствия падения ХГЧ через три наблюдения взята на диагностическую лапароскопию: обнаружено «выбухающее» желтое тело справа (рис. 13). Трубы не изменены.
Рис. 13. Схема «выбухающего» желтого тела.
Лечение внематочной беременности:
сальпинготомия (сохранение трубы)
сальпингоэктомия (удаление маточной трубы)
Если вероятность возникновения внутриматочной беременности меньше, чем риск рецидива внематочной беременности, консервативное хирургическое лечение может быть противопоказано. Система балльной оценки факторов риска развития внематочной беременности, предложенная Chapron при выборе метода лечения, представлена в таблице 1.
Табл. 1. Chapron et al., 1993
Литература:
2. Мерц Э. Ультразвуковая диагностика в акушерстве и гинекологии: в 2 т. / Эберхард Мерц ; пер. с англ. ; под общ. ред.
* Симптом патогномоничный (от греч. «страдание, болезнь» и «узнаваемый, сведущий») — симптом, однозначно описывающий определенную болезнь, причина для постановки диагноза.
С уважением, врач ультразвуковой диагностики, Барто Руслан Александрович, 2015