в чем разница между хобл и бронхиальной астмой
В чем разница между хобл и бронхиальной астмой
(1) ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава России, (2) Медицинское объединение «Новая больница», Екатеринбург
Целью статьи стало определение диагностических критериев и лечебных мероприятий по отношению к больным с сочетанием двух заболеваний легких: БА и ХОБЛ. Общим для этих заболеваний служит хронический воспалительный процесс бронхолегочной системы, который определяет клиническую картину заболевания, методы диагностики и лечение. И хотя хронический воспалительный процесс является общим для БА и ХОБЛ, он имеет существенные различия, что во многом определяет особенности течения и прогноз заболевания. Так, например, коэффициенты смертности по причине БА и ХОБЛ на 100 тыс. населения в Российской Федерации в 2010 г. составили 1,6 и 20,6 соответственно, т.е. при ХОБЛ почти в 13 раз выше по сравнению с БА [3].
Распространенность БА в разных странах мира колеблется от 1 до 18 % [4]. В Российской Федерации распространенность БА среди взрослого населения, изученная в различных регионах, колеблется от 4,5 до 6,5 % [5–7]. В свою очередь распространенность ХОБЛ, зависящая от возраста, увеличивается c 45 лет и достигает максимума среди лиц старше 60 лет [2]. В связи с высокой распространенностью курения среди подростков в России ХОБЛ молодеет, и если еще несколько лет назад считалось, что клиническая картина ХОБЛ наступает после 45 лет, то в настоящее время все чаще встречаются случаи более раннего наступления развернутых признаков болезни.
Являясь безусловным экзогенным фактором риска ХОБЛ, курение влияет на характер воспаления у больных не только ХОБЛ, но и БА. Установлено, что у курящих больных БА отмечается гиперпродукция бронхиальной слизи, преобладает нейтрофильное воспаление, сопровождающееся низкой эффективностью к глюкокортикостероидам (ГКС) [8]. Кроме того, у значительной части больных БА независимо от тяжести (от 63,5 до 69,9 %) могут определяться признаки поражения мелких бронхов с формированием «воздушных ловушек», характерные для ХОБЛ [9].
Несмотря на некоторые клинико-цитологические сходства между курящими больными БА и пациентами ХОБЛ, у курящих больных БА не определяется характерное для ХОБЛ повышение маркеров системного воспаления (фактора некроза опухоли-α и интерлейкина-8), их отличают более стабильные спирометрические показатели [10].
Типичными нарушениями показателей функции внешнего дыхания больных ХОБЛ служат прогрессирующее падение объема форсированного выдоха в первую секунду (ОФВ1), соотношение ОФВ1/форсированной жизненной емкости легких
В чем разница между хобл и бронхиальной астмой
Бронхиальная астма (БА) и хроническая обструктивная болезнь легких (ХОБЛ) – два наиболее распространенных респираторных неинфекционных заболевания легких в практике пульмотерапии. Помимо того, что БА и ХОБЛ имеют некоторые общие клинические признаки, возможны случаи их сочетания. Хотя эти заболевания самостоятельные и не переходят друг в друга, но нередки случаи формирования ХОБЛ у больных БА и возникновение приступов астмы у больных хронической обструктивной болезнью легких. Надо полагать, при определенных обстоятельствах неконтролируемая бронхиальная астма может стать зоной риска ХОБЛ, а у больных ХОБЛ могут возникать приступы астмы. Сочетание БА и ХОБЛ, схожесть симптомов, формирование одной болезни по причине другой, создают определенные клинические трудности в практике врачевания, что и явилось поводом публикации настоящей статьи.
Целью публикации является, во-первых, довести до врачей первого звена ранние признаки формирования ХОБЛ у больных бронхиальной астмой; во-вторых, привлечь внимание руководителей медицинских учебных заведений на необходимость включения в программу усовершенствования семейных врачей, терапевтов, пульмонологов, педиатров циклов усовершенствования, по темам: «Алгоритмы ранней диагностики и лечения ХОБЛ больных с неконтролируемой астмой»; «Отличительные черты приступов астмы у больных ХОБЛ».
Эпидемиология сочетанного заболевания БА и ХОБЛ недостаточно изучена, но многие клиницисты уже обратили внимание на клиническую значимость проблемы. Авторы 1 публикации статьи «Сочетание астмы и ХОБЛ…» приводят цифры косвенных наблюдений сочетания БА и ХОБЛ, по частоте тяжелой астмы, больных резистентных к стандартным средствам, с нарастающими признаками дыхательной недостаточности и формированием легочного сердца – от 10 % до 25 %. По нашим данным практики спелеотерапии больных БА, за период 2005–2013 гг. (1658 больных), процент больных астмой с осложнением ХОБЛ равен проценту больных, трудно контролируемой астмой (40–60 %). Мы считаем, что это не случайное сочетание, но причиной ХОБЛ у больных БА, как и причиной приступов астмы у больных ХОБЛ, является некорректное врачевание. Такой вывод вытекает из результатов ретроспективного анализа медицинской документации контроля БА и ХОБЛ на местах. Эта проблема актуальна как для врачей первого звена – семейных и/или врачей поликлиник, так и для клинической респираторной медицины вообще.
На рисунке отображено соотношение количества больных БА по областям РА и процент больных, прошедших курс спелеотерапевтической рекреации. Наибольшее число от общего числа больных астмой поступило из Котайской области – 57,4 %, чуть меньше из Еревана – 47,4 %. Наименьшее число – из Лори – 12,0 %, Гегаркуника 16,3 % и Тавуша – 17,2 %. Из других областей поступило примерно одинаковое число – около 22 %, с разбросом до 3 %. Причин такого разброса много, от недостаточной информированности до финансовых возможностей больных той или другой области, но основной причиной, на наш взгляд, является уровень медицинской культуры на местах, как больных, так и врачей. Медицинская культура является основной причиной и тому, что все больные БА в прошлом принимали некорректное, а зачастую противопоказанное лечение. В Центр Астмы больные поступали после долгих лет мытарства. У большинства (более 60 % от общего числа поступивших на) формировалась хроническая обструктивная болезнь легких.
За период с 2005 по 2013 годы из 5552 больных БА, зарегистрированных в отчетах МЗ, только 1658 прошли курс рекреации в «Спелеотерапевтическом Центре». Все зарегистрированные больные находятся под контролем врачей центра. В результате ретроспективного анализа медицинских документов больных, поступивших на спелеотерапию установлено, что подавляющее большинство больных не обследовалось и/или нерегулярно контролировались. Больные обращались за медицинской помощью в различные медицинские центры, и только в случаях обострения астмы где, с легкой руки рентгенолога, диагностировали пневмонию. «Закономерно» больные принимали антибиотики, нестероидные противовоспалительные препараты, жаропонижающие и другое противоинфекционное лечение. Именно такое некорректное лечение способствовало формированию ХОБЛ. Нестероидные противовоспалительные препараты в настоящее время не рекомендуются ни при ХОБЛ, ни при бронхиальной астме. Более того, при аспириновом варианте БА, НПВП опасны для жизни. Предотвращение опасных для жизни деструктивных изменений в легких практически сводится к профилактике ХОБЛ.
Пример: больной Ваган, 1965 года рождения, в семейном анамнезе есть больные аллергией. Работает торговцем стройматериалов. Двадцать лет курит. Содержит канареек. Считает себя больным бронхиальной астмой около 10 лет. Ранее, вне приступа астмы, проблем с дыханием не было. Болезнь формировалась постепенно. В прошлом, во время ремиссии, чувствовал себя практически здоровым, а в последние 2–3 года, всплески нарушения дыхания сопровождаются признаками воспаления легких, по поводу чего принимал антибиотики, жаропонижающие, народные средства. Однако лечение было малоэффективным, более того, после каждого курса лечения симптомы нарушения дыхания нарастали, а в последнее время появилась одышка от привычной физической нагрузки. К сожалению, больному не проводились исследования функции внешнего дыхания, и не потому, что не было такой возможности, но потому, что врачу все было ясно: «У больного бронхиальная астма, пневмония, или ОРВИ». Неоднократно делали рентген-исследования, каждый раз диагностировали пневмонию.
Эта пагубная практика имеет место во всем мире. По этой причине 14 октября с 2010 года Международными Медицинскими организациями и ВОЗ объявлено Всемирным днем спирометрии, с целью привлечь внимание врачей, медицинских работников и больных зоны риска, ранней диагностике ХОБЛ. Надо заметить, что в любом медицинском учреждении на уровне первого звена медицинской помощи врач-ординатор (семейный врач) может путем не инвазивного метода спирометрии оценить состояние легких на данный момент. Спирометрия рекомендуется всем лицам:
● с многолетним стажем курения,
● вынужденным дышать загрязненным воздухом, на вредном производстве,
● с частым и длительным кашлем, после ОРВИ и/или простудного заболевания,
● с затруднением дыхания при быстрой ходьбе,
● с ощущением заложенности и/или хрипов в груди,
● страдающим частыми обострениями бронхита,
● обеспокоенным состоянием лёгких и/или имеет отягощенную наследственность,
● страдающим хроническими заболеваниями легких – БА, ХОБЛ, др.
Задачи настоящей работы: на материале клинических наблюдений разработать «Дорожную карту»2 диагностики, лечения и профилактики ХОБЛ и больных БА на уровне врача первой медицинской помощи. При этом критерием диагностики ХОБЛ у больных БА может считаться сниженный объем форсированного выдоха за первую секунду (ОФВ1), на фоне базового медикаментозного контроля астмы, при малой вариабельности пиковой объемной скорости выдоха. Не менее важным критерием дифференциации является одышка вне приступа астмы и отсутствие эффекта стероидной терапии.
Новые подходы к лечению пациентов с сочетанием бронхиальной астмы и ХОБЛ – фокус на пролонгированные М-холинолитики
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Бронхиальная астма (БА) и хроническая обструктивная болезнь легких (ХОБЛ) относятся к хроническим воспалительным заболеваниям легких. Подходы к ведению пациентов с БА и ХОБЛ с учетом различий в патогенезе данных заболеваний должны различаться, при этом зачастую в условиях реальной клинической практики пациентам назначается идентичная терапия. Осложняет эту ситуацию и тот факт, что у ряда больных (преимущественно пожилого возраста) сложно дифференцировать данные патологии, а у некоторых пациентов имеется комбинация 2-х заболеваний сразу, что представляет значительные сложности для клинициста в плане выбора оптимальной схемы терапии. Насколько актуальна данная проблема в реальной практике?
Как известно, БА – одна из наиболее распространенных патологий, которой страдают лица всех возрастов во всем мире, она представляет собой серьезную социальную, эпидемиологическую и медицинскую проблему. БА – это хроническое воспалительное заболевание дыхательных путей, которое при неэффективном лечении может значительно снижать качество и сокращать продолжительность жизни пациентов, приводить к госпитализации и в ряде случаев быть причиной смерти. В последние десятилетия в лечении БА были достигнуты несомненные успехи. Признание ведущей роли аллергического воспаления в патогенезе этого заболевания привело к созданию препаратов, уменьшающих активность воспалительного процесса в бронхиальном дереве. Качество ведения пациентов с данной патологией повысилось после внедрения в широкую клиническую практику ингаляционных глюкокортикостероидов (ИГКС).
Смертность от БА быстро снижалась, начало казаться, что ИГКС и являются теми средствами, которые раз и навсегда решили проблему астмы. Действительно, только с 1990 по 2010 г. смертность от БА в мире снизилась среди мужчин с 25 до 13, а среди женщин – с 17 до 9 пациентов на 100 тыс. человек в год [5]. Однако, к сожалению, проблема БА крайне актуальна и в настоящее время. В мире около 300 млн больных БА, ее распространенность в разных странах мира колеблется от 1 до 18% [6]. Необходимо отметить, что снижение смертности не сопровождалось снижением заболеваемости БА, которая по-прежнему остается на высоком уровне [8]. Имеются сведения, что в некоторых странах произошла стабилизация уровня заболеваемости, в то время как в других странах распространенность БА продолжает увеличиваться. К сожалению, получение сопоставимых данных по разным странам затруднено из-за существенных различий медицинской статистики и особенностей проведения эпидемиологических исследований. По оценкам ВОЗ, ежегодно БА обусловливает потерю 15 млн так называемых DALY (Disability Adjusted Life Year – «год жизни, измененный или потерянный в связи с нетрудоспособностью»), что составляет 1% от общего всемирного ущерба от болезней [7].
Проблема БА в России так же актуальна, как и в других странах Европы. На 2010 г. в России общее число больных астмой превышало 6 млн человек. Ежегодно регистрируется до 120 тыс. новых случаев заболевания. Несмотря на современные методы диагностики и эффективные способы лечения, от астмы ежегодно умирают до 3,6 тыс. человек [8].
Что касается ХОБЛ, то она также относится к числу наиболее распространенных заболеваний. В структуре заболеваемости ХОБЛ входит в число лидирующих по числу дней нетрудоспособности, причинам инвалидности и занимает 4-е место среди причин смерти в мире. ХОБЛ наносит значительный экономический ущерб, связанный с временной и стойкой утратой трудоспособности самой активной части населения. Крупные эпидемиологические исследования показали, что ХОБЛ характеризуется системными проявлениями, повышает риск развития сердечно-сосудистых заболеваний в 2–3 раза [10, 12]. По прогнозам ВОЗ, за период 1990–2020 гг. ХОБЛ по смертности переместится с 6-го на 2–3-е место, по заболеваемости – с 12-го на 5-е [11]. За 1 год в мире более 36 млн человек умирают от неинфекционных патологий, из них 12% – от хронических респираторных неинфекционных заболеваний [11]. Социальное бремя заболевания также очень велико – ХОБЛ в 1990 г. являлась 12-й ведущей причиной потери DALY в мире (2,1%), а к 2030 г., в соответствии с прогнозами, выйдет на 7-е место, что определяет высокую социальную значимость данной патологии [13–15].
В России, по данным официальной статистики, около 1 млн больных ХОБЛ. Однако эти данные не отражают реальную ситуацию, т. к. диагностируются только тяжелые формы заболевания, а пациенты с начальными проявлениями ХОБЛ не учитываются. По данным Российского респираторного общества, в России около 11 млн больных ХОБЛ. Эпидемиологическая часть исследования GARD (Global alliance against chronic respiratory diseases), проведенная в России, продемонстрировала, что только 20% пациентов с ХОБЛ поставлен правильный диагноз, а из тех больных, у которых заболевание диагностировано, более 90% не получают лечения, предусмотренного современными рекомендациями [16].
Учитывая столь значительное количество пациентов с БА и ХОБЛ, логично было бы предположить, что даже при отсутствии связи между этими патологиями у достаточно большого количества пациентов может быть сочетание 2-х заболеваний одновременно. При этом уже установлено, что наличие БА является само по себе фактором риска развития ХОБЛ [18], т. е. существует патогенетическая связь между этими заболеваниями. Почему этому придается такое большое значение?
Как уже было установлено ранее в ходе большого количества исследований, БА и ХОБЛ – воспалительные заболевания, однако, несмотря на то, что в ряде случаев имеется сходная клиническая картина, в большинстве случаев характер воспаления при этих заболеваниях принципиально различается. С учетом различия патогенетических характеристик воспалительного процесса при ХОБЛ и БА (преимущественно нейтрофильное и эозинофильное соответственно) лечение ХОБЛ направлено на снижение выраженности симптомов бронходилататорами, в то время как ключевой элемент лечения БА – противовоспалительная терапия, направленная на подавление воспалительного процесса в бронхиальном дереве. Вследствие этого при данных заболеваниях тактика назначения препаратов (как бронходилатирующих, так и противовоспалительных) имеет существенные различия. В результате терапия, направленная на снижение астматического воспаления, не имеет терапевтического обоснования при нейтрофильном воспалении ХОБЛ, и, например, лечение глюкокортикостероидами, являясь высокоэффективным при астме (снижает активность эозинофилов), не предотвращает прогрессирование процесса при ХОБЛ (стимуляция нейтрофилов) [20]. На рисунке 1 приведены основные отличия ХОБЛ и БА, при этом показано, что сочетание этих заболеваний встречается в значительном количестве случаев. По некоторым данным, это «перекрывание» выявляется у половины всех пациентов, однако сравнивать такие результаты между собой не имеет особого смысла, т. к. в различных работах применялись различные критерии диагностики ХОБЛ и БА, с чем и связаны большие разночтения в цифрах (от 15 до 55%). Выделение таких пациентов в отдельную группу представляется целесообразным, поскольку при сочетании этих патологий чаще наблюдаются обострения, хуже качество жизни, отмечается ускорение снижения легочной функции, зафиксирована более высокая смертность и выше экономические расходы, чем при ХОБЛ или БА по отдельности [23–25].
Как современные руководства определяют БА и ХОБЛ?
Согласно новому определению, приведенному в GINA 2014 г. (основной документ, в котором отражена стратегия диагностики и лечения данной патологии), БА – это «гетерогенное заболевание, обычно характеризующееся хроническим воспалением воздухоносных путей. Оно определяется историей респираторных симптомов, таких как хрипы, затрудненное дыхание, чувство стеснения в груди и кашель, которые могут варьировать по времени и интенсивности вместе с вариабельным ограничением экспираторного воздушного потока» [17].
В определение ХОБЛ в 2014 г. также были внесены некоторые изменения: «это частое заболевание, которое можно предотвратить и лечить, характеризующееся персистирующим ограничением воздушного потока, обычно прогрессирующее и ассоциированное с усиленным хроническим воспалительным ответом в воздухоносных путях и легких в ответ на раздражающие частицы или газы. Обострения и коморбидные заболевания вносят вклад в общую тяжесть состояния у отдельных пациентов» [18].
В середине 2014 г. в клиническую практику был введен новый термин, обозначающий сочетание ХОБЛ и БА, – ACOS (asthma-COPD overlap syndromе – синдром перекрывания астма – ХОБЛ). В русской литературе еще не сформировалась общепринятая аббревиатура для обозначения данного синдрома, поэтому в данной статье он будет обозначен как СПАХ (Синдром Перекрывания Астма – ХОБЛ). СПАХ посвящена отдельная глава в GINA 2014 г., которая создана совместными усилиями 2-х комитетов – GINA и GOLD. Более того, на основании данной главы выпущен отдельный документ «Диагностика заболеваний с хроническим ограничением воздушного потока: астма, ХОБЛ и СПАХ» [19].
Какое определение в рамках этого документа имеет СПАХ? «Синдром перекрывания астма – ХОБЛ характеризуется персистирующим ограничением воздушного потока, рядом признаков, ассоциированных с астмой, и рядом признаков, ассоциированных с ХОБЛ. Следовательно, СПАХ определяется чертами, характерными одновременно для БА и ХОБЛ». Необходимо сразу оговориться, что авторы документа не используют определение СПАХ, а характеризуют его лишь как «описание для клинического использования» [19].
Такое клиническое обособление СПАХ важно с точки зрения дифференцированного подхода к назначению терапии пациентам с хронической бронхообструктивной патологией. Действительно, при БА в качестве монотерапии не назначают длительно действующие β2–агонисты (ДДБА) (назначение возможно только в ассоциации с ИГКС), а при ХОБЛ – в качестве монотерапии не назначают ИГКС (при этом длительно действующие М-холинолитики (ДДХЛ) и ДДБА являются ключевыми препаратами) [17, 18]. Более того, ИГКС при ХОБЛ назначаются только пациентам с тяжелыми и крайне тяжелыми формами заболевания, которые не контролируются пролонгированными бронхолитиками. При этом необходимо учитывать, что применение ИГКС (особенно высоких доз) повышает риск развития пневмонии и туберкулеза [18, 21].
При описании роли ИГКС при ХОБЛ нельзя не упомянуть о недавно завершившемся 12-месячном двойном слепом исследовании WISDOM, в которое были включены 2485 пациентов с ХОБЛ с историей обострений заболевания, находящиеся на тройной терапии тиотропия бромидом, сальметеролом и флутиказоном в течение 6 нед. Следует отметить, что пациенты страдали тяжелой и крайне тяжелой ХОБЛ, 69,9% получали ИГКС постоянно до включения в исследование. После рандомизации пациенты 1-й группы продолжили получать тройную терапию, у пациентов 2-й группы в течение 12 нед. стали снижать дозу ИГКС вплоть до полной отмены. В итоге к 52 нед. в группе пациентов с отменой ИГКС на 43 мл было больше сокращение минимального объема форсированного выдоха за 1-ю секунду (ОФВ1), однако риск развития среднетяжелых и тяжелых обострений не отличался у пациентов, продолжающих лечение ИГКС, и у тех, кто прекратил прием ИГКС [22]. То есть в ходе этого исследования было еще раз продемонстрировано, что роль ГКС в лечении ХОБЛ значительно более скромная, чем предполагали ранее, и основное значение имеет назначение бронходилататоров.
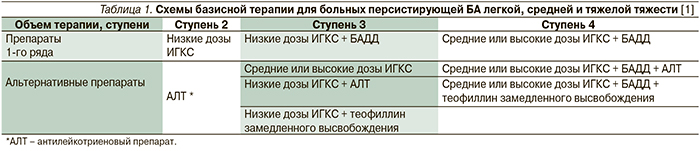
Таким образом, перед практическим врачом стоит задача проведения дифференциальной диагностики между БА и ХОБЛ для выбора оптимальной схемы терапии. В таблице 1 рассмотрены факторы, свидетельствующие о СПАХ, и показатели, на которые стоит обращать внимание.
Несмотря на наглядность представленной схемы, разделяющей БА, ХОБЛ и СПАХ, можно быть уверенным в том, что при дифференциальной диагностике этих состояний возникнет большое количество вопросов. Например, остается неясным, каким образом применять спирометрические критерии, если нет четкого указания, что при СПАХ должно сохраняться соотношение ОФВ1/ФЖЕЛ
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Научная электронная библиотека
Дифференциальная диагностика
Дифференциальные диагностические признаки ХОБЛ и БА представлены в таблице 3.
Дифференциальная диагностика ХОБЛ и БА
Признаки
ХОБЛ
Курение, возраст > 35 лет. медленное нарастание респираторных симптомов
Отягощенная наследственность по материнской или отцовской линии, начало часто в детстве
Постоянное или интермитирующее покашливание днём
Приступообразный, ночью или утром
Скудная вязкая, при обострении зелёная или жёлтая
Постоянная, медленно прогрессирующая
Приступообразная, прекращающаяся под влиянием бронхолитиков, реже спонтанно
Переносимость физической нагрузки
Снижена и постепенно необратимо ухудшается
Снижается при обострении и восстанавливается в ремиссии
Цианоз, похудание, признаки правожелудочковой недостаточности
Может быть, но не связана с патогенезом ХОБЛ
Нередко, так как связана с патогенезом заболевания
Редко, не связана с патогенезом заболевания
Часто, особенно при терапии без ГКС
Характерен при хронической гипоксии
Может быть, но не связано с патогенезом заболевания
Часто при атопической форме
Сенсибилизация к стандартным аллергенам
Нарастающее снижение в соответствии со стадией болезни
Снижается и восстанавливается в соответствии с тяжестью БА
Изменение ОФВ1 после пробы с β2-агонистами
Суточные колебания ПСВ
20 % и более в зависимости от тяжести БА
Формирование лёгочного сердца
В период обострения ХОБЛ необходимо дифференцировать с недостаточностью левого желудочка (отёком лёгкого, чаще на почве ИБС, гипертонической болезни, ТЭЛА), обструкцией верхних дыхательных путей, пневмотораксом, пневмонией, муковисцидозом и бронхоэктатическойя болезнью, туберкулёзом лёгких, облитерирующим бронхиолитом, диффузным панбронхиолитом.
Обструктивный бронхит. Бронхиальная астма. Часть 1
Автор статьи
Самойлова Ирина Викторовна, врач аллерголог-иммунолог, врач терапевт. Сегодня хотелось бы поговорить о заболеваниях легких. В перечне заболеваний легких отдельную группу составляют заболевания, сопровождающиеся нарушением бронхиальной проходимости, так называемом бронхообструктивным синдромом, то, что пациент ощущает как нарушение дыхания, затруднение дыхания.
Сегодня хотелось бы поговорить об обструктивном бронхите и бронхиальной астме. Механизм формирования нарушения дыхания состоит из нескольких компонентов. Иногда в процессе формирования затрудненного дыхания присутствует только один компонент. Иногда их бывает несколько в сочетании. Среди этих компонентов: спазм бронхов, отек слизистой бронхов, возникающий вследствие воздействия аллергена или воспалительного процесса. А также обтурация, то есть закупорка полная или частичная бронха мокротой.
В формировании таких заболеваний как обструктивный бронхит, бронхиальная астма есть несколько причин. Для обструктивного бронхита ведущей причиной являются частые простудные заболевания, сопровождающиеся кашлем. Также, как это ни странно, заболевание желудочно-кишечного тракта, сопровождающееся забросом кислого желудочного содержимого в пищевод и формированием спазма бронхом. Фоном в этой ситуации и отягощающим фактором будет являться длительное многолетнее курение.
У бронхиальной астмы причин несколько больше. Это та же инфекционная причина – частые простудные заболевания, сопровождающееся кашлем. Аллергическая причина, реже встречающаяся – дисгармональный вариант. Тот самый вариант, когда в основе спазма бронхов может лежать длительная декомпенсация гормонального фона репродуктивной сферы или щитовидной железы. И так называемой психогенный или нейрогенный вариант, когда психоэмоциональные нагрузки способствуют развитию затрудненного дыхания или даже развернутого приступа удушья.
У одного пациента может быть как единственный провокационный момент, так и сочетание нескольких провокационных факторов, которые способствуют возникновению обострения заболевания. Вот почему очень важно обращение к врачу для того, чтобы не только определить полностью весь список причинно-значимых провокационных факторов для пациента, но и всякий раз в период обострения уточнять, какой из этих факторов лежит в основе текущего обострения. Поскольку от этого зависит выбор той схемы ведения пациента, который принесет максимально быстрый удовлетворительный результат от лечения.
Надо помнить, что и хронический обструктивный бронхит и бронхиальная астма – это хронические заболевания, которые в своем течении имеют несколько фаз. Фаза обострения, она понятна пациентам. Это яркие или достаточно значимые проявления заболевания, которые вынуждают пациента обращаться к врачу, вынуждают пациента получать какое-то лечение или изменять схему ранее назначенного лечения. Есть фаза ремиссии. То есть это фаза течения без каких-либо проявлений заболевания. И есть промежуточная фаза – так называемый переходный мостик. Эта фаза очень неудобна для врача и для пациента. Так называемая неполная ремиссия. В таких случаях проявления заболевания есть, но они настолько незначительны, что либо не ощущаются пациентом, либо пациент не придает значения появившимся начальным проявлениям и не стремится как-то к обращению за помощью, не стремится к изменению той схемы лечения, которая была назначена ранее. Если не выполнить своевременно назначение в таких случаях, то фаза неполной ремиссии будет способствовать дальнейшему развитию заболевания. Будет выходить на степень яркого обострения, которое будет требовать еще больших от пациента и врача усилий для его погашения.
При каких обстоятельствах пациент должен насторожиться и принять для себя решение обратиться к врачу с целью диагностики или получения рекомендаций по лечению. В том случае, если диагноз обструктивного бронхита или бронхиальной астмы не был установлен, пациента должно насторожить продолжительный, сверх двух недель кашель после простудного состояния. Ночной или утренний кашель при отсутствии проявлений простудного заболевания. Усиление кашля или появление его в параллель с усилением ощущений изжоги, особенно в ночное время, а также наиболее грозные признаки в виде свистящего затрудненного дыхания.
Для пациентов, у которых диагноз ранее был установлен, моментами, которые должны насторожить, являются изменение характера кашля: его усиление, изменения звука во время кашля, изменение характера мокроты, а также увеличение потребности в ингаляторах скорой помощи, в медикаментах в течение трех, максимум пяти дней, что может свидетельствовать о наличии нестабильности и потребности в применении более действующих схем.