в чем измеряются нервы
Норма внутриглазного давления
Глазное яблоко имеет собственное внутреннее давление — оно называется офтальмотонус. Нормальные значения офтальмотонуса находятся в пределах от 12 до 22 мм ртутного столба и в среднем составляют 15-16 единиц. Повышение или понижение ВГД говорит о наличии патологии. Такая ситуация требует комплексного обследования и принятия лечебных мер.
Офтальмотонус (внутриглазное давление, ВГД, тензия глаза) — это давление, под которым находится внутреннее содержимое глазного яблока в полости его оболочек — роговицы и склеры. Его сила зависит от соотношения продуцирования и вывода водянистой влаги. Давление в норме, когда эти объемы одинаковые. Если же значения неравномерны, то внутриглазное давление повышается или понижается В случае повышенного офтальмотонуса развивается глаукома — опасное заболевание, ведущее к слепоте. Если давление понижено, то возникает гипотонус. В обоих случаях здоровье глаз находится под угрозой и состояние требует оперативной коррекции.
Какой бывает офтальмотонус
Внутриглазное давление в норме, когда в глаз каждую минуту поступает и оттекает примерно 2 мм³ жидкости. Именно при таком соотношении оно имеет показатель от 12 до 22 мм ртутного столба. Величина может зависеть от возраста, физических нагрузок, даже утром и вечером давление разное. Однако, пока оно не превышает цифры 22 мм рт.ст. и не опускается ниже 12 мм рт.ст., то считается нормальным. Если же процесс притока и оттока нестабилен, то давление не впорядке. Всего существует три типа таких нарушений.
Однако ВГД имеет разную норму в зависимости от возраста. До 40 лет оно составляет 12-22 мм рт.ст., в 50-60 лет нормальным считается значение 23-25 мм рт.ст., а после 70 лет эта цифра увеличивается до 23-26 мм рт.ст. Данные значения при этом не говорят о патологическом состоянии.
Причины и симптомы повышенного давления
Повышенное ВГД встречается гораздо чаще, чем гипотонус. Его увеличение может быть обусловлено различными факторами:
Дополнительным фактором риска также является наличие хронических заболеваний, влияющих на состояние глаз: сахарного диабета, сердечно-сосудистых патологий, наследственного фактора. Если у Вас есть родственники, страдающие от глаукомы, то в обязательном порядке нужно посещать офтальмолога для проверки зрения. При незначительных отклонениях от нормы ВГД человек даже не замечает дискомфорта — симптомы нарушения отсутствуют. Они проявляются только при лабильных скачках или при постоянно повышенном ВГД, когда значения достигают уже 40-50 мм ртутного столба. При среднем же внутриглазном давлении от 22 до 40 мм рт.ст. ничего не болит, глаза не краснеют, на зрении это не отражается. Не зря глаукому, которая неизбежна при стабильно увеличенном ВГД, называют «безмолвным похитителем зрения».
В пожилом возрасте также нужно внимательно следить за состоянием офтальмотонуса. По данным медицинской статистики, у 20% людей старше 65 лет диагностируется глаукома, после 70 лет эта цифра составляет 30%, а среди людей старше 80 лет — 40 %. Объясняется это просто: со временем отток жидкости из глаза ухудшается.
Симптомы повышенного внутриглазного давления
Вот какие проявления и признаки могут указывать на то, что офтальмотонус повышен:
Все перечисленные признаки могут напрямую указывать на присутствие повышенного внутриглазного давления. При их постоянном проявлении следует посетить офтальмолога для комплексной проверки органов зрения. Самое опасное последствие увеличенного ВГД — глаукома, которую называют также глазной «чумой».
Глаукома — офтальмологическое заболевание, при котором внутриглазное давление постоянно повышено или происходят его резкие скачки. Если его вовремя не снижать до нормы, то гибнет зрительный нерв, а это неизбежно приводит к слепоте.
По статистике, примерно 14-15% слепых людей в мире потеряли зрение именно из-за глаукомы. Подавляющее количество людей с этой патологией имеют возраст за 50 лет. Однако она может встречаться также и у младенцев (врожденная), и у молодых людей (юношеская форма). Давление повышается по причине плохого оттока жидкости из угла переднего отрезка глаза, отчего образуется ее избыток. Глазное яблоко в результате начинает давить на зрительный нерв, вызывая его повреждение, и, как следствие, ухудшение зрения. Затем начинает снижаться периферическое зрение, зона видимости ограничивается. Если зрительный нерв погибает, то человек слепнет. Изменения эти необратимы. Потеря зрения может произойти и внезапно в результате острого приступа.
Людям, входящим в группы риска (мы перечисляли их выше), следует быть особо внимательными к состоянию своего зрения. При наличии признаков ухудшения нужно обязательно посетить офтальмолога для полной диагностики. Глаукома не поддается полному излечению, однако с помощью лекарств можно приостановить прогрессирование болезни, поддерживая стабильное ВГД. В некоторых случаях назначаются операции, позволяющие нормализовать внутриглазное давление. Они направлены на увеличение оттока водянистой влаги или на снижение ее продуцирования.
Что такое низкий офтальмотонус
Помимо повышенного ВГД, встречается также пониженное давление, хотя гораздо реже. Такое состояние может быть вызвано следующими причинами:
При пониженном офтальмотонусе наблюдаются следующие симптомы: сухость в глазах, болезненные ощущения при моргании, всплывающие точки, жжение, ухудшение зрения. Низкое ВГД не менее опасно, чем повышенное. Клиническое исследование такого состояния выявляет отек зрительного нерва, венозный застой, макулопатию, атрофию сосца зрительного нерва, помутнение стекловидного тела, кератопатию. Зрительные функции при этом существенно ухудшаются.
Как можно измерить внутриглазное давление?
Для измерения ВГД используют контактные и бесконтактные тонометры различных модификаций, в том числе и пневмотонометры. Какой способ применить для диагностики, решает офтальмолог в зависимости от возраста пациента, имеющейся патологии и т.д.
В Центре Контактной Коррекции Зрения на Тверской доступна проверка внутриглазного давления разными методами. Записаться на прием можно по телефонам +7 (495) 587 95 95, +7 (800) 100 95 96. Наши специалисты проведут при необходимости другие диагностические процедуры. Мы рады видеть в нашем Центре жителей Москвы и Московской области, а также гостей столицы. ЦККЗ на Тверской работает каждый день без выходных и перерывов с 9.00 до 21.00 (врачи принимают до 20.00).
Мощность МРТ
Магнитно-резонансная томография — это высокотехнологичный и информативный метод диагностики. В процессе проведения обследования на томографе можно оценить состояние мягких тканей, выявить опухоли. Поставить диагноз или подтвердить ранее выявленные нарушения. Однако магнитно резонансная томография требует выбора правильного оборудования. Если провести исследование на слишком слабом оборудовании, толку от него не будет.
В чем измеряется мощность магнитно-резонансного томографа
Мощность МРТ, индукция (напряженность) магнитного поля измеряется в особых единицах — Тесла. По этому критерию аппараты МРТ делятся на четыре категории. Существуют такие разновидности томографов:
Низкопольные. Мощность МРТ составляет менее 0,5 Тл.
Среднепольные. Напряженность поля составляет от 0,5 до 1 тесла.
Высокопольные. От 1 до 3 Тл.
Сверхвысокопольные. Более 3 Тл.
Первые два варианта применяются для рутинной диагностики наиболее часто. Третий — для более точного и быстрого томографического обследования. Сверхвысокопольные варианты для медицинских целей не применяются. Они используются в научных целях.
Снимки на аппаратах разных типов отличаются друг от друга. Разница заключается в степени детализации, времени проведения диагностики, степени опасности и рисков для отдельных категорий пациентов.
МРТ 0,5 Тесла
Устройства малой мощности используются для рутинной, обзорной диагностики вероятных патологических процессов. Исследование дает информацию о:
Грыжах позвоночника, шеи.
Грубых нарушениях со стороны головного мозга. Внутренних органов.
Опухолях при их значительных размерах. Доступных для визуализации.
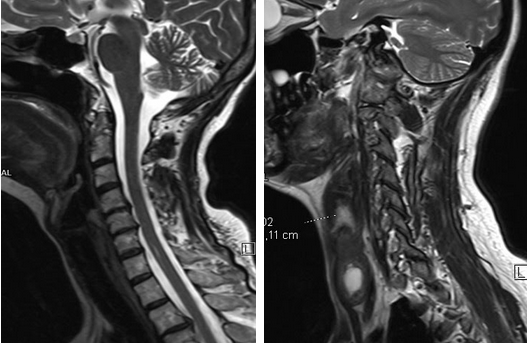
Рисунки 1,2. МРТ шейного отдела позвоночника в сагиттальной плоскости.
МР-картина грыж межпозвонковых дисков на уровне С4-С5, С5-С6.
Кистозно-солидное образование правой доли щитовидной железы.
Технология позволяет увидеть основные нарушения. Аппараты этого типа имеют открытое устройство, не создают громкого шума. Но разрешение картинки, степень ее детализации, часто оказываются причиной для отказа от диагностики на низкопольных устройствах. Еще одно отличие — чтобы провести обследование на низкопольном устройстве, необходимо больше времени. До 30-40 минут и более. В зависимости от характера диагностики.
МРТ на аппаратах небольшой силы проводят в качестве обзорной, предварительной методики. Но если желания тратить деньги дважды нет, стоит посмотреть в сторону аппаратов с высокой напряженностью магнитного поля.
МРТ 1,5 Тесла
Такие томографы устанавливают чаще. МРТ 1,5 тесла позволяет обозначить проблемную область, правильно и четко визуализирует ткани. Дает возможность определить степень нарушения с высокой точностью. Эти отличия делают обследование на высокопольном оборудовании универсальным направлением диагностики.
Среди преимуществ такого варианта:
Меньшее количество времени на обследование.
Значительная информативность. При правильной настройке высокопольный томограф не должен уступать более мощным аналогам.
Высокий уровень шума. Значит, придется озаботиться защитой слуха.
Закрытый тип устройства. У пациентов, которые боятся замкнутого пространства, могут быть проблемы.
Томографы с мощностью МРТ в 1,5 Тесла в России устанавливаются особенно часто. Высокопольные устройства применяются для диагностики:
Заболеваний головного мозга. Белого вещества, глубинных структур.
Новообразований. Проводится исследование с контрастом. По результатам видны размеры опухоли. После диагностики можно оценить структуру опухоли, ее точную локализацию, степень кровоснабжения. Также томографию делают, чтобы выявить воздействие образования на окружающие структуры.
Патологии позвоночника, межпозвоночных дисков.
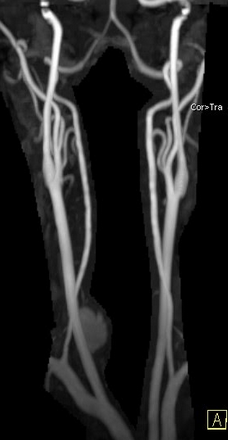
Рисунок 3. МРТ сосудов шеи.
Асимметрия позвоночных артерий (S>D), без изгибов под острым углом и петлеобразования. Кистозное образование округлой формы правой доли щитовидной железы.
Сколько минут проводится исследование — зависит от области, которую визуализируют. С контрастным усилением времени потребуется больше. Однако диагностику проводят в более короткие сроки: 20-30 минут.
МРТ 3 Тесла
Максимальная мощность, которая бывает в клиниках, составляет 3 Тл. Устройство выглядит как закрытая труба. Визуально оно мало отличается от менее мощного агрегата.
Сделать томографию на таком устройстве можно для диагностики:
Нарушений со стороны внутренних органов.
Но отличий будет мало. Значение напряжения поля в 3 Тл играет роль только при диагностике тонких отклонений со стороны ЦНС (например, при эпилепсии) и в ряде других случаев.
Аппараты в 3 Тл более опасны для пациентов с металлическими имплантатами, клипсами, пластинами в организме. Без достаточной защиты исследование вредно для слуха из-за уровня звука. Кроме того, высокопольный томографы лучше реагируют на шумы, артефакты. Из-за этого картинка может получиться смазанной. Это осложнит задачу врача при расшифровке результатов.
Какую мощность МРТ выбрать?
На каком аппарате нужно делать МРТ — зависит от клинического случая. Высокое напряжение магнитного поля не означает, что томограф лучше или хуже. Все зависит от цели исследования. Возможны три стратегии.
Пройти исследование на низкопольном оборудовании. Если исследование дало основание для подозрений, выявило патологию — уточнить ее характер на высокопольном устройстве.
Пройти обследование на высокопольном аппарате с первого же раза.
Пройти томографию на высокопольном томографе в 3 Тл становится лучшим решением при заболеваниях вроде эпилепсии. Врачу будет проще расшифровать результаты и поставить диагноз.
Выбор остается за пациентом. В каждом конкретном случае не лишним будет уточнить мнение своего врача.
Электронейромиография (ЭНМГ). Электромиография в Москве
Наша клиника специализируется в области неврологии, мы выполняем электронейромиографию. Мы располагаем грамотными специалистами и современным оборудованием: это электронейромиограф, транскраниальный магнитный стимулятор, оборудование для исследования вызванных потенциалов и т.д. Обычно у нас можно сделать электромиографию 7 дней в неделю, включая субботу и воскресенье. Вы получите на руки результаты ЭНМГ и описание их врачом. Официальное направление не обязательно.
Электронейромиография (ЭНМГ) – исследование показателей электрической активности нервов и мышц в ответ на их электрическую или магнитную стимуляцию.
Мы проводим практически все основные методики электронейромиографии, (ЭНМГ, игольчатая ЭМГ, ТМС), в т.ч. в диагностически сложных и нестандартных случаях. Мы выполняем ряд методик электромиографии, которые позволяют оценить различные функции различных двигательных и чувствительных нервов. К вашим услугам группа опытных неврологов, в т.ч. невролог-иммунолог.
По сути электронейромиография (ЭНМГ), электромиография и миография – это синонимичные названия одной и той же группы диагностических исследований. Это исследования электрических потенциалов нервов и мышц с использованием различных способов стимуляции. Способ стимуляции (слабый электрический разряд, электромагнитное поле и др.) мы выберем в зависимости от того, какую проблему необходимо найти или исключить. Очень важно, чтобы мы понимали суть Вашей проблемы и цель исследования, поэтому обязательно возьмите с собой результаты всех ранее выполненных исследований: МРТ, КТ, ЭНМГ, анализы, направления и заключения специалистов и т.п., если они были выполнены.
Просто сделать ЭНМГ недостаточно: результаты миографии просчитываются, интерпретируются и описываются врачом сразу же после исследования. На руки Вы получите подробный протокол исследования с результатами измерений и описанием врача. Все расчеты и описания уже включены в цену ЭНМГ.
Стоимость электромиографии. Цена миографии зависит от методики исследования. Объем и, соответственно, цену ЭНМГ во многих случаях можно сократить, выбрав наиболее подходящую методику исследования, а методик мы используем довольно много. Поэтому собираясь к нам в клинику на электромиографию, возьмите, пожалуйста, с собой результаты ранее выполненных исследований, томограмм, анализов, консультаций, если они есть. Это поможет нам выбрать электромиографическую методику, максимально отвечающую поставленной диагностической задаче, и во многих случаях сократить стоимость электромиографии.
Электромиография верхних и нижних конечностей
Электромиографию верхних и нижних конечностей мы предлагаем, в основном, при полинейропатии различного происхождения, повреждении и сдавлении нервов. ЭНМГ в этих случаях помогает определить причину и место повреждения, сдавления или воспаления нервов рук и ног. В зависимости от задачи электронейромиографии, мы можем предложить Вам миографию только верхних или нижних конечностей или совместное исследование верхнего и нижнего пояса (т.е. миография верхних и нижних конечностей одним исследованием); цена на электромиографию каждого пояса в этом случае будет ниже.

Электромиография срединного, лучевого и локтевого нервов, плечевого сплетения. ЭНМГ при синдроме карпального (запястного канала) канала Гийона. ЭНМГ кисти
Нам важно понимать задачу электромиографии: что искать при исследовании и с какой целью. Исследование будет более точным, если Вы возьмете с собой в клинику результаты ранее выполненных исследований, консультаций, снимки и т.п.
ЭНМГ, ЭМГ срединного, лучевого, локтевого нервов. Электронейромиография 
Как проводится ЭНМГ лицевого и тройничного нервов:
Далее на результаты электромиографии тройничного и лицевого нервов Ваш лечащий врач будет опираться при уточнении диагноза и подборе лечения.
Электромиография лицевого нерва. Лицевой нерв иннервирует мышцы лица, мимическую мускулатуру. Поэтому состояние лицевого нерва можно оценить тремя основными электронейромиографическими способами:
Электромиография мышц лица, мимических мышц. ЭНМГ мышц лица мы проводим для диагностики причин пареза или паралича мышц лица, лицевого гемиспазма, синкинезии, спазма (фасцикуляция, фибрилляция) мимических мышц. Миография мышц лица поможет определить причину заболевания, степень разрушения лицевого нерва, наличие/отсутствие улучшения, прогноз заболевания и показания к хирургическому лечению при болезнях лицевого нерва. Существует несколько методик ЭНМГ мимических мышц. Мы предложим Вам методику наиболее соответствующую цели исследования именно в Вашем случае. По возможности берите с собой на исследование результаты всех ранее проведенных исследований и консультаций: они могут нам понадобиться для правильного проведения электромиографии мимических мышц и достоверной интерпретации результатов ЭНМГ, оценки изменений от предыдущего исследования.
Электронейромиография жевательных мышц и миография моторной порции тройничного нерва. В составе тройничного нерва есть пучок нервных волокон, включающих жевательные мышцы. Эти нервные волокна передают возбуждение из мозга к жевательной мускулатуре и носят название «моторная порция тройничного нерва». Миография жевательных мышц и моторной порции тройничного нерва дает информацию, необходимую для правильной диагностики и лечения болезней тройничного нерва, дисфункции височно-нижнечелюстных суставов, мышечных болей лица (миофасциальный болевой синдром лица, атипичная лицевая боль), нарушений функции жевательных мышц. Наше оборудование позволяет выполнить миографию жевательных мышц с помощью поверхностных или игольчатых электродов.
Декремент-тест при миастении. ЭМГ при миастении. Исследование нервно- мышечной передачи
«Декремент-тест». Основная проблема при миастении – это торможение передачи возбуждения с нервов на мышцы. Отсюда обратимая миастеническая слабость мышц различных групп. Соответственно и ЭМГ – диагностика миастении строится на исследовании передачи возбуждения с нервов на мышцы. Декремент-тест – это удобный и достаточно достоверный вариант исследования нервно-мышечной передачи при подозрении на миастению. При проведении декремент-теста мы руководствуемся общепринятыми международными стандартами, т.е. обычно исследуем 5 мышц. Каждая исследуемая мышца подвергается ритмической стимуляции (т.е. совершает искусственно вызванные сокращения), при этом мы регистрируем электрические характеристики ответов мышцы на стимулы. Декремент – это характерное для миастении постепенное снижение интенсивности ответов мышцы в ответ на ее ритмическую стимуляцию. Наличие клинически значимого декремента обычно говорит о нарушении нервно-мышечной передачи: миастении гравис или миастеническом синдроме.
Прозериновая проба или прозериновый тест. Прозерин – лекарственный препарат, одним из эффектов которого является обратимое улучшение нервно-мышечной передачи. В сомнительных случаях диагностики миастении мы используем прозерин для проведения теста. Прозериновый тест (прозериновая проба) заключается в следующем:
Симптомы миастении
Чаще всего миастения начинается со слабости глазных мышц: возникает опущение век и/или двоение предметов при попытке сфокусироваться на них. Позже возникает и слабость в конечностях, проблемы с выполнением повседневных дел из-за невозможности поднять и удерживать в определенном положении руки, подниматься по лестнице или поднимать предметы. В тяжелых случаях наблюдается утяжеление уже имеющихся симптомов миастении, к которым присоединяются проблемы с глотанием, выговариванием некоторых звуков, заброс пищи в нос во время глотания.
Мы рекомендуем пройти обследование на предмет миастении при возникновении таких симптомов для того, что бы предотвратить дальнейшее развитие заболевания.
Дифференциальный диагноз между миастенией, паранеопластическим миастеническим синдромом, миопатией, полинейропатией
Миастения – лишь одна из возможных причин слабости мышц. Задача установить истинную причину слабости мышц встает довольно часто. Обычный дифференциально-диагностический ряд в таких случаях это:
В этом случае мы проводим ряд электромиографических исследований различными методиками. Методики ЭМГ выбираем исходя из клинической картины заболевания: для выявления полинейропатии, миастении, миопатии или миелопатии соответственно. Рекомендуем в этих случаях также получить консультацию невролога (невролога-иммунолога) в нашей клинике и провести некоторые лабораторные исследования. Данные анализов, осмотра неврологом и результаты ЭМГ дополняют и конкретизируют друг друга, помогают точно установить причину мышечной слабости и найти правильный путь лечения.
Что именно из лабораторных исследований при мышечной слабости мы можем выполнить:
Стимуляционная электромиография. Диагностика туннельных синдромов, полинейропатии, мононевропатии
С помощью стимуляционной электромиографии мы можем достоверно диагностировать нарушения проведения импульсов по нервам при различных заболеваниях, при планировании хирургических операций на нервах рук и ног.
Стимуляционная электромиография – это метод исследования периферических нервов рук, ног или лица. При стимуляционной ЭНМГ исследуется ответ мышц на электрическую стимуляцию нерва на разных уровнях, начиная от его выхода из позвоночника и далее по его ходу в руке, ноге или системе лицевого нерва.
 |  |
| Стимуляционная электромиография верхних конечностей, электронейромиография (ЭНМГ) верхних конечностей / ЭМГ рук | |
Таким образом, мы можем точно диагностировать повреждения и болезни нервных волокон и их состояние после травмы или же неудачной операции, когда нерв может попасть в рубец или быть перерезан. Данное исследование является информативным при туннельном синдроме, при котором мы рекомендуем дополнительно провести игольчатую электромиографию, чтобы посмотреть, есть ли тенденция нерва к восстановлению, что важно при принятии решения о проведении операции. Благодаря исследованию, мы сможем увидеть повышение сопротивления прохождению нервного импульса, которое может развиться вследствие нейроинфеций, нарушений обмена веществ из-за сахарного диабета или отравлении токсическими веществами, в том числе алкоголем.
Игольчатая миография / Игольчатая электромиография / Игольчатая ЭМГ / Игольчатая ЭНМГ
Игольчатая электромиография (ЭМГ) – одна из лучших методик исследования нервов и мышечного аппарата на сегодняшний день. Игольчатая ЭМГ используется для диагностики состояния самих мышц, и тех нервов, которые проводят к мышцам сигнал от головного и спинного мозга. Для проведения исследования, доктор вводит в исследуемую мышцу тонкую стерильную иглу – электрод (мы используем одноразовые иглы), с помощью которого измеряется электрический мышечный потенциал. Мышечный электрический потенциал отклоняется от нормы при заболевании центральной нервной системы и нервов верхних и нижних конечностей.
По биоэлектрической активности мышцы мы можем диагностировать наличие заболеваний мышц (миопатий различной природы), бокового амиотрофического склероза, полимиозита и других ревматических поражений мышц, посмотреть тенденцию к восстановлению поврежденных нервов, определить, где находится проблема – на уровне периферического нерва или нервных клеток спинного мозга, оценить ее характер и даже определить наличие/отсутствие воспалительного процесса. Игольчатая электромиография играет очень важную роль в решении вопроса о целесообразности проведения операции по восстановлению периферического нерва, т.к. с помощью этого исследования мы поймем, есть ли реиннервация (восстановление проводимости нерва) или этот нерв полностью погиб.
Электромиография с транскраниальной магнитной стимуляцией
Транскраниальная магнитная стимуляция мозга – метод измерения проводимости нисходящих нервных путей, проводящих импульсы от головного мозга к рукам и ногам.
Как проводится электромиография с ТМС. С помощью специальной магнитной катушки, доктор подает импульс на кору головного мозга (катушка просто прикладывается к голове). В мозгу магнитный импульс преобразуется в электрический, который, в свою очередь, проходит от коры мозга до периферических нервов в конечностях, где и регистрируется прибором. По скорости проведения этого импульса и различным дополнительным параметрам можно точно определить, есть ли блок проведения на уровне спинного или головного мозга.
Основные показания к ЭНМГ с транскраниальной магнитной стимуляцией. ТМС применяется, в основном, для диагностики нарушений функций верхних и нижних конечностей, например, ходьбы. Тут очень важно отличить паралич мышц (поражение нерва, иннервирующего мышцу) от заболевания мышц (поражение самих мышечных клеток от токсического воздействия, травмы и т.д.). Мы рекомендуем этот метод исследования также для выяснения причины дисфункции мочевого пузыря (задержка мочеиспускания, пропадание позыва к мочеиспусканию), так как с помощью транскраниальной магнитной стимуляции можно понять, является ли причиной дисфункции мочевого пузыря нарушение проведения импульса по спинному мозгу или имеется причина иного характера.