гастрэктомия что это такое
Гастрэктомия
Гастрэктомия – основная операция для лечения рака желудка. Она предполагает хирургическое удаление органа вместе с окружающей клетчаткой и лимфоузлами. В основном операция применяется для лечения рака желудка. Она может быть выполнена на любой стадии, кроме четвертой, на которой появляются отдаленные метастазы.
Показания
Гастрэктомия – не единственная операция по лечению рака желудка. Возможны и другие варианты лечения: на ранних стадиях проводят эндоскопическую резекцию слизистой оболочки, а при небольших, неагрессивных опухолях, особенно располагающихся в антральном отделе, желудок может быть удален не полностью, а частично.
Обычно гастрэктомия проводится при крупных новообразованиях, а также при агрессивных и расположенных в верхней части желудка опухолях.
Хирургическое лечение рака желудка показано всем пациентам, за исключением случаев появления отдаленных метастазов. Даже если опухоль распространилась на соседние органы, гастрэктомия всё ещё возможна. Но в этом случае удаления одного только желудка недостаточно: проводятся комбинированные операции – гастрэктомия дополняется резекцией печени, поджелудочной железы, кишечника, диафрагмы.
Как проводится операция
Обычно операция выполняется через большой разрез на животе (лапаротомия). Изредка используется лапароскопия. Хотя операция через короткие разрезы менее травматичная, пока что нет убедительных доказательств, что она способна обеспечить аналогичные показатели выживаемости пациентов.
Врач удаляет желудок, пересекая его на расстоянии около 5 см от опухоли. При агрессивных типах рака отступ увеличивают до 7 см. Желудок удаляют вместе с большим и малым сальником, клетчаткой и лимфоузлами. Сразу после вмешательства выполняется гистологическое исследование материала, чтобы убедиться в отсутствии раковых клеток на границе удаленной ткани.
Кандидат медицинских наук
Опыт работы: Более 19 лет
Операция всегда дополняется лимфодиссекцией. Количество удаляемых лимфоузлов зависит от стадии патологии, величины и расположения опухоли. Обычно чем больше узлов удаляет врач, тем лучше показатели выживаемости пациентов. Но хирург удаляет только лимфоузлы первого и второго порядка. Узлы третьего порядка считаются отдаленными. Их удаление повышает риск осложнений, но не увеличивает выживаемость пациентов.
Реконструкция желудка
После удаления желудка у пациента должна сохраняться возможность самостоятельного питания. Для этого проводится реконструктивный этап онкологической операции.
В литературе описано более 70 способов реконструкции после гастрэктомии. Все методы восстановления непрерывности пищеварительного тракта делят на две группы: с сохранением или без сохранения пассажа по двенадцатиперстной кишке. Кроме того, пластика может быть выполнена без резервуара или с резервуаром, который обычно формируют из сдвоенного сегмента тонкой кишки.
В клинике НАКФФ предпочтение отдается хирургическим операциям с сохранением пассажа по двенадцатиперстной кишке, с резервуаром. Они обеспечивают лучшее качество жизни пациентов после гастрэктомии, снижают риск рефлюкса, демпинг-синдрома, дисфагии и других симптомов.
Гастрэктомия: что должен знать пациент?
Гастрэктомия: что должен знать пациент?
Кратко о гастрэктомии
Общепризнанный смысл медицинского термина “гастрэктомия” заключается в абсолютном удалении мышечного пищеварительного органа, обоих сальников, а также регионарных лимфатических узлов, по которым происходит лимфатический отток от желудка и соседних органов.
Гастрэктомия, называемая также экстирпацией желудка, во всех случаях заканчивается непосредственным соединением кардиального отдела пищевода с тонким кишечником.
После проведения данной операции пациент полностью лишается органа, предназначенного для механической и химической переработки пищи, что способствует существенному снижению качества жизни в случае несоблюдения рекомендаций врача-хирурга.
Последствия гастрэктомии
Как минимизировать последствия операции гастрэктомии
Профессионалы разработали ряд специализированных диет, отвечающих необходимым требованиям, и щадящих режимов питания, способствующих профилактике вышеперечисленных осложнений. Соблюдение предписаний специалиста способствует значительному снижению риска развития неблагоприятных последствий, ассоциированных с экстирпацией желудка.
Диета
Реабилитация
Проблема на пути реабилитации после гастрэктомии
Проблемой некоторых больных, напротив, становится нежелание придерживаться необходимого рациона питания, который приводит к нарушению моторики кишечника и малокровию. Это также становится проблемой на пути к полному выздоровлению.
Пути решения проблемы
Важная роль в реабилитации больных отводится их родственникам, призванным оказать помощь пациентам в профилактике вышеперечисленных осложнений. Основным методом воздействия, доступным родственникам, считается доброжелательная беседа. Основная ее цель заключается в разъяснении больному с неустойчивой психикой, имеющей место после серьезного оперативного вмешательства, необходимости соблюдения режима питания и прохождения ежегодного эндоскопического исследования.
Компания «Русский доктор» поможет подобрать современную клинику гастроэнтерологии и грамотного хирурга в Москве или в других городах России по доступным ценам.
Резекция желудка для похудения
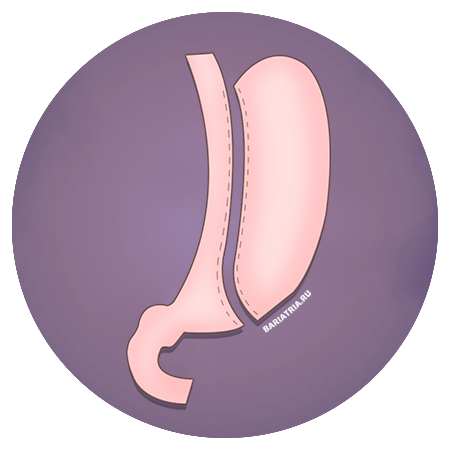
Резекция желудка (или рукавная гастропластика, рукавная резекция желудка, «слив»-резекция желудка) — это особый вид бариатрической хирургической операции, при которой большая часть желудка удаляется (резецируется). В результате он становится похож на трубку или рукав, поэтому операция и называется «рукавной» или «трубчатой» резекцией.
Резекция затрагивает около 75% поверхности органа, соответственно уменьшается объем потребляемой пищи до 100мл за прием. Однако при этом сохраняются основные «рабочие» части желудка — кардиальный сфинктер и привратник, то есть функциональность желудка не изменяется, он работает так же, как до операции.
Еще одно важное преимущество данного вида хирургического вмешательства — это удаление той части желудка, в которой вырабатывается гормон, стимулирующий аппетит — грелин. После операции человек не испытывает чувство голода, перестает переедать.
Узнать полную цену операции рукавной резекции в Москве для уменьшения желудка и похудения можно после оценки имеющихся показаний и противопоказаний. Ориентировочная стоимость указана в таблице ниже.
Почему стоит сделать операцию по резекции желудка в ФНКЦ ФМБА?
ФНКЦ ФМБА — одна из ведущих многопрофильных клиник России, где можно пройти все необходимые предоперационные и послеоперационные обследования, чем значительно сэкономить время и средства. Благодаря комплексному подходу, в клинике доступна оптимальная цена на операцию по уменьшению желудка в Москве.
С 2011 года в отделении бариатрической хирургии ФНКЦ ФМБА России проводятся операции пациентам с высоким индексом массы тела. Многолетний опыт борьбы с ожирением позволил нам:
В зависимости от программы, минимум в течение года после операции пациентам ФНКЦ ФМБА доступны консультации бариатрического хирурга и врачей других специальностей, которые облегчают прохождение реабилитационного периода. К данной программе также могут подключиться пациенты, перенесшие резекцию желудка в других клиниках.
Показания к резекции желудка
Резекция желудка проводится лапароскопическим методом и считается одной из основных методик хирургического снижения веса. Показания к этому способу:
Какого эффекта можно ожидать после продольной резекции желудка?
Снижение массы тела после продольной резекции желудка начинается непосредственно после операции. Небольшой объем желудка позволяет сразу сократить количество съедаемой пищи. Быстрое снижение веса положительно влияет на психологический настрой пациента, решившего уменьшить размер желудка. Операция дает стабильный долгосрочный эффект: потеря массы тела составит около 60-70% от избыточной массы тела.
Из-за уменьшенного потребления пищи нормализуются показатели глюкозы, липидов крови, стабилизируется уровень холестерина. Это позволяет снизить риск развития атеросклеротических изменений в сосудах, сахарного диабета, у пациентов, у которых еще нет данных заболеваний.
Подготовка к операции
Данный этап не отличается от предоперационных обследований и режима подготовки к другим бариатрическим операциям. Подготовка включает:
Реабилитация после резекции
В первые дни возможно появление болей в области разрезов. При необходимости врач может назначить обезболивающий препарат в виде инъекций.
Вечером после операции разрешается сидеть в кровати и ходить по палате. Ранняя активизация необходима, чтобы не формировался застой крови в венах ног и активнее расправлялись легкие при дыхании. Эти простые действия значительно снижают риск послеоперационных тромбоэмболических осложнений и пневмонии. Со второго дня пациенту рекомендуется двигаться больше – ходить по отделению, а в теплое время года и в хорошую погоду выходить на территорию клиники в сопровождении родственников.
В первые сутки после операции разрешается пить малыми глотками. На следующий день будет проведено рентгенологическое исследование резецированного желудка, и только после этого будет решен вопрос о приеме жидкой пищи: протеиновые коктейли, бульон.
Перед выпиской (как правило, на 3-4 день) даются индивидуальные рекомендации по питанию, физической активности, уходу за швами. Затем необходимо пройти контрольные осмотры и консультации в соответствии с программой «Послеоперационное обследование бариатрического пациента». Узнать больше о программе вы можете у наших специалистов по телефону.
Лапароскопическая гастрэктомия: удаление желудка
Автор:
Рецензент:
Хирург, проктолог, сосудистый хирург
Операция по удалению желудка: показания и особенности проведения
Резекция желудка – операция с иссечением пораженной части органа с дальнейшим восстановлением целостности пищеварительной системы. Оперативное вмешательство проводится при возникновении таких опасных заболеваний, как опухоли. Тяжелая степень язвенной болезни – серьезное показание для проведения лапароскопической резекции желудка. Операция проводится под общим наркозом. Ее продолжительность – от полутора до трех часов. Продольная резекция желудка назначается пациентам с высокой степенью ожирения. Такая операция используется для уменьшения объема органа.
Виды резекции желудка:
Решение в данном вопросе принимает врач, учитывая показания и расположение патологии.
Что нужно знать об гастрэктомии
Гастроэктомия – хирургическая операция с полным удалением желудка и наложением пищеводно-кишечного анастомоза.
Показания для гастрэктомии:
Учитывая возможную кровопотерю, длительный наркоз и большой объем вмешательства у операции по удалению желудка, выделяют определенные противопоказания. Тяжелое состояние больного, рак с множественными метастазами, декомпенсация со стороны сердечно-сосудистой системы и легких, проблемы со свертываемостью крови – основные из них.
Важно: подготовка к данной операции требует тщательнейшего обследования пациента, включая лечение сопутствующих заболеваний.
Принимая к сведению серьезность операции, стоит отметить, что риск возникновения осложнений довольно велик. Из наиболее вероятных последствий гастрэктомии следует выделить анемию, потерю веса, кровотечение, рецидив опухоли и рефлюкс-эзофагит.
Операция по удалению желудка: подготовка
Перед плановой операцией больному предстоит консультация ряда специалистов, включая терапевта, эндокринолога, кардиолога и т.д. При наличии хронических заболеваний специалисты откорректируют схему лечения, что позволит безопасно перенести как саму операцию, так и наркоз. Лечением осложнений после резекции желудка занимается врач.
Кроме того, перед операцией пациенту необходимо сделать общий анализ крови и биохимию, анализ мочи, флюорографию и ЭКГ, УЗИ брюшной полости, МРТ пораженного участка и фиброгастроскопию с биопсией.
На нашем сайте https://www.dobrobut.com/ представлена полная информация по теме. Позвонив по вышеуказанным номерам, вы сможете записаться на консультацию и при необходимости пройти полный курс обследования.
Лапароскопическая резекция желудка: ход операции
Учитывая тот факт, что операция в большинстве случаев проводится при онкологии, рассмотрим именно этот вариант.
Операция по удалению желудка осуществляется под общим наркозом. Средняя продолжительность – от двух до пяти часов. На время ее проведения больному вводят мочевой катетер.
После введения пациента в наркоз хирург производится довольно большой разрез (для лучшего обзора и удаления пораженной области) и осматривает органы. При гастрэктомии удаляется желудок в полном объеме, его связки, оба сальника, жировая клетчатка и лимфоузлы. В некоторых случаях может быть произведена резекция поджелудочной, печени и селезенки. Следующий этап – воссоединение тонкого кишечника с пищеводом.
Эта операция считается особо травматичной с высоким риском развития осложнений. Боли после удаления желудка, как правило, проходят в течение месяца.
Последствия гастрэктомии
Рефлюкс-эзофагит – воспаление пищевода при забросе в него содержимого кишечника. Проявляется болями различной интенсивности, изжогой и тошнотой.
Анемия связана с возможным кровотечением во время операции и как следствие низким гемоглобином.
Проявлениями демпинг-синдрома являются потливость, головокружение и тахикардия. Иногда наблюдается однократная рвота после еды. В этом случае очень важно соблюдение диеты после удаления желудка.
Особенности послеоперационного периода
В первые сутки есть и пить категорически запрещено. По истечению двух суток больному предлагают небольшое количество воды и жидкой пищи. Если все прошло благополучно и кишечник начал функционировать, рацион постепенно расширяют. Рекомендованы жидкие супы, каша-размазня и протертые блюда. Есть можно небольшими порциями 6-8 раз в день. Для регулирования роботы кишечника рекомендованы чернослив, вареная свекла и кисломолочные продукты. Реабилитации после удаления желудка стоит уделить особое внимание.
Прогноз после операции по удалению желудка
Продолжительность жизни после удаления желудка во многом зависит от причины, повлекшей за собой операцию, общего состояния больного, наличия или отсутствия осложнений, рецидива и т.д. Не стоит скрывать, что пациенту предстоит приложить максимум усилий для поддержания организма в послеоперационный период. Большое значение имеет выполнение рекомендаций врача и соблюдение диеты. На вопрос «сколько живут после удаления желудка?» нет однозначного ответа.
Инвалидность. В 95% случаях больные после гастрэктомии получают І или ІІ группы инвалидности.
В заключении необходимо напомнить о том, что после такой серьезной операции пациенту нужно поддерживать с врачом тесный контакт. Консультации, обследование, профилактические мероприятия помогут поддержать ваше здоровье.
Наш медицинский центр оказывает услуги по сопровождению больных, перенесших серьезные хирургические операции. Квалифицированные врачи ответят на все ваши вопросы и помогут разобраться в непонятных ситуациях. Приходите в любое время и звоните по вышеуказанным номерам – мы знаем, как вам помочь.
Рукавная гастропластика (резекция желудка)
РУКАВНАЯ ГАСТРОПЛАСТИКА
Продольная резекция желудка, Laparoscopic Sleeve Gastrectomy
Современная бариатрическая операция рукавная гастропластика (она же продольная резекция желудка) приобрела широкую популярность в начале 2000-х в Европе, а затем и во всем Мире. Сравнительная простота исполнения и высокая эффективность этого вмешательства, позволила большому количеству клиник, даже не имеющих значительного опыта в бариатрической хирургии, внедрить методику в свою практику, что привело к взрывному росту количества таких процедур.
За сравнительно короткий срок, удельный вес рукавной гастропластики в структуре бариатрических операций возрос необычайно, и в 2011 году даже перевалил за 50% всего объема бариатрической помощи в Мире.
Мы выполняем Рукавную гастропластику с 2006 года и на сегодняшний день нами сделаны тысячи таких операций. За прошедшие годы наша техника выполнения данной операции претерпела многочисленные модификации и улучшения. По мере появления новой информации о результатах и отдаленных осложнениях Рукавной гастропластики происходила и наша эволюция хирургической профилактики этих осложнений.
На сегодняшний день последствия этой операции считаются достаточно изученными, и Рукавная гастропластика прочно заняла свою «нишу» в хирургии лишнего веса, хотя справедливости ради следует заметить, что эта «ниша» неуклонно сужается.
РЕЗУЛЬТАТИВНОСТЬ РУКАВНОЙ ГАСТРОПЛАСТИКИ:
Рукавная гастропластика относится к операциям с пожизненной эффективностью и в среднем позволяет пациенту потерять 70-80% от избыточной массы тела. Например, при росте 170см и весе 170кг лишний вес составляет 100кг, можно рассчитывать на потерю пациентом 70-80 кг веса.
Однако необходимо помнить, что при снижении веса энергетические затраты организма резко снижаются, а к затрудненной проходимости желудка постепенно происходит привыкание. По этой причине, если пациент не соблюдает рекомендации и переходит на питание жидкими калорийными продуктами, значительная часть потерянного веса может вернуться.
ПРИНЦИП ДЕЙСТВИЯ:
Рукавная гастропластика (операция Слив) является исключительно рестриктивной, то есть создающей препятствие для прохождения пищи. Благодаря особым рецепторам, расположенным в пищеводе и реагирующим на повышение давления (барорецепторы), при задержке пищи в процессе прохождения ее через узкую (1,5-2см в диаметре) желудочную трубку, центр насыщения мозга получает сигнал: «желудок заполнен»!
В отличие от бандажирования желудка, пища не «застревает» над локальным сужением, а под воздействием перистальтики пищевода медленно движется по узкому желудочному «рукаву» и затем попадает в сохраненный антральный (нижний) отдел желудка. Далее пища порциями, через привратник, проходит в двенадцатиперстную кишку. Такой механизм задержки пищи является значительно более комфортным для пациента и обеспечивает более высокое качество жизни, чем при бандажировании желудка.
СУТЬ ОПЕРАЦИИ:
Операция проводится под общим обезболиванием (наркозом) лапароскопическим доступом (без разрезов). В ходе операции пересекается (мобилизуется) вся связка по левой стороне желудка вплоть до диафрагмы.
В просвет желудка через рот вводится специальный калибровочный зонд диаметром 1,5 см, который будет шаблоном при пересечении желудка. Далее, при помощи специального сшивающего аппарата, желудок разделяется на две неравные части: на так называемую желудочную трубку – остающаяся узкая часть желудка, формируемая вокруг калибровочного зонда, и большую удаляемую часть, которая составляет около 90% его первоначального объема.
Резецированная часть желудка удаляется из брюшной полости через один из инструментальных проколов передней брюшной стенки.
Запись на консультацию +7(495) 414-24-02
Вы можете просто позвонить, заполнить форму, отправить E-mail, мы подберем удобные для Вас время и способ консультации!
ОСОБЕННОСТИ ОПЕРАЦИИ СЛИВ В НАШИХ РУКАХ:
За долгий период использования нами рукавной гастропластики мы выработали оригинальную методику выполнения этой процедуры. Важнейшее значение мы придаем созданию равномерной желудочной трубки точно по внутреннему шаблону. Желудок не должен иметь сужений и расширений в противном случае может развиваться непроходимость и (или) дилатация части желудка над сужением. Оба эти осложнения требуют повторной операции или специальных эндоскопических процедур.
Мы также избегаем резекции пищевода (распространенная ошибка) в его абдоминальной части, что является профилактикой несостоятельности скрепочного шва в типичном месте. Кроме того, мы стремимся оставить как можно меньше желудка в нижней его части, тем самым увеличивая протяженность желудочной трубки и сокращая остаточный объем.
В ходе операции мы обязательно ликвидируем грыжу пищеводного отверстия диафрагмы, которая встречается у полных людей довольно часто и может в дальнейшем послужить как причиной несостоятельности шва, так и причиной формирования рефлюкса (заброса) кислого желудочного содержимого в пищевод. Даже при малейшем подозрении на возможность формирования грыжи диафрагмы в послеоперационном периоде, мы накладываем в этой зоне специальные профилактические швы.
Если после пересечения желудка, мы обнаруживаем, что сформированная желудочная трубка не лежит ровно, а образует складки и изгибы, мы обязательно проводим ее фиксацию швами к желудочно-сальниковой связке – это необходимо для предотвращения функциональной непроходимости желудка в послеоперационном периоде.
Поскольку в ходе операции на остающейся части желудка формируется вертикальный шов длинной около 30 см, возникает риск развития кровотечения их этого шва в раннем послеоперационном периоде. Для профилактики этого осложнения, мы проводим прицельную поверхностную коагуляцию всей линии скрепочного шва, специальным биполярным электрокаутером. Эта процедура снижает риск послеоперационного кровотечения в 10 раз.
ПОКАЗАНИЯ К ОПЕРАЦИИ РУКАВНАЯ ГАСТРОПЛАСТИКА:
Формально эта операция имеет те же показания что и другие бариатрические вмешательства. То есть можно предлагать ее пациентам, индекс массы тела (ИМТ) которых превышает 35кг/м 2 при наличии заболеваний, связанных с ожирением, или при ИМТ 40 кг/м 2 даже без таковых. В последнее время мы стараемся не делать гастропластику пациентам, ИМТ которых превышает 50 кг/м 2 поскольку им трудно удерживать вес в сниженном состоянии без дополнительного отключения тонкой кишки. Отдельно рассматривается выполнение этого вмешательства пациентам, страдающим нервной булимией, поскольку после гастропластики пациент не может искусственно вызвать у себя рвоту.
ПРЕИМУЩЕСТВА РУКАВНОЙ ГАСТРОПЛАСТИКИ:
Когда операция была предложена, казалось, что найден идеальный вариант бариатрической операции, но по мере накопления опыта практически все ее преимущества были поставлены под сомнение, и на сегодняшний день мы можем говорить о преимуществах этой операции лишь в отношении бандажирования желудка.
Пожизненная операция, при нормальном течении не требующая реконструкций.
Нет инородных тел в организме.
Сохранен привратник (клапан на выходе из желудка).
Нет мальабсорбции (уменьшения всасывания витаминов в тонкой кишке).
Вместе с частью желудка, удаляется зона, продуцирующая Грелин (гормон голода) (влияние этого фактора на снижение веса не доказано).
Относительная техническая простота операции (важно скорее для хирурга, чем для пациента).
НЕДОСТАТКИ И РИСКИ РУКАВНОЙ ГАСТРОПЛАСТИКИ:
Общехирургические риски – проблемы которые могут возникнуть в ходе операции и сразу после нее. К таким рискам в первую очередь следует отнести развитие несостоятельности аппаратного шва желудка (около 1% всех операций), развитие послеоперационного кровотечения из линии шва (2-3% все операций), тромбоз вен брыжейки тонкой кишки (около 0,1% всех операций). Тромбоз или эмболия легочных сосудов. Любое их этих осложнений требует немедленной повторной операции. Мы имеем большой опыт лечения любых осложнений, но все зависит от того, насколько быстро мы отреагируем на симптомы развития осложнений. По этой причине, мы просим наших пациентов не уезжать из Москвы еще примерно 5 дней после выписки из стационара. Этот «страховочный период» позволяет пациенту оперативно вернуться в клинику для проведения экстренной операции.
Высокая (по разным данным от 25 до 50%) вероятность развития грыжи пищеводного отверстия диафрагмы, и как следствия заброса кислого желудочного содержимого в пищевод (рефлюкс). Это осложнение развивается по причине удаления большей части фиксирующих желудок связок и увеличения его мобильности. Сокращаясь, пищевод может затянуть часть узкой желудочной трубки наверх в средостение. Вследствие пересечения части мышечных волокон, образующих пищеводный клапан, а также вследствие появления грыжи и рефлюкса, может развиваться хроническое воспаление пищевода. При длительном существовании такое воспаление может вызывать перерождение клеток слизистой оболочки по типу «пищевода Баррета». Такое осложнение требует обязательного хирургического лечения, которое заключается в низведении желудка в его физиологическое положение, зашивании расширенного отверстия в диафрагме, фиксации стенок пищевода к диафрагме, а также, для профилактики рецидива грыжи может быть имплантирована специальная коллагеновая сетка.
Существует вероятность формирования функциональной непроходимости оперированного желудка, вследствие его перегиба или перекручивания. Как уже отмечалось выше, связочный аппарат желудка в ходе его резекции в значительной степени удаляется, что может, кроме формирования грыжи пищеводного отверстия диафрагмы, приводить также и к деформации желудочной трубки с развитием частичной непроходимости желудка. Такое осложнение вызывает сильную изжогу, воспаление слизистой пищевода и необходимость корригирующей операции, в ходе которой желудочная трубка расправляется и фиксируется швами в правильном положении. При невозможности надежной фиксации желудка, операция переделывается в желудочное шунтирование. То есть желудочная трубка пересекается в нижней трети, расправляется. Натягивается книзу и фиксируется путем соединения (анастомоза) с тонкой кишкой.
Примерно у 15% пациентов, через год после Рукавной гастропластики может сформироваться дефицит витамина В12. Дело в том, что в удаляемой части желудка находится зона ответственная за выработку так называемого «внутреннего фактора Касла», который в свою очередь обеспечивает всасывание витамина В12 в тонкой кишке. Если такой дефицит формируется, приходится вводить витамин В12 либо непосредственно в кровь путем инъекций, либо в виде специальных таблеток для рассасывания во рту. Получаемый с пищей или в виде обычных таблеток витамин В12 в этом случае не всасывается.
Через несколько лет после Рукавной гастропластики может произойти относительное снижение чувствительности рецепторов насыщения располагающихся в пищеводе. Особенно вероятно такое снижение чувствительности у тех пациентов, у которых развивается грыжа пищеводного отверстия диафрагмы и воспаление слизистой пищевода. Поскольку Рукавная гастропластика является исключительно рестриктивной (задерживающей прохождение пищи) операцией, снижение чувствительности рецепторов может привести к увеличению объемов съедаемой пищи. Если при этом пациент еще и нарушает рекомендации и переходит на жидкую высококалорийную пищу, частичный возврат веса становится почти неизбежным. Для борьбы с возвратом веса может использоваться как консервативное лечение – исключение высококалорийных жидких продуктов из рациона, так и хирургическое – операция по ликвидации грыжи, сужение верхнего отдела желудка с установкой коллагеновой сетки, и переделка в желудочное шунтирование.