что нужно чтобы получились двойняшки
ЭКО-двойня: как забеременеть двойняшками с помощью ЭКО
Многие женщины рассматривают рождение двойни при ЭКО как рациональный способ получить сразу двоих детей за одну беременность. Это позволяет сократить время и расходы, скорее выйти на работу, уделить больше времени своей карьере. Однако, в естественных условиях вероятность такого события невысока – всего около 1,5%. Однако, в клиниках экстракорпорального оплодотворения она возрастает до 20-30%. В связи с этим возникает вопрос – как родить двойню с помощью ЭКО и стоит ли вообще это делать?
Как образуется двойня?
В естественном менструальном цикле в организме здоровой женщины образуется 1 здоровая и готовая к оплодотворению яйцеклетка. Таким образом, при обычном половом акте происходит зачатие только 1 эмбриона. Однако, имеются вариации этого процесса:
Естественное оплодотворение – процесс неуправляемый. Родители не могут самостоятельно контролировать количество созревших яйцеклеток за 1 менструальный цикл, слияние половых клеток или деление зиготы. Поэтому естественное появление многоплодной беременности носит случайный характер и шансы зачать двойню малы.
Многоплодная беременность: плюсы и минусы
Среди животных данное явление встречается повсеместно. Это обусловлено тем, что в дикой природе большое потомство повышает шансы на выживание популяции. Болезни, жестокая конкуренция, нападение других животных уносит много жизней, и компенсировать эти потери в таких условиях можно только числом. У человека, вследствие его эволюции как разумного вида, развились иные способы защиты потомства. Забота родителей о детях, развитие пренатальной и детской медицины позволяют продолжить род даже при наличии всего одного ребенка в семье.
С точки зрения современной медицины многоплодная беременность является аномалией, но не патологией. Однако, она может вызвать следующие осложнения:
Такие осложнения не обязательно возникают при многоплодной беременности, однако их вероятность существенно возрастает – вплоть до 80-85%. Из-за этого пациентке, беременной двумя или более детьми, требуется специальный уход и регулярное медицинское наблюдение.
Тем не менее, в клиниках экстракорпорального оплодотворения по всему миру сегодня многие пациенты с бесплодием интересуются – можно ли зачать двойню искусственным путем? Такое решение они принимают, исходя из практических соображений:
Нередки случаи, когда в центры экстракорпорального оплодотворения обращаются даже здоровые семейные пары именно с целью зачать двойню. Однако, ЭКО, как правило, используется как метод преодоления бесплодия и такую услугу людям без соответствующего диагноза предоставляет не каждое медицинское учреждение.
Беременность двойней при ЭКО
Чтобы понять, можно ли забеременеть двойней с помощью ЭКО, необходимо разобрать суть экстракорпорального оплодотворения. Эта вспомогательная репродуктивная технология заключается в искусственном зачатии эмбриона вне организма женщины с использованием половых клеток, заранее отобранных у будущих родителей (или доноров). В общем виде она включает следующие этапы:
Именно с последним этапом лечения бесплодия с помощью экстракорпорального оплодотворения связано появление двойни. ЭКО, в отличие от естественного зачатия, процедура управляемая. Врач специально получает сразу несколько яйцеклеток, оплодотворяет их спермой полового партнера или донора в инкубаторе, затем культивирует эмбрионы и выполняет их перенос.
Большое количество эмбрионов необходимо для того, чтобы повысить вероятность наступления беременности, так как при одной попытке ЭКО она составляет в среднем всего 35%. С этой же целью часто выполняется перенос не 1, а 2 и более зародышей – если один из них не имплантируется в эндометрий матки, это может сделать второй. В некоторых случаях успешно закрепляются все перенесенные эмбрионы, что и приводит к многоплодной беременности. При использовании дополнительных методов экстракорпорального оплодотворения (ИКСИ, донорства и т. д.) такая вероятность возрастает до 20-30%.
Многоплодная беременность может возникнуть и без переноса эмбрионов. Например, многие женщины проходят гормональную стимуляцию яичников для получения нескольких яйцеклеток, которые затем помещаются на хранение в криобанк для проведения ЭКО в будущем. Однако, остаточное воздействие гормонов может спровоцировать выработку нескольких яйцеклеток и в последующем менструальном цикле, и после обычного полового акта возможно появление близнецов.
Как избежать беременности двойней ЭКО?
В современной медицине многоплодная беременность все же считается осложненной и несущей серьезные риски для здоровья и матери, и самих детей. Поэтому профильные государственные организации, занимающиеся проблемами репрудоктологии, рекомендуют и даже обязывают по возможности сокращать число переносимых эмбрионов. Например, клиники ЭКО в Москве должны выполнять следующие требования российского законодательства:
Но даже перенос 2 эмбрионов существенно повышает вероятность двойни после ЭКО. Во избежание этого рекомендуется использовать метод селективного переноса 1 зародыша. Суть его заключается в следующем:
В профильном медицинском журнале «New England Journal of Medicine» было опубликовано исследование эффективности селективного и обычного переноса. По его результатам выяснилось, что:
Таким образом, перенос 1 эмбриона, осуществленный с учетом состояния эндометрия матки, практически не уступает по эффективности, но существенно превосходит по безопасности обычную подсадку нескольких зародышей.
В заключение
Итак, экстракорпоральное оплодотворение действительно может увеличить шансы на рождение двойни. Законодательство России позволяет осуществлять медицинским учреждениям перенос 2 (в некоторых случаях – 3) эмбрионов. Иными словами, для того, чтобы родить двойню при ЭКО, есть и медицинские, и юридические возможности.
Поэтому в прайс-листе цен на услуги ЭКО в Москве ни в одной аккредитованной клинике (включая нашу) нельзя найти пункт с целенаправленным оплодотворением сразу 2 эмбрионами. Это подвергает жизнь и здоровье наших клиентов риску, что идет вразрез с медицинской этикой и принципом «не навреди». Как и другие лицензированные медучреждения, мы делаем все возможное, чтобы исключить или уменьшить вероятность возможных осложнений.
Если после ЭКО наступила беременность двойней, нашим приоритетом становится обеспечение нормального вынашивания и родов обоих малышей. Однако при многоплодной беременности, несущей явную и серьезную угрозу жизни матери, мы используем все возможные способы устранения риска, в том числе и ее искусственное прерывание.
Планирование беременности: как зачать близнецов
Абсолютно все пары при планировании беременности имеют определённые предпочтения относительно будущего потомства. Одни хотят мальчика, другие – девочку, а третьи мечтают подарить жизнь сразу нескольким новым людям, то есть родить двойняшек или даже тройняшек. Загвоздка в том, что для человека нормой является одноплодная беременность. Согласно статистике, на каждую 1000 родов только 8 случаев – это рождение близнецов. Как же войти в эту счастливую «восьмёрку», есть ли какие-то методы?
Такие разные близнецы
Для начала проведём различие, чтобы далее не путаться. Близнецы бывают разные:
Как правило, говоря «близнецы» люди имеют в виду именно монозиготных, а дизиготных называют «двойняшками», «тройняшками» и т.д. Искусственно повлиять на рождение первых невозможно: как уже было сказано выше, учёным до сих пор неясно, отчего же всё-таки происходит разделение зиготы. А вот повысить свои шансы на зачатие двойни – вполне вероятно. Итак, как это сделать?
Что может повысить вероятность многоплодной беременности
Безусловно, в первую очередь вероятность зачать двойняшек или тройняшек многократно увеличивается, если у женщины в роду по линии матери были близнецы. Это значит, что скорее всего ей генетически передалась способность к множественной овуляции (то есть в течение одного менструального цикла могут созревать сразу несколько яйцеклеток). Но даже если вы не принадлежите к числу таких счастливиц, отчаиваться не стоит.
Любой репродуктолог подтвердит, что самая высокая вероятность зачать сразу двоих малышей у женщин, не обладающих «близнецовой» генетикой, наблюдается после лечения ановуляторного бесплодия, а также в случаях искусственного оплодотворения. Почему? Для лечения бесплодия применяются гормональные препараты, стимулирующие рост яйцеклеток. Что, опять же, приводит к возможности множественной овуляции. А искусственное оплодотворение предполагает имплантацию в полость матки сразу нескольких оплодотворённых яйцеклеток – это перестраховка, чтобы хотя бы один эмбрион прижился наверняка. И нередко случается, что приживаются два или даже три.
Нет повода для расстройства, если долгожданная беременность окажется обычной одноплодной. Но если всё-таки очень хочется, чтобы деток было двое и они были «как две капли» – родите вслед за первым сразу второго. Как правило, сходство у так называемых «погодок» – братьев и сестёр с разницей в год – просто поразительное, почти как у двойняшек. Кроме того, как показывает статистика, если новая беременность наступает в период кормления грудью, то гораздо больше шансов, что на этот раз будут всё-таки близнецы.
Как зачать двойню
Содержание:
Кому-то вполне достаточно и одного ребенка, а кто-то просто мечтает о том, чтобы в семье появились сразу двое.
Чтобы ответить на вопрос, как зачать двойню или близнецов, нужно разобраться в механизме этих явлений. Разница между близнецами и двойняшками проста: однояйцевые близнецы, похожие друг на друга, как две капли воды, — это дети родившиеся из одной оплодотворенной яйцеклетки, которая делится на две уже после оплодотворения, а двойняшки появляются при одновременном оплодотворении сразу двух яйцеклеток, при этом дети могут быть разного пола и совсем не похожи друг на друга. Надо отметить, что природой заложен механизм, нивелирующий рождение двойни, так как ее сложнее выносить и вырастить. Но существуют различные факторы, способствующие одновременному созреванию двух яйцеклеток, благодаря чему и происходит зачатие двойни. Невозможно спланировать беременность однояйцевых близнецов, так же как невозможно дать стопроцентную гарантию зачатия двойни, но спровоцировать одновременное созревание двух яйцеклеток вполне реально.
Факторы, влияющие на возможность рождения двойни:
наследственность — вероятность зачать двойню выше у тех женщин, в роду которых уже были многоплодные беременности;
излишний вес — замечено, что двойни чаще рождаются именно у полных женщин;
возраст старше 30 лет — организм может провоцировать созревание сразу нескольких фолликулов для повышения вероятности зачатия;
наступление беременности в период лактации повышает возможность зачатия именно двойни;
с каждой последующей беременностью растут шансы на появление двойняшек;
этническая принадлежность мамы — совершенно не ломая голову над тем, как зачать двойню, африканские женщины рожают сразу по несколько детей гораздо чаще, чем все остальные. А вот реже всего многоплодная беременность бывает у азиаток.
Как повысить шансы зачать двойню естественным путем
Прежде всего, стоит проконсультироваться со своим врачом, возможно, он посоветует, что делать, чтобы зачать двойню. К этому разговору лучше подготовиться: принести медицинские карты (свою и партнера), заранее выяснить, какими заболеваниями страдают родственники с обеих сторон и были ли в роду по женской линии многоплодные беременности.
Возможно, вам повезет, и ваш доктор сможет дать вам волшебную таблицу, как зачать двойню, или научит как зачать двойню по овуляции.
Также не стоит забывать об искусственном оплодотворении, когда женщине подсаживают сразу оплодотворенные яйцеклетки.
Существуют народные способы, как зачать двойню. Прежде всего, рекомендации относятся к питанию, призванному способствовать созреванию большего количества фолликулов. Придется налечь на молочные продукты, куриные яйца, цельное зерно, грецкие орехи, тыкву, бананы, морковь, красную рыбу, печень. Попробуйте найти такой продукт, как ямс, который содержит набор веществ, стимулирующих работу яичников. Наибольшее число близнецов рождается в городе Нигерии, за что его даже называют «Землей близнецов». Основной пищей населения там является именно ямс.
Обязательное условие, чтобы зачать двойню — отказ от алкоголя и курения.
Чтоб активизировать работу яичников можно за несколько месяцев до планируемого зачатия начать ежедневный прием фолиевой кислоты, предварительно проконсультировавшись с врачом.
Установлено, что большинство двоен рождается в июле, а меньше всего в первый месяц зимы. Это может быть связано с продолжительностью светового дня, влияющего на выделение фолликулостимулирующего гормона. Поэтому зачатие лучше всего планировать на осень.
Косвенно повлиять может и климат — продолжительный световой день, высокая влажность, солнечная активность активизируют работу яичников. Поэтому можно запланировать месячный отпуск в подходящее место для увеличения шансов.
Интересен установленный факт, что двойни рождаются в четыре раза чаще у женщин уже являющихся матерями близнецов. Поэтому стоит лишь один раз родить двойню, как в следующий раз это будет уже легче подстроить.
Клиника «Центр ЭКО»
Бесплодным считается брак, в котором отсутствует беременность у женщины при регулярной половой жизни партнеров без использования каких-либо противозачаточных средств. Ошибочно полагается, что бесплодие относится только к женщинам. В 45 процентах случаев это патология со стороны женщин, а в 40 процентах – у мужчин. Еще в 5-10 процентах случаев нарушения обнаруживаются сразу у обоих партнеров.
Клиническое бесплодие бывает:
Наиболее распространены следующие формы бесплодия:
В клинике бесплодия первой жалобой пациентов является отсутствие беременности либо выкидыши с невозможностью выносить и родить малыша. Также выявляются жалобы, связанные с первичной или сопутствующей патологией. Анамнез также подтверждает нарушения менструального цикла, перенесенные операции и аборты, воспалительные заболевания, или заболевания щитовидной железы, надпочечников, либо травму головного мозга. При физикальном обследовании могут выявиться ожирение, клиника синдрома Иценко-Кушинга, который также провоцирует бесплодие, признаки гиперандрогении (повышение андрогенов – мужских половых гормонов), либо нервная анорексия, клинически также приводящая к бесплодию.
Почему стоит выбрать клинику «Центр ЭКО»?
Преимущества клиники «Центр ЭКО»:
Комфорт и удобство клиники «Центр ЭКО»
Подробно узнать о ВРТ-программах клиники «Центр ЭКО» вы можете в разделе «Наши услуги».
Мы поможем вам осуществить вашу мечту о детях!
Как зачать близнецов: 6 факторов, которые увеличат шансы
Многие пары мечтают о рождении близнецов, но уверены, что на это влияет только генетика. Рассказываем, какие у вас шансы, можно ли повлиять на процесс и как спланировать его правильно.
Что говорит статистика
Мечта родить близнецов не такая призрачная, в современном мире это вполне реально, что подтверждают данные исследований и статистика. С 1980 года рождение близнецов увеличилось примерно на 78%. Сегодня в России на каждую 1000 новорожденных приходится до 30-32 близнецов.
По оценкам экспертов, в одной из каждых 250 беременностей возникает шанс на зачатие двойни, тройни рождаются в сто с лишним раз реже.
Однояйцовые близнецы
Рождаются в результате оплодотворения одной яйцеклетки одним сперматозоидом. Сначала развивается один зародыш, но где-то в начале пути, оплодотворенная яйцеклетка делится на две части, в результате появляются идентичные близнецы.
Двойняшки (разнояйцовые близнецы)
Эти близняшки – по сути братья и сестры, рожденные в один день. Они появляются на свет, когда две отдельных яйцеклетки оплодотворены двумя отдельными клетками спермы. Оба оплодотворенных яйца внедряются в матку, и через девять месяцев рождаются два ребенка.
Разнояйцовые близнецы могут быть двумя мальчиками, двумя девочками или мальчиком и девочкой. Они могут быть очень похожи, но не идентичны, как обычные дети, рожденные в разные сроки (у них ДНК разное).
6 факторов, которые увеличат шансы при зачатии естественным путем
Генетика, наследственная предрасположенность
Близнецы чаще рождаются в семьях, где уже есть двойняшки. Это частично правда. Шансы иметь разнояйцовых близнецов могут быть выше, если вы сами из двойни или если такие близнецы есть в семейной линии вашей мамы.
Возраст
У женщин с избыточным весом также больше шансов родить близнецов естественным путем. В частности, шансы самые высокие, если индекс массы тела (ИМТ) выше 30.
С другой стороны, ИМТ ниже 18,5, уменьшает шансы. Идея этой теории восходит к инсулиноподобному фактору роста и его влиянию на зачатие.
Но не пытайтесь специально набрать вес: ИМТ более 30 может также отнести вас в категорию беременных с высоким риском.
Рацион питания
Одно раннее исследование указывало, что продукты, которые вы едите, могут повысить вероятность зачатия близнецов в 5 раз и более. Женщины, которые потребляют продукты животного происхождения, особенно молочные, могут получать дополнительный фактор роста из мяса. Коровы выделяют этот гормон в свое молоко и при потреблении животной пищи могут влиять на репродукцию человека.
Другое исследование показывает, что употребление в пищу большого количества мяса также может увеличить вероятность появления близнецов. Питательные вещества могут поддерживать гормоны, которые помогают организму выделять больше чем одну яйцеклетку за один раз.
Предыдущие беременности
У вас уже есть ребенок, который хочет стать старшим братом или сестрой? Он может быть причиной того, что у вас появятся близнецы. Несколько предыдущих беременностей и родов могут увеличить шансы.
Почему так происходит не совсем ясно – один из вариантов, что с каждой беременностью вы становитесь старше. Если у вас уже есть близнецы, у вас в пять раз больше шансов на повторные многоплодные роды.
Рождение близнецов при лечении бесплодия
Внутриматочная инсеминация (ВМИ)
Процедура не увеличивает шансы на зачатие близнецов, но некоторые лекарства могут стимулировать овуляцию сразу в обоих яичниках. Их часто вводят в циклах ВМИ – они могут помочь организму производить несколько яйцеклеток, которые могут выделяться одновременно. Если две (или более) оплодотворены и имплантированы, у вас родятся близнецы.
В одном исследовании показатель рождения близнецов с повышается на 4-7%. Эти цифры могут показаться не высокими, но все же они немного выше, чем вероятность зачатия близнецов естественным путем.
Гонадотропины, как и фолликулостимулирующий гормон (ФСГ), стимулируют рост фолликулов яйцеклеток. Эти инъекционные препараты также часто используются при ВМИ и других методах лечения бесплодия, и доля близнецов при использовании этих препаратов составляет колоссальные 30%.
Экстракорпоральное оплодотворение
Некоторые пары предпочитают переводить только одного зародыша или 2-3. Один эмбрион тоже может разделиться и превратиться в идентичных близнецов, но это маловероятно.
Риски беременности близнецами
Как увеличить шансы
Учтите, что вы не можете контролировать все факторы, которые увеличат шансы: вы можете есть больше молочных продуктов и ямса, но не в силах изменить свой рост или семейную историю многоплодных родов.
Если рассчитываете, что в после 40 лет у вас появятся дети, планируете беременность на этот возраст, чтобы увеличить вероятность рождения близнецов, следует понимать, что с возрастом снижается фертильность и повышается вероятность хромосомных нарушений.
Препараты, улучшающие овуляцию, используемые по отдельности или с ВМИ, требуют назначения по рецепту и могут нести серьезные риски, такие как повышенная вероятность гиперстимуляции яичников или внематочной беременности.
Препараты и процедуры при ЭКО еще дорогостоящие и обычно предназначены для пар, у которых диагностировано бесплодие. Для женщин моложе 35 лет бесплодие означает, что они не могут забеременеть в течение двух лет. Для женщин старше 35 лет этот срок сокращается до 6-12 месяцев.
Отложенное материнство: безопасно ли замораживание яйцеклеток
В современном мире многие девушки задумываются о создании семьи только к 35 годам. А между тем, по мнению врачей, самым лучшим возрастом для зачатия ребенка остается 18-35 лет. Неужели придется чем-то жертвовать? Вовсе нет, если заранее обратиться к вспомогательным репродуктивным технологиям, а именно — к криоконсервации яйцеклеток.

Анна Кутасова, врач акушер-гинеколог, репродуктолог Института репродуктивной медицины REMEDI
С возрастом у каждой женщины овариальный резерв, или же запас яйцеклеток, не только истощается, но и ухудшается генетический материал. Математика проста: чем старше женщина, тем меньше ее яйцеклетки пригодны для зачатия. Но если заблаговременно заморозить молодые и здоровые яйцеклетки на пике репродуктивного потенциала, то есть шанс не попасть в эту биологически временную ловушку.
Заморозку яйцеклеток делают не только женщины, которые решили посвятить свою жизнь карьере. За криоконсервацией биологических материалов обращаются и те, кто столкнулся с серьезными заболеваниями. Некоторые недуги иногда ставят под угрозу саму возможность деторождения.
Например, репродуктологи рекомендуют заморозить яйцеклетки перед операцией по удалению кист яичников, или если есть риск наступления ранней менопаузы.
Поэтому перед процедурой нужно тщательно обследовать организм: сдать анализы крови и мочи, мазки на инфекции, проверить гормональный фон. Возможно, потребуется дополнительное лечение.
Если с организмом все в порядке, настает момент сбора биоматериала: пройдет стимуляция суперовуляции по оптимальному и безопасному протоколу. Далее яйцеклетки будут заморожены и помещены на хранение. Срок годности яйцеклеток зависит только от желания пациентки, когда ими воспользоваться.
Глубокая заморозка никак не отражается на качестве биоматериала, а хранить их можно неограниченно долго. Поэтому ими можно воспользоваться в любой момент, и с помощью процедуры ЭКО выносить и родить здорового ребенка.
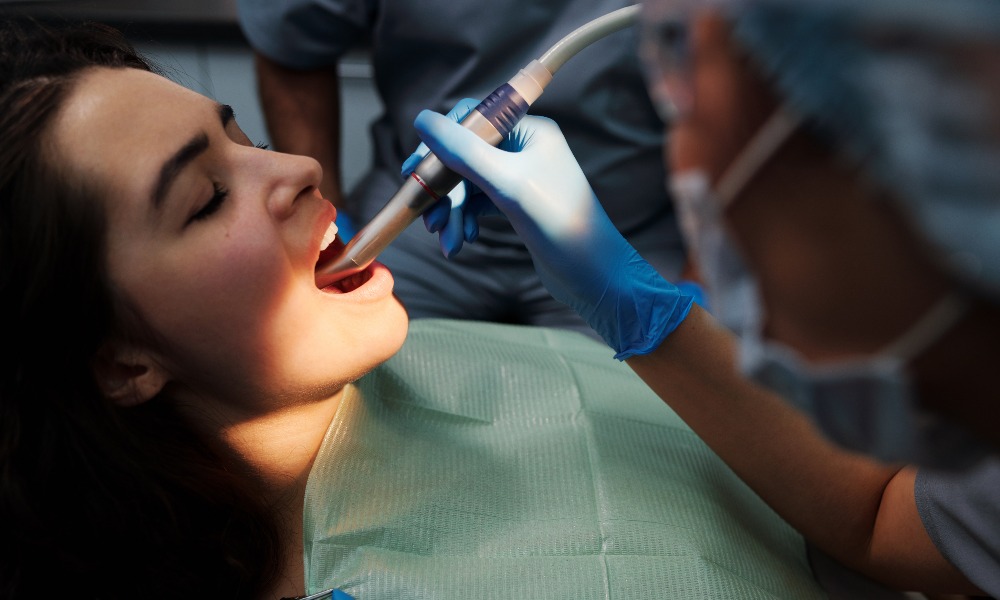
Лечение зубов во время беременности: что нужно знать будущей маме
Перед планированием беременности очень важно позаботиться о своем здоровье, ведь оно будет напрямую влиять на формирование детских зубов. Но что делать, если вы оказались в интересном положении, а залечить кариес или удалить зубы вовремя не успели?
Юлия Селютина, стоматолог, основатель
Центра Стоматологии, @stomatolog_selyutina
Формирование зачатков молочных зубов происходит на 5-7 неделях внутриутробного развития плода. Здоровье мамы при этом крайне важно и напрямую влияет на состояние будущих зубов малыша. Самый большой риск несут вирусы и половые инфекции.
Эмаль формируется первой и становится главной мишенью для инфекций. Недоразвитие эмали называется гипоплазией — зубы у малыша сразу прорезываются с темными или белыми пятнами и очень уязвимы. При затяжных инфекционных заболеваниях зачатки некоторых зубов могут вовсе не заложиться. Поэтому крайне важно следить за здоровьем в целом и, в том числе, за здоровьем зубов.
Если вы не успели залечить зубы до беременности, то расстраиваться не стоит. Делать это во время вынашивания малыша и период грудного вскармливания можно. Если для лечения нужна анестезия, можно смело использовать ее, начиная с 16 недели беременности. В этот момент уже сформируется плацентарный барьер, через который не проходит анестетик, используемый в стоматологии.
Если пациентка на ранних сроках и с острой болью, то подбирается анестетик, не проникающий через гемоплацентарный барьер в статистически важных дозах.
Зубы в период беременности становятся очень уязвимы. Основа костной ткани — это кальций. В этот период его запасы стремительно сокращаются, ведь растущему организму требуется строительный материал для скелета и других тканей, и он берет их из материнских запасов. Из-за изменения гормонального фона в слюне снижается концентрация кальция и фосфора. Зубная эмаль становится более уязвимой и доступной для кариесогенных бактерий.
К тому же, повышенный уровень эстрогена и прогестерона способствует угнетению иммунитета. Слизистая легче повреждается, а количество агрессивной микрофлоры увеличивается и может приводить к воспалению ранок. Поэтому очень важно посещать врача, чтобы делать профессиональный осмотр и проводить профессиональную гигиену зубов раз в три месяца.
Внимательно следите за своим состоянием и вовремя обращайтесь к специалисту. Любые лекарственные препараты принимайте только после консультации с акушером-гинекологом. Плановые удаления зубов мудрости и имплантацию лучше отложить до того момента, как перестанете кормить ребенка грудью, так как часто после таких процедур нужно принимать антибиотики.
Когда анализы в норме: 5 причин психосоматического бесплодия
Бездетных пар в мире все больше: одни не хотят детей, потому что строят карьеру, другие сначала желают обзавестись квартирой и машиной. Но гораздо больше таких, которые мечтают о детях, а заветные две полоски не появляются. Рассказываем, почему такое может происходить.
Евгения Август, перинатальный психолог, @evgenia_august___
На вероятность зачатия ребенка оказывает влияние множество факторов — от проблем со здоровьем до эмоционального состояния женщины и мужчины. Если все обследования говорят, что пара готова, но беременности нет, следует обратить внимание на психологические причины.
Если пара, которая приняла решение зачать ребенка, в течение 12 (и более) месяцев регулярных половых отношений без контрацептивов не может забеременеть, то она получает диагноз «бесплодие». Важно выяснить, что является причиной.
Бесплодие может быть врожденным, когда нарушены функции или строение полового аппарата (например, гипоплазия матки, отсутствие яичников, удалены маточные трубы и прочие изменения) или генетическим, когда нарушено число или структура хромосом.
А может быть приобретенным. Это связано с наличием патологических процессов в организме женщины или мужчины: инфекции, эндокринные заболевания, воздействия вредных факторов окружающей среды и психогенные расстройства. Именно в этом виде половина всех заболеваний лежит в основе психосоматического бесплодия.
5 основных психологических причин, которые мешают женщине забеременеть
Установка на негативное развитие семейных отношений после рождения ребенка
Боязнь физиологических изменений
Страх, что я больше не буду себе принадлежать
Постановка критериев «только»
Отсутствие сепарации от матери
Беременность и ЭКО после 40 лет: важные вопросы акушеру-гинекологу
Возраст женщины — ключевой фактор, влияющий на успешное зачатие и течение беременности. Мы задали вопросы эксперту, который рассказал, почему после 40 лет сложнее зачать ребенка и что делать парам, которые хотят стать родителями.
Саргсян Елена, зав. отделением ВРТ, врач акушер-гинеколог,
репродуктолог, врач ультразвуковой диагностики
По последним данным, согласно ежегодной статистике Российской Ассоциации репродукции человека (РАРЧ), процент успешных «свежих» протоколов, то есть тех, в циклах которых проводилась трансвагинальная пункция фолликулов с последующим переносом эмбрионов и закончившиеся наступлением беременности после 40 лет, составило 14%, а рождение здорового ребенка только в 7% случаях.
Почему это происходит?
Чем женщина старше, тем меньшее количество антральных фолликулов мы регистрируем по данным УЗИ. И если в анамнезе присутствуют такие заболевания как эндометриоз, аутоиммунные заболевания, а также предшествовавшие операции на органах малого таза, тем быстрее идет снижение овариального резерва. К тому же, с возрастом увеличивается процент хромосомных нарушений в самой яйцеклетке, что влияет на развитие эмбриона.
Таким образом, шансы забеременеть самостоятельным путем или даже с помощью ЭКО с возрастом заметно снижаются. Но есть одно но. В программах ЭКО можно провести преимплантационное генетическое тестирование (ПГТ) эмбриона, которое позволяет выявлять анеуплоидии до его переноса, что повышает шансы на успешное зачатие.
Так какой же возраст считается пограничным для планирования беременности?
После 40 лет снижаются шансы на наступление здоровой беременности при естественном зачатии до 5%.
Как правильно подготовиться к беременности и проведению ЭКО у данной группы пациентов?
Влияет ли стимуляция суперовуляции в программах ЭКО на здоровье женщины в последующем?
По последним данным и моим наблюдениям, гормональная терапия не оказывает негативного влияния на состояние здоровья женщины. В большей степени неудача протокола ЭКО сказывается негативно на психологическом состоянии женщины и даже пары в целом, снижается вера в положительный результат.
Очень важно поддержать женщину/супружескую пару при отрицательном результате, пытаться найти причину неудачи и прийти все же вместе к конечному положительному результату. Для этого существуют разные способы преодоления бесплодия. Ведь основная цель репродуктолога — достижение здоровой беременности у здоровой мамы!
Осложненные роды: ликбез для будущих мам
Среди акушеров-гинекологов есть такой афоризм: «Процесс появления на свет – самое короткое и самое опасное путешествие в жизни каждого человека». Во время родов организмы матери и ребенка испытывают колоссальные нагрузки, огромный стресс.
Беременность тоже сопровождается значительными изменениями в работе внутренних органов будущей мамы, ее гормональном фоне, обмене веществ. Не случайно процесс вынашивания потомства часто называют «великим провокатором»: он обнажает все «слабые места» в организме, «проверяет» его на прочность и усугубляет проблемы со здоровьем, которые были ранее.
К сожалению, в родильном зале не всегда всё проходит идеально. Ко многим возможным проблемам врачи готовы, занимаются их профилактикой. Некоторые осложнения предвидеть нельзя, и с ними приходится бороться уже по факту возникновения. Однако, это не значит, что будущей маме стоит панически бояться «дня X». Возможности современной медицины позволяют оказать в женских консультациях и родильных домах всю необходимую помощь и предотвратить более тяжелые последствия.
Какие осложнения чаще всего возникают?
«Осложненные роды» – вполне конкретный медицинский и юридический термин. Все возможные ситуации, в которых его можно употреблять, прописаны в специальном документе – Инструкции Минздрава РФ от 23.04.1997 № 01-97.
Слово «осложненные» не всегда означает, что в процессе появления ребенка на свет обязательно случится что-то страшное. Например, этот термин применяют при многоплодной беременности. Если женщина носит в своем животике двойню, то ее организм испытывает более высокие нагрузки, выше вероятность, что что-то пойдет не так. Естественно, врачи женской консультации уделяют таким будущим мамам больше внимания, принимаются все необходимые меры в родильном зале. Преждевременное появление малыша на свет – это тоже фактически осложнение.
В документе Минздрава № 01-97 перечислены следующие ситуации и осложнения:
Хронические заболевания и различны патологии у будущей мамы: преэклампсия и эклампсия, серьезное поражение почек, патологии сердечно-сосудистой системы, легких, повышенное артериальное давление, аритмии, осложнения, связанные с образованием тромбов, онкологические заболевания, поражение печени и пр.
Необходимость в кесаревом сечении и других акушерских операциях.
Значительная потеря крови при родовой деятельности и послеродовая анемия.
Тяжелые разрывы шейки матки, промежности, лонного сочленения (сочленения между лобковыми костями, которое находится в низу живота). Наиболее тяжелое осложнение – разрыв матки. Во время него возникает очень сильное кровотечение, поэтому врачи назначают кесарево сечение всем будущим мамам, у которых высок такой риск.
Послеродовые заболевания: тромбофлебит, эндометрит (воспаление в матке), гнойный мастит (воспаление молочной железы), сепсис («заражение крови»), воспаление брюшины и клетчатки в области таза.
Преждевременное появление малыша на свет, его незрелость.
Экстракорпоральное оплодотворение (ЭКО), когда яйцеклетку оплодотворяют сперматозоидом искусственно в лаборатории, культивируют эмбрион «в пробирке», а затем переносят в полость матки.
Чем это грозит новорожденному?
Когда родовой процесс протекает тяжело, это, конечно же, отражается не только на организме матери, но и ребенка. При серьезных осложнениях современные акушеры-гинекологи используют термин «неутешительный статус плода», рекомендованный Американским колледжем акушеров и гинекологов (ACOG). Он включает такие симптомы, как нерегулярное сердцебиение, слабая двигательная активность и мышечный тонус, малое количество околоплодных вод. Наиболее распространенные причины «неутешительного статуса плода»:
гипоксия – низкий уровень кислорода;
артериальная гипертония у матери;
задержка внутриутробного развития плода;
меконий (первичный стул) в околоплодных водах (риск этого осложнения наиболее высок, когда будущая мама вынашивает малыша больше 42 недель).
Другое серьезное осложнение – перинатальная асфиксия, состояние, при котором в крови новорожденного низкий уровень кислорода и высокий уровень углекислого газа. Из-за этого возникает ацидоз – «закисление крови», нарушается работа сердечно-сосудистой системы, внутренних органов. Малыш получает низкую оценку по шкале Апгар, и она сохраняется более 5 минут, у него бледный, синюшный цвет кожи, редкий пульс, сниженный мышечный тонус, ослабленное дыхание.
Тяжелыми осложнениями грозит неправильное предлежание, когда плоду, из-за его не совсем физиологичного положения в матке, намного сложнее выйти наружу. В норме к выходу из матки должны примыкать ягодицы, но в некоторых случаях это могут быть ножки, лицо, лоб, темечко. Иногда ребенок находится в матке в поперечном положении, и в таком случае появление на свет естественным путем вовсе невозможно. В зависимости от типа предлежания, эту проблему решают по-разному. В ряде случаев удается исправить предлежание с помощью правильного положения тела мамы и «подталкивая» плода руками через стенку живота. Иногда приходится прибегать к помощи акушерских щипцов или проводить эпизиотомию – рассекать стенку влагалища и промежность. В некоторых случаях показано кесарево сечение.
При одной из 200 беременностей обнаруживают предлежание плаценты – когда «детское место» частично или полностью прилегает к выходу из матки. Это состояние грозит сильным кровотечением и является показанием к кесареву сечению. Риски повышены при большом количестве предыдущих беременностей, особенно если они тоже сопровождались предлежанием плаценты, двойне и тройне, миомах матки, возрасте женщины старше 35 лет, курении.
травма плечевого сплетения и нарушение иннервации руки, кисти;
перелом плечевой кости или ключицы – у новорожденных они заживают очень быстро;
поражение головного мозга из-за недостаточного поступления кислорода – наиболее тяжелое осложнение.
В норме родовой процесс продолжается от 6 до 18 часов. Но иногда он происходит слишком быстро – за 3–5 часов. Это грозит для ребенка травмами, аспирацией (попаданием в дыхательные пути) околоплодных вод, риском инфицирования, если мать находится в нестерильных условиях, например, рожает дома или в машине «скорой помощи».
Как подготовиться к рождению малыша, если врачи прогнозируют возможные осложнения?
Большинство осложнений, описанных выше, можно предотвратить, или справиться с ними уже в родильном зале, без долгосрочных последствий для здоровья матери и ее малыша. Если осложнения или их повышенный риск выявлены заранее, врач женской консультации должен более тщательно наблюдать за женщиной, чаще назначать приемы. Могут потребоваться консультации других врачей: кардиолога, эндокринолога, генетика и др. При необходимости назначают медикаментозную терапию, госпитализацию в стационар «на сохранение». Если становится понятно, что будущей маме противопоказано рожать самостоятельно, то ее готовят на кесарево сечение. Иногда эту операцию приходится выполнять в экстренном порядке.
В свою очередь, будущая мама должна сама ответственно относиться к своему здоровью и соблюдать рекомендации врачей:
уделять достаточное время отдыху, сну и физической активности;
придерживаться здорового, полноценного рациона;
отказаться от курения, не употреблять алкоголь;
принимать рекомендованные витаминно-минеральные комплексы;
своевременно посещать врача в женской консультации и сдавать все необходимые анализы.
Как это влияет на продолжительность декрета?
Если все протекало хорошо, и не было осложнений, мама получает отпуск продолжительностью в 140 дней: 70 в дородовом периоде и столько же после рождения малыша. В случае с осложнениями или многоплодной беременностью сроки увеличиваются.
Эти сроки устанавливает врач женской консультации и делает отметку в обменной карте. Затем женщина получает лист нетрудоспособности и должна предъявить его в бухгалтерии по месту работы. Вслед за этим происходит предоставление отпуска и начисление пособия. Важно понимать: сроки декрета, связанного с осложнениями, и с рождением двойни, тройни, не суммируются. Поэтому, если мама двойни уже ушла в декрет на 194 дня, больше ей не добавят, даже если были осложнения. Два декрета в послеродовом периоде тоже получить нельзя.