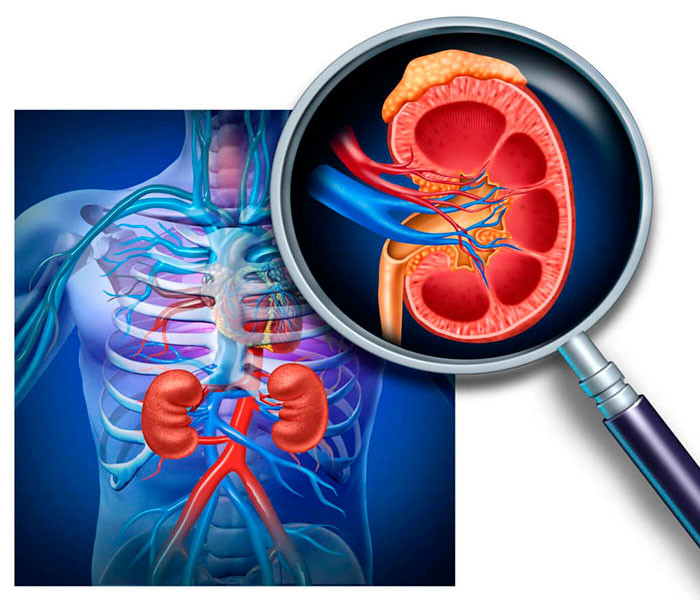
высокое давление при болезни почек что делать
Признаки почечной артериальной гипертензии, причины и диагностика
Причиной повышения артериального давления может стать патология мочевыводящих путей. Данный вид гипертензии получил название реноваскулярного. Он возникает из-за поражения тканей почек или патологии почечных сосудов. Состояние хорошо поддается лечению при своевременном обращении к врачу. Государственный институт урологии оказывает медицинскую помощь пациентам с почечной артериальной гипертензией. Наши специалисты имеют большой опыт в лечении данного заболевания.
Причины патологии
Повышение давления, как правило, связано с окклюзией или стенозом почечной артерии. На фоне патологических процессов просвет сосуда сужается, что приводит к повышению АД. Причиной развития такого состояния могут быть пиелонефрит, гломерулонефрит, амилоидоз, гидронефроз, поликистоз почек.
Развитию болезни способствуют системные хронические заболевания: сахарный диабет, туберкулез, фибромышечная дисплазия. Состояние наблюдается при нефропатии у беременных.
Клиническая картина
Для почечной артериальной гипертензии характерны значительное повышение АД и сопутствующие этому состояния. Пациенты жалуются на следующие недомогания:
повышение температура тела;
Кроме этого, патология может сопровождаться дискомфортом, характерным для повышенного АД: головная боль, одышка, рвота, тошнота, головокружение и ухудшение зрения.
Важно понимать, что симптомы почечной артериальной гипертензии требуют медицинской помощи. Лечение по рекомендациям друзей или советам из Сети могут привести к быстрому прогрессу заболевания. Серьезное ухудшение в работе почек будет заметно уже через несколько месяцев. Такие состояния очень трудно поддаются медикаментозному лечению, поэтому своевременное обращение к врачу является залогом успешной терапии.
Диагностика
В большинстве случаев пациенты обращаются с жалобой на повышенное артериальное давление. Если состояние сопровождают поражения паренхимы почек или ее сосудов, врач ставит вопрос о реноваскулярной природе нарушения. Для диагностики специалист назначает следующие исследования:
клинический анализ крови;
допплерография почечных сосудов;
артериография и аортография почечных сосудов;
спиральная КТ или МРТ.
При подозрении на онкологические заболевания почек специалист будет настаивать на проведении биопсии и гистологическом обследовании.
Прогнозы
Если наблюдаются симптомы вазоренальной гипертензии, необходимо обязательно обратиться к врачу. Без своевременного лечения состояние будет быстро ухудшаться и может окончиться смертью. Пациенты с такой патологией требуют постоянного наблюдения, в рамках терапии осуществляется жесткий медикаментозный контроль за артериальным давлением.
При серьезных нарушениях сосудов выполняют ангиопластику с установкой стента или без нее. В некоторых случаях врачи могут порекомендовать шунтирование.
Не менее важен и образ жизни. Пациентам с почечной гипертензией рекомендуют проходить регулярные профилактические осмотры, следить за своим эндокринным здоровьем. Необходимо рационально питаться, придерживаться принципов здорового образа жизни, минимизировать алкоголь и отказаться от курения.
Если вы нашли у себя симптомы реноваскулярной гипертензии, запишитесь на консультацию в Государственный институт урологии. У нас есть все необходимое оборудование, чтобы пройти комплексное обследование. Опытные специалисты диагностируют состояние и назначат адекватную терапию.
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Почечная артериальная гипертензия: лечение и симптомы
Как лечить почечное давление?
Лечение направлено на терапию основной почечной патологии и купирование симптомов. Снизить почечное давление можно только медикаментами:
Терапевтический курс подбирается индивидуально и в соответствии с характером основного заболевания. Ответ на вопрос как лечить повышение почечного давления в обязательном порядке включает диету, ограничивающую количество соли.
Важно восстановить нормальную гемодинамику, водный баланс в организме, вывести избыток жидкости, нормализовать сердечную деятельность, характер клубочковой фильтрации. Среди способов кардинального устранения почечных проявлений можно выделить консервативные и хирургические методики. Подбор конкретной схемы производит врач. Перечень препаратов широк: противовоспалительные нестероидного происхождения, глюкокортикоиды в разных дозировках, антибактериальные средства и антисептики для внутреннего приема и т.д.
Оперативное лечение показано в строго ограниченном числе случаев, если другого выхода нет.
Применяют такие основные методы:
Симптомы и первые признаки
У взрослых патология проявляется двумя группами признаков: симптомами повышенного давления и проявлениями болезней почек.
Медленнотекущую форму почечного давления можно распознать по таким симптомам:
При быстротекущей форме появляются следующие признаки:
Меры профилактики
Чтобы не допустить возникновения почечной гипертензии, важно на регулярной основе придерживаться простых, но действенных профилактических мер. Для этого нужно:
Клиническая картина
Симптомы почечной гипертензии суммируются из признаков, характерных для артериальной гипертонии и заболеваний органов мочевыделительной системы. Выраженность патологического процесса и степень его внешнего проявления напрямую зависят от того, с какой клинической формой болезни приходится иметь дело. Типичными симптомами стойкого повышения давления, обусловленного проблемами с почками, являются:
Между злокачественным и доброкачественным течением нефрогенной гипертензии существуют некоторые отличия. Агрессивная форма заболевания, как правило, развивается молниеносно. Диастолический показатель давления может подскочить до отметки в 120 мм рт. ст. и практически сравняться с систолическим. Человека беспокоят мучительная головная боль в затылочной области, головокружение, тошнота, повышение температуры тела. Из-за поражения зрительного нерва возникает расфокусировка зрения.
Доброкачественная почечная гипертензия отличается медленным развитием. Для нее присущ равномерный рост артериального давления. Пациент жалуется на общее недомогание, одышку, давящую головную боль и пульсацию в груди, вызванную ускорением сердечного ритма.
Диагностика почечной гипертонии
Болезнь диагностируют лабораторными методами, урографией, радиоизотопной ренографией, биопсией почки.
При первичном обращении назначают общее обследование. Среди обязательных исследований – анализы мочи и крови из вен почки для выявления энзима, провоцирующего повышение АД.
По результатам анализов выбирают оптимальную схему лечения, включая необходимость оперативного вмешательства.
Для детального изучения причин заболевания и степени повреждения органов проводят УЗИ (данные о размерах и строении почек, возможных опухолях, кистах, признаках воспаления), при подозрении на злокачественные изменения назначают МРТ.
Симптом вазореальной ПГ при прослушивании зоны выше пупка – систолический шум, отдающий назад, к позвоночнику и по бокам живота. Контролируются изменения рисунка сосудов глаз: сетчатка отекает, сосуды уже нормы, наблюдаются кровоизлияния. Падает зрение. Диагностика почечной недостаточности – очень важный этап терапии. Реальная помощь больному возможна только после выявления всех причин повышения АД.
Артериальная гипертензия при хронической болезни почек: современное состояние проблемы
Артериальная гипертензия (АГ) является значимой проблемой системы здравоохранения. Это основной модифицируемый фактор риска развития сердечно-сосудистых заболеваний (ССЗ), инсульта и почечной недостаточности. Длительная и устойчивая АГ ускоряет прогрессир
Abstract. Arterial hypertension (AHT) is a significant problem in the healthcare system. It is a major modifiable risk factor for cardiovascular disease (CVD), stroke, and renal failure. Long-term and persistent hypertension accelerates the progression of kidney disease to the terminal stage, and a progressive decline in renal function, on the contrary, increases blood pressure (BP) and worsens its control. Chronic kidney disease (CKD) is both a common cause of hypertension and a complication of uncontrolled hypertension. Hypertension and CKD are closely related by mixed causal relationships. Because hypertension can be a cause and effect of CKD, its prevalence is higher and more difficult to control. The interaction between hypertension and CKD is complex and increases the risk of adverse cardiovascular and cerebrovascular outcomes. The pathophysiology of hypertension in CKD is complex and is a consequence of many factors, including decreased nephron mass, increased sodium retention and expansion of extracellular volume, overactive sympathetic nervous system, activation of hormones, including the renin-angiotensin-aldosterone system, and endothelial dysfunction. Patients with CKD are more likely to have high-risk hypertension: latent, resistant and nocturnal hypertension. This literature review is devoted to modern concepts of the prevalence, pathogenesis, course, control, principles of hypertension treatment in CKD. The urgency of this problem is associated with an increase in the number of patients with hypertension and CKD worldwide and their high morbidity and mortality. The bi-directional nature of the relationship between hypertension and CKD makes it promising to study these two conditions in order to slow the rate of progression of renal and cardiac dysfunction.
Резюме. Артериальная гипертензия (АГ) является значимой проблемой системы здравоохранения. Это основной модифицируемый фактор риска развития сердечно-сосудистых заболеваний (ССЗ), инсульта и почечной недостаточности. Длительная и устойчивая АГ ускоряет прогрессирование заболевания почек до терминальной стадии, а прогрессирующее снижение функции почек, наоборот, способствует повышению артериального давления (АД) и ухудшению его контроля. Хроническая болезнь почек (ХБП) является как распространенной причиной гипертонии, так и осложнением неконтролируемой АГ. АГ и ХБП тесно связаны смешанными причинно-следственными связями. Поскольку АГ может быть причиной и следствием ХБП, распространенность ее выше и контролировать ее сложнее. Взаимодействие между АГ и ХБП является сложным и повышает риск неблагоприятных сердечно-сосудистых и цереброваскулярных исходов. Патофизиология АГ при ХБП сложна и представляет собой следствие множества факторов, включая снижение массы нефронов, повышенную задержку натрия и расширение внеклеточного объема, гиперактивность симпатической нервной системы, активацию гормонов, включая ренин-ангиотензин-альдостероновую систему, и эндотелиальную дисфункцию. Пациенты с ХБП чаще имеют АГ высокого риска: скрытую, резистентную и ночную гипертензию. Настоящий обзор литературы посвящен современным представлениям о распространенности, патогенезе, течении, контроле, принципах лечения АГ при ХБП. Актуальность данной проблемы связана с ростом числа больных с АГ и ХБП во всем мире и их высокой заболеваемостью и смертностью. Двунаправленный характер взаимосвязи АГ и ХБП делает перспективным изучение этих двух состояний с целью замедления темпов прогрессирования почечной и кардиальной дисфункций.
В настоящее время хроническая болезнь почек (ХБП) признана всемирной эпидемией. ХБП приводит к терминальной стадии почечной недостаточности (ТПН) и требует значительных затрат здравоохранения. По мере снижения функции почек наблюдается рост артериальной гипертензии (АГ), сопутствующей ХБП [1, 2]. АГ – глобальная проблема медицины. Это основной модифицируемый фактор риска развития сердечно-сосудистых заболеваний (ССЗ) и инсульта. ХБП является как распространенной причиной АГ, так и ее осложнением при неконтролируемом течении. Взаимодействие между АГ и ХБП является сложным, что повышает риск неблагоприятных сердечно-сосудистых и цереброваскулярных исходов [3]. Частота встречаемости кардиальных и почечных осложнений обуславливает АГ и ХБП как значимые проблемы медицины [4–6].
Распространенность АГ составляет 25–30%, ХБП – 15% среди взрослого населения [1, 5].
Частота АГ у больных с ХБП значительно выше, чем в популяции. По оценкам эпидемиологических исследований 67–71% больных этой категории имеют АГ, а у пожилых она встречается в 82% случаев [1, 7]. На поздних стадиях ХБП АГ обнаруживается у 90% больных [8]. АГ широко распространена у получающих заместительную почечную терапию (ЗПТ) [5, 7]. Встречаемость АГ у пациентов на диализе варьирует из-за различий в методах контроля артериального давления (АД): до или после диализа либо амбулаторное. Согласно многочисленным исследованиям 50–60% (до 85%) пациентов, находящихся на гемодиализе, и почти 30% больных на перитонеальном диализе страдают АГ [9, 10]. Поскольку АГ может быть причиной и следствием ХБП, распространенность ее выше и контролировать ее сложнее. На распространенность, тяжесть и контроль АГ влияют: этиология ХБП, наличие и степень альбуминурии, генетические, социально-экономические факторы и образ жизни. Кроме того, существуют расовые и этнические различия в распространенности, лечении, рисках и исходах АГ у пациентов с ХБП [5].
Патофизиология АГ при ХБП
Причинно-следственная природа АГ и ХБП носит двунаправленный характер, это тесно взаимосвязанные патофи-зиологические состояния [11–13]. Пациенты с ХБП чаще имеют фенотипы АГ высокого риска, такие как скрытая, резистентная и ночная гипертензия. При скрытой АГ чаще встречаются повреждения органов-мишеней и иные неблагоприятные события. Недавние исследования показали, что скрытая АГ при ХБП связана с повышенным риском развития гипертрофии левого желудочка (ГЛЖ), протеинурии и снижения расчетной скорости клубочковой фильтрации (СКФ). Также скрытая АГ ассоциируется с высокой ССЗ, терминальной стадией ХПН и смертностью от всех причин. Требуется дальнейшее изучение скрытой АГ, поиск рациональных методов диагностики и лечения [12–14]. Резистентную АГ определяют, когда при использовании трех антигипертензивных препаратов разных классов в оптимальных дозах (один из которых диуретик) АД сохраняется выше целевого уровня при «офисном» и «внеофисном» контроле [14–17].
Патофизиология АГ при ХБП сложна, многофакторна и представляет собой следствие множества механизмов: снижение количества нефронов, повышенная задержка натрия и увеличение внеклеточного объема, активация симпатической нервной системы и ренин-ангиотензин-альдостероновой системы, эндотелиальная дисфункция [3, 12, 18]. В последние годы появилась новая информация о гомеостазе и регуляции натрия и воды. Обсуждаются мультиорганные эффекты вазопрессина, высокосолевой диеты, ограниченного потребления воды, а также значение накопления натрия и ритмичность его выведения с мочой. Получены данные о том, что дисрегуляция обмена натрия и воды может оказывать сильное воздействие на почки и сосуды. Дезадаптация к высокосолевой диете может быть связана с неуклонным ростом частоты АГ и ХБП [19]. Хорошо известна связь между препаратами эритропоэтина (ЭПА) и АГ при ХБП. Как показывают исследования, механизм этой связи многофакторный. Так, часть пациентов с ХБП имеют ограниченную способность приспосабливаться к быстрому увеличению объема эритроцитов из-за снижения СКФ, роста сосудистого сопротивления и наличия ГЛЖ. Кроме того, существует вероятность прямого сосудосуживающего эффекта и развития индуцированной ЭПА АГ. Рекомендуется соблюдать осторожность при применении ЭПА у пациентов с резистентной АГ и отслеживать скорость повышения гемоглобина при неконтролируемом АД [20]. К основным причинам АГ у пациентов на диализе относят: увеличение объема жидкости, симпатическую гиперактивность, активацию ренин-ангиотензин-альдостероновой системы, атеросклероз, воздействия вазоактивных пептидов, происходящих из эндотелия, увеличение внутриклеточного кальция и снижение фермента реналазы, выделяющегося почкой в ответ на выброс катехоламинов [21]. Хорошо известна связь между мочевой кислотой и системной гипертензией, заболеваниями почек и ССЗ. Недавние исследования подтверждают роль изменения активности некоторых ферментов, индуцируемых мочевой кислотой, в патогенезе АГ и ХБП [22]. Все больше появляется данных относительно участия микробиоты кишечника в регуляции АД и ухудшении прогноза ХБП. Так, например, при АГ снижается количество короткоцепочечных жирных кислот, что приводит к ухудшению микробного баланса, нарушению целостности эпителиального барьера и развитию воспаления кишечника. Эти изменения нарушают регуляцию АД и, как следствие, способствуют повреждению органов-мишеней, в том числе почек. С другой стороны, при ХБП накопление уремических токсинов в кишечнике вызывает изменения в составе его микробиоты и метаболитов, способствует транспорту эндотоксинов в кровоток, усиливает воспаление, повреждение почек и ухудшает прогноз ХБП [23].
Контроль и целевое АД у пациентов с ХБП
Несмотря на то, что осведомленность о лечении АГ у пациентов с ХБП улучшается, контроль АД на всех стадиях ХБП остается неоптимальным [5]. Для диагностики АГ могут применяться как случайные, так и амбулаторные измерения АД. Использование амбулаторного мониторинга обеспечивает дополнительную оценку суточных вариаций АД, обычно наблюдаемых при ХБП [3, 7]. Контролируют АД небольшой процент больных, это определяет недостаточную приверженность к лекарственным препаратам, неоптимальный контроль объемной перегрузки и, следовательно, недостаточное лечение [18]. Около 30–60% пациентов с АГ не достигают целевых показателей АД и остаются в группе риска повреждения органов-мишеней [17]. Однако контроль за АД в популяции больных ХБП позволяет снизить риск неблагоприятных сердечно-сосудистых и церебральных событий, летальность и прогрессирование почечной недостаточности [7, 12]. Большинство современных рекомендаций касаются интенсивного контроля АД и активного антигипертензивного лечения [12, 24]. Повышение качества ведения пациентов с АГ играет важную роль в замедлении прогрессирования, улучшении прогноза и предотвращении осложнений ХБП [2]. Оптимальная цель АД при лечении АГ в целом и при ХБП в частности остается предметом дискуссий и споров, несмотря на данные многочисленных клинических исследований [3]. К наиболее значимым рекомендациям по профилактике и лечению АГ при заболеваниях почек относят те, что исходят от Инициативы по улучшению глобальных исходов заболеваний почек – Kidney Disease Improving Global Outcomes (KDIGO) (2012) и Национального почечного фонда США – United States NKF KDOQI (2004) [2]. В клинических рекомендациях KDIGO-2012 верхний уровень рекомендуемого целевого АД 2 следует использовать иАПФ [1, 24]. БРА тоже относят к препаратам первой линии, применяемым в случае непереносимости иАПФ [1, 3]. БРА как в качестве монотерапии, так и при комбинированной терапии оказывают благоприятное влияние на протеинурию, очевидна их потенциальная польза в лечении АГ и ХБП. Есть данные исследования о том, что существенных изменений расчетной СКФ во время терапии БРА не наблюдается [28]. иАПФ и БРА замедляют прогрессирование ХБП за счет снижения внутриклубочкового давления и темпов развития гломерулосклероза [25]. Одновременное использование двух блокаторов РААС не показано [14]. Для достижения целевого уровня АД наряду с иАПФ рекомендуется комбинированная терапия с использованием блокаторов кальциевых каналов (БКК) и диуретиков [24]. Недигидропиридиновые БКК уменьшают альбуминурию и замедляют снижение функции почек. Дигидропиридиновые БКК не рекомендуется применять в качестве монотерапии у пациентов с протеинурической ХБП, лучше в комбинации с блокаторами РААС. Диуретики широко используются при лечении пациентов с ХБП [1]. При СКФ 140/90 мм рт. ст. [30].
Литература/References
ФГБОУ ВО УГМУ, Екатеринбург, Россия
Артериальная гипертензия при хронической болезни почек: современное состояние проблемы/ Т. В. Зуева, Т. В. Жданова
Для цитирования: Лечащий врач № 9/2020; Номера страниц в выпуске: 11-14
Теги: сердечно-сосудистые заболевания, почки, обмен натрия, риск
Гипертоническая болезнь в сочетании с почечной патологией
Казалось бы, при чем здесь почки, если в нашем организме именно сердце выполняет роль насоса, прокачивающего кровь? Но поскольку давление – это производное работы трех взаимозависимых составляющих, сердца, сосудистого тонуса и почек, в процессе эволюции так сложилось, что функция регулятора давления досталась именно почкам. Иначе они не смогли бы выполнять фильтрацию поступающей в организм человека жидкости.
При нарушении этой функции давление падает, в кровь начинает поступать большое количество особого вещества – ренина, которое преобразуется в ангиотензин, обладающий способностью вызывать сужение сосудов и стимулировать продукцию гормона надпочечников альдостерона. Этот гормон способен задерживать в организме натрий и воду, уровень циркулирующей крови перестает соответствовать объему сосудистого русла, что и вызывает почечную гипертензию.
Причины
Почечную гипертонию относят к вторичной (симптоматической) гипертензии. Данная патология почек встречается в 7-10% случаев повышения артериального давления. Причиной развития состояния может выступать любое заболевание почек:
Очень часто почечная гипертония возникает в сочетании с сахарным диабетом и другими болезнями эндокринной системы. Довольно часто развитие почечной гипертонии возникает на фоне приема некоторых лекарственных препаратов.
Симптомы почечной гипертонии
Поскольку почечная гипертония, как правило, возникает на фоне поражения почек вследствие какого-либо заболевания, симптоматика будет сочетаться с признаками основной патологии. Характерным клиническим признаком болезни (помимо роста артериального давления) является стойкое повышение нижнего (диастолического) давления.
Кроме того, гипертоническая болезнь почек сопровождается следующими симптомами:
Регулярное повышение нижнего (диастолического) давления, помимо развития почечной и сердечной недостаточности, а также возникновения нарушений мозгового кровообращения, чревато тяжелыми поражениями артерий и кровоизлияниями в глазную сетчатку.
Поэтому крайне важно диагностировать болезнь как можно раньше, ведь из-за сложности механизма регуляции почечного давления эта патология очень сложно поддается лечению и быстро принимает злокачественное течение.
Диагностика
«Клиника современной медицины» имеет мощную современную лабораторно-техническую базу, что позволяет быстро провести комплексное исследование и оперативно получить достоверные результаты. Выяснить, имеет ли гипертония почечный компонент, помогут следующие исследования:
Дифференциальная диагностика дает возможность точно выявить патологию, определить разновидность гипертонии, ее стадию и тяжесть течения, что позволяет врачу подобрать самую результативную схему лечения.
Лечение почечной гипертонии
Сочетание болезней почек и артериальной гипертонии достаточно сложное, поскольку почки могут одновременно являться как причиной развития гипертензии, так и быть для данной патологии основной мишенью. Поэтому лечение почечной гипертонии всегда комплексное, одновременно направленное на нормализацию АД, улучшение состояния почек и лечение основного заболевания.
Артериальная гипертония с почечным компонентом – очень опасное состояние, поэтому самостоятельное лечение или бесконтрольный прием медикаментов, которые якобы «должны помочь», недопустимо! Нефролог индивидуально подбирает схему лечения, в зависимости от типа, стадии и причины болезни. Лечение почечной гипертонии должно быть длительным, непрерывным и обязательно включает диету, ограничивающую потребление соли и жидкости.
В некоторых случаях, если патология спровоцирована сужением почечной артерии, рекомендуется оперативное вмешательство, направленное на устранение дефекта сосуда и нормализацию состояния организма. Терминальная стадия почечной гипертонии предполагает регулярное применение гемодиализа и пересадку почек.
Врачи-нефрологи «Клиники современной медицины» при лечении почечной гипертонии отдают предпочтение комплексному подходу и применяют только новейшие антигипертензивные лекарственные средства, которые:
Медикаментозная терапия является далеко не единственным методом лечения почечной гипертонии. Наши специалисты обладают глубокими научными знаниями в области нефрологии, активно разрабатывают и применяют уникальные программы лечения, эффективно комбинирующие традиционные и современные методики. Комплексный подход к решению проблемы позволяет достигать высоких терапевтических результатов даже в сложных клинических ситуациях.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам лечения нефрологических заболеваний. Мы готовы оказать вам услуги лечения гломерулонефрита и лечения хронической почечной недостаточности.