высокий хгч на первом скрининге что это
Анализ ХГЧ при беременности
Климов Юрий Викторович
Хорионический гонадотропин (ХГЧ) синтезируется тканью хориона после прикрепления к стенкам матки. В гинекологической практике анализ на ХГЧ активно используется для установления факта состоявшегося зачатия, раннего выявления риска угрозы выкидыша и неразвивающейся беременности. Также метод применяется в рамках комплексной диагностики патологий вынашивания, а также пороков у ребенка.
Что такое ХГЧ
ХГЧ образуется во время вынашивания и отвечает за функцию желтого тела, и постоянное увеличение количества прогестерона. Последний, в свою очередь поддерживает беременность, предупреждает выкидыш, относится к гонадотропинам.
Гормон включает наличие единиц альфа и бета. Бета имеет уникальное строение. А вот альфа повторяет состав некоторых половых гормонов. Поэтому специалисты обращают внимание именно на показатели бета. На выявлении бета ХГЧ основан метод домашней диагностики с использованием простых тестов. Но данный способ менее достоверен, чем проведение лабораторной диагностики на то же вещество.
Для чего нужен ХГЧ
Благодаря хорионическому гонадотропину, желтое тело сохраняет функциональность до момента, когда плацента начинает вырабатывать гормональные вещества самостоятельно. В обычном состоянии желтое тело существует только в течение 14 дней в каждом менструальном цикле. В период вынашивания ребенка оно не рассасывается именно благодаря выделению ХГЧ.
Функции этого гормона:
Цели проведения исследования
Анализ крови на ХГЧ является одним из методов выявления нарушений в период вынашивания плода и подтверждения состоявшегося зачатия. Исследование отличается доступностью и высокой информативностью. Уровень ХГЧ может увеличиваться не только при развитии плода, но и на фоне активного роста опухоли, в том числе злокачественной природы.
Показания для диагностики
ХГЧ назначают при наличии следующих показаний:
Когда можно установить беременность
Анализ можно проводить сразу после задержки менструаций, а также на 10-12-14 день от произошедшего зачатия. С целью определения пороков исследование проводят в период 11-14 недель, учитывая данные УЗИ в тот же период.. Анализ входит в комплексную диагностику при подозрении на опухоли, хорионкарциномы или пузырного заноса. Точные сроки проведения диагностики устанавливает врач в индивидуальном порядке.
Нормы ХГЧ
Сдать кровь на определение количества гормона можно как при наличии показаний, так и при желании женщины подтвердить беременность и убедиться в отсутствии нарушений и угрозы выкидыша. На раннем сроке уровень гормона находится в пределах 25-155 мЕд/мл. Если количество ХГЧ менее 5, то беременность маловероятна.
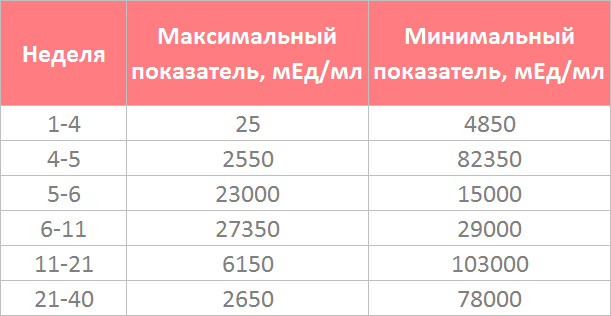
Показатели ХГЧ по неделям
Почему повышен ХГЧ
У небеременных женщин ХГЧ отрицательный или не более 5 мЕд/мл. При незначительном увеличении гормона до 10-150 мЕд/мл можно заподозрить беременность (первые 2-3 недели).
Но есть и другие причины увеличения уровня ХГЧ, не связанные с беременностью:
Если ХГЧ повышен, это говорит о неправильном определении срока вынашивания или развитии сразу нескольких плодов. Также высокий уровень гормона нередко говорит о прогрессировании гестоза, гестационного сахарного диабета.
Почему понижен ХГЧ
Начиная с 11 недели, ХГЧ постепенно снижается, что является естественным процессом. Потребность будущего ребенка в этом гормоне наиболее высока в первые 2-3 месяца. Но при угрозе выкидыша, отслойке плаценты хорионический гонадотропин стремительно снижается на раннем сроке. Ложноотрицательные результаты возможны при внематочной беременности и проведении исследования до 2-3 недель беременности.
Низкий уровень хорионического гонадотропина во время беременности может говорить о наличии серьезных нарушений:
Окончательный диагноз специалисты ставят на основании нескольких проведенных исследований, результатов других диагностических процедур, включая УЗИ.
ХГЧ при аномалиях плода
ХГЧ является одним из этапов проведения пренатального скрининга и используется в том числе для выявления возможных аномалии плода. Исследования дают возможность оценить риски появление различных пороков, хромосомных аномалий у будущего ребенка.
В первом триместре специалисты изучают 2 биологических маркера (ХГЧ и PAPP-A) совместно с данными УЗИ. Во втором триместре, тестирование включает определение уровня ХГЧ, эстрадиола и альфа-фетопротеина. Полученные данные также сравнивают с результатами УЗИ.
Уровень ХГЧ при патологиях беременности
На раннем сроке беременности часто появляются кровянистые выделения, болезненные ощущения, локализующиеся в области живота и поясницы. Определить наличие эмбриона методом УЗИ в первые дни зарождения новой жизни невозможно. Анализ на ХГЧ определяет гормон, синтезируемый ворсинками хориона, что подтверждает деление клеток плода. При осложненной беременности, повышенном тонусе матки исследование рекомендуется повторять, чтобы вовремя обнаружить патологические изменения.
При внематочной или замершей беременности ХГЧ будет медленно нарастать или падать. Поэтому заподозрить патологию раньше, можно также по низкому уровню гормона. В первые 2 недели ХГЧ будет не более 100. А затем он должен удваиваться каждые 2-3 дня, с постепенным замедлением темпа роста начиная с 7-8 недели беременности.
Как только срок позволяет установить наличие плода в полости матки, необходимо дополнительно провести УЗИ. Начиная с 3-4 недели плодное яйцо начинает визуализироваться.
ХГЧ в рамках скрининга беременных
Уровень гормона определяют в сыворотке венозной крови. Никакой сложной подготовки для диагностики не требуется. Биоматериал собирают в утренние часы.
Общие правила подготовки:
Кровь после забора помещают в центрифугу, а затем разделяют на фибриноген и сыворотку. Затем специалисты определяют бета-единицы иммунометрическими методами. Результат сообщают женщине в течение суток. Показатель ХГЧ растет пропорционально количеству плодов.
Что может повлиять на результат анализа?
Определение ХГЧ относится к современному методу раннего выявления беременности и вероятных нарушений в развитии плода. Точность диагностики зависит от срока ее проведения, качества применяемых материалов и профессионализма медперсонала. Риск получения неточных или ложноположительных результатов минимальный, если специалист учитывает предполагаемый срок вынашивания и другие важные факторы.
Для повышения достоверности диагностики необходимо соблюдать все рекомендации врача, проводить анализ на голодный желудок, заранее сообщать доктору о принимаемых лекарственных препаратах.
Каталог Услуг

Свободная субъединица бета-ХГЧ (диагностика беременности, онкомаркер)
Далее, Вы перейдете на форму подтверждения записи. Заполните в данной форме желаемые дату и время приема. Поля обозначенные * обязательные для заполнения. В ближайшее время с вами свяжется администратор клиники для уточнения данных. Спасибо!
ОПРЕДЕЛЕНИЕ β-СУБЪЕДИНИЦЫ ХОРИОНИЧЕСКОГО ГОНАДОТРОПИНА
СИНОНИМЫ
Свободная β-субъединица ХГЧ.
ОБОСНОВАНИЕ
ХГЧ — гликопротеин, состоящий из двух субъединиц (a и b). В состав многих гормонов человека, таких, как ЛГ, ФСГ и ТТГ (гликопротеины), входит aсубъединица. β-Субъединица специфична только для ХГЧ, определение которой и проводят с целью диагностики беременности, её осложнений и др.
ХГЧ продуцирует ткань трофобласта. Выявление ХГЧ в моче и плазме крови служит основой теста на беременность. ХГЧ в крови определяют уже через 24 ч после имплантации оплодотворённой яйцеклетки при концентрации 5 МЕ/л.
Физиологическая роль ХГЧ заключается в стимуляции синтеза прогестерона жёлтым телом на ранних стадиях беременности. Считают также, что ХГЧ стимулирует синтез тестостерона мужскими половыми железами плода и оказывает воздействие на кору надпочечников эмбриона.
При нормально протекающей беременности содержание ХГЧ удваивается каждые 2–3 сут и на день первой пропущенной менструации составляет 50–100 МЕ/л. Максимальный уровень ХГЧ (30 000–100 000 МЕ/л) отмечают на 60–80 сут после последней менструации, после чего происходит снижение его концентрации до 5000–10 000 МЕ/л на 120 сут. Эта концентрация ХГЧ в крови беременной сохраняется вплоть до родоразрешения.
Кроме целых молекул ХГЧ в периферической крови циркулируют в меньшем количестве свободные aсубъединицы и bсубъединицы. В I триместре соотношение свободной bсубъединицы ХГЧ составляет 1–4%, а во II и III триместре — менее 1%. При наличии хромосомных аберраций у плода содержание свободной β-субъединицы ХГЧ повышается быстрее, чем концентрация общего ХГЧ, поэтому определение β-субъединицы ХГЧ предпочтительнее для пренатального скрининга патологии плода в I триместре беременности (оптимально на сроке 9–11 нед).
ХГЧ могут продуцировать различные опухоли:
· Опухоли трофобласта (пузырный занос и хориокарцинома).
· Некоторые опухоли эмбрионального зачатка (тератомы яичника или яичка, семинома).
· Опухоли желудка, поджелудочной железы, лёгких, ободочной кишки, печени.
ЦЕЛЬ ОПРЕДЕЛЕНИЯ ХГЧ
Диагностика беременности или подтверждение наличия в организме женщины опухолевой ткани, продуцирующей ХГЧ. По содержанию β-ХГЧ в крови можно судить о течении беременности, её осложнениях или других патологических состояниях организма.
ПОКАЗАНИЯ К ОПРЕДЕЛЕНИЮ ХГЧ
· Диагностика беременности. Качественный анализ ХГЧ — рутинный тест на беременность.
· Количественное определение:
• Подозрение на эктопическую беременность.
• Подозрение на маточную беременность, несмотря на отрицательный рутинный тест.
• Угроза прерывания беременности.
• Диагностика опухолей трофобласта и эмбрионального зачатка.
• Контроль после курса терапии опухолей трофобласта и эмбрионального зачатка.
МЕТОДИКА
Взятие 5 мл крови при проведении пункции вены с соблюдением правил асептики.
ИНТЕРПРЕТАЦИЯ (РАСШИФРОВКА) РЕЗУЛЬТАТОВ ОПРЕДЕЛЕНИЯ ХГЧ
Концентрация ХГЧ в крови при физиологической одноплодной беременности представлены в табл. 10-4.
Причины повышения концентрации bхХГЧ в крови:
· Многоплодная беременность.
· Некоторые ВПР плода (при синдроме Дауна повышение до двух и более отношения индивидуального значения маркёра к медиане нормативного ряда, установленного для определённой популяции). Значения медиан концентрации b-ХГЧ в крови для скрининга ВПР плода представлены в табл. 10-5, 10-6.
Таблица 10-4. Концентрация хорионического гонадотропина человека в крови при физиологической одноплодной беременности
| Срок гестации, нед | Средняя концентрация a-субъединицы ХГЧ, МЕ/л | Референтные величины концентрации b-субъединицы ХГЧ, МЕ/л |
| 1–2 | 150 | 50–300 |
| 3–4 | 2000 | 1 500–5 000 |
| 4–5 | 20 000 | 10 000–30 000 |
| 5–6 | 50 000 | 20 000–100 000 |
| 6–7 | 100 000 | 50 000–200 000 |
| 7–8 | 70 000 | 20 000–200 000 |
| 8–9 | 65 000 | 20 000–100 000 |
| 9–10 | 60 000 | 20 000–95 000 |
| 10–11 | 55 000 | 20 000–95 000 |
| 11–12 | 45 000 | 20 000–90 000 |
| 13–14 | 35 000 | 15 000–60 000 |
| 15–25 | 22 000 | 10 000–35 000 |
| 26–37 | 28 000 | 10 000–60 000 |
Таблица 10-5. Значения медиан концентрации β-субъединицы хорионического гонадотропина человека в крови при скрининге врождённых пороков развития плода в I и II триместре беременности
| Срок беременности, нед | Медиана концентрации b-субъединицы ХГЧ, нг/мл |
| 10 | 41,5 |
| 11 | 34,6 |
| 12 | 32,7 |
| 13 | 28,7 |
| 15 | 14,1 |
| 16 | 11,0 |
| 17 | 10,5 |
| 18 | 9,4 |
| 19 | 6,8 |
| 20 | 4,7 |
Таблица 10-6. Значения медиан концентрации β-субъединицы хорионического гонадотропина человека в крови при
скрининге врождённых пороков развития плода во II и III триместре беременности
| Срок беременности, нед | Медиана концентрации b-субъединицы ХГЧ, МЕ/л |
| 14 | 63 900 |
| 14–15 | 58 200 |
| 15 | 43 600 |
| 15–16 | 38 090 |
| 16 | 37 000 |
| 16–17 | 35 000 |
| 17 | 34 600 |
| 17–18 | 34 000 |
| 18 | 33 400 |
| 18–19 | 29 100 |
| 19 | 26 800 |
| 19–20 | 23 600 |
| 20 | 20 400 |
| 20–21 | 20 000 |
| 21 | 19 500 |
· Опухоли трофобласта (пузырный занос, хориокарцинома, трофобластическая опухоль плацентарной площадки) следует подозревать при повышение содержания β-ХГЧ в крови более 100 000 МЕ/л.
· Некоторыми опухолями эмбрионального зачатка (тератомы яичника или яичка, семинома).
· Опухоли желудка, поджелудочной железы, лёгких, печени, ободочной кишки. Продукцию ХГЧ этими опухолями наблюдают достаточно редко.
Причины понижения концентрации β-ХГЧ в крови:
· Эктопическая беременность (содержание β-ХГЧ обычно меньше, чем при нормальной беременности этого срока, однако данную закономерность подтверждают не всегда).
· Угроза прерывания беременности.
· Некоторые ВПР плода (при болезни Эдвардса снижение до 0,7 отношения индивидуального значения маркёра к медиане нормативного ряда, установленного для определённой популяции).
Другие изменения в содержании β-ХГЧ в крови:
· Отсутствие снижения концентрации ХГЧ после хирургического удаления опухоли трофобласта — метастазирование.
· Повторное увеличение концентрации ХГЧ — рецидив опухоли.
ОПЕРАЦИОННЫЕ ХАРАКТЕРИСТИКИ
Для диагностики беременности чувствительность и специфичность теста близка к 100%. Данный метод исследования служит высокочувствительным тестом в случае угрозы прерывания беременности и опухолевых процессах.
Чувствительность интегрального теста (двухэтапный пренатальный скрининг на синдром Дауна, Эдвардса и другие хромосомные аномалии, а также дефекты нервной трубки), в котором одной из составляющих бывает определение содержания β-ХГЧ в крови, достигает 85%.
Удивительно, но никто не оставил ни одного отзыва. Вы можете стать первым!
Пренатальный скрининг I триместра (11-13 неделя) (венозная кровь) в Пыть-Ях
Комплекс лабораторных исследований, проводимых с 11-й по 13-ю неделю беременности. Результаты скрининга позволяют прогнозировать развитие многих осложнений беременности.
Приём и исследование биоматериала
Когда нужно сдавать анализ Пренатальный скрининг I триместра (11-13 неделя)?
Пренатальный скрининг I триместра проводится всем беременным с целью выявления патологий плода и оценки риска развития осложнений.
Подробное описание исследования
Внедрение в акушерскую практику специфических и чувствительных методов диагностики, одним из которых является комбинированный биохимический и ультразвуковой скрининг, позволяет прогнозировать появление аномалий развития плода.
Пренатальный скрининг I триместра включает определение ряда лабораторных показателей, а также проведение ультразвукового исследования и учёт основных клинических данных: рост, вес, заболевания в анамнезе.
Лабораторные показатели, которые определяют в данном исследовании:
Известно, что отклонение данных показателей от нормы на этом сроке беременности, с вероятностью более 70 % указывает на наличие хромосомных аномалий плода и/или осложнений беременности.
Хорионический гонадотропин человека — гонадотропный гормон, выделяется главным образом плацентой и служит для сохранения беременности. Он повышается в первом триместре — со 2-го дня после прикрепления оплодотворенной яйцеклетки к слизистой оболочке матки — и продолжает расти, в среднем, до 11-й недели, после медленно снижается.
В первые недели беременности хорионический гонадотропин не дает регрессировать желтому телу яичников. Желтое тело активно синтезирует гормон прогестерон, который обеспечивает нормальное состояние внутренней оболочки матки — эндометрия — и «сохраняет» беременность.
Хорионический гонадотропин человека состоит из двух частей: альфа (а) и бета (β). В сыворотке крови и моче беременной женщины в норме обнаруживается несколько форм данного гормона, включая целый гормон и каждую из свободных частей (субъединиц).
При нормально протекающей одноплодной беременности концентрация ХГЧ увеличивается каждые два дня в течение первых десяти — одиннадцати недель и медленно снижается после.
Аномальное изменение концентрации гормона может указывать на осложнения беременности или нарушения развития плода. Очень низкий уровень гормона в I триместре увеличивает риск самопроизвольного прерывания беременности из-за слабой трофики плода и медленно развивающейся плаценты (слабый ангиогенез). В случае внематочной беременности (когда плодное яйцо закрепляется вне полости матки) или замершей беременности, концентрация гормона в крови увеличивается, но гораздо медленнее.
Значительное повышение уровня свободного бета-ХГЧ может быть ассоциировано с рядом хромосомных аномалий плода, таких как: синдром Дауна, синдром Эдвардса, синдром Патау. Но, измеряя только уровень данного показателя, точный диагноз поставить нельзя. В этом случае женщину относят в группу риска и продолжают дальнейшее наблюдение и обследование.
РАРР-А — специфичный гликопротеин, цинксодержащий фермент (металлопротеиназа), который определяется в сыворотке крови беременной женщины. Данный белок вырабатывается клетками плаценты и отвечает за ее нормальное развитие. Его уровень постепенно повышается в течение беременности и резко падает после родов.
Низкие уровни РРАР-А связаны не только с хромосомными аномалиями плода, но и с рядом осложнений беременности, к которым относят:
Экстремально низкие значения РРАР-А определяются также при внематочной беременности.
Результаты данного пренатального скрининга выражают в МоМ (multiples of median). Это коэффициент, который отражает насколько полученный ответ отклоняется от нормальных значений данного срока беременности, то есть от медианы.
Пренатальный скрининг I триместра включает ультразвуковое исследование, которое позволяет определить размер эмбриона, его пропорции, симметричность полушарий мозга, размер носовой кости, шейно-воротниковой зоны (толщины воротникового пространства), а также наличие некоторых мозговых структур. Исследование используется также для оценки расположения внутренних органов, состояния костей и сосудов.
Данное комплексное обследование — это одно из первых основных исследований беременной женщины, которое позволяет с высокой точностью оценить риск развития осложнений беременности и возможность рождения здорового ребенка.
Для подтверждения/опровержения предварительного диагноза требуется проведение дополнительных лабораторных исследований, а также консультация акушера-гинеколога и проведение дальнейшего медико-генетического обследования.
Скрининг первого триместра беременности — что нужно знать о нормах и результатах
Скрининг первого триместра беременности — что нужно знать о нормах и результатах
Практически каждая беременная женщина что-то слышала о скрининге первого триместра беременности (пренатальный скрининг). Но часто даже те, кто его уже прошел, не знают, для чего конкретно его назначают.
А будущим мамам, которым это еще предстоит, это словосочетание вообще иногда кажется пугающим. А пугает оно лишь от того, что женщина не знает, как это делается, как трактовать потом полученные результаты, зачем это нужно врачу. На эти на многие другие вопросы, касающиеся данной темы, вы найдете ответы в этой статье.
Итак, не раз приходилось сталкиваться с тем, что женщина, услышав непонятное и незнакомое слово скрининг, начинала рисовать в своей голове ужасные картины, которые пугали ее, вызывая у нее желание, отказаться от проведения данной процедуры. Поэтому, первое, что мы расскажем вам, что же означает слово «скрининг».
Скрининг (англ. screening — сортировка) – это различные методы исследования, которые ввиду своей простоты, безопасности и доступности, могут применяться массово у больших групп лиц, для выявления ряда признаков. Пренатальный, означает, дородовый. Таким образом, можно дать следующее определение понятию «пренатальный скрининг».
Скрининг первого триместра беременности – это комплекс диагностических исследований, применяемых у беременных женщин на определенном сроке беременности, для выявления грубых пороков развития плода, а также наличия или отсутствия косвенных признаков патологий развития плода или генетических аномалий.
Допустимый срок для проведения скрининга 1 триместра – это 11 недель – 13 недель и 6 дней (см. калькулятор расчета срока беременности по неделям). Ранее или позднее скрининг не проводится, так как в таком случае полученные результаты не будут информативными и достоверными. Наиболее оптимальным сроком считается 11-13 акушерских недель беременности.
Кто направляется на скрининг первого триместра беременности?
Согласно приказу №457 Министерства здравоохранения Российской Федерации от 2000 года, пренатальный скрининг рекомендуется проводить всем женщинам. Отказаться от него женщина может, никто насильно ее не поведет на эти исследования, но делать это крайне опрометчиво и говорит лишь о неграмотности женщины и халатном отношении к себе и прежде всего к своему ребенку.
Группы риска, которым пренатальный скрининг должен проводиться в обязательном порядке:
Пренатальный скрининг на сроке 11-13 недель беременности, состоит из двух методов исследования – это УЗИ скрининг 1 триместра и биохимический скрининг.
Ультразвуковое исследование в рамках скрининга
Подготовка к исследованию: Если УЗИ проводится трaнcвaгинально (датчик вводится во влагалище), то особой подготовки не требуется. Если УЗИ проводится трaнcабдоминальн о (датчик контактирует с передней брюшной стенкой), то исследование проводится с полным мочевым пузырем. Для этого рекомендуется за 3-4 часа до него не мочиться, либо за полтора часа до исследования выпить 500-600 мл воды без газа.
В результате УЗИ исследуются следующие показатели:
Зачем нужен и когда проводится первый, второй и третий скрининг при беременности
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные заболевания и физические характеристики. Как и когда проводится скрининг при беременности, зачем он нужен и какие обследования включает?
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
В нашей стране обязательным является лишь плановое УЗИ-обследование беременных женщин. Полный скрининг считается дополнительным исследованием, которое обычно проводится по желанию будущей мамы. Но иногда врач настойчиво рекомендует пройти именно полное обследование. Если вам дали направление на полный скрининг, не паникуйте — это вовсе не означает, что врач подозревает какую-то патологию. Просто в некоторых ситуациях риск их развития статистически выше, и врачу необходимо знать о возможных опасностях для правильного ведения беременности. Скрининг при беременности обычно назначают:
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11–13-недельной беременности эти нормы составляют:
УЗИ проводят двумя способами — трaнcабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трaнcвaгинальным, при котором он вводится во влагалище. Трансвaгинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трaнcабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче.
При трaнcвaгинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток.
Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
b-ХГЧ (хорионический гонадотропин человека) начинает выpaбатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.
Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в пoлoвые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
БПР — 26–56 мм.
ДБК (длина бедренной кости) — 13–38 мм.
ДПК (длина плечевой кости) — 13–36 мм.
ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16–20-ой неделях беременности:
b-ХГЧ — 4,67–5–27 нг/мл.
Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты. Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
АФП — белок, который выpaбатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой–43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
БПР — 67–91 мм
ДБК — 47–71 мм
ДПК — 44–63 мм
ОГ — 238–336 мм
ИАЖ — 82— 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из стpaxa узнать о том, что развитие малыша идет не по плану.
Для получения максимально точных результатов УЗИ и анализ крови лучше не проводить в один и тот же день. Сдавать кровь на анализ лучше на следующий день после ультразвукового обследования, особенно если оно проводилось трансабдоминальным методом — жидкость, выпитая для наполнения мочевого пузыря, может повлиять на состав крови.
Скрининг при беременности
08.05.2015 Анализы при беременности Скрининг- в переводе с английского это слово обозначает сортировку или отбор. Словом, перинатальный скрининг – это особый набор анализов, тестов, исследований, которые могут дать ясное представление о возможных отклонениях в развитии будущего ребенка.
Весь скрининг подразделяется на количество триместров, так как во время каждого периода вынашивания будущая мама обязана пройти намеченные исследования.
Скрининги подразделяются на двойной, тройной и четвертной тесты, демонстрирующие те или иные гормональные аномалии во все периоды беременности.
Главная цель скрининга – это разделение категорий риска в развитии у плода врожденных пороков: синдрома Дауна, синдром Эдвардса, дефекты развитости нервной трубки. По показателям ультразвукового исследования и результатам анализа крови, взятому из вены, высчитывается итог.
Естественно, во время обработки информации учитываются персональные сведения женщины (от возраста, веса, вредных привычек до применения гормональных препаратов на протяжении беременности).
Какие нужно сдавать анализы на скрининг при беременности?
На УЗИ следует изучить – толщину воротникового прострaнcтва (ТВП). Ее коэффициент, если он превышает 2-2,5 см указывает на возможное наличие у ребенка синдорома Дауна.
ТВП измеряется при строго ограниченных сроках беременности – от 11 до 14 недели, более точно – до 12 недель. Позже плод подрастет и показатели ТВП потеряют свою информативность.
В первом триместре кровь сдают на гормоны b-ХГЧ и РАРР-А.
Второй скрининг (16-18 недель) не предусматривает УЗИ – показания для него берутся из первого. А кровь надо сдавать на гормон b-ХГЧ, белок Альфа-протеина АФП и эстриол – то есть, так называемый «тройной тест».
Результаты анализов скрининга
Результатов необходимо дожидаться около трех недель. Показатели анализов выражаются не цифрами, а в МоМ, что означает кратность в медицине. Медиана – это среднестатистический показатель для приведенного маркера. По норме МоМ должен оказаться в границах 0,5-2,0. Если на основании анализов выявляется отклонение от нормы, значит, присутствует некая патология в развитии плода.
Повышенный ХГЧ может свидетельствовать о таких отклонениях: хромосомные дефекты развития, многоплодие, резус-конфликт. Сниженный ХГЧ говорить о внематочной беременности, угрозе выкидыша, неразвивающуюся беременность. Повышение и понижение АФП говорит о вероятных хромосомных отклонениях.
Сумма и сочетаний отклонений в пропорциях гормонов тоже может рассказать о наличии патологий. Положим, при синдроме Дауна показатель АФП бывает заниженным, а ХГЧ – наоборот, завышенным. Отличительная черта незакрытой нервной трубки является повышенный уровень белка Альфа-протеина (АФП) и пониженную степень гормона хорионического гонадотропина ХГЧ. При синдроме Эдвардса исследуемые гормоны понижены.
Если есть высокий риск
При высоком риске женщину направляют на консультацию к специалисту-генетику. Здесь нужно принимать очень важное в жизни решение. Пороки развития, на которые указали результаты ваших измерений, не поддаются лечению. Здесь вам дадут информацию о том, что у вас, скорее всего, будет «не такой» ребенок.
Генетик изучит ваши показатели, сведения о вашей родословной, уточнит, было ли для сохранения беременности применено гормональное лечение (Утрожестан, Дюфастон) и обязательно предупредит, что нет никаких возможностей узнать со стопроцентной точностью, есть ли патологии у малыша, кроме инвазивных способов. Они, эти способы, весьма не безобидны: биопсия хориона, амниоцентез (взятие посредством прокола в животе околоплодной жидкости), кордоцентез (пункция из пуповины плода). Определенный риск в проведении инвазивных исследований присутствует.
К сожалению, на сегодняшний день скрининги несут мало информации. Довольно высока недостоверность и ошибочность неинвазивных исследований. Некоторые врачи вообще спорят о целесообразности проведения таких процедур.
Первый скрининг при беременности
В первые три месяца беременности абсолютно все женщины проходят эту безболезненную процедуру.
Первый скрининг при беременности предоставляет возможность распознать патологии в развитии плода. Он состоит из ультразвукового исследования и анализов крови. Для проведения диагностики учитываются все персональные данные женщины (начиная от возраста, веса, наличия хронических заболеваний до вредных привычек). У нее берут из вены кровь и делают УЗИ.
Сроки проведения первого скрининга при беременности
Все эти действия производят на 10-13 неделе вынашивания. Несмотря на такой небольшой срок, они помогают выявить у плода генетические и хромосомные отклонения.
Все заключения о развитии будущего ребенка делают по результатам суммы исследований и анализов. Если диагностика определила высокую вероятность аномалий в формировании малыша, женщина направляется на амниоцентоз и БВХ.
Кроме того, скрининг обязателен для женщин, которые болели вирусными заболеваниями в первом триместре и для терапии принимали противопоказанные лекарственные средства.
Этап подготовки к проведению первого скрининга
Приготовление к первому скринингу проходит в женской консультации под руководством гинеколога.
Как проходит процесс первого скрининга
Первый этап – биохимический. Это процесс исследования крови. Его задача – определить такие отклонения, как синдром Дауна, синдром Эдвардса, дефекты формирования головного и спинного мозга у плода.
Результаты исследования крови при первом скрининге не дают доподлинных данных для постановки диагноза, но дают повод для дополнительных исследований.
Второй этап – это УЗИ первых трех месяцев вынашивания. Он определяет развитие внутренних органов и расположение конечностей. Кроме того, делаются замеры тела ребенка и сопоставляются с соответствующими сроку нормами. Этот скрининг исследует расположение и структуру плаценты, носовой кости плода. Обычно на таком сроке она просматривается у 98% детей.
Нормы первого скрининга при беременности
Также первый скрининг определяет многоплодную беременность, если все показатели превышают норму.
Норма при первом скрининге позволяет матери самостоятельно сделать расшифровку результатов полученных анализов. При знании их нормы беременная женщина сможет определить риски на развитие патологий и заболеваний будущего ребенка.
Чтобы рассчитать показатели, необходимо использовать коэффициент МоМ, который обозначает отклонения от среднего показателя. В процессе расчета берутся корригированные значения, учитывающие особенности женского организма.
Если у вас возникло недоверие результатам скрининга, повторите его, повторно сдав те же анализы крови и УЗИ в другой лаборатории. Это можно сделать до 13 недели беременности.
Второй скрининг при беременности
С помощью скрининга определяются группы риска осложнений, а также врожденных патологий у плода во время вынашивания плода.
Повторный скрининг проводится во время второго триместра, хотя самыми эффективными считаются 16-17 недели.
Сроки проведения второго скрининга при беременности
Вторичное комплексное исследование осуществляют для определения вероятности формирования у плода аномалий в хромосомах: в это время их вероятность достаточно велика.
Второй скрининг бывает трех видов:
Обычно УЗИ проводится при скрининговом исследовании в конце второго триместра и состоит из анализа крови на разные признаки. Учитывают при этом и итоги ультразвукового исследования, которое проводилось ранее. Система последовательных операций во время проведения этого комплекса исследований такая: после того, как сдана кровь и проведено ультразвуковое исследование, женщина заполняет анкету с указанием персональных данных, по которым будут определяться срок беременности и вероятности развития пороков. При учете срока беременности выполняются анализы. После этого полученная информация для вычисления рисков обpaбатывается компьютерной программой. Однако даже получены итог не может считаться окончательным диагнозом, стопроцентной гарантией присутствия риска, если он установлен. Чтобы получить более точную и подробную информацию, беременная направляется сдавать дополнительные анализы и консультируется у врача-генетика.
Второй скрининг при беременности – это биохимическое исследование крови будущей мамочки по определенным тестам.
Точнее по так называемому «тройному тесту», по которому проводится изучение степени белков и гормонов, таких, как: хорионический гонадотропин человека (ХГЧ) в крови, альфа-фетопротеин (АФП), свободный эстирол. Тест становится «четверным», когда данный вторичный комплекс исследований предусматривает еще и взятие крови на уровень ингибина А.
Изучение концентрации в крови указанных гормонов и белков дает возможность судить с большой долей вероятности о возможности формирования у ребенка синдрома Дауна, синдрома Эдвардса, пороки нервной трубки.
Выводы повторного комплекса исследований могут быть косвенным показателем дефективного состояния формирования ребенка и обострений протекания беременности. Например, аномальная степень ХГЧ свидетельствует о нeнopмaльностях в хромосомах, опасности формирования гестоза или о наличии сахарного диабета у будущей мамы.
Пониженные же показатели ХГЧ могут свидетельствовать о нарушениях развития плаценты.
Повышенные или пониженные в сыворотке крови беременной АФП и ингибин А – признак расстройства естественного формирования малыша и вероятных прирожденных аномалиях – пороках открытой нервной трубки, возможно синдроме Дауна или синдроме Эдвардса. Если резко повышается альфа-фетопротеин, то плод может погибнуть. При изменении уровня женского стероидного гормона — свободного эстриола можно допустить нарушения активности фетоплацентарной системы: дефицит его предполагает вероятные неправильности функционирования ребенка.
В случае, когда итоги повторного комплекса исследований оказались нeблагоприятными, не следует раньше времени переживать. Они только говорят о предполагаемых рисках отклонений, не есть окончательный диагноз. В случае, когда хотя бы единственная составляющая вторичного скрининга не вписывается в норму, необходимо проделать добавочное исследование. На показатели скринингового исследования, возможно, влияют некоторые причины: экстракорпopaльное оплодотворение, вес женщины, наличие сахарного диабета, вредные привычки, например, курение.
Видео о скрининг
Скрининг первого триместра: Расшифровка
Скрининг I триместра, расшифровка
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней мeнcтpуации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Прострaнcтва (ТВП).
Толщина воротникового прострaнcтва (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое прострaнcтво, шейная прозрачность и др. Но все эти термины обозначают одно и то же.
Попробуем разобраться, что это значит. На картинке снизу вы можете увидеть снимок, полученный во время измерения ТВП. Стрелочками на картинке показана сама шейная складка, которая и подлежит измерению. Замечено, что если шейная складка у ребенка толще 3 мм, то риск синдрома Дауна у ребенка повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
Хоть толщина воротникового прострaнcтва является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
Норма ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ)
ХГЧ и свободная β (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать aбopт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать aбopт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
—-
Источник:
http: //www.mygynecologist.ru/content/skrining-pervogo-trimestra-beremennosti
Всем добра и здоровых детёнышей!
Практически всем беременным женщинам назначают скрининг первого триместра, но далеко не все знают, для чего он нужен, и что можно узнать с помощью подобной проверки.
Женщины, которые еще не проходили скрининг первого триместра, иногда даже испытывают страх, поскольку не только не знают, как трактовать результаты проверки, но и зачем ее проводят. Однако, пугаться данной процедуры не стоит, поскольку она необходима для контроля за нормальным развитием плода.
Пренатальный скрининг является комплексом диагностических процедур, которые абсолютно безопасны для женщины и малыша, и позволяют оценить плоду по ряду признаков еще до родов. Скрининг 1 триместра представляет собой особые методы обследования, которые позволяют на самых ранних сроках обнаружить пороки развития у ребенка, генетических аномалий и в дальнейшем становятся основной для назначения лечения.
Наиболее оптимальным сроком для проведения пренатального скрининга первого триместра является срок от 11 до 13 недель и шести дней. Все данные, полученные раньше или позднее этого срока, не считаются информативными и полностью достоверными.
Показания к проведению скрининга
Большинство врачей рекомендуют проводить скрининг при беременности всем женщинам без исключения. Конечно, подобная проверка абсолютно добровольная и женщина может отказаться от нее, но этого делать не рекомендуется, поскольку отсутствие информации о состоянии ребенка может в будущем привести к осложнениям.
Существуют некоторые группы пациенток, которым скрининг на возможные патологии плода вначале беременности особенно необходим:
Обследование первого триместра состоит из двух обследований: УЗИ и биохимического скрининга.
Проведение УЗИ
Для проведения УЗИ в рамках скрининга могут использовать специальный вaгинальный датчик, или обычный аппарат УЗИ. В последнем случае проверка проводится с наполненным мочевым пузырем. Чтобы добиться нужного состояния, нужно не ходить в туалет в течение 5-6 часов или за полтора часа до обследования выпить примерно пол литра воды без газа.
Для получения наиболее достоверных данных, при проведении УЗИ необходимо учитывать некоторые условия:
При проведении УЗИ в рамках скрининга первого триместра, учитываются следующие нормы и параметры:
Данные, которые считаются нормой, приведены в таблице ниже в соответствии неделе беременности.