высокие алт и аст после коронавируса что делать
Высокий ферритин, Алт и АСТ после covid-19
Хронические болезни: Нет
На сервисе СпросиВрача доступна консультация гепатолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ферритин реагирует на воспаление, генерируемое ковид 19 многократный увеличением его до полугода, по наблюдениям. Это не опасно, со временем он стабилизируется. Если вы сейчас хотите оценить степень возможной анемии, то лучше ориентироваться на сывороточное железо
Все трансферазы и ферритин восстановятся, опасности состояние не представляет
По поводу кишечника. Конечно будет симптоматика, так как пострадала микрофлора.
Если распирание очень уж вас беспокоит, то можно добавить метеоспазмил по 1 таб 2-3 раза в день. Там хорошая доза симетикона (это то же что эспумизан, он не всасывается в кишечнике), а так же спазмолитик, который на общее состояние не влияет👍🏻
И конечно у вас в крови слегка повышен прокальцитонин-маркер воспаления бактерального плана. Что само собой влечёт многократно увеличение белка ферритина.
Там на самом деле сложные механизмы, но они все друг на друге завязаны. Это все для вашего состояния нормально
Повышенные АЛТ и АСТ после коронавируса: что это значит и как нормализовать показатели
Коронавирус, попадая в организм, воздействует на него системно. Разрушаются ткани и клетки разных органов. Обычно у пациента после ковида повышены АЛТ и АСТ. Рассмотрим, что это значит, к какому врачу обращаться, как нормализовать показатели.
* необходима предварительная запись
Что такое АЛТ и АСТ в биохимии крови
Разберемся с сокращениями и выясним, что за ферменты скрываются за ними:
Таким образом, АСТ и АЛТ – ферменты, которые в организме находятся преимущественно в печени и в почках. Они участвуют в синтезе многих полезных веществ. Если органы, в которых находятся аспартатаминотрансфераза и аланинаминотрансфераза разрушаются, то ферменты попадают в кровь. Это выявляют путем проведения анализа.
Норма АЛТ и АСТ у здорового человека
Показатели отличаются у людей разного пола и возраста. Подробнее описано в таблицах.
| Пол пациента/фермент | АЛТ | АСТ |
|---|---|---|
| мужчины | до 45 Ед/л | до 37 Ед/л |
| женщины | до 34 Ед/л | до 30 Ед/л |
У ребенка показатели уровня ферментов постоянно меняются. Они таковы:
| Возраст/фермент | АЛТ | АСТ |
|---|---|---|
| менее 5 дней | до 49 | до 97 |
| от 5 дней до 6 месяцев | до 56 | до 57 |
| от полугода до года | до 54 | до 82 |
| до 3 лет | до 33 | до 48 |
| с 3 до 6 лет | до 29 | до 36 |
| до 12 лет | до 39 | до 47 |
Если больной старше, чем указано в последней строке таблицы, нужно ориентироваться на нормы для мужчин и женщин.
Необходимо знать, что существует еще и коэффициент Ритиса, которым определяют соотношение ферментов друг к другу. В норме он составляет 1,3 – то есть, на столько АСТ в плазме крови должно быть меньше, по сравнению с АЛТ.
Коэффициент Ритиса полезен для выявления проблем с миокардом. АСТ больше всего в этой мышце. Если показатель аспартатаминотрансферазы приближается к уровню аланинаминотрансферазы, то, скорее всего, проблему нужно искать в области сердца.
Почему после коронавируса повышаются АЛТ и АСТ
В период с 11 января по 21 февраля 2020 года в Третьей Народной больнице Шэньчжэня наблюдали за 417 пациентами с COVID-19. Медики изучали параметры печеночных тестов и отклонения. Было выявлено повышение АЛТ и АСТ после коронавируса.
Врачи на основе анализов установили отклонения: АЛТ > 40 Ед/л, АСТ > 40 Ед/л, гамма-глутамилтрансферазы (ГГТ) > 49 Ед/л.
Китайские медики пришли к выводу, что коронавирусная инфекция прямо воздействует на печень, почки, миокард, мышцы, разрушая ткани. Из-за этого число АЛТ и АСТ в крови увеличивается.
Это не единственная версия того, почему ферментов в красной жидкости при КОВИД-19 становится больше. Высокие показатели АЛТ и АСТ могут быть причиной терапии – применения различных препаратов. Особенно если больной принимает их без назначения врача.
При обследовании пациентов медики учитывают наличие побочных эффектов и тот факт, что ковид негативно воздействует на ткани, клетки перечисленных органов. Ситуация ухудшается, когда, помимо вируса, на организм влияют и лекарства, из-за которых разрушается печень.
Осложнения на печень после ковида
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Частым клиническим нарушением, развивающимся на фоне COVID-19, является изменение сосудистого тонуса и расстройство адекватной гемодинамики. Артериальное давление при коронавирусе у человека, в зависимости от исходного состояния и других немаловажных факторов, может повышаться или понижаться. С чем же связано подобное последствие и можно ли его преодолеть?
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Почему страдает печень
Среди лабораторных данных, не характерных для атипичной пневмонии, следует выделить аномальные уровни биохимических показателей крови (АЛТ, АСТ, билирубина, ГГТ, холестерина, щелочной фосфатазы). Существует несколько факторов, способных вызвать повреждение печени:
У людей, не имеющих хронических заболеваний печени, нарушение биохимических показателей печеночных проб, в большинстве случаев, носит временный характер и не требует специальной медикаментозной коррекции. В группу риска фатальных последствий входят пациенты с циррозом, гепатоцеллюлярной карциномой, получающие препараты-иммуносупрессоры и перенесшие печеночную трансплантацию. Все пострадавшие от COVID-19, для минимизации риска отдаленных осложнений, должны находиться под диспансерным наблюдением.
Восстановление печени после коронавируса
Реактивный токсический гепатит после коронавируса требует проведения детоксикации (очищения крови) и гепатопротекторной терапии. В данной ситуации очень важна оценка иммунного статуса, постоянный мониторинг функции печени, персонализированный подход к лечению, строгое обоснование назначений и оценка межлекарственного взаимодействия препаратов.
Пациентам, у которых болит печень при коронавирусе, назначается специальная диета и оздоровительные процедуры (ЛФК, физиотерапия, массаж, минеральные ванны, терренкур и пр.). Восстановление должно проводиться поэтапно. Чтобы стабилизировать отток желчи, нужно ограничить употребление острой, жирной, копченой и жареной пищи. Прием желчегонных препаратов допустим только с разрешения врача, после проведения УЗИ. Для активации регенеративной функции гепатоцитов необходимо принимать рекомендованные гепатопротекторы, отказаться от вредных привычек, поддерживать оптимальный питьевой баланс и умеренную физическую активность.
Высокие алт и аст после коронавируса что делать
Новый коронавирус, вызывающий острый респираторный синдром (SARS-CoV-2), в настоящее время, по оценкам специалистов, заразил более 200 млн чел. во всем мире. В клинической картине наряду с острым респираторным дистресс-синдромом отмечается также поражение печени у больных с COVID-19, обуславливаемое прямым действием SARS-CoV-2. На современном этапе проводятся научные исследования возможных механизмов поражения печени. Предварительное исследование показало, что SARS-CoV-2 может напрямую связываться с АПФ2-позитивными холангиоцитами и может вызывать нарушение функции печени [1]. Сходные данные приводят G. Feng и соавт. в своей работе [2]. Также иммуноопосредованное воспаление при тяжелых формах COVID-19 сопровождается высоким уровнем СРБ, D-димера, интерлейкина-6, ферритина, что способствует повреждению печени [3]. Гипоксия, связанная с пневмонией, также может обуславливать повреждение гепатоцитов и может способствовать развитию печеночной недостаточности у пациентов с тяжелым течением COVID-19 [4]. Лекарственное поражение печени в свою очередь является фактором, способствующим повышению уровня биохимических показателей в крови у многих пациентов с COVID-19 [5]. Во время клинического течения болезни, связанной с COVID-19, было замечено, что повреждение печени обнаруживается у значительной части пациентов, и особенно у тех, кто находится в тяжелом или критическом состоянии [6, 7]. Замечено, что имеющиеся у больных хронические заболевания печени усугубляют течение COVID-19. Более высокая частота повреждения печени отмечается у тяжелых пациентов с инфекцией SARS-CoV-2. Имеется мнение, что крайне тяжелый COVID-19 служит независимым фактором риска повреждения печени. В случаях COVID-19 с летальным исходом частота поражений печени может достигать 58,1–78 % [8]. С момента госпитализации больных коронавирусной инфекцией лечащие врачи обращают внимание на повышение уровня биохимических показателей (АЛТ, АСТ, общий билирубин), характеризующих повреждение печени [9]. Нарушение функции печени сопровождается умеренным повышением уровня общего билирубина. Как правило, повышение аминотрасфераз отмечается в 1–3 раза от верхней границы нормы. В исследовании Q. Cai и соавт. нормальный уровень АЛТ отмечен у 49,79 %, а АСТ – у 63,09 % пациентов [10, 11].
В настоящее время еще не до конца понятно, относятся ли изменения клинико-биохимических показателей печени у пациентов с COVID-19 к диагностированным ранее заболеваниям печени или же они отражают повреждение печени непосредственно при COVID-19. В последнее время частота повреждений печени у пациентов с COVID-19, согласно данным различных исследований, варьируется от 14 до 53 % [4]. На наш взгляд, особое внимание следует уделять пациентам с COVID-19, относящимся к группам риска, таким как перенесшие трансплантацию печени, получающие иммуносупрессанты, а также больным, страдающим циррозом печени, хроническими гепатитами, гепатоцеллюлярной карциномой, либо при проведении противовирусной терапии [12–14].
Цель исследования: изучение клинико-биохимических изменений и поражения печени у больных с COVID-19 при неблагоприятном исходе болезни.
Материалы и методы исследования
В качестве материала для исследования использованы истории болезни 79 пациентов, умерших от COVID-19, вызванной SARS-CoV-2. Из них было выбрано для анализа 28 больных, имеющих поражение печени. У всех пациентов была достоверно идентифицирована с помощью полимеразной цепной реакции (ПЦР) инфекция SARS-CoV-2. Критерием включения в исследование было наличие поражения печени больных, имеющих характерные симптомы коронавирусной инфекции и наличие SARS-CoV-2, определенные с помощью ПЦР.
Результаты исследования и их обсуждение
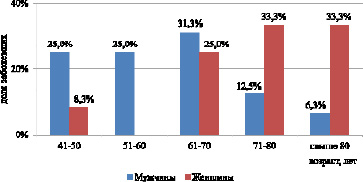
В ходе исследования нами было выявлено, что при неблагоприятном исходе болезни от COVID-19 у 35,4 % от общего числа пациентов имелись поражения печени. При этом количество мужчин среди заболевших с поражением печени составляло 57,1 %. Возрастная структура больных представлена на рис. 1. Из рис. 1 видно, что основную группу больных в возрасте от 41 до 70 лет составляют пациенты мужского пола. У женщин в выборке максимальные значения показателей преобладали в возрастной группе от 70 лет и выше (33,3–33,4 %).
Рис. 1. Возрастная структура больных с поражением печени при COVID-19, n = 28
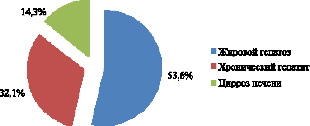
Рис. 2. Структура заболеваний печени при COVID-19, n = 28
Интересно отметить отсутствие заболеваний печени у женщин в возрастной группе 51–60 лет. Можно заметить также, что тенденции у мужчин и женщин, связанные с заболеванием печени, прямо противоположны. Так, у мужчин показатель сначала возрастает (25,0–31,3 %), затем убывает (12,5 % в интервале 71–80 лет) и далее до 6,3 % – свыше 80 лет. У женщин, наоборот, в возрастной динамике показатель все время возрастает (8,3–25,0 %, в интервале 41–70 лет), затем стабилизируется в интервале 71–80 лет и выше.
Пациенты с хроническими заболеваниями печени (ХЗП) могут быть более предрасположены к тяжелым клиническим последствиям COVID-19, включая гипоксию и гипоксемию, возникающие при тяжелой пневмонии и цитокиновом шторме [15, 16]. Неалкогольная жировая болезнь печени, при метаболическом синдроме (сахарный диабет, ожирение), хронические гепатиты, цирроз печени, возникающий при хронических вирусных гепатитах В, С и D – все эти заболевания могут быть основными причинами повреждения печени у пациентов с COVID-19. Не исключено также, что пациенты с ХЗП являются более восприимчивыми к инфицированию SARS-CoV-2, что приводит к еще более тяжелым повреждениям печени.
Выявленные нами заболевания печени у пациентов при COVID-19 представлены на рис. 2. Обращает на себя внимание, что наибольшее количество среди пациентов с COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. Все эти заболевания печени в основном встречались на фоне сердечно-сосудистых патологий и сахарного диабета.
В ранее проведенных исследованиях ситуации с коронавирусом различными авторами было установлено, что SARS-CoV и MERS-CoV вызывают непосредственное повреждение печени у инфицированных пациентов. При COVID-19 также были обнаружены существенные отклонения в функциональном состоянии печени, которые коррелировали с прогрессированием и тяжестью инфекционного процесса [12]. Наши исследования также подтверждают наличие отклонений в функциональном состоянии печени и закономерности в прогрессировании заболевания ее с тяжестью инфекционного процесса.
В опубликованных статьях, анализирующих состояние печени у китайских пациентов с COVID-19 из Уханя (Китайская Народная Республика), было показано, что у 14–53 % из них регистрировались изменения биохимических показателей. А в 2–11 % от общего числа случаев инфекция развивалась на фоне хронических заболеваний печени. Повышение активности АЛТ/АСТ (аланиновая и аспарагиновая аминотрансферазы), как правило, не превышало 1,5–2 норм от верхней границы нормы и сопровождалось незначительным увеличением концентрации в крови общего билирубина [7]. Повышение уровня трансаминаз, снижение концентрации тромбоцитов, а также низкий уровень альбумина в крови, в момент поступления в стационар коррелируют с более высокими показателями летальности больных.
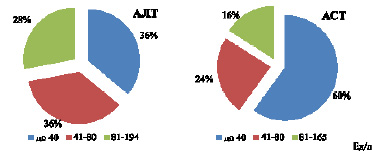
В ходе ретроспективного исследования больных, имеющих поражения печени, нами показано, что у большинства пациентов с COVID-19 имелись отклонения лабораторных показателей печеночного статуса от нормы, связанные с цитолитическим ее повреждением. Отмечается также незначительное повышение уровня активности АЛТ и АСТ (рис. 3).
Рис. 3. Показатели АЛТ и АСТ в крови при COVID-19, n = 25
В норме АЛТ для мужчин старше 18 лет составляет менее 41 Ед /л, у женщин менее 33 Ед/л. При хроническом гепатите для активности АЛТ характерно обычное превышение нормы более 4 раз. На рис. 3 такой показатель отмечен в 28 % случаев (81–194 Ед/л), т.е. несколько выше, чем 4 раза. Для АСТ – норма для мужчин старше 18 лет менее 40 Ед/л, женщин – менее 32 Ед/л. Превышение нормы АСТ в 4 раза наблюдается в группе, состоящей из 16 % пациентов. Такие показатели выше, чем отмечены в работе Шу-Юань Сяо [7]. Такие группы, у которых показатели превышают норму в 4 и более раз (81–194 Ед/л для АЛТ и 81–165 Ед/л для АСТ), можно отнести к группам повышенного риска. Четырехкратное и более превышение показателей от нормы свидетельствует о наличии у пациентов острой вирусной инфекции, усугубляющей тяжесть поражения печени.
Показатели, в пределах нормы, активности АЛТ и АСТ отмечаются у 36 % и 60 % соответственно. Показатели до 1,5–2 раз выше нормы (41–80 Ед/л) отмечаются в 36 % и 24 % соответственно, для АЛТ и АСТ.
Желтушное окрашивание тканей (склеры, кожи) и тканевой жидкости, происходящее вследствие повышения общего уровня билирубина в сыворотке крови, у значительной части больных не наблюдалось. Лишь у 4 % пациентов отмечалось незначительное превышение уровня общего билирубина (21–35 мкмоль/л), в норме от 0,5 до 20,5 мкмоль/л. Также наблюдалось одновременное снижение концентрации в крови общего белка, у 54,2 % пациентов (44–63 г/л) и альбумина – у 60 % (22–34 г/л). Исследование функции почек показало, что уровни креатинина и мочевины были выше нормы у 20 % пациентов с COVID-19. Также обращает на себя внимание снижение количества тромбоцитов у 33,3 % пациентов (ниже 180 х10**9/л), при норме 180–320 х10**9/л.
Уровень протромбинового индекса у 96,4 % пациентов оставался в пределах нормы, и только у одного больного отмечалось снижение данного показателя ниже нормы.
Заключение
Патологические изменения при неблагоприятном исходе от COVID-19 в печени встречались в нашем исследовании у 35,4 % больных. Наибольшее количество среди пациентов с инфекцией COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. К основным клинико-биохимическим показателям этих изменений можно отнести незначительное увеличение уровня ферментов печени (АЛТ, АСТ). Показатели активности трансаминаз АЛТ и АСТ, превышающих норму в 4 раза, в нашем исследовании наблюдались у 28 % и 16 % соответственно. Уровень общего билирубина у 96,0 % пациентов оставался в пределах нормы. Также у больных COVID-19 с поражением печени было зарегистрировано снижение общего белка, альбумина, тромбоцитов и протромбинового индекса. Все больные, имеющие патологию печени, инфицированные COVID-19, на наш взгляд, нуждаются в дальнейшем тщательном наблюдении для своевременной оценки возможных последствий и улучшения качества лечения. Характер повреждений в печени непосредственно при COVID-19 изучен недостаточно и требует дальнейшего уточнения.
«Кардиориск»
Проблема постановки диагноза, бесспорно, является ключевой в деятельности практического врача. Именно терапевты (и особенно участковые врачи) чаще всего осуществляют первичное обследование больных и предварительную диагностику заболевания. В этом обзоре
Проблема постановки диагноза, бесспорно, является ключевой в деятельности практического врача. Именно терапевты (и особенно участковые врачи) чаще всего осуществляют первичное обследование больных и предварительную диагностику заболевания. В этом обзоре мы хотели бы уделить особое внимание проблемам диагностики наиболее распространенного и опасного недуга — ишемической болезни сердца (ИБС). Статистические исследования показывают, что более чем в половине случаев первичная диагностика ИБС оказывается неточной, причем немало допускается ошибок и при первичной диагностике инфаркта миокарда. Мы ни в коем случае не умаляем значения инструментальных методов и тщательного сбора анамнестических данных, но в век современных медицинских технологий именно лабораторные методы исследования могут дать максимум информации, необходимой как для постановки диагноза, так и для своевременной профилактики заболевания и системной терапии его осложнений.
Сложность работы лечащего врача заключается в том, что большинство лабораторий предлагают стандартный список исследований, состоящий из множества параметров, а полученные при этом данные обладают малой информативностью. В этой ситуации трудно переоценить значение профильного нозологического подхода к формированию групп исследований, который начали практиковать в своей деятельности современные лабораторные структуры. Примером такого подхода, поднимающего на новую ступень уровень диагностики разных форм ИБС, является профиль «Кардиориск», разработанный специалистами Независимой лаборатории ИНВИТРО.
В состав профиля входят следующие исследования: холестерин (ХС), ХС липопротеинов высокой плотности (ЛПВП), ХС липопротеинов низкой плотности (ЛПНП), триглицериды, индекс атерогенности (ИА), К/Na/Cl, протромбин, фибриноген, С-реактивный белок (СРБ), аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), лактатдегидрогеназа (ЛДГ), НВDН (hydroxybutirate dehydrogenase), креатинкиназа, креатинкиназа-МВ.
Рассмотрим каждый показатель, входящий в состав профиля, более детально, разбив предварительно их на две основные группы.
Первая группа показателей относится к прогностическим критериям, позволяющим оценить риск развития сердечно-сосудистых заболеваний.
Липидный профиль: общий ХС, ХС ЛПВП, ХС ЛПНП, триглицериды, ИА. Это группа тестов наиболее часто используется в диагностике атеросклероза и при оценке риска его осложнений (ИБС, инфаркт миокарда, сосудистые заболевания мозга). Согласно заключению ВОЗ, ведущим фактором патогенеза атеросклероза являются нарушения (генетически обусловленные и приобретенные) метаболизма липопротеинов. Уровень липидов — один из многих факторов риска атеросклероза, поэтому результаты исследования липидного профиля должны оцениваться в комплексе с другими факторами.
ХС. Хорошо известна связь его повышенного уровня в сыворотке крови с выраженностью атеросклеротических изменений. Но ХС плазмы неоднороден — он входит в состав липидно-белковых комплексов, обладающих разными физико-химическими свойствами и играющих разную роль в его обмене.
ЛПНП (атерогенные). Считается, что показатель ЛПНП больше коррелирует с риском атеросклероза, чем уровень общего ХС, поскольку именно эта фракция обеспечивает приток ХС к сосудам и органам. В условиях патологии эндотелия сосудов, которой способствуют различные факторы (повышенное давление, компоненты табачного дыма, увеличенный уровень гомоцистеина), происходят захват ЛПНП клетками сосудистых стенок, их модификация под действием местных факторов воспаления и включение в состав образующихся атеросклеротических бляшек, которые сужают просвет сосудов и способствуют тромбообразованию.
ЛПВП (антиатерогенные). Активизируют ферментные системы печени, способствующие выведению ХС из организма, они участвуют в обратном транспорте ХС из клеток периферических тканей, в том числе клеток стенок сосудов. Снижение концентрации ЛПВП связывают с повышенным риском атеросклероза.
Триглицериды. Не являются самостоятельным фактором риска развития атеросклероза, хотя повышенная концентрация триглицеридов часто сочетается с повышением ЛПНП и наличием ИБС.
Оценить общую направленность сдвигов липидного обмена помогает расчет холестеринового ИА:
ИА = (ХС — ХС ЛПВП) / ХС ЛПВП.
По данным литературы, в норме ИА составляет 2–3 единицы.
Натрий участвует в механизмах возбуждения нервных и мышечных клеток, формировании щелочного резерва крови.
Протромбин, международное нормализованное отношение (МНО), лат. International Normalized Ratio (INR), (протромбиновое время, PT). Это один из важнейших показателей коагулограммы, характеризующий состояние свертывающей системы крови, скрининговый тест для оценки внешнего пути гемостаза.
Образование основных факторов протромбинового комплекса происходит в печени и зависит от присутствия в организме витамина К, антагонистами которого являются непрямые антикоагулянты, или антикоагулянты непрямого действия. Поэтому протромбиновый тест в кардиологии используют для контроля терапии непрямыми антикоагулянтами (например, варфарином).
МНО — дополнительный способ представления результатов протромбинового теста, рекомендованный комитетом экспертов ВОЗ для контроля терапии непрямыми антикоагулянтами.
Оптимальные пределы МНО, которые должны быть достигнуты в ходе лечения непрямыми антикоагулянтами, зависят от терапевтических целей и определяются лечащим врачом.
Фибриноген (Fibrinogen). Белок — предшественник фибрина, составляющего основу сгустка при свертывании крови. Содержание фибриногена увеличивается при воспалительных процессах, это чувствительный маркер воспаления и некроза тканей. Рост концентрации фибриногена в плазме даже в пределах референсных значений коррелирует с увеличением риска осложнений сердечно-сосудистых заболеваний.
СРБ (CRP). Белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Уровень СРБ быстро и многократно увеличивается при воспалениях различной природы и локализации, паразитарных инфекциях, травмах и опухолях, сопровождающихся воспалением и некрозом тканей.
Относительно новая область применения этого показателя — оценка риска развития атеросклероза и связанных с ним осложнений. Разработанные в последнее время высокочувствительные методы определения СРБ (чувствительность
Е. В. Чащихина
Независимая лаборатория ИНВИТРО, Москва