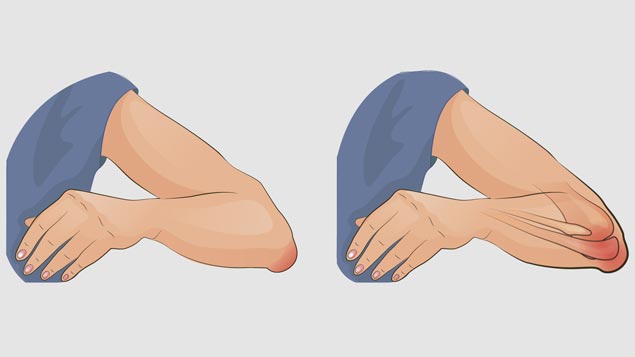
выпот в локтевом суставе что это такое
Локтевой бурсит причины, симптомы, методы лечения и профилактики
Локтевой бурсит — это болезнь, которая развивается в локте в синовиальной сумке. Может протекать в острой или хронической форме. Выражается в появлении воспалённого участка, уплотнения, которое сопровождается болью, отёками, иногда гнойными процессами тканей. Возникает вследствие микротравм, уменьшении синовиальной жидкости, перенагрузки конечности, патологий суставов и околосуставных элементов. Врачи начинают лечить пациента с заболеванием после осмотра, сдачи анализов и аппаратной диагностики.
Причины локтевого бурсита
Самая распространённая причина болезни — превышение нагрузки на суставы локтя. Обычно так происходит при травмах и ушибах, хронических нарушениях бурсы и синовиальной капсулы, патологиях соседних органов. Наиболее часто встречаются следующие причины:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Симптомы локтевого бурсита
Симптоматика заболевания зависит от стадии развития патологии и особенностей организма. Болезнь указывает не только на нарушения суставной области руки, но также говорит о поражениях других систем органов и тканей.
Характерные признаки бурсита локтевого сустава:
Стадии развития локтевого бурсита
Патология развивается разными темпами, в зависимости от причины болезни, локации очага поражения и индивидуальных особенностей здоровья пациента. Существует три стадии развития локтевого бурсита:
Разновидности
Как любой воспалительный процесс в суставах конечностей, бурсит локтя классифицируется по некоторым признакам:
Локтевой бурсит по характеру экссудата
Локтевой бурсит по характеру инфекции
Диагностика
Диагностировать болезнь обычно назначают специалисту, который занимается лечением причины бурсита. Например, специфический вид исследуют венеролог, иммунолог, фтизиатр, неспецифический — ревматолог, вертебролог, невролог. Для определения источника патологии врач проводит осмотр и пальпацию поражённой зоны руки, после чего направляет на лабораторные исследования — анализы крови, мочи, мокроты, пункцию бурсы и синовиальной капсулы.
Из инструментальных методов диагностики применяют:
В сети клиник ЦМРТ вы сможете пройти обследование по таким методикам:
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.
Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
В клинике ЦМРТ можно диагностировать выпот с помощью методов:
Бурсит локтевого сустава: симптомы и лечение заболевания
Бурсит локтевого сустава – это воспалительный процесс асептического или инфекционного типа. Клиническая картина диагностированных случаев свидетельствует о возможности протекания болезни как в острой, так и в подострой или хронической форме.
Наиболее ярким симптомом наличия патологического процесса является локальное уплотнение, приходящееся на область сочленения верхней конечности. Хроническая форма предполагает систематичные боли (незначительные или умеренные).
Диагностика реализуется с учетом клинических проявлений, степени интенсивности болевого синдрома, а также результатов инструментальных методой исследования.
Что такое бурсит локтевого сустава?
Рассматриваемый недуг – это один из наиболее распространенных видов воспаления сочленения и накоплением внутри его полости серозного или гнойного экссудата (выпота).
Развитие большинства диагностированных случаев спровоцировано перегрузками и многочисленными микротравмами локтя. Среди пациентов встречаются спортсмены, люди, работающие в условиях повышенной сложности (тяжелый труд), а также те, кто в связи с какими-либо особенностями часто опирается локтями о стол.
В группу риска входят люди различного возраста, в большей степени мужчины молодого и среднего возраста.
План лечения определяется в индивидуальном порядке с учетом степени интенсивности проявления признаков, а также вида болезни и клинической картины конкретного пациента.
Патологическая анатомия болезни
В качестве причины обострения симптоматической картины и необходимости лечебного комплекса выступает воспаление бурсы.
Бурса – это образование щелевого типа, расположенное относительно близко от выступающих костных участков, внутри которого располагается относительно небольшое количество жидкости.
Ключевая функция бурсы – амортизация и защита околосуставных тканей от излишнего давления или чрезмерного трения.
При систематических микротравмах, а также повышенном давлении внутри сочленения, может возникнуть асептическое воспаление, следствием которого станет активное выделение жидкости оболочкой бурсы. В зависимости от количества выработанной жидкости проявляется локальная припухлость, вызванная выпячиванием наполненной полости.
Классификация
Специалисты, занимающиеся диагностикой и лечением бурсита локтевого сустава, сформировали классификацию, позволяющую подобрать наиболее эффективный план лечения. Рассмотрим виды воспаления сустава руки по различным критериям более детально.
По месту локализации патологического процесса выделяют бурситы:
В зависимости от особенностей течения недуга различают три формы:
Синовит и теносиновит – воспаление суставов
Суставы ежедневно подвергаются колоссальной нагрузке, травмируются, даже если мы этого не замечаем. Неудивительно, что периодически они воспаляются. Вместе с артрозом и артритом часто диагностируют синовит – воспалительное заболевание синовиальной мембраны, соединительной ткани, выстилающей внутренние поверхности суставов и сухожилий.
Чем опасен синовит
Синовиальная мембрана выполняет в суставе важную функцию – обеспечивает разделение твердых тканей. За счет этого сустав двигается с минимальным изгибом компонентов. Мембрана способна изменять форму, тем самым приспосабливаясь к опорным поверхностям и обеспечивая амортизацию. От ее состояния зависит качество и количество синовиальной жидкости в суставе, той самой, при дефиците которой развивается коксартроз или гонартроз.
Соединительная ткань, образующая эту мембрану, может воспаляться. В суставе формируется отек, во время движения человек чувствует боль, возможно кровотечение. Если заболевание не лечить, синовиальная мембрана утолщается, в ней появляются новые кровеносные сосуды. В будущем это приведет к частым суставным кровотечениям.
Синовит без лечения может привести к дисфункции сустава
Что такое теносиновит
Теносиновит – это воспаление сухожильных оболочек. Последние представляют собой трубчатообразную соединительную ткань, заполненную жидкой смазкой. Оболочки окружают сухожилия, которые состоят из гибкой волокнистой коллагеновой ткани. Именно она прикрепляет мышцы к костям. Если воспаляется наружное покрытие сухожилий, говорят о теносиновите. Оба воспалительных заболевания сопровождаются болью при движениях, поэтому только врач можно поставить точный диагноз.
Теносиновит чаще всего поражает руки, запястья и стопы
Причины синовита и теносиновита
Синовит – это один из симптомов ревматоидного артрита аутоиммунной (необъяснимой) природы. Хроническое воспаление синовиальных мембран провоцирует воспалительные процессы и в других органах – в организме запускается полномасштабный процесс, доставляющий человеку не меньшую боль, чем артроз коленного сустава в запущенных формах.
Синовит также может возникать при таких заболеваниях:
Причины теносиновита до сих пор вызывают вопросы. Считается, что воспаление возникает после чрезмерного напряжения сухожилий, однако это лишь предположение. Очевидно, что вследствие повышенных физических нагрузок происходит травмирование сухожилий, окружающих мышц и костей, поэтому риск воспаления оболочек возрастает.
Теносиновит часто возникает:
Синовит или теносиновит могут развиться после травмы
5 основных симптомов синовита и теносиновита
Диагностика и лечение
На первичном осмотре врач проверяет состояние сустава визуально: отмечает присутствие боли, изменение цвета кожи, трудности с движением, повышение локальной температуры. Уточнить количество скопившейся жидкости помогают МРТ или УЗИ. Если в суставе есть повреждение тканей, его покажет рентген-исследование.
Для определения первопричины воспалительного процесса назначают:
Самолечение синовита, особенно теплые компрессы, может привести к опасным осложнениям
Стандартная схема терапии включает:
Если сустав сильно поврежден, иногда вылечить синовит можно только оперативным путем
Стоит ли откачивать жидкость из коленного сустава? Мнение практикующего травматолога-ортопеда:
Синовит часто диагностируют у людей с дегенеративными заболеваниями суставов. Поврежденные хрящевые поверхности воспаляются, в суставе скапливается жидкости. В таких условиях начинать лечение остеоартроза нельзя. Необходимо купировать воспаление, и только после этого проходить курс внутрисуставных инъекций протеза синовиальной жидкости или прибегать к другой, менее эффективной терапии.
Скопление жидкости в суставе
Что такое скопление жидкости в суставе?

При этом может наблюдаться ограничение сгибания сустава, интенсивность боли зависит от количества жидкости и степени растяжения суставной капсулы. Повышение местной температуры не наблюдается, если только не начался воспалительный процесс.
Причины возникновения
Скопление жидкости в суставе может быть следствием заболевания, но наиболее часто причиной становятся повреждения. К ним относятся:
Классификация

Транссудат образуется по иным причинам, не имеющим отношения к воспалению, но связанным с нарушением кровообращения и прочими отклонениями.
Патологии
Скопление жидкости в суставах является опасным для здоровья явлением и может привести к развитию следующих патологий:
Диагностика причин скопления жидкости в суставе
Диагностика данной патологии заключается в первичном осмотре пациента специалистом, например, ортопедом или травматологом. После внешнего осмотра, пальпации и опроса пациента врач ставит предварительный диагноз и направляет больного для уточнения на дополнительное обследование:
пункция сустава и другие.
После тщательного изучения данных обследования специалист назначит комплексное лечение в зависимости от причины возникновения заболевания.
Какой врач лечит скопление жидкости в суставе
Скопление жидкости в суставе считается довольно распространенной проблемой, которая даже при отсутствии ярко выраженных симптомов требует незамедлительного обращения за квалифицированной медицинской помощью. Как и лечение позвоночника, удаление жидкости из суставной полости нужно производить сразу же после обнаружения проблемы. Нужно обратиться к травматологу-ортопеду, который специализируется на заболеваниях опорно-двигательного аппарата и реабилитации после операционных вмешательств.
В нашем Кунцевском лечебно-реабилитационном центре вы не только получите квалифицированную помощь опытных травматологов-ортопедов при обнаружении жидкости в суставах, а также сможете пройти полное обследование на новейшем диагностическом оборудовании и, при необходимости, восстановиться в нашем центре реабилитации после травм по специально разработанной комплексной программе.
Скопление жидкости в суставе существенно снижает качество жизни пациента. Как правило, человек не может в полной мере выполнять движения, жалуется на боль и дискомфорт в области сочленения.
Виды лечения скопления жидкости в суставе
Скопление в суставе жидкости можно лечить разными способами в зависимости от степени запущенности болезни. Среди разных методов лечения суставов, предлагаемых Кунцевским центром, можно перечислить следующие:
Реабилитация
Для реабилитации состояния пациента после проведенного лечения на суставы наш центр предлагает такие процедуры, как:
Рекомендации по образу жизни
Для того чтобы снизить риск рецидива или обострения заболевания, пациенту рекомендуется:
Выполнение данных условий позволит избежать возникновения проблем с суставами.