выпот в дугласовом пространстве что это такое
Выпот причины, способы диагностики и лечения
Выпот — это симптом, характеризующийся увеличенным скоплением жидкости или других естественных выделений в суставах, костно-мышечном каркасе, мягких и соединительных тканях, внутренних органах. К биологическим жидкостям относятся кровь, лимфа, желудочный сок, синовиальная и серозная жидкости, гной. Если скапливается количество выделений выше нормы, во многих системах организма начинают развиваться патологии. Поражению подвержены суставы, брюшная полость, плевра лёгких, сердечная сумка.
Причины выпота
Симптом появляется в зависимости от локации. На выпот в плевральной полости влияют преимущественно инфекционные заболевания органов грудной клетки, в брюшной полости — поражения мягких тканей живота и области малого таза, суставов — травмы и нарушения строения суставных и околосуставных элементов.
Причины скопления жидкости в организме:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Декабря 2021 года
Содержание статьи
Типы выпота
Выпот отличается локацией поражения и характером выделений. Все виды симптома имеют воспалительное и невоспалительное происхождение — это две категории, экссудат и транссудат. Также врачи выделяют типы патологии, исходя из основного места поражения — в брюшной, плевральной полости, в околосуставной зоне или области сердечной оболочки — перикарда.
Экссудативный выпот
Экссудат — это чрезмерное скопление биоматериала с высоким содержанием белка, лейкоцитов, фибрина. Имеет воспалительное происхождение и характеризуется обильным выделением крови, геморрагий, гноя, серозной или фибринозной жидкости. Локализуется в подкожной клетчатке, фасциях, сосудах, костных и мягких тканях. Начинает развиваться с отёка, после чего распространяется на соседние органы.
Транссудативный выпот
Транссудат — это естественный биоматериал невоспалительного происхождения. Внешне проявляется в виде припухлостей, отёков, синяков, покраснений. В отличие от экссудата, содержит минимальное количество белка. Развивается вследствие расстройств кровоснабжения и лимфотока, а также при нарушениях водного, солевого баланса и истончаемости стенок кровеносных микрососудов.
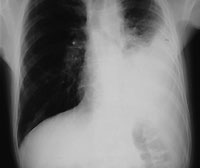
Плевральный выпот
Локализуется в полости плевры — защитной оболочки лёгких. Симптом сопровождается затруднением дыхания, болью в грудной клетке, чувством скованности груди. Образуется по причине болезней дыхания, пищеварения, сердца и сосудов, из-за травмирования плевры при ударах, неудачных операциях и уколах, а также при передозировке некоторыми препаратами.
Суставной выпот
Скопление жидкости в суставной капсуле провоцируют разные факторы:
Признаки недуга — болезненность колена бедра, локтя, плеча или пальцев, отёчность, ограничения подвижности, хруст.
Перикардиальный выпот
Образуется в полости перикарда — оболочки вокруг сердца и аорты, выполняющей защитную функцию. Причиной излишков накопленной жидкости чаще становится перикардит, но симптом может возникнуть также при других патологиях сердечно-сосудистой системы. Биоматериал скапливается в капсулу, создаёт большой отёк, который сдавливает сердечную мышцу и перекрывает артерии, что провоцирует рост артериального давления и риск инфарктов.
Выпот малого таза
В мягких тканях живота жидкость постоянно циркулирует, но при некоторых расстройствах начинает накапливаться и воспалять отдельные зоны малого таза. Патологию вызывают внутренние кровоизлияния, гинекологические проблемы, заболевания печени, почек, щитовидной и поджелудочной железы, онкология и сердечно-сосудистые болезни.
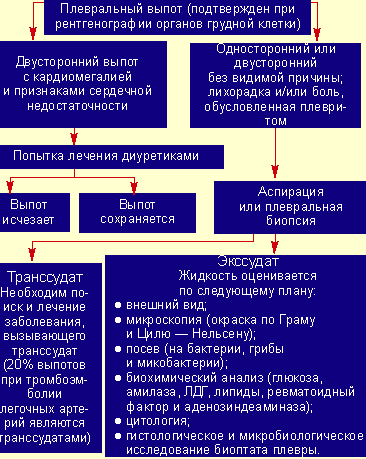
Методы диагностики
Чтобы вылечить выпот, врачи диагностируют симптом и выявляют его источник. Для этого применяются:
Дополнительно, в зависимости от симптоматики, назначаются общие или биохимические анализы, биопсия жидкости, проба мягких тканей на гистологию. При поражении суставов врач назначает артроцентез для диагностики бактерий и артроскопию для пробы биоматериала непосредственно из синовиальной сумки.
В клинике ЦМРТ можно диагностировать выпот с помощью методов:
Жидкость за маткой на УЗИ: как проходит обследование, расшифровка результата
Причины скопления жидкости за маткой
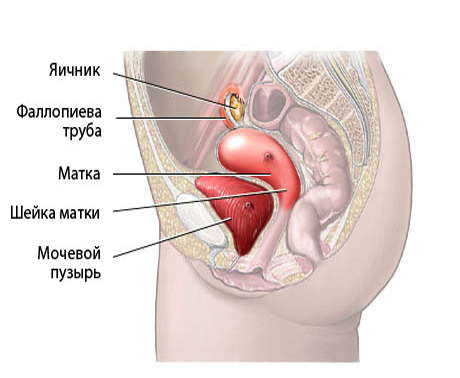
Жидкость может оказаться в полости за маткой и визуализироваться на УЗИ по целому ряду причин. Некоторые из них носят естественный характер и не представляют опасности для здоровья. Но в норме жидкости за маткой и в ее шейке быть не должно, поэтому, если она появляется на УЗИ, нужно обязательно проконсультироваться со специалистом.
Что означает жидкость за маткой на УЗИ?
Наличие жидкости за маткой в достаточном для отображения на УЗИ количестве может говорить о внутреннем кровотечении либо о воспалительных процессах. В первом случае в брюшной полости будет скапливаться кровь, во втором – экссудативная жидкость. Нормальным считается небольшое количество жидкости за маткой, если УЗИ показало значительный объем, это может говорить о серьезных заболеваниях матки или других органов малого таза.
Причины скопления жидкости
Иногда жидкость за маткой появляется вследствие внематочной беременности, в этом случае на УЗИ не обнаруживается в полости матки плодное яйцо. Однако тест пациентки на беременность покажет положительный результат.
Также жидкость в полости за маткой на УЗИ диагностируют из-за эндометриоза. Заболевание характеризуется разрастанием ткани эндометрия за пределы матки. Клетки эндометрия кровоточат в дни менструации, что становится причиной появления крови в брюшной полости.
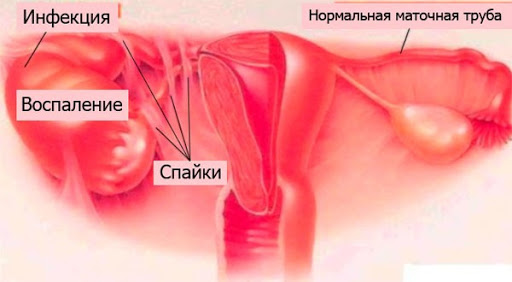
Кроме того, жидкость за маткой обнаруживается на УЗИ при гнойном сальпингите, эндометрите, разрыве яичника или его кисты. Большой объем жидкости говорит о более серьезных заболеваниях, таких как злокачественные опухоли яичников и ряд других патологий (сердечная или почечная недостаточность, цирроз печени), а также об обильных внутренних кровотечениях при травмах в области живота.
Жидкость за маткой при овуляции
Жидкость за маткой при воспалении
Иногда воспалительные процессы вызывают появление экссудативной жидкости в брюшной полости и за маткой, УЗИ позволяет надежно диагностировать ее. Как правило, это происходит из-за разрыва пиосальпинкса – скопления гноя в просвете фаллопиевых труб. Если УЗИ показало жидкость в матке, возможно воспаление мочеполовых органов.
Воспалительный процесс сопровождается повышением температуры и болями внизу живота. Если диагноз подтвердится, специалист может назначить лечение лекарствами (антибиотиками) либо рекомендовать провести операцию.
Как проходит процедура УЗИ?
Процедура проходит трансабдоминально или трансвагинально. Пациентка занимает горизонтальное положение на кушетке, специалист наносит на живот гель и начинает водить по нему датчиком, затем возможно трансвагинальное исследование. Процедура длится не более 15 минут.
Расшифровка результата
Определить точный объем жидкости за маткой по данным УЗИ бывает сложно из-за двухмерности изображения. Кроме того, жидкость растекается между органами, что также затрудняет определение ее точного объема. В современной медицине принято выделять высоту образования, соотнося с ним объем жидкости. При высоте до 10 мм объем жидкости считается незначительными, от 10 до 50 мм – умеренным. При высоте свыше 50 мм объем жидкости за маткой, диагностированный с помощью УЗИ, считается значительным.
Трансвагинальное ультразвуковое сканирование
В каких случаях при беременности целесообразно проводить ультразвуковое исследование? Полезно ли назначать трансвагинальное сканирование при постменопаузальном кровотечении? Насколько точно метод позволяет исследовать патологию яичников? Трансвагин
В каких случаях при беременности целесообразно проводить ультразвуковое исследование?
Полезно ли назначать трансвагинальное сканирование при постменопаузальном кровотечении?
Насколько точно метод позволяет исследовать патологию яичников?
Трансвагинальное сканирование проводится с 1986 года, когда впервые появились высокочастотные 7-МГц зонды. С тех пор трансвагинальное сканирование используется во многих областях акушерства и гинекологии и в настоящее время служит одним из основных методов исследования.
С помощью трансвагинального сканирования определяется беременность начиная с пяти недель, а с шестой недели выявляется сердцебиение плода. Поэтому метод используется для подтверждения беременности на ранних сроках и определения жизнеспособности плода. Также на ранних сроках может быть выявлено многоплодие.
 |
| Рисунок 1. Поперечный срез матки с 7,5-недельным зародышем. Легко определяется сердцебиение плода |
При положительном результате теста на беременность (повышении уровня ХГТ) и отсутствии плодного пузыря внутри матки при сканировании следует немедленно подумать о возможной эктопической беременности. В случае кровотечения из места имплантации при эктопической беременности в дугласовом пространстве с помощью сканирования обнаруживается кровь. Иногда сбоку от матки, ближе к яичникам, определяется объемное образование, а изредка можно разглядеть и зародышевый мешок.
Трансвагинальное сканирование является обязательной частью обследования женщин, направленных в стационар с кровотечением и/или болями на ранних сроках беременности. Таким образом, трансвагинальное сканирование — важнейший способ определения эктопической беременности.
В дополнение к трансвагинальному сканированию целесообразно оценивать количественные уровни ХГТ.
Пузырный занос имеет присущие ему ультразвуковые признаки. Большое количество мелких пузырьков, появляющихся при пузырном заносе, образуют множество эхо-сигналов, при этом внешний вид сканнограммы некоторые описывают как снежную бурю.
 |
 |
| Рисунок 2. Дермоидная киста яичника, позднее подтвержденная гистологически |
Позднее, на 16-20-й неделях беременности, трансвагинальное сканирование применяют для оценки длины шейки матки, что помогает решить вопрос о возможной цервикальной недостаточности и порекомендовать женщине наложить на шейку швы. С помощью трансвагинального сканирования можно выявить дилятацию шейки и оценить целостность внутренней оси.
В процессе ведения пациентки трансвагинальное сканирование позволяет обнаружить предлежание плаценты и измерить расстояние между краем плаценты и цервикальным каналом при I и II типах предлежания плаценты.
Трансвагинальное сканирование позволяет разобраться с целым рядом гинекологических проблем. У женщин с нарушениями менструального цикла и аномальными маточными кровотечениями при трансвагинальном сканировании оценивают размеры матки, включая толщину эндометрия.
 |
 |
| Рисунок 3. Рак эндометрия, впоследствии подтвержденный гистологически |
Также можно определить размеры и количество миоматозных узлов. Как правило, видно, есть или нет искривление полости матки. Утолщение эндометрия и отсутствие сигнала от средней линии предполагают наличие полипа эндометрия.
Трасвагинальное сканирование позволяет установить точную локализацию внутриматочных спиралей, при этом качество изображения таково, что можно выяснить, какое именно приспособление для контрацепции было использовано. Польза этого очевидна в тех случаях, когда женщина потеряла всю информацию, касающуюся ВМС.
Трансвагинальное сканирование показано при обследовании женщин, поступающих с постменопаузальным кровотечением. Если эндометрий тонкий, 3 мм и менее, с сохранением субэндометриального слоя, можно исключить серьезные патологические изменения. Чтобы окончательно убедиться в этом, проводят гистероскопию и/или биопсию эндометрия. При толщине эндометрия более 3 мм анализ биоптата обязателен.
Таблица 1. Трансвагинальное сканирование в акушерстве
Крайне целесообразно назначать трансвагинальное ультразвуковое сканирование как базовое исследование женщин, страдающих бесплодием.
Определение размеров и морфологических характеристик яичников позволяют выявить различные аномалии, такие как поликистоз и множественные фолликулы. Иногда удается обнаружить прежде никак не проявлявшуюся кисту, например дермоидную.
При оценке матки можно выявить миоматозные узлы, врожденные пороки развития, например двурогую матку. Гидросальпинкс проявляется в виде структуры, заполненной жидкостью, обычно в дугласовом пространстве. В отличие от овариальных кист для гидросальпинкса характерна тенденция образовывать перегородки, простирающиеся на две трети вдоль кисты.
Трансвагинальное ультразвуковое исследование применяется для мониторирования роста фолликула в течение естественного цикла, чтобы определить, происходит ли у женщины нормальная овуляция. Его можно также использовать для мониторирования стимулированных циклов, включая индукцию овуляции кломифеном, парентеральную индукцию овуляции с помощью ФСГ.
 |
 |
| Рисунок 4. Яичник с пятью фолликулами. Пациентка подверглась парентеральной стимуляции овуляции |