введение иммуноглобулина при беременности и отрицательном резусе чем вредно
Иммуноглобулин при резус-конфликте
Антирезусный иммуноглобулин при беременности врачи назначают с целью профилактики резус-сенсибилизации матери и гемолитической болезни новорождённого. Для введения препарата в Юсуповской больнице созданы необходимые условия. Антирезусный иммуноглобулин доставляют и хранят, соблюдая температурный режим, предписанный инструкцией по применению. В больнице работают профессора и врачи высшей категории, являющиеся ведущими иммунологами.
Манипуляционная комната оснащена противошоковым набором, что позволяет быстро и эффективно оказать медицинскую помощь пациентам, у которых развилась аллергическая реакция. Медицинский персонал при вскрытии ампул с антирезусным иммуноглобулином и выполнении инъекции строго соблюдает правила асептики и антисептики. Иммунологи индивидуально определяют дозу и кратность введения препарата после обследования пациентов с помощью современных методов диагностики.
Специфика антирезусного иммуноглобулина
Препарат отличается от иных иммуноглобулинов тем, что в его составе есть только антитела к специфическим антигенам крови резус-положительного фактора. Он не является вакциной, поскольку не содержит, в отличие от других иммунных препаратов, ослабленных микроорганизмов. Антирезусный иммуноглобулин получают из сыворотки резус-сенсибилизированных доноров (людей с отрицательным резус- фактором, в сыворотке которых содержатся иммунитет к Д-антигену, прикреплённому к эритроцитам).
Антирезусный иммуноглобулин представляет собой концентрат иммунных клеток, способных нейтрализовать резус-позитивные эритроциты, которые попали в организм резус-негативной беременной женщины. Сколько стоит иммуноглобулин для беременных, можно узнать в аптеке.
Показания и противопоказания к назначению антирезусного иммуноглобулина
Укол иммуноглобулина при беременности делают для того чтобы предотвратить выработку активных антител в организме женщины против резус-положительных эритроцитов крови плода. При попадании крови резус-положительного плода в организм резус-отрицательной женщины он воспринимает плод в качестве инородного тела. Это возможно в следующих ситуациях:
При проникновении иммунных клеток через плаценту происходит гемолиз (распад) эритроцитов плода и развивается резус-конфликт. Он может закончиться неприятными последствиями: гемолитической болезнью новорожденного, преждевременными родами или замиранием плода. Антирезусный иммуноглобулин назначают при беременности в том случае, когда отец ожидаемого ребёнка имеет положительный резус-фактор.
Выработав антитела к резус-положительной крови однажды, иммунная система резус-отрицательной женщины всегда воспринимать резус-положительную кровь в качестве чужеродного агента. Беременность у сенсибилизированной женщины от резус-отрицательного мужчины будет протекать нормально. Если же плод зачат от резус-положительного отца, существует высокий риск развития различных осложнений.
Инъекцию антирезусного иммуноглобулина врачи Юсуповской больницы делают беременной женщине для того чтобы сохранить ей возможность повторно зачать ребёнка и нормально выносить беременность. Если же предполагаемый отец имеет негативный резус-фактор, антирезусный иммуноглобулин не используют даже в профилактических целях, поскольку у плода точно будет резус-отрицательный фактор.
Антирезусный иммуноглобулин не вводят новорожденным, беременным женщинам, у которых выявлены антитела к Д-антигену и пациенткам с повышенной чувствительностью к препаратам крови.
Действие антирезусного иммуноглобулина
Антирезусный иммуноглобулин оказывает замещающее действие во время беременности. Антитела, которые находятся в препарате, замещают иммунные клетки матери, «создают видимость» существующего иммунитета. Эритроциты плода с антигеном-Д на поверхности являются чужеродными для материнского организма и в любом случае подлежат уничтожению. Антирезусный иммуноглобулин предотвращает выработку собственных антител организмом женщины. При правильном подборе дозы антирезусного иммуноглобулина риск резус-сенсибилизации сводится к нулю. Антитела к Д-антигену не проникают через плацентарный барьер и поэтому не могут повлиять на состояние плода.
Препарат положительно влияет на течение беременности, предотвращает осложнения, связанные с разными резус-факторами матери плода. Максимальная концентрация антирезусного иммуноглобулина в крови достигается через 24 часа после инъекции препарата. Концентрация иммуноглобулина, способная остановить иммунный ответ, сохраняется на протяжении первых трёх недель. Если в это время попадает небольшое количество эритроцитов с Д-антигеном (не больше 15 мл объема), резус-сенсибилизация не развивается.
Применение антирезусного иммуноглобулина в разных триместрах
Антирезусный иммуноглобулин врачи назначают беременным женщинам после получения результатов анализа на присутствие антител к Д-антигену. Если сенсибилизация уже началась, вводить препарат не имеет смысла. В этом случае проводят специфическую терапию.
В первом триместре беременности риск смешения крови сопровождает аборт или начинающийся выкидыш. После прерывания беременности женщине вводят одну дозу антирезусного иммуноглобулина. Если же беременность удалось сохранить, и угроза выкидыша миновала, беременной вводят мини-дозу препарата (от 50 до 75 мкг). В последующем обязательно контролируют наличие антител в крови беременной.
Если во втором триместре, на сроке от 13 до 18 недель, произошла травма брюшной полости или выполнялся амниоцентез, гематома или кровоизлияние могут вызвать преждевременные роды. В этом случае пациентке вводят 1 дозу антирезусного иммуноглобулина. Повторное введение препарата проводят на 26-28 неделе беременности. При развившейся гематоме антирезусный иммуноглобулин вводят каждые 4 недели вплоть до родоразрешения.
Повторнородящей женщине, у которой до третьего триместра не обнаружены антитела к Д-антигену, не было травм, при нормальном состоянии плаценты профилактическую дозу антирезусного иммуноглобулина вводят на 28 неделе. Врач индивидуально оценивает степень риска резус-конфликта и принимает решение о необходимости повторного введения препарата на более поздних сроках. При отслойке плаценты, травме, угрозе преждевременных родов антирезусный иммуноглобулин обязательно вводят повторно. При отсутствии риска повторную инъекцию препарата делают после родов.
Техника введения антирезусного иммуноглобулина
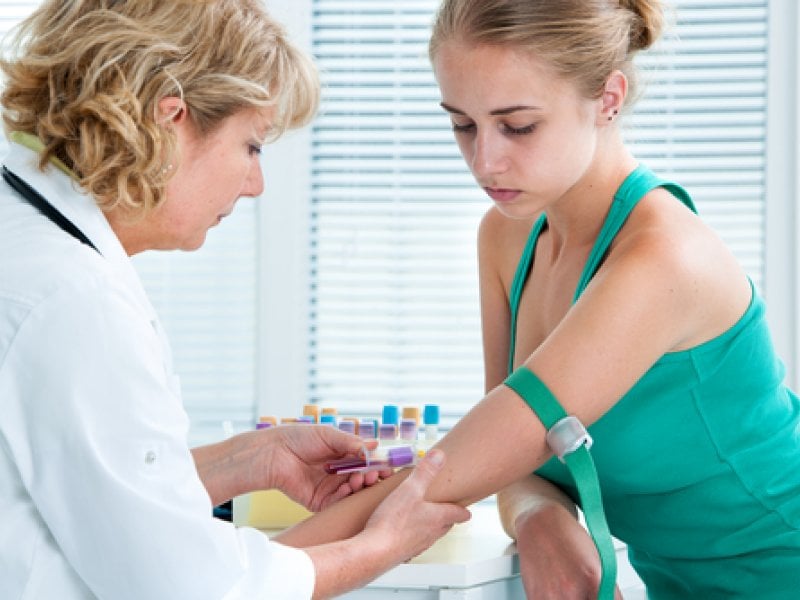
Антирезусный иммуноглобулин беременным вводят в условиях стационара. Для естественного нагревания лекарственного средства ампулу с препаратом оставляют при комнатной температуре (18-22 °С) на 2 часа. Для того чтобы в шприце не образовалась трудноудаляемая пена, медицинская сестра набирает раствор специальной иглой с широким отверстием. После этого она меняет иглу и делает укол иммуноглобулина при беременности.
Последствия после инъекции могут быть незначительными:
Редко при индивидуальной непереносимости белковых препаратов может развиться анафилактический шок. Риск передозировки антирезусного иммуноглобулина устраняется благодаря точному расчёту необходимой дозы препарата. Если в кровеносное русло беременной женщины поступает не больше 15мл эритроцитов плода, вводят 1 дозу антивирусного иммуноглобулина. При поступлении около 30 мл крови (больше 15 мл эритроцитов) вводят 2 дозы (600 мкг). Для того чтобы установить необходимую дозу препарата, лаборанты проводят подсчёта эритроцитов с помощью специального метод. Полученное значение делят на 15 и узнают количество необходимых доз антирезусного иммуноглобулина.
Получите консультацию иммунолога, позвонив по телефону Юсуповской больницы. После обследования врач определит наличие показаний и противопоказаний к введению антирезусного иммуноглобулина и вычислит необходимую дозу препарата. Медицинские сёстры выполнят инъекцию, не нарушая инструкции к введению препарата.
Беременность у женщин с резус-отрицательной кровью
Вопрос резус-конфликта при беременности – один из немногих в медицине, в котором расставлены все точки над i и разработаны не только методы диагностики и лечения, но и, что самое главное, эффективной профилактики.
История иммунопрофилактики резус-конфликта – редкий пример безоговорочного успеха в медицине. Ведь после введения комплекса профилактический мер детская смертность от осложнений резус-конфликта снизилась с 46 до1,6 на 100 тыс. детей – то есть почти в 30 раз.
Что же такое резус-конфликт, почему он возникает и что делать, чтобы свести к минимуму риск его возникновения?
Всё население планеты, в зависимости от присутствия или отсутствия на эритроцитах (красных клетках крови) белка, обозначаемого буквой «D», делится соответственно на резус-положительных и резус-отрицательных людей. По приблизительным данным резус-отрицательных европейцев около 15%. При наступлении беременности у резус-отрицательной женщины от резус-положительного мужчины вероятность рождения резус положительного ребенка составляет 60%.
В этом случает, при попадании эритроцитов плода в кровоток матери возникает иммунная реакция, в результате которой повреждаются эритроциты плода, у него возникает анемия и ряд других тяжелых осложнений.
При физиологической беременности эритроциты плода проникают через плаценту в I триместре у 3% женщин, во II – у 15%, в III – у 48%. Кроме того, массивный заброс происходит в родах, после прерывания беременности (аборта, выкидыша, внематочной беременности, пузырного заноса), инвазивных процедур (биопсия ворсин хориона, амниоцентез), дородовых кровотечениях при угрозе прерывания беременности.
Суммарный риск развития резус-конфликта у резус-отрицательных женщин, беременных резус-положительным плодом при отсутствии профилактики составляет около 16%. У женщин, прошедших профилактику, этот риск снижается до 0,2%.
А теперь самое интересное – в чем же заключается эта самая профилактика и что необходимо делать, чтобы держать ситуацию под контролем.
Всем женщинам, обратившимся в медицинское учреждение для постановки на учёт по беременности, а так же тем, кто обратился для прерывания нежелательной беременности, назначается анализ для определения группы крови и резус-фактора. Половым партнёрам женщин, у которых установлен отрицательный резус, так же рекомендовано пройти обследование для установления резус-принадлежности. Если по счастливому стечению обстоятельств у мужчины тоже отрицательный резус-фактор, то риск возникновения резус-конфликта отсутствует и в проведении иммунопрофилактики нет смысла.
Женщинам с резус-отрицательной кровью и резус-положительной принадлежность крови партнёра, желающим прервать нежеланную беременность, рекомендуется в течение 72 часов после прерывания сделать укол антирезусного иммуноглобулина. Механизм действия этого препарата основан на том, что введенные антитела связывают эритроциты плода, проникшие в материнский кровоток, и не допускают развитие иммунного ответа.
Резус-отрицательным женщинам, вставшим на учёт по беременности, ежемесячно назначают анализ крови на антирезусные антитела. Таким образом определяют, был ли контакт между кровью матери и плода, и среагировала ли иммунная система женщины на чужеродный белок.
Если к 28 недели в крови женщины нет антирезусных антител, её направляют на профилактическое введение антирезусного иммуноглобулина. Данная профилактика проводится с 28 по 30 неделю беременности. После этого определение антирезусных антител в крови матери не проводится.
Если же по результатам обследования у женщины до 28 недель беременности выявлены антирезусные антитела, она направляется на углублённое обследование для определения степени тяжести резус-конфликта, своевременного назначения лечения и при необходимости экстренного родоразрешения.
После рождения у ребенка резус-отрицательной женщины определяют резус-фактор. И, если малыш резус-положительный, в течение 72 часов после родов женщине так же вводят антирезусный иммуноглобулин.
Другие ситуации, требующие профилактического введения антирезусного иммуноглобулина:
Единственным спорным на данный момент вопросом является определение резус-фактора плода во время беременности. Для этого, начиная с 10 недель беременности, у женщины проводится забор крови, из неё выделяют генетический материал плода и на основании генетического исследования определяют резус-принадлежность будущего ребёнка.
С одной стороны, это исследование позволило бы 40% резус-отрицательных женщин, вынашивающих резус-отрицательного плода, избежать ежемесячного определения антирезусных антител и введения антирезусного иммуноглобулина.
С другой стороны, это исследование не фигурирует в официальном приказе МЗ, не входит в систему ОМС и выполняется только на платной основе.
Таким образом, на данный момент разработан четкий алгоритм ведения беременных женщин с резус-отрицательной кровью. И следование этому простому алгоритму позволит женщине родить одного, двух и более здоровых малышей.
Врач акушер-гинеколог
женской консультации №14
Хиврич Е.Б.
Резус-фактор и резус-конфликт
Резус-фактор – это белок, который находится на поверхности эритроцитов. Он может присутствовать (положительный резус) или отсутствовать (резус отрицательный). Около 85% людей являются резус-положительными, 15% – резус-отрицательными. В лаборатории Юсуповской больницы резус-принадлежность определяют при помощи антирезусных сывороток или моноклинальными анти-D-антителами. Для экспресс-диагностики лаборанты используют универсальную антирезусную сыворотку. Сложные исследования пациенты Юсуповской больницы могут пройти в клиниках-партнёрах.
Резус-конфликт может возникнуть либо при переливании резус-несовместимой крови, либо при беременности женщины, у которой отрицательный резус, если кровь у плода резус-положительная. Собственные эритроциты и антигены у эмбриона начинают вырабатываться на восьмой неделе внутриутробного развития. Если в кровь резус-отрицательной мамы попадают эритроциты резус-положительного плода, её иммунная система воспринимает это как опасность. Она начинает продуцировать антитела, для борьбы чужеродным белком.
Если антирезусных антител окажется много, они могут атаковать эритроциты плода. В этом случае у малыша могут возникнуть серьёзные проблемы со здоровьем. Когда оба родители резус-положительные, 75% детей также имеют положительный резус-фактор, а 25% отрицательный. У них риск развития резус-конфликта отсутствует. Когда отец резус-положительный, а мать резус-отрицательная, у половины детей может быть положительный резус-фактор, а у 50% – отрицательный. Риск развития резус-конфликта существует в 50% случаев. Предотвратить проблему может укол иммуноглобулина при беременности. Цена в Москве около 6000 рублей. У родителей с отрицательным резус-фактором дети тоже резус-отрицательные, поэтому у них не развивается резус-конфликт.
Причины развития резус-конфликта
Во время вынашивания первой беременности обычно продуцируется совсем небольшое количество резус-антител. Они не могут повредить плоду. Если же количество проникших в кровь матери эритроцитов плода было значительным, в организме женщины при последующих беременностях быстро вырабатываются антитела против резус-фактора.
Вероятность развития резус-конфликта во многом зависит от того, как закончилась предыдущая беременность. После выкидыша резус-сенсибилизация происходит в 3-4% случаев, после внематочной беременности антирезусные антитела вырабатываются приблизительно в 1% случаев, после медицинского аборта – в 5-6%, а после нормальных родов – в 10-15%. Риск образования антител увеличивается после кесарева сечения или в том случае, когда во время предыдущих беременностей были отслойки плаценты.
Антирезусный иммуноглобулин
Купить препарат в Москве можно по рецепту врача. Иммуноглобулин человеческий антирезусный представляет собой иммунологически активную белковую фракцию, выделенную из человеческой плазмы или сыворотки доноров, проверенных на отсутствие антител к вирусу иммуноглобулина человека, вирусу гепатита С и поверхностного антигена вируса гепатита В. Активным компонентом препарата является иммуноглобулин G, который содержит неполные антирезусные антитела.
Он предотвращает изоиммунизацию резус-отрицательной матери, подвергшейся воздействию резус-положительной крови плода в следующих случаях:
Как вводят антирезусный иммуноглобулин
Ампулы с иммуноглобулином вынимают из холодильника и выдерживают в течение двух часов при температуре воздуха18–22 °C. Для того чтобы не образовалась пена, препарат набирают в шприц иглой с широким просветом. После вскрытия флакона иммуноглобулин для беременных вводить нельзя. Препарат вводят по 1 дозе внутримышечно родильнице в течение первых 48–72 ч после родов, а при искусственном прерывании беременности – сразу же после окончания операции.
Доза препарата зависит от объёма крови плода, попавшей в кровоток матери. Если объём эритроцитов, попавших в кровоток, не превышает 15 мл, в 1 дозе содержится достаточное количество антител для предотвращения сенсибилизации к резус-фактору. Когда в кровоток матери попадает 30мл цельной крови или 15мл эритроцитов плода, лаборанты проводят подсчёт эритроцитов плода с использованием утверждённой лабораторной методики, позволяющей установить необходимую дозировку иммуноглобулина. Вычисленный объём эритроцитов плода делят на 15 мл и получают число доз иммуноглобулина для беременных, которые необходимо ввести
С профилактической целью в предродовой период вводят 1 дозу препарата на 28 неделе беременности. Затем обязательно вводят еще 1 дозу в течение 48–72 часов после родов, если родившийся ребёнок окажется резус-положительным. Если у женщины была угроза аборта, при любом сроке беременности вводят ещё одну дозу иммуноглобулина для беременных. Купить его можно в аптеке.
После искусственного прерывания беременности, самопроизвольного аборта или прерывания внематочной беременности при сроке беременности более 13 недель вводят 1 дозу препарата в том случае, когда врачи подозревают, что в кровь попало больше 15 000 000 эритроцитов. Если беременность была прервана на сроке менее 13 недель, можно однократно использовать одну мини-дозу препарата (приблизительно 50 мкг).
Женщинам после забора околоплодных вод для лабораторного исследования 15–18 неделе беременности или в течение III триместра беременности, либо при получении травмы органов брюшной полости в течение II или III триместра вводят 1 дозу препарата. Затем повторно внутримышечно 1 дозу иммуноглобулина на сроке 26-28 недель.
После введения препарата в течение нескольких суток у женщины может повышаться температура тела до 37,5 °C, отмечаться диспептические расстройства или развиться аллергические реакции. Иммунизацию женщин живыми вакцинами проводят не ранее, чем через 3 месяца после введения антирезусного иммуноглобулина. Препарат не вводят резус-положительным родильницам.
Для профилактики инфекционных заболеваний беременным женщинам вводят поливалентный иммуноглобулин. Купить его можно в аптеке. Для профилактики герпеса применяют гаммалин иммуноглобулин. Иммуноглобулин varizig используют для защиты детей от вируса ветряной оспы матерей.
Запишитесь на приём, предварительно позвонив по телефону Юсуповской больницы, где лаборанты используют современные методики определения антител к резус-антигенам. Применение точных реактивов, специальных карт, анализаторов, гелевых и молекулярно-биологических технологий позволяет определить показания к назначению отечественных и импортных иммуноглобулинов при беременности.
Иммуноглобулин человека антирезус анти-d : инструкция по применению
Инструкция
Состав на 1 ампулу
Иммуноглобулина человека Не менее 750 ME Не менее 1500 ME
Глицина 33,75 мг 67,5 мг
Натрия хлорида 13,5 мг 27,0 мг
Воды для инъекций до 1,5 мл до 3,0 мл
Содержание общего белка от 100,0 до 110,0 мг/мл
Иммуноглобулин G не менее 97 % от общего
Описание
Прозрачная или слегка опалесцирующая жидкость, бесцветная или светло-желтого цвета. В процессе хранения допускается появление незначительного осадка, исчезающего при встряхивании.
Иммунные сыворотки и иммуноглобулины: анти-D(Rh) иммуноглобулин человека.
Активным компонентом препарата являются специфические антитела (иммуноглобулин G) против D(Rh)-антигена эритроцитов человека.
Во время беременности, и особенно во время родов, эритроциты плода могут попасть в кровоток матери. Если женщина Rh(D)-отрицательная, а плод Rh(D)-положителен, не исключена вероятность иммунизации женщины Rh(D)-антигеном и выработкой анти-Rh(D) антител, которые, проходя через плаценту, могут вызывать гемолитическую болезнь плода (новорожденного).
Введение иммуноглобулина антирезус анти-D предотвращает Rh(D) иммунизацию в более 99% случаев при условии, что необходимая доза лекарственного средства введена достаточно быстро после попадания Rh(D)-положительных эритроцитов плода в кровоток матери.
Доказано, что введение 1500 ME иммуноглобулина человека антирезус анти-D предотвращает сенсибилизацию при попадании в кровоток матери 15 мл резус-положительных эритроцитов плода.
Иммуноглобулин человека антирезус анти-D после внутримышечного введения всасывается в системный кровоток постепенно. Измеримые уровни антител в крови пациентов достигаются приблизительно через 20 минут после внутримышечной инъекции. Максимальная концентрация антител в сыворотке обычно отмечается через 2 или 3 дня после введения.
Распределение во внутрисосудистом и внесосудистом пространствах, метаболизм, период полувыведения и элиминации иммуноглобулина из крови соответствуют стандартным показателям иммуноглобулина плазмы крови. Время полувыведения лекарственного средства из кровеносного русла пациентов с нормальными уровнями иммуноглобулина G составляет от 3 до 4 недель. Иммуноглобулин G и его комплексы разрушаются в клетках ретикулоэндотелиальной системы.
Показания к применению
I. Предотвращение Rh(D) иммунизации у Rh(D)-отрицательных женщин.
-плановая антенатальная профилактика;
-антенатальная профилактика, проводимая при осложнениях беременности:
Rh(D)-отрицательным женщинам, не сенсибилизированным к аллоантигену (не выработавшим анти-D антител), родившим Rh(D)-положительного (D, Dслабый, Dнеполный) рeбeнкa.
II. Предотвращение сенсибилизации у Rh(D)-отрицательных пациентов после несовместимых переливаний им Rh(D)-положительных эритроцитных компонентов крови.
Способ применения и дозировка
Доза анти-D иммуноглобулина определяется количеством перелитых Rh(D)-положительных эритроцитов и основывается на том факте, что 0,5 мл Rh(D)-положительных эритроцитов или 1 мл Rh(D)-положительной крови нейтрализуется приблизительно 50 ME анти-D иммуноглобулина.
I. Предотвращение Rh(D) иммунизации у Rh(D)-отрицательных женщин.
Антенатальная профилактика: согласно общим рекомендациям, дозировки для введения варьируют от 250 до 1500 МE.
-Плановая антенатальная профилактика:
Однократное введение не менее 1500 ME всем Rh(D)-отрицательным женщинам, не сенсибилизированным Rh(D)-антигеном на 28-32 неделях беременности.
-Антенатальная профилактика при состояниях, сопровождающихся осложнениями беременности:
Однократное введение 750 МE при сроке до 12 недель беременности или 1500 ME при сроке после 12 недель беременности. Введение иммуноглобулина проводят в первые 72 часа, по возможности сразу после возникновения осложнения. При отсутствии образования анти-D антител повторять введение каждые 6-12 недель на всем протяжении беременности.
После амниоцентеза и биопсии ворсин хориона лекарственное средство вводится однократно 1500 МE.
Постнатальная профилактика: согласно общим рекомендациям, дозировки для введения варьируют от 500 до 1500 МE. Если вводится меньшая доза (500 ME), то следует провести определение количества эритроцитов плода, попавших в кровоток матери.
Стандартная доза: 1500 ME.
Для постнатальных целей лекарственное средство следует вводить как можно раньше, в течение 72 часов после родов резус-положительного ребенка. В случае если постнатальная профилактика не проведена в пределах 72 часов, от введения не следует отказываться, а провести ее как можно раньше.
Постнатальная доза вводится и в случаях, если была проведена антенатальная профилактика и если определяется остаточная активность антирезус анти-Rh(D) антител в сыворотке крови матери после антенатальной профилактики.
При подозрении на обильное фето-материнское кровотечение (более 4 мл) необходимо определить его степень соответствующим методом, например, методом Клейхауэра-Бетке для обнаружения фетального гемоглобина или методом проточной цитометрии, которая идентифицирует Rh(D)-положительные клетки. Дополнительные дозы анти-D иммуноглобулина должны быть введены соответственно 50 ME на 0,5 мл эритроцитов плода.
II. Несовместимые переливания эритроцитных компонентов крови.
В случае Rh(D)-несовместимых переливаний рекомендуемая доза составляет 100 МE анти-D иммуноглобулина на 1 мл эритроцитных компонентов или 2 мл перелитой Rh(D)-положительной консервированной крови. Для определения соответствующей дозировки проводится консультация врача-трансфузиолога. Каждые 48 часов у реципиента следует контролировать наличие Rh(D)-положительных эритроцитов, и последующее введение дополнительной дозы анти-D иммуноглобулина должно осуществляться до их полного выведения.
Максимальная доза в 15000 ME достаточна в случае объемных несовместимых переливаний, несмотря на то, что объем перелитых Rh(D)-положительных эритроцитов мог быть больше 300 мл.
Использование альтернативного внутривенного анти-D иммуноглобулина рекомендуется, поскольку это позволит немедленно достичь его адекватного уровня в плазме. Если препарат для внутривенного введения недоступен, большие дозы анти-D иммуноглобулина следует вводить внутримышечно в течение нескольких дней.
Применение у детей
Безопасность и эффективность препарата у детей не установлена.
Лекарственное средство вводят внутримышечно.
Перед использованием препарат должен быть доведен до комнатной температуры.
При необходимости введения большого объема препарата (более 2 мл для детей или более 5 мл для взрослых) дозу рекомендуется разделить на несколько частей и вводить раздельно в разные места. После инъекции место введения следует аккуратно помассировать и положить компресс.
Побочное действие
В месте введения может возникнуть местная боль и болезненность. Возможны следующие нежелательные эффекты:
| Система органов | Нежелательный эффект |
| Нарушения со стороны иммунной системы | Анафилактический шок, анафилактическая/анафилактоидная реакция, гиперчувствительность |
| Нарушения со стороны нервной системы | Головная боль |
| Нарушения со стороны сердечной системы | Тахикардия |
| Нарушения со стороны сосудистой системы | Гипотензия |
| Нарушения со стороны дыхательной системы | Одышка |
| Нарушения со стороны желудочно-кишечной системы | Тошнота и рвота |
| Нарушения со стороны кожи и подкожной основы | Кожная реакция, эритема, зуд, крапивница |
| Нарушения со стороны костно-мышечной системы | Артралгия |
| Общие нарушения и реакции в месте введения | Лихорадка, чувство дискомфорта в груди, недомогание, озноб, реакция в месте введения (например, опухание, боль, эритема, индурация, чувство теплоты, зуд, сыпь) |
| Осложнения, связанные с нарушением технологии введения | Гемолитическая реакция |
Противопоказания
Повышенная чувствительность к активному веществу или любому из вспомогательных компонентов препарата.
Гиперчувствительность к иммуноглобулинам у пациентов с наличием IgA антител.
Тяжелая тромбоцитопения или другие нарушения гемостаза.
Введение препарата Rh(D)-положительным женщинам, а также Rh(D)-отрицательным женщинам, сенсибилизированным к антигену Rh(D), в сыворотке которых обнаружены анти-D антитела.
Запрещено вводить новорожденным.
Передозировка
В отношении передозировки данных не имеется.
Реципиенты, в случае несовместимых переливаний эритроцитсодержащих компонентов крови, получившие большие дозы анти-D иммуноглобулина, должны наблюдаться в клинике с целью предупреждения гемолитических реакций.
При условии развития анафилактоидных реакций проводят противошоковую терапию.
Меры предосторожности
Не вводить лекарственное средство внутривенно (риск возникновения шока). Инъекции должны производиться внутримышечно, и в качестве меры предосторожности следует перед введением лекарственного средства немного оттянуть поршень шприца назад, чтобы убедиться, что игла не попала в кровеносный сосуд.
При послеродовом применении Иммуноглобулин человека антирезус анти-D предназначен для введения матери. Его не следует вводить новорожденному ребенку.
Лекарственное средство не предназначено для Rh(D)-положительных пациентов и для лиц, уже иммунизированных к Rh(D)-антигену.
За пациентами следует наблюдать в течение, по меньшей мере, 20 минут после введения препарата. Если появляются симптомы реакции аллергического или анафилактического типа, необходимо немедленно прекратить введение лекарственного средства.
Редко человеческий анти-D иммуноглобулин может вызвать падение артериального давления с анафилактической реакцией, даже у пациентов, которые переносили предшествующее лечение иммуноглобулином человека.
В случае подозрений на реакции аллергического или анафилактического типа следует немедленно прекратить инъекцию. В случае
возникновения шока должна быть проведена стандартная противошоковая терапия.
Случаи артериальных и венозных тромбоэмболических явлений, включая инфаркт миокарда, инсульт, тромбоз глубоких вен и легочный эмболизм, были ассоциированы с использованием иммуноглобулинов. Тромбоэмболические осложнения не наблюдались для иммуноглобулина человека антирезус анти-D для внутримышечного введения, что может быть связано с обычным использованием малых доз.
Необходимо проявлять осторожность при использовании иммуноглобулина человека антирезус анти-D для внутримышечного введения, особенно при назначении более высоких доз, у пациентов уже с существующими факторами риска для тромботических осложнений (пожилой возраст, гипертензия, сахарный диабет и сосудистая болезнь или тромбические эпизоды в анамнезе, у пациентов с приобретенными или врожденными тромбофилическими расстройствами, у пациентов с пролонгированными периодами иммобилизации, у пациентов с тяжелой гиповолемией, у пациентов с заболеваниями, увеличивающими вязкость крови).
Истинные реакции сверхчувствительности случаются редко, однако могут иметь место аллергические реакции на анти-D иммуноглобулин. Пациентов следует проинформировать о ранних признаках реакций сверхчувствительности, включая крапивницу, стеснение в груди, свистящее дыхание, гипотензию и анафилаксию. Лечение зависит от тяжести реакции.
Иммуноглобулин человека антирезус анти-D для внутримышечного введения содержит небольшое количество иммуноглобулина А. При применении препарата у лиц с дефицитом иммуноглобулина А имеется предрасположенность к образованию антител к данному иммуноглобулину. Поэтому возможно развитие анафилактических реакций после введения им компонентов крови, содержащих иммуноглобулин А. Лечащий врач должен сопоставить пользу терапии с возможным риском возникновения реакций гиперчувствительности.
Пациенты с несовместимой трансфузией, получающие очень большие дозы анти-D иммуноглобулина, должны находится под клиническим наблюдением, и их биологические параметры должны контролироваться ввиду риска гемолитической реакции.
В числе стандартных мер, направленных на предотвращение инфекций в результате использования лекарственных средств, приготовленных из крови или плазмы человека, можно назвать отбор доноров, скрининг индивидуальных донаций и объединенной в пул плазмы на предмет наличия специфических маркеров инфекции, а также включение в производственный процесс эффективных стадий для инактивации/удаления вирусов. Несмотря на это, когда вводятся лекарственные средства, приготовленные из крови или плазмы человека, возможность передачи инфекционных агентов не может быть полностью исключена. Это относится также к неизвестным или новым вирусам и прочим патогенам.
Принимаемые методы считаются эффективными против оболочечных вирусов, таких как ВИЧ, вирус гепатита В и вирус гепатита С, а также против безоболочечного вируса гепатита А. Принимаемые меры могут иметь ограниченное действие против безоболочечных вирусов, таких как парвовирус В19.
Имеется обнадеживающий клинический опыт в отношении отсутствия случаев передачи вирусов гепатита А или парвовируса В19 с иммуноглобулинами, а также есть предположение, что важный вклад в безопасность от вирусов вносит содержание антител. Рекомендовано, чтобы каждый раз, когда пациенту вводится Иммуноглобулин антирезус анти-D, производилась регистрация наименования и номера партии лекарственного средства, с тем чтобы сохранялась связь между пациентом и партией продукта.
Интерференция с серологическим тестированием
После инъекции иммуноглобулина преходящее повышение содержания различных пассивно передаваемых антител в крови пациента может привести к ложноположительным результатам при серологическом тестировании.
Пассивный перенос антител к антигенам эритроцитов, например А, В, D, может влиять на результаты некоторых серологических тестов, например, антиглобулиновый тест (реакция Кумбса), особенно у Rh(D)-положительных новорожденных, чьи матери получали антенатальную профилактику.
Взаимодействие с другими лекарственными средствами
Иммуноглобулин человека антирезус анти-D при введении не должен смешиваться с другими лекарственными средствами.
Лечение иммуноглобулинами снижает эффективность вакцинации, поэтому прививки следует проводить не ранее чем через 2-3 месяца после введения иммуноглобулина.
Особенностей применения терапевтических доз иммуноглобулина человека антирезус анти-D у пациентов с нарушенной функцией печени и почек не имеется.
Беременность и лактация
Иммуноглобулин человека антирезус анти-D применяется при беременности.
Препарат можно использовать во время грудного вскармливания.
Влияние на способность управлять транспортными средствами и заниматься операторской деятельностью
Влияние на способность управлять транспортными средствами и заниматься операторской деятельностью не наблюдалось.
В защищенном от света и влаги месте при температуре от 2°С до 8°С.
Срок годности
1 год. Не использовать по истечении срока годности.