вульвовагинит что это симптомы и лечение при беременности
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 27 лет.
Определение болезни. Причины заболевания
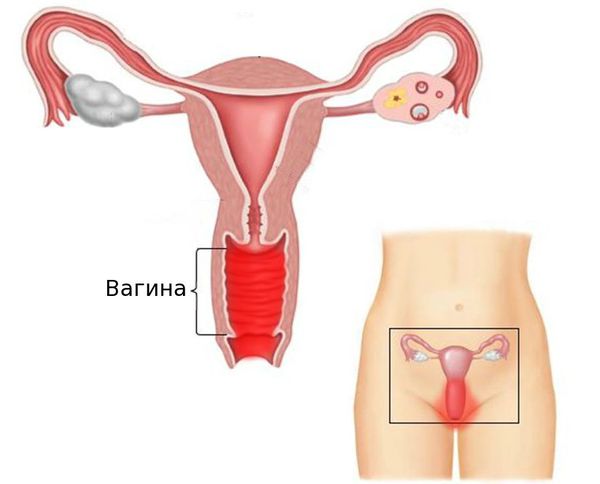
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки:
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
Симптомы вульвовагинита
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах.
Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
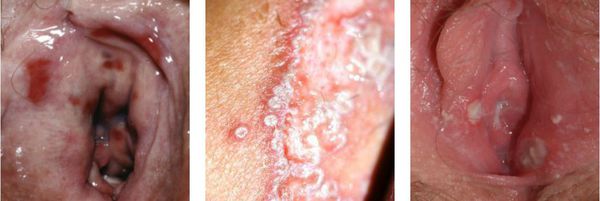
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают «творожистые» выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла «молочница». Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо «прислушаться» к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
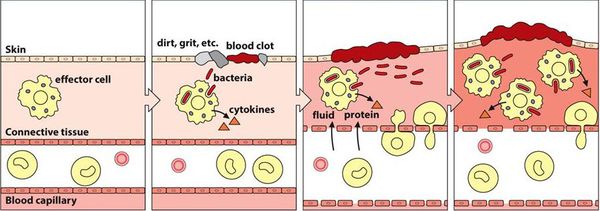
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
По причинному фактору вульвовагиниты подразделяют на две основные группы: первично-инфекционные и первично-неинфекционные.
Современные подходы к лечению вульвовагинита кандидозной и смешанной этиологии у женщин во время беременности
В.Н.Кузьмин
Московский государственный медико-стоматологический университет
В последние годы отмечается увеличение частоты генитальных инфекций, обусловленное ростом инфекций, передаваемых половым путем, оказывающих влияние на течение беременности, состояние плода и новорожденного. У женщин в репродуктивном возрасте изменение биоценоза гениталий отличается значительным разнообразием, включая аэробные и анаэробные микроорганизмы, взаимодействующие между собой как синергисты и как конкуренты, и определяет динамичность, изменчивость нормального микробного пейзажа.
Оппортунистическая инфекция слизистых оболочек, вызванная грибами рода Candida, встречается довольно часто у условно здоровых людей и еще чаще у лиц с ослабленным иммунитетом. Наиболее частым инфекционным поражением слизистой оболочки вульвы и влагалища является кандидозный вульвовагинит, как правило, поражающий женщин репродуктивного возраста. В последние годы распространенность кандидозного вульвовагинита неуклонно растет, удельный вес этого заболевания в структуре инфекционных поражений вульвы и влагалища составляет 30-45%. В настоящее время кандидозный вульвовагинит занимает второе место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин за медицинской помощью. В США ежегодно регистрируется 13 млн случаев этого заболевания. Во время беременности распространенность этой инфекции достигает 40-46% и является одной из причин развития осложнений беременности. Кандидозный вульвовагинит часто диагностируют у женщин с эндокринными нарушениями [1,2].
Значительное увеличение случаев заболевания кандидозным вульвовагинитом обусловлено действием ряда предрасполагающих факторов. При назначении антибиотиков широкого спектра действия необходимо учитывать, что они подавляют не только патогенные бактерии, но и находящиеся во влагалище лактобациллы, являющиеся физиологическими антагонистами дрожжеподобных грибов (лактобациллы подавляют прикрепление Candida к клеткам эпителия и их размножение). В результате сдвига рН в щелочную среду влагалищного содержимого процесс самоочищения влагалища нарушается. Кроме того, Candida обладают способностью использовать антибиотики в качестве источников питания. При этом создаются благоприятные условия для активного размножения Candida в половых органах женщины.
Хорошо известны и факты развития кандидозного вульвовагинита при беременности. Первый эпизод кандидозного вульвовагинита отмечается у многих женщин именно во время беременности. Частота кандидозного вульвовагинита у беременных достигает 40-46% [10]. Такие высокие показатели обусловлены изменениями гормонального баланса во время беременности. Наибольшая степень колонизации отмечается в последнем триместре и у первородящих.
Развитию кандидозного вульвовагинита способствует ношение белья из синтетических тканей, плотно облегающего тело, в результате чего создается микроклимат с повышенной влажностью и температурой, что приводит к мацерации рогового слоя кожи, возникновению термостатных условий для развития местной микрофлоры, в том числе и кишечной, где среди грибов С. albicans составляет свыше 95% [ 1 ]. Вирулентность С. albicans увеличивается в условиях повышенной влажности (потливости). Ношение тесного синтетического нижнего белья, подмывание душем под напором, использование спреев, применение прокладок являются триггером развития реакции гиперчувствительности и предрасполагают к колонизации Candida.
Обычно кандидоз возникает эндогенно, как следствие дисметаболических расстройств и дисфункции иммунной системы.
Патогенез кандидозного вульвовагинита сложен и недостаточно изучен. Учитывая тот факт, что штаммы С. albicans, выделенные у больных с кандидозным вульвовагинитом и у носителей, существенно не различаются по ряду биохимических характеристик, можно сделать заключение о ведущей роли состояния макроорганизма в развитии кандидозного вульвовагинита, а не свойств возбудителя. Триггером развития заболевания является не изменение свойств грибов, а снижение резистентности организма-хозяина.
В развитии кандидозной инфекции различают следующие этапы: адгезию грибов к поверхности слизистой оболочки, колонизацию грибами слизистой оболочки, инвазию в эпителий, преодоление эпителиального барьера слизистой оболочки, попадание в соединительную ткань собственной пластинки, преодоление тканевых и клеточных защитных механизмов, проникновение в сосуды и гематогенную диссеминацию с поражением различных органов и систем.
В настоящее время различают три клинические формы кандидозного вульвовагинита: кандидоносительство, острую форму кандидозного вульвовагинита и хронический (рецидивирующий) кандидозный вульвовагинит.
После завершения курса лечения, несмотря на отрицательные результаты культурального исследования, эрадикация микроорганизма может быть неполной, что может привести к возникновению рецидивов, этиологическую роль в развитии которых обычно играет тот же штамм. Рецидивирующий кандидозный вульвовагинит диагностируется, если в течение 12 мес имеют место четыре или более обострения заболевания.
Клинические проявления кандидоза разнообразны и зависят от характера предшествующих заболеваний, стадии патологического процесса, сопутствующей микробной флоры. Для генитального кандидоза характерны клинические симптомы: обильные или умеренные творожистые выделения из влагалища, зуд и жжение в области наружных половых органов, усиление зуда во второй половине дня, во время сна, после водных процедур, полового акта, длительной ходьбы, во время менструации.
Диагностика кандидозного вульвовагинита должна быть комплексной. Ведущая роль в диагностике кандидозного вульвовагинита наряду с клиническими симптомами принадлежит микробиологическим методам исследования (микроскопия мазков вагинального отделяемого и культуральный метод исследования), диагностическая ценность которых достигает 95% [6].
Микроскопическое исследование является одним из наиболее доступных и простых методов диагностики. Исследование проводят в нативных и окрашенных по Граму препаратах.
Культуральный метод позволяет определить количество, родовую и видовую принадлежность грибов, их чувствительность к антифунгальным препаратам, а также выявить характер и степень микробной обсемененности другими условно-патогенными бактериями.
В последние годы применяют методы экспресс-диагностики, которые в минимально короткие сроки с довольно высокой точностью позволяют выявить штаммы гриба с помощью готовых тест-систем с благоприятными средами для роста грибов. Использование экспресс-диагностики является весьма перспективным, не занимает много времени и отличается простотой в использовании. Однако результаты тестов не позволяют судить о наличии сопутствующей флоры.
При тяжелых, рецидивирующих формах кандидозного вульвовагинита, сопровождающихся нарушениями иммунной системы, возможно определение титров антител к грибам рода Candida в сыворотке крови. Однако этот метод исследования практически не применяется из-за высокой частоты ложноотрицательных и ложноположительных результатов.
Кольпоскопический метод диагностики не является специфическим. Он выявляет изменения эпителия, характерные для воспалительного процесса, но не позволяет определить этиологию заболевания.
В зависимости от концентрации дрожжеподобных грибов рода Candida и характера сопутствующей микрофлоры выделяют три формы Candida-инфекции влагалища: бессимптомное носительство, истинный кандидоз (высокая концентрация грибов сочетается с высокой концентрацией лактобацилл), сочетанную форму бактериального вагиноза с кандидозным вульвовагинитом (грибы вегетируют при преобладании облигатных анаэробов).
Такая нозологическая дифференциация целесообразна с точки зрения выбора рациональной этиотропной терапии.
Несмотря на бурное развитие фармакологической индустрии и огромный выбор антимикотических препаратов, проблема лечения кандидозного вульвовагинита остается актуальной. Учитывая высокую частоту заболевания, длительное течение, а также частое рецидивирование процесса, можно предположить, что, вероятнее всего, речь идет о необоснованном подходе к диагностике и лечению данного заболевания. Таким образом, необходимость разработки новых схем терапии кандидозного вульвовагинита с привлечением известных антимикотических препаратов, обладающих адекватным спектром действия, с одновременным воздействием непосредственно на возбудитель и на все возможные системные резервуары дрожжеподобных грибов является важной задачей для исключения возможных рецидивов.
Терапия кандидозного вульвовагинита зависит от клинической формы заболевания. Основной целью лечения кандидозного вульвовагинита является, прежде всего, эрадикация возбудителя.
В соответствии с классификацией Л.С.Страчунского (1994 г.) для лечения кандидозного вульвовагинита в настоящее время используются следующие основные противогрибковые препараты: полиенового ряда (натамицин, нистатин, леворин, амфотерицин В), имидазолового ряда (кетоконазол, омоконазол, клотримазол, миконазол, бифоназол), триазолового ряда (флуконазол, итраконазол) и другие (гризеофульвин, флуцитзин, нитрофунгин, декамин, препараты йода).
Обычно диагноз «кандидозный вульвовагинит» устанавливается достаточно легко и в большинстве случаев пациентки излечиваются благодаря местному применению противогрибковых препаратов. Однако традиционное интравагинальное лечение нередко оказывается нерегулярным и сопряжено с такими побочными действиями, как раздражение и чувство жжения во влагалище, учащенное мочеиспускание. Этими факторами обусловлена плохая приверженность лечению.
Женщины нередко прекращают лечение сразу после исчезновения симптомов заболевания, тогда как эрадикации возбудителя не происходит. В то же время следует учитывать, что в период развития клинических проявлений кандидозного вульвовагинита показатели кандидозной колонизации кишечника оказываются достоверно выше. Для эрадикации кишечного резервуара могут быть использованы неабсорбируемые пероральные антимикотики.
Общей рекомендацией по лечению осложненных форм кандидозного вульвовагинита является удлинение терапевтической схемы (при использовании местных форм продолжительность лечения увеличивается в 2 раза, что снижает комплаенс лечения, при использовании препаратов для системного воздействия рекомендуется повторный прием той же дозы через 1 нед при однократном назначении и т.д.).
Таким образом, для уменьшения вероятности развития рецидивов врач должен всегда применять системный подход к диагностике и лечению заболевания с воздействием одновременно как на возбудитель, так и на все возможные резервуары дрожжеподобных грибов.
Учитывая, что беременность является основным предрасполагающим фактором развития кандидозного вульвовагинита, особую проблему представляет его лечение при этом состоянии. Лечение генитальных инфекций представляет сложную проблему вследствие разнообразия микрофлоры влагалища, частоты инфицирования одновременно несколькими патогенами, недостаточной местной и общей иммунной защиты женского организма, особенно во время беременности. Главным требованием в этой ситуации является безопасность лечения. Предпочтение следует отдавать местному лечению. Решить проблему помогает применение антибактериальных препаратов, особенно местного применения.
К числу таких препаратов относится Полижинакс, разработанный лабораторией «Иннотек Интернасиональ» (Франция).
Входящий в состав вспомогательных веществ гель диметилполисилоксана обладает обволакивающим, успокаивающим и противоотечным действием, способствует проникновению действующих веществ в вагинальные складки, обеспечивает местный противовоспалительный и гипосенсибилизирующий эффект.
Полижинакс практически не всасывается с поверхности слизистой оболочки, поэтому системная токсичность данного лекарственного средства не выражена, что позволяет применять его и во время беременности. Показанием для применения Полижинакса является неспецифический воспалительный процесс в вульве и влагалище с присоединением кандидоза или без него у женщин во время беременности, в послеродовом периоде, у гинекологических больных (по 1 капсуле в течение 6-12 дней).
Учитывая спектр действия препарата Полижинакс, нами выполнено клиническое исследование его эффективности при лечении цервиковагинитов, вульвовагинитов смешанной этиологии у беременных женщин во II и III триместрах и при последующей профилактике послеродовых инфекционно-воспалительных осложнений у родильниц.
Влагалищные капсулы препарата Полижинакс назначали в течение 12 дней ежедневно на ночь после туалета наружных половых органов.
Для оценки эффективности препарата Полижинакс проводили комплексное обследование, включавшее бактериоскопическое, бактериологическое исследование, определение общего количества бактерий семейства лактобактерий, Enterobacteriaceae, бифидобактерий, грибов рода Candida, кокковых форм.
Для оценки безопасности препарата исследовали в динамике клеточный состав периферической крови, уровень мочевины, билирубина, аминотрансфераз, глюкозы крови, проводили микроскопию отделяемого уретры, влагалища, цервикального канала, бактериологические посевы мочи, отделяемого влагалища. Оценивали клиническую картину воспаления вульвы и влагалища до и после лечения препаратом, анализировали жалобы и общее состояние больных.
Препарат Полижинакс применяли у 30 беременных со смешанными формами генитальных инфекций, доказанных бактериоскопическим и бактериологическим методами диагностики.
Изменений показателей состава периферической крови, функции печени и почек при применении препарата Полижинакс не отмечено.
Улучшение самочувствия больных (уменьшение или исчезновение болевого синдрома, зуда, жжения в области наружных половых органов, регресс воспалительного процесса на слизистых оболочках вульвы и влагалища) отмечено у всех беременных на 2 или 3-й день применения препарата.
К моменту завершения курса лечения при проведении контрольных исследований отмечено улучшение данных микроскопии отделяемого влагалища и цервикального канала (снижение лейкоцитоза, уменьшение количества кокковой и бактериальной флоры, исчезновение грибов) у 28 из 30 пациенток, что составило 93,3%. Причем у 14 (46,7%) пациенток отмечены стерильные бактериологические посевы отделяемого цервикального канала и влагалища. До терапии Полижинаксом наиболее часто в высевах присутствовали Staph. epidermidis и Е. coli
При применении Полижинакса у пациенток с бактериальным или бактериально-кандидозным вульвовагинитом отмечалось исчезновение зуда, жжения, уменьшение объема влагалищного отделяемого. Улучшение клинической картины наблюдалось во всех случаях, но у 2 беременных лабораторно через 14 дней не было подтверждено полное излечение, что потребовало повторного назначения препарата.
Следует отметить, что Полижинакс обеспечивал защитный эффект у женщин, родоразрешенных операцией кесарева сечения, которым назначался препарат. Полижинакс был назначен 6 из 30 беременных с генитальными инфекциями. И у этих женщин в послеродовом периоде не развивались послеродовые гнойно-септические заболевания (эндометрит и т.д.). Полижинакс положительно влияет на влагалищный биоценоз, сдерживает проникновение условно-патогенных и патогенных микроорганизмов в матку, обеспечивая тем самым профилактику эндометрита и других осложнений.
Целесообразным является применение Полижинакса у беременных с клинической картиной вульвовагинита непосредственно перед родоразрешением (в течение 6 дней с целью профилактики гнойно-септических осложнений). Это обеспечивает хорошую санацию родовых путей и защищает плод от интранатального инфицирования.
Следует отметить абсолютную безопасность интравагинального введения препарата Полижинакс для плода. При обследовании новорожденных от 30 матерей, страдающих генитальными инфекциями, получавших препарат до родоразрешения, не выявлено заболеваний среди новорожденных, что лишний раз доказывает местное действие препарата, вне зависимости от длительности его применения и сроков родоразрешения.
Отдельно хочется отметить, что во время клинического исследования препарата Полижинакс ни у одной пациентки не наблюдалось побочного действия и нежелательных эффектов терапии.
Таким образом, вагинальные капсулы «Полижинакс» (лаборатория «Иннотек Интернасиональ», Франция) оптимально эффективны в качестве средства для лечения бактериальных и/или бактериально-кандидозных вульвовагинитов смешанной этиологии у женщин во II и III триместрах беременности и обеспечивают профилактику инфекционно-воспалительных заболеваний в послеродовом периоде у этих пациенток. Учитывая отсутствие побочного действия на плод во время беременности, препарат Полижинакс может быть активно рекомендован для этих целей.
Кандидозный вульвовагинит: патогенез, клиника, диагностика, современные принципы терапии
Кандидозный вульвовагинит — инфекционное поражение слизистой вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida. Поражает, как правило, женщин репродуктивного возраста, реже встречается у девушек и женщин в периоде пери- и постменопаузы.
Кандидозный вульвовагинит — инфекционное поражение слизистой вульвы и влагалища, вызываемое дрожжеподобными грибами рода Candida. Поражает, как правило, женщин репродуктивного возраста, реже встречается у девушек и женщин в периоде пери- и постменопаузы.
В последние годы распространенность кандидозного вульвовагинита неуклонно растет, удельный вес этого заболевания в структуре инфекционных поражений вульвы и влагалища составляет 30 — 45%. В настоящее время кандидозный вульвовагинит занимает второе место среди всех инфекций влагалища и является одной из наиболее распространенных причин обращения женщин за медицинской помощью. В США ежегодно регистрируется 13 млн. случаев этого заболевания. Во время беременности распространенность этой инфекции достигает 40 — 46% (Horowitz B. J., 1991), она является одной из причин развития осложнений беременности (число самопроизвольных выкидышей на ранних сроках беременности, угроза прерывания беременности возрастают в 1,5 раза, опасность инфицирования плода и новорожденного — в 2,4 раза). Кандидозный вульвовагинит обнаруживают у 30% онкологических больных и у 64% пациентов с различными эндокринными нарушениями. По данным J. S. Bingham (1999), 75% женщин репродуктивного возраста имеют по крайней мере один эпизод кандидозного вульвовагинита в течение жизни, а 50% — и повторный эпизод. 5% женщин планеты страдают рецидивирующим кандидозным вульвовагинитом.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, среди которых в подавляющем большинстве случаев (85 — 90%) возбудителем является C. albicans (Sobel J. D., 1998). Среди остальных видов Candida клиническое значение имеют преимущественно C. glabrata (по старой классификации — C. torulopsis), C. tropicalis, C. parapsilosis, C. krusei, С. guilliermondi, значительно реже — C. pseudotropicalis и Saccharomyces cerevisiae.
Значительное учащение случаев кандидозного вульвовагинита обусловлено действием ряда предрасполагающих факторов.
При назначении антибиотиков широкого спектра действия необходимо учитывать, что они подавляют не только патогенные бактерии, но и находящиеся во влагалище лактобациллы, являющиеся физиологическими антагонистами дрожжеподобных грибов (лактобациллы подавляют прикрепление Candida к клеткам эпителия и их размножение). В результате рН влагалищного содержимого увеличивается (сдвигается в щелочную сторону), процесс самоочищения влагалища нарушается. Кроме того, Candida обладают способностью использовать антибиотики в качестве источников питания. При этом создаются благоприятные условия для активного размножения Candida в половых органах женщины.
Хорошо известны и факты развития кандидозного вульвовагинита при беременности. Первый эпизод кандидозного вульвовагинита отмечается у многих женщин именно во время беременности. Частота кандидозного вульвовагинита у беременных достигает 40 — 46% (Horowitz B. J., 1991). Такие высокие показатели обусловлены изменениями гормонального баланса во время беременности. Наибольшая степень колонизации отмечается в последнем триместре и у первородящих.
Кандидозный вульвовагинит — одна из болезней современной цивилизации. Развитию кандидозного вульвовагинита способствует ношение белья из синтетических тканей, плотно облегающего тело, в результате чего создается микроклимат с повышенной влажностью и температурой, что приводит к мацерации рогового слоя кожи, возникновению термостатных условий для развития местной микрофлоры, в том числе и кишечной, где среди грибов C. albicans составляет свыше 95% (Антоньев А. А., 1985). Вирулентность C. albicans увеличивается в условиях повышенной влажности (потливости). Поэтому ношение тесного синтетического нижнего белья, подмывание душем под напором, использование спреев, применение прокладок является триггером развития реакции гиперчувствительности и предрасполагает к колонизации Candida.
Обычно кандидоз возникает эндогенно, как следствие дисметаболических расстройств и дисфункции иммунной системы. Возможно также заражение половым путем, хотя эта точка зрения все еще вызывает спор (несмотря на то, что партнеры могут быть носителями одного и того же штамма возбудителя).
Патогенез кандидозного вульвовагинита сложен и недостаточно изучен. Учитывая тот факт, что штаммы C. albicans, выделенные у больных кандидозным вульвовагинитом и у носителей, существенно не различаются по ряду биохимических характеристик, можно сделать заключение о ведущей роли состояния макроорганизма в развитии кандидозного вульвовагинита, а не свойств возбудителя. Триггером развития заболевания является не изменение свойств гриба, а снижение резистентности организма хозяина.
В развитии кандидозной инфекции различают следующие этапы:
В этой последовательности отражены все этапы развития тяжелого кандидоза, однако в более легких случаях инфекция может стабилизироваться на одном из данных этапов.
При кандидозном вульвовагините инфекционный процесс чаще затрагивает только поверхностные слои эпителия влагалища. В силу существующего на этом уровне динамического равновесия между микроорганизмами (грибами), которые стремятся, но не могут проникнуть в более глубоко расположенные слои слизистой оболочки, и макроорганизмом, который пытается, но не способен полностью элиминировать возбудитель, инфекция может персистировать десятки лет. А утрата равновесия может привести либо к обострению заболевания, либо, напротив, к ремиссии или выздоровлению.
В настоящее время различают три клинические формы кандидозного вульвовагинита:
Хронический кандидозный вульвовагинит характеризуется длительностью заболевания — более 2 месяцев. А на коже и слизистых оболочках вульвы и влагалища преобладают вторичные элементы в виде инфильтрации, лихенизации и атрофичности тканей.
После завершения курса лечения, несмотря на отрицательные результаты культурального исследования, эрадикация микрорганизма может быть неполной. Это может привести к возникновению рецидивов, причем этиологическую роль в их развитии обычно играет тот же штамм. Рецидивирующий кандидозный вульвовагинит диагностируется в случае, если в течение 12 месяцев имеют место четыре или более обострения заболевания, доказанных микологически. Развивается примерно у 5% пациенток с кандидозным вульвовагинитом. При этом у 50% женщин с рецидивирующим кандидозным вульвовагинитом симптомы заболевания появляются в интервале от нескольких дней до 3 месяцев после успешного излечения острой формы.
Клинические проявления кандидоза разнообразны и зависят от характера предшествующих заболеваний, стадии патологического процесса, сопутствующей микробной флоры и т. д. Для генитального кандидоза характерны следующие клинические симптомы: обильные или умеренные творожистые выделения из влагалища, зуд и жжение в области наружных половых органов, усиление зуда во второй половине дня, во время сна, после водных процедур, полового акта, длительной ходьбы, во время менструации, неприятный запах, усиливающийся после половых контактов.
Существуют ситуации когда происходит инвазия паренхиматозных органов псевдогифами с развитием в них микроабсцессов. В этом случае наступает диссеминированный или генерализованный кандидоз, который отличается торпидностью течения и характеризуется выраженной реакцией со стороны всех систем организма, вовлеченных в процесс.
Диагностика кандидозного вульвовагинита должна быть комплексной.
Ведущая роль в диагностике кандидозного вульвовагинита наряду с клиническими симптомами принадлежит микробиологическим методам исследования (микроскопия мазков вагинального отделяемого и культуральный метод исследования), диагностическая ценность которых достигает 95% (Анкирская А. С., 1995).
Микроскопическое исследование является одним из наиболее доступных и простых методов диагностики. Исследование проводят в нативных и окрашенных по Граму препаратах.
Культуральный метод — посев материала на питательную среду — позволяет определить количество, родовую и видовую принадлежность грибов, их чувствительность к антифунгальным препаратам, а также выявить характер и степень микробной обсемененности другими условнопатогенными бактериями.
В последние годы применяют методы экспресс-диагностики, которые в минимально короткие сроки с довольно высокой точностью позволяют выявить штаммы гриба при помощи готовых тест-систем с благоприятными средами для роста грибов. Использование экспресс-диагностики является весьма перспективным, оно не занимает много времени и отличается простотой в использовании, однако результаты тестов не позволяют судить о наличии сопутствующей флоры.
При тяжелых, рецидивирующих формах кандидозного вульвовагинита, сопровождающихся нарушениями в иммунной системе, возможно определение титров антител к грибам рода Candida в сыворотке крови. Но этот метод исследования практически не применяется из-за высокой частоты ложноотрицательных и ложноположительных результатов.
Кольпоскопический метод диагностики не является специфическим. Он выявляет изменения эпителия, характерные для воспалительного процесса, но не позволяет определить этиологию заболевания.
В зависимости от концентрации дрожжеподобных грибов рода Candida и характера сопутствующей микрофлоры в вагинальном биотопе, выделяют три формы Candida-инфекции влагалища:
Такая нозологическая дифференциация целесообразна с точки зрения выбора рациональной этиотропной терапии.
Несмотря на бурное развитие фармакологической индустрии и огромный выбор антимикотических препаратов, проблема лечения кандидозного вульвовагинита не теряет своей актуальности. Учитывая высокую частоту заболевания, длительное течение, а также частое рецидивирование процесса, можно предположить, что, вероятнее всего, речь идет о необоснованном подходе к диагностике и лечению данного заболевания. Таким образом, необходимость разработки новых схем терапии кандидозного вульвовагинита с привлечением уже известных антимикотических препаратов, обладающих адекватным спектром действия, с одновременным воздействием непосредственно на возбудитель и на все возможные системные резервуары дрожжеподобных грибов является важной задачей для исключения возможных рецидивов.
Терапия кандидозного вульвовагинита зависит от клинической формы заболевания.
Основной целью лечения кандидозного вульвовагинита является прежде всего эрадикация возбудителя.
В соответствии с классификацией Л. С. Страчунского (1994), для лечения кандидозного вульвовагинита в настоящее время используются следующие основные противогрибковые препараты:
Обычно диагноз кандидозного вульвовагинита устанавливается достаточно легко, и по большей части пациентки излечиваются благодаря местному применению противогрибковых препаратов. Но традиционное интравагинальное лечение нередко оказывается нерегулярным и сопряжено с такими побочными действиями, как раздражение и чувство жжения во влагалище, учащенное мочеиспускание. Этими факторами обусловлена плохая приверженность лечению. Женщины нередко прекращают лечение сразу после исчезновения симптомов заболевания, тогда как эрадикация возбудителя не происходит. В то же время надо учитывать, что в период развития клинических проявлений кандидозного вульвовагинита показатели кандидной колонизации кишечника оказываются достоверно выше. Для эрадикации кишечного резервуара могут быть использованы неабсорбируемые пероральные антимикотики.
Общей рекомендацией по лечению осложненных форм кандидозного вульвовагинита является удлинение терапевтической схемы (при использовании местных форм продолжительность лечения возрастает вдвое, при использовании препаратов для системного воздействия рекомендуется повторный прием той же дозы через неделю при однократном назначении и т. д.).
Таким образом, для уменьшения вероятности развития рецидивов врач должен всегда применять системный подход к диагностике и лечению заболевания с воздействием одновременно как на возбудитель, так и на все возможные резервуары дрожжеподобных грибов.
Учитывая, что беременность является основным предрасполагающим фактором развития кандидозного вульвовагинита, особую проблему представляет его лечение при этом состоянии. Главным требованием в этой ситуации является безопасность лечения. По данным различных авторов, при беременности не установлена необходимость в более продолжительных курсах лечения. Предпочтение следует отдавать местному лечению.
Из всего арсенала антимикотиков, существующих на сегодняшний день, широкое применение в лечении кандидозного вульвовагинита нашли препараты, относящиеся к новому классу триазольных соединений и содержащие в своем составе флуконазол, например микомакс.
Флуконазол (флюкостат) 150 мг высокоактивен в отношении Candida albicans и лишь около 3 — 5% штаммов Candida albicans резистентны к флуконазолу или имеют промежуточную чувствительность. Candida krusei и отдельные штаммы Candida glabrata резистентны к флуконазолу. К флюконазолу могут быть устойчивы и Saccharomyces cerevisiae.
Следует отметить увеличение эффективности лечения кандидозного вульвовагинита примерно на 10 — 12% после двукратного применения флуконазола (одна доза 150 мг 1 раз в 5 — 6 дней) по сравнению с однократным приемом (эффективность достигает 94 — 95%).
Флуконазол оказывает хороший профилактический эффект при рецидивирующем кандидозе. Препарат хорошо переносится. Возможное осложнение — легкий, быстро проходящий желудочно-кишечный дискомфорт (менее 2%), еще реже наблюдаются головная боль и кожные высыпания.
Применение флуконазола у беременных и кормящих женщин для лечения кандидозного вульвовагинита нецелесообразно, так как возможный риск для плода превышает показания.
Среди полиеновых антибиотиков, использующихся для лечения кандидозного вульвовагинита, хорошо известен препарат пимафуцин — фунгицидный полиеновый антибиотик из группы макролидов широкого спектра действия для местного и перорального применения, содержащий в качестве активной субстанции натамицин.
Пимафуцин выпускается в различных лекарственных формах: кишечнорастворимые таблетки по 100 мг, влагалищные свечи по 100 мг, 2%-ный крем.
К натамицину чувствительно большинство патогенных дрожжеподобных грибов, особенно C. albicans.
Натамицин связывает стеролы клеточных мембран, нарушая их целостность и функцию, что приводит к гибели микроорганизмов. Препарат практически не абсорбируется из ЖКТ. Он не токсичен и не оказывает аллергизирующего действия. Натамицин в таблетках благодаря кишечнорастворимой оболочке действует только в кишечнике. Случаев резистентности к натамицину в клинической практике не отмечено.
Пимафуцин не оказывает тератогенного действия (при назначении его беременным в дозе 100 мг в сутки), в связи с чем обосновано его применение во время беременности (даже в I триместре) и в период лактации.
Для лечения кандидозного вульвовагинита или вульвовагинита смешанного генеза как небеременных, так и беременных и кормящих женщин можно рекомендовать комбинированный препарат для местного применения, с низкой системной абсорбцией — тержинан. В состав этого препарата входит: тернидазол — производное имидазола, действует на анаэробный компонент микрофлоры влагалища; неомицин сульфат — антибиотик широкого спектра действия из группы аминогликозидов, действие которого направлено на грамположительные и грамотрицательные бактерии; нистатин — противогрибковый антибиотик из группы полиенов, высокоактивен в отношении грибов рода Candida; преднизолон — глюкокортикоид, оказывает выраженное противовоспалительное действие (позволяет быстро купировать в острой стадии признаки воспаления — гиперемию, боль, зуд и т. д.).
На сегодняшний день тержинан является одним из немногих местных препаратов, обладающих широким спектром действия за счет удачно подобранной комбинации составных частей.
Учитывая особенности кандидозной инфекции, а также фармакодинамики и фармакокинетики вышеизложенных антимикотиков, нами была разработана нижеприведенная схема лечения кандидозного вульвовагинита и оценена ее клиническая эфективность. Мы провели клинико-микробиологическое обследование 56 пациенток в возрасте от 18 до 49 лет с кандидозным вульвовагинитом, подтвержденным микроскопическим и культуральным методами исследования. Улучшение состояния большинство пациенток отметили уже на 3 — 4-й день лечения. Микологическая санация и полное клиническое выздоровление были достигнуты у 53 (94,6%) пациенток.
Предлагаемая схема включает препараты, обладающие различными точками приложения, воздействуя одновременно на различные этапы жизнедеятельности и метаболизма возбудителя, а также на все возможные системные резервуары дрожжеподобных грибов.
Микомакс (per os) 150 мг двукратно (первая доза 1-й день, вторая доза — на 6-й день).
Гино-травоген — 1 вагинальный суппозиторий глубоко во влагалище на ночь 1-й день.
Пимафуцин (per os) по 100 мг 4 раза в день — 10 дней со 2-го дня лечения.
Предложенная схема лечения кандидозного вульвовагинита имеет высокую эффективность, быстро купирует симптомы, уменьшает процент рецидива, способствует повышению эффективности терапии этого широко распространенного гинекологического заболевания. Частое рецидивирование заболевания после проведения антимикотического лечения различными препаратами позволяет рекомендовать данную комплексную терапию для лечения как острого, так и хронического рецидивирующего кандидозного вульвовагинита у небеременных и некормящих женщин.
Для лечения кандидозного вульвовагинита беременных женщин из вышеупомянутых препаратов можно применять:
При наличии у полового партнера баланита, болезненности до и после коитуса, рекомендовано лечение препаратом мифунгар в виде крема, который наносится тонким слоем 2 — 3 раза в сутки.
Мы сталкиваемся с большими затруднениями в вопросах лечения генитального кандидоза еще и вследствие того, что чаще всего кандидоз представляет собой не заболевание, передающееся половым путем, а маркер неблагополучия в организме (иммунодефицитные состояния, дисгормональные нарушения и др.). В связи с этим параллельно с антимикотической терапией необходимо проводить коррекцию состояний, приводящих к развитию кандидозного вульвовагинита.
Несмотря на то что существуют определенные схемы лечения кандидозного вульвовагинита, выбор лекарственного средства в каждом конкретном случае должен зависеть от тяжести клинического течения заболевания, наличия микст-инфекции и сопутствующих заболеваний. Только такой комплексный подход к данной проблеме позволит повысить эффективность лечения кандидозного вульвовагинита, снизить частоту и процент рецидивирования данного заболевания.
Литература
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, МГМСУ, Москва