врожденная катаракта что это
Лечение катаракты у детей
Содержание статьи:
На долю детской катаракты приходится 20% от всех офтальмохирургических вмешательств у маленьких пациентов. Важность проблемы связана с неизбежным развитием необратимого снижения зрения, вплоть до слепоты, при отсутствии лечения или его позднем начале.
Типы и причины детской катаракты
Помутнение хрусталика может диагностироваться сразу после рождения малыша – врожденная катаракта, или появляться в дальнейшем – приобретенная.
Врожденная детская катаракта может быть:
наследственной. К ней приводят мутации генов, хромосом или генома. Наследуется заболевание чаще по аутосомно-доминантному типу. При кровном родстве наследственная врожденная катаракта может появиться у малыша и при аутосомно-рецессивном типе. У младенцев мужского пола помутнение в хрусталике встречается при сцепленном с полом рецессивном наследовании, а у девочек – при сцепленном с полом доминантном;
при наследственных нарушениях обмена веществ. Список этих синдромов и заболеваний обширен, наиболее часто встречаются: галактоземия, врожденная хондродистрофия, псевдогипопаратиреоз и синдром Лоу. Катаракта этого типа может быть не только врожденной, ни и приобретенной, развиваясь в сроки от нескольких недель до нескольких лет.
В 30-80% случаев (по данным разных источников) врожденная детская катаракта сопровождается другими патологиями и аномалиями развития глазного яблока.
Это существенно влияет на тактику и сроки лечения, а также на результат вмешательства.
Формы врожденных детских катаракт
Для всех детских катаракт характерны общие особенности: ядро хрусталика неплотное, задняя капсула тонкая, цинновы связки, поддерживающие хрусталик, прочные. В остальном они очень отличаются по виду, проявлениям и сохранности зрительных функций.
Для определения тактики лечения и прогноза для зрения офтальмологами используется классификация Хватовой А.В., разделяющая врожденные катаракты у детей на следующие формы:
a. Капсулярные – помутнение распространяется только на капсулу органа
b. Капсуло-лентикулярные – непрозрачны и капсула, и вещество хрусталика;
c. Лентикулярные – сумка хрусталика прозрачна, помутнело ее содержимое.
Наиболее значимые клинические формы детской катаракты
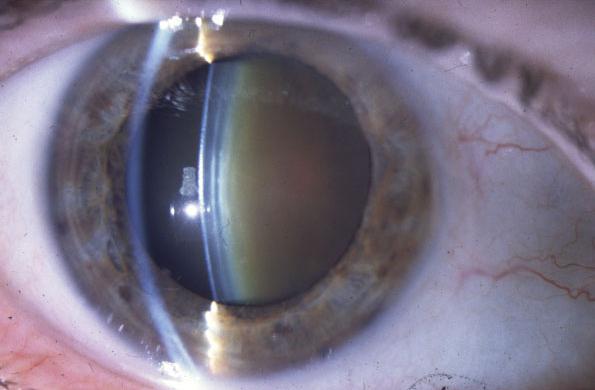
Полная – характеризуется равномерным помутнением хрусталика, который имеет нормальные размеры и форму. Разновидностью ее является «молочная» катаракта, при которой содержимое хрусталиковой сумки разжижено. Острота зрения резко снижена и при отсутствии своевременного лечения неизбежно развивается «амблиопия от депривации» высокой степени. Этим термином обозначают состояние глаза, при котором анатомически он сохранен, но зрительные функции угнетены без шансов на восстановление. Депривация –медицинский латинский термин, обозначающий лишение чего-либо.
Младенец, лишенный возможности из-за непрозрачного хрусталика видеть окружающие предметы, постепенно утрачивает возможность научиться смотреть.
Все действия офтальмологов направлены на то, чтобы воспрепятствовать развитию амблиопии.
Зонулярная – помутнения располагаются между корой хрусталика и эмбриональным ядром. При этом виде катаракты есть светлые, оптически прозрачные промежутки в веществе биологической линзы и острота зрения может составлять от сотых долей до 3-5 строчек по таблице проверки зрения.
Ядерная – помутнение располагается в центре хрусталика и имеет вид диска. Острота зрения вариабельна и зависит от плотности и величины диска. Критическим считают диаметр диска 2.5 мм и более.
Полярные – распространяются на центральную часть передней и задней капсулы, захватывая часть вещества органа. Зрение, как правило, снижено незначительно. Исключение – катаракта под передней капсулой размером 2.5 мм и более.
Врожденные катаракты у детей могут самопроизвольно рассасываться, но не до конца – формируются пленчатые и полурассосавшиеся формы, острота зрения при этом очень низкая – 0.01-0.04.
Диагностика
Для детей с высоким риском врожденной катаракты – отягощенная наследственность, тяжелое течение беременности у матери или установленное влияние на нее факторов риска – показан тщательный осмотр офтальмолога в первые дни после рождения. Он включает в себя офтальмоскопию, скиаскопию, осмотр на щелевой лампе с расширенным зрачком.
Заподозрить врожденную катаракту может и врач-неонатолог в первые дни после рождения ребенка. В проходящем свете отсутствует розовый рефлекс с глазного дна или имеет тусклый оттенок. Насторожить должны и такие глазные патологии, как косоглазие, нистагм, микрофтальм.
При выявлении врожденной катаракты у детей их направляют в офтальмологичский стационар для детального осмотра под наркозом.
Если решение о хирургическом лечении не принимают, ребенка наблюдает окулист по месту жительства. Первый год жизни осматривают 1 раз в 2 месяца, на протяжении 2-го и 3-го года – каждые 3-4 месяца. В последующем посещение врача происходит каждые полгода.
Лечение детской катаракты
Консервативного лечения не существует, показано хирургическое вмешательство. Его цель – удалить непрозрачную преграду в максимально ранние сроки. Это необходимо сделать, чтобы избежать развития амблиопии.
Решение о сроках операции по поводу катаракты у детей принимают в зависимости от индивидуальных особенностей маленького пациента.
Определяющими факторами являются:
распространенность помутнения. Если сохраняются прозрачные участки в оптической зоне и есть серьезные противопоказания к проведению хирургии, вмешательство можно отсрочить. Полная катаракта не оставляет ни одного шанса для становления зрительных функций и ее необходимо убирать в максимально короткие сроки после рождения малыша;
патология односторонняя или двусторонняя. Для парной детской катаракты этот фактор решающий. При полной двусторонней детской катаракте операцию хотя бы одного глаза проводят в ближайшее время;
сопутствующая глазная и общая патология.
Большинство зарубежных и отечественных специалистов по детской катаракте считают нецелесообразным операцию, проведенную ранее 4-х недель от рождения малыша. После экстракции катаракты у таких детей в большинстве случаев развивается глаукома – заболевание с повышенным внутриглазным давлением, ведущее к атрофии зрительного нерва и слепоте.
Связано это не с техническими сложностями в установке ИОЛ, а в изменении рефракции растущего глазного яблока. То есть при расчете диоптрийной силы ИОЛ для младенца младше 6-ти месяцев возникают большие сложности – с ростом малыша изменятся и оптические показатели. В послеоперационном периоде показано ношение контактной линзы (КЛ) или очков до второго этапа хирургии – имплантации искусственного хрусталика.
Если пренебречь ношением оптического устройства после удаления катаракты, разовьется амблиопия и установка ИОЛ окажется бесполезной.
Кроме того, для всех маленьких пациентов, перенесших операцию по удалению катаракты, разработана специальная реабилитация после катаракты, включающая плеоптическое лечение.
Если врожденная катаракта у малыша оперируется позднее 6-месячного возраста, искусственный хрусталик имплантируют сразу.
Оптимальным возрастом для оперативного лечения врожденной катаракты большинство хирургов считают 5-6 месяцев.
Технические особенности хирургии детской катаракты
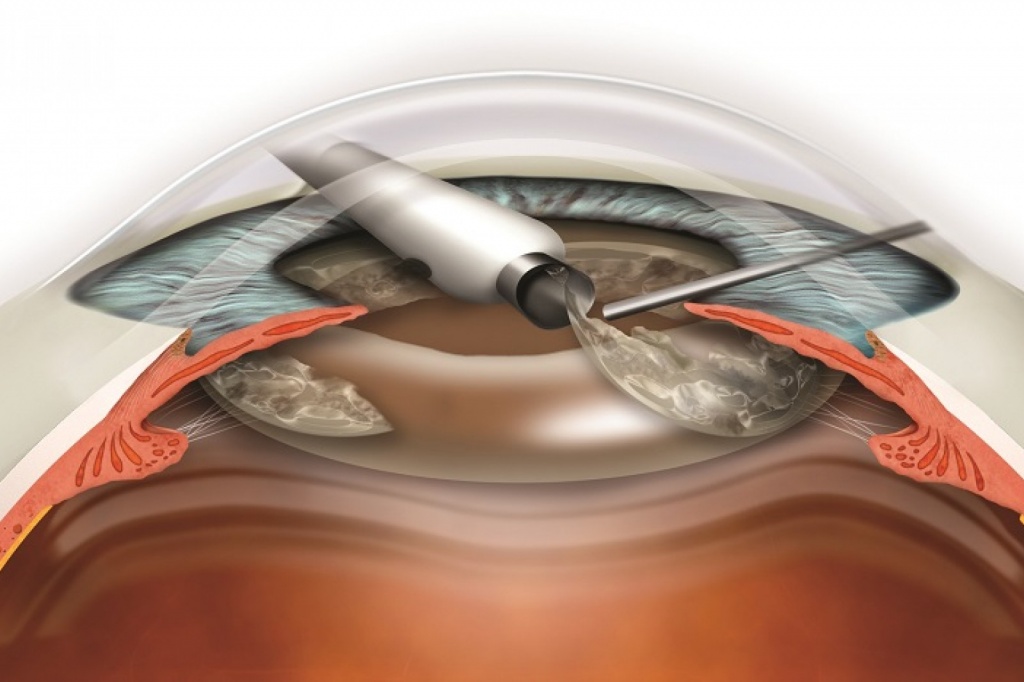
Помимо дифференцированного подхода к установке ИОЛ, есть отличия в ходе самой операции от той, что проводится у взрослых пациентов. Возрастная катаракта всегда требует разрушения плотного хрусталика перед его удалением – ручного, ультразвукового или лазерного. Хрусталик малышей настолько нежный, что удаляется методом аспирации и не требует предварительного дробления.
Второй особенностью микрохирургии катаракты у детей является удаление прозрачной задней капсулы хрусталика и прилежащей к ней части стекловидного тела – передняя витректомия. Необходимость этих действий дискутируется. С одной стороны, такие действия увеличивают риск послеоперационных осложнений и не гарантируют развитие вторичной катаракты. С другой стороны, без этих манипуляций с течением времени появляется вторичное помутнение по оптической оси. Решение принимают совместно с лазерными хирургами, специализирующимися на лечении вторичной катаракты.
Все дети, перенесшие операцию по поводу катаракты, находятся под диспансерным наблюдением и регулярно проходят курсы плеоптического и ортоптического лечения.
Большую половину всех врожденных патологий органов зрения составляет катаракта. Это заболевание представляет собой помутнение хрусталика, что приводит к резкому ухудшению зрения.
В группе повышенного риска развития катаракты находятся все пациенты, страдающие сахарным диабетом. При этом помутнение хрусталика связано со способностью глаза (наряду со всеми клетками головного мозга) поглощать из крови глюкозу напрямую, без участия инсулина.
Одним из распространенных заболеваний глаз является катаракта. Чаще всего она возникает у людей преклонного возраста.
Врожденная катаракта
Общая информация
Краткое описание
Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Клинические рекомендации
Врожденная катаракта
Возрастная категория: дети
Год утверждения: 2017
ID: КР108
Определение
Кодирование по МКБ 10
Q12.0 – Врожденная катаракта
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
В данных клинических рекомендациях представлена классификация Хватовой А.В. (1982) с дополнениями Кругловой Т.Б., Хватовой А.В. (2013): (Таблица 1).
Таблица 1. Классификация врождённых катаракт (этиология, клиника, хирургическая тактика)
| Характер поражения и клинические формы | Сопутствующие изменения органа зрения и организма | Оптимальные сроки удаления катаракт при различных клинических формах | Методика хирургического вмешательства | Интраокулярная коррекция |
| Характер поражения: Двусторонние Односторонние Клинические формы: Полная; Зонулярная (I-II-III-й степени); Переднекапсулярная; Заднекапсулярная; Центральная (ядерная); Полурассосавшаяся Пленчатая Полярная: передняя, задняя; Атипичная; другие (веретенообразная, передняя аксиальная эмбриональная, звездчатая, катаракта швов, порошкообразная, коронарная, точечная, коралловидная и другие). | I.Патология органа зрения: отсутствует имеется: микрофтальм I-II-III-й степени; задний лентиконус; мезодермальныйдисгенез передней камеры; синдром ППГСТ (удлиненные отростки цилиарного тела, гиалиновые мембраны, персистирующая сосудистая сумка хрусталика и другие); колобомы радужки и хориоидеи; аниридия; помутнение стекловидного тела; патология сетчатки и зрительного нерва; косоглазие, нистагм; амблиопия (обскурационнная, рефракционная, смешанная). | I.Операции до 6 месяцев жизни: полные, молокообразные; зонулярные II-III-й степени; ядерные (Д помутнения 2,5 мм и более); переднее – и заднекапсулярные (Д помутнения 2,5 мм и более); атипичные; полурассосавшиеся; плёнчатые. II. Операции у детей более старшего возраста: зонулярные I-й степени; ядерные (Д помутнения менее 2,5 мм); передниеи заднекапсулярные (Д помутнения менее 2,5 мм). | Факоаспирация через тоннельные разрезы роговицы с\без имплантации ИОЛ, с сохранением прозрачной задней капсулы (все формы катаракт с сохранённым объёмом хрусталика). Аспирация-ирригация через тоннельные разрезы роговицы с\без имплантации ИОЛ с сохранением прозрачной задней капсулы (полурассосавшиеся формы катаракт, микрокорнеа, полный микрофтальм, недостаточный медикаментозный мидриаз). | I. Показания: диаметр роговицы 9,5 х10,0 мм и более; ПЗО возрастная норма или уменьшена на 0,5-1,0 мм (задний микрофтальмI-й степени). II.Противопоказания: Абсолютные диаметр роговицы 9,0 х 9,5 мм и менее; ПЗО – меньше возрастной нормы более чем на 1,0 мм; наличие удлиненных отростков цилиарного тела, занимающих 2\3 окружности задней камеры глаза. |
| Характер поражения и клинические формы | Сопутствующие изменения органа зрения и организма | Оптимальные сроки удаления катаракт при различных клинических формах | Методика хирургического вмешательства | Интраокулярная коррекция |
| II. Патология организма: отсутствует имеется: наследственная; врождённая: генетически обусловленные метаболические нарушения минерального (псевдогипопаратериоз и другие), аминокислотного (гомоцистинурия), углеводного (галактоземия), липидного обменов и соединительной ткани (синдром Марфана Марчезани), хромосомные заболевания (болезнь Дауна и другие) внутриутробные инфекции: вирусная (краснуха, ЦМВ, герпес, грипп и другие), токсоплазмоз; Врождённый порок сердца, поражение слуха; Неврологическая патология и другие; Недоношенность плода. | Вискоаспирация (атипичные формы катаракт, задний лентиконус). Комбинированные вмешательства: дифференцированные методики выполнения переднего капсулорексиса; факоаспирация (аспирация-ирригация) роговичным подходом; задняякапсулэктомия с передней витрэктомиейтрансциллиарным доступом (наличие врождённого помутнения задней капсулы хрусталика). | Относительные: наличие гиалиновых мембран; персистирующая сосудистая сумка хрусталика. |
Этиология и патогенез
Этиология и патогенез
ВК характеризуются выраженным этиологическим полиморфизмом.
Этиологическая диагностика ВК базируется на тщательном сборе анамнеза (состояние и заболевания матери в период беременности), на результатах иммунологических и вирусологических исследований.
Ненаследственная (внутриутробная) катаракта
В большом числе случаев (66,9%) ВК развиваются в результате внутриутробной патологии вследствие влияния на орган зрения и хрусталик эмбриона или плода различных неблагоприятных факторов как внешней, так и внутренней среды (физические, химические, биологические). Это могут быть различные интоксикации (алкоголь, противозачаточные и абортивные средства, ряд снотворных и многих других препаратов), ионизирующие излучения, авитаминозы (дефицит витамина А, В и другие), резус–несовместимость матери и плода и ряд других факторов. Причиной развития ВК могут быть заболевания матери: сердечно-сосудистые, эндокринные и другие.
Особое значение имеют инфекционные заболевания беременной женщины, вызываемые бактериями простейшими (токсоплазмоз) и вирусами. Большинство вирусов (возбудители краснухи, цитомегаловирусной инфекции, ветряной оспы, герпеса, гриппа) способны проникать через плацентарный барьер и инфицировать зародыш или плод, являясь причиной ВК и других аномалий. Наиболее опасным периодом воздействия тератогенных факторов на орган зрения является 2-7 неделя беременности.
Наследственная катаракта
Причиной наследственной катаракты могут быть генные, хромосомные и геномные мутации. Катаракта чаще наследуется по аутосомно-доминантному типу, однако возможна и аутосомно-рецессивная передача, которая чаще встречается при кровном родстве родителей.
При рецессивном, сцепленным с полом наследовании болеют мужчины, а переносчиками являются женщины. Реже встречается сцепленное с полом доминантное наследование, когда заболевание проявляется только у девочек.
Формы ВК
ВК отличаются большим клиническим и функциональным полиморфизмом. К клинико-анатомическим особенностям ВК относятся: отсутствие плотного ядра хрусталика, тонкость задней капсулы хрусталика, прочность цинновых связок, большая вариабельность её клинических форм, выраженности и локализации помутнения, частое сочетание ВК с разнообразными аномалиями переднего и заднего отделов глаза. Это требует иного подхода к вопросам диагностики и лечения этой патологии по сравнению с катарактами другой этиологии.
Среди клинических форм ВК наиболее часто встречается полная катаракта, характеризующаяся диффузным помутнением хрусталика с сохранением его формы и размеров. На фоне гомогенного помутнения вещества хрусталика встречаются единичные, а чаще множественные кальцификаты. ВК может быть лентикулярной или капсуло-лентикулярной (с помутнением только передней и задней капсулы). Рефлекс глазного дна отсутствует как при узком, так и при медикаментозно расширенном зрачке. Разновидностью полной ВК является «молокообразная», характеризующаяся разжижением хрусталикового вещества. Зрение при полной ВК понижено до светоощущения с правильной проекцией света. При несвоевременной экстракции полной ВК развивается депривационная амблиопия высокой степени.
Значительное место в структуре рассматриваемой патологии занимает зонулярная ВК, представляющая собой частичное помутнение хрусталика в виде отдельных слоев, расположенных между эмбриональным ядром и кортикальными слоями. Характерно наличие ближе к экватору хрусталика локальных помутнений в виде так называемых наездников (на его эмбриональном ядре). Острота зрения при зонулярных ВК с узким зрачком колеблется от нескольких сотых до нескольких десятых, достигая в отдельных случаях 0,3-0,5. В зависимости от интенсивности помутнения хрусталика и остроты зрения можно выделить три степени помутнения хрусталика, что имеет большое значение для определения прогноза и оптимальных сроков проведения оперативного лечения. При 1-ой степени выявляется полупрозрачный диск помутнения хрусталика, через который возможна ретиноскопия. Остаточная острота зрения – 0,1-0,4 и выше. Бинокулярное зрение отмечается в 46,6% случаев. При 2-ой степени имеется выраженное помутнение диска, через который определяется слабый рефлекс, офтальмоскопия центральной области затруднена, детали глазного дна не просматриваются, острота зрения – 0,05-0,09, бинокулярное зрение отсутствует. При 3-ей степени резко выражено помутнение диска, рефлекса с глазного дна нет, ретиноскопия невозможна, острота зрения менее 0,05, бинокулярное зрение отсутствует. При 2-ой и 3-ей степени интенсивности помутнения хрусталика велика опасность развития депривационной амблиопии высокой степени.
Особенностью ВК является их способность рассасываться с формированием полурассосавшихся и пленчатых форм. Зрение, как правило, понижено до светоощущения, в редких случаях может составлять 0,01-0,04. Велика опасность развития депривационной амблиопии.
Центральная (ядерная) ВК представляет дисковидной формы помутнение центрального отдела хрусталика (эмбрионального или фетального ядра). Острота зрения, в зависимости от интенсивности помутнения и размера диска, может варьировать от нескольких сотых до десятых, достигая нередко довольно высокого уровня (0,1-0,5).
Атипичные ВК характеризуются частичным помутнением хрусталика разнообразной формы и локализации (преимущественно центральной). Большая часть хрусталика прозрачная, острота зрения колеблется от нескольких сотых до 0,3.
Полярные ВК относятся к капсуло-лентикулярным. Помутнение в этих случаях захватывает переднюю или заднюю капсулу и прилежащие слои хрусталика; остальная его часть остается прозрачной. Разновидностью передней полярной ВК является пирамидальная, при которой ограниченное гомогенное плотное помутнение имеет форму конуса, обращенного вершиной в переднюю камеру. Полярные ВК либо не влияют на остроту зрения, либо понижают ее в небольшой степени. Следует иметь в виду, что при односторонней полярной ВК может развиваться амблиопия в связи с возможностью выключения пораженного глаза из акта бинокулярного зрения. Поэтому таким детям с целью профилактики развития амблиопии может потребоваться плеоптическое лечение.
Передняя и задняя полярные ВК могут быть соединены веретенообразной формы помутнением, образуя так называемую веретенообразную ВК. При этой форме острота зрения снижена значительнее, чем при полярных ВК, но, как правило, сохраняется на достаточно высоком уровне.
Наряду с выше перечисленными существует значительное число форм ВК, при которых наблюдаются различные по характеру, размерам и локализации помутнения хрусталика, как правило, не влияющие на остроту зрения или незначительно снижающие ее. К таким катарактам можно отнести переднюю аксиальную, звездчатую, ядерную порошкообразную, точечную, коралловидную и другие.
Сопутствующая патология глаза при ВК
ВК относительно редко представляет изолированное поражение хрусталика и часто сочетается с другими патологическими изменениями органа зрения, которые наблюдаются у 36,8-77,3% детей: косоглазие, нистагм, микрофтальм, микрокорнеа и другие аномалии роговицы, а также стекловидного тела, сосудистой оболочки, сетчатки и зрительного нерва.
Косоглазие наблюдается у 30,2-83,3% детей с ВК. Чаще бывает сходящимся, альтернирующим, преимущественно постоянным. Угол отклонения глаза варьирует от 5 до 60 градусов, чаще равняясь 15-20 градусам.
Аномалии сосудистой оболочки. Нередко, встречаются колобомы радужки, которые широко варьируют по размерам и форме, чаще располагаются в нижнем сегменте. Истинная поликория с наличием нескольких зрачковых отверстий встречается редко, чаще наблюдаются только дырчатые отверстия в радужке. Тяжелую патологию представляет ВК в сочетании с аниридией, чаще частичной. Гипоплазия или атрезия дилататора являются причиной миоза и ригидности зрачка. Нередкой находкой после удаления ВК является колобома сосудистой оболочки различного размера, чаще располагающаяся в нижнем сегменте глазного дна.
Тяжелыми аномалиями являются различные проявления мезодермального дисгенеза. ВК является одним из элементов синдрома Ригера (дисгенез радужки и роговицы) и синдрома Петерса (мезодермально–эктодермального дисгенеза роговицы и радужки). ВК также входит в состав синдрома ППГСТ.
Синдром ППГСТ связан с нарушением процесса регресса первичного эмбрионального стекловидного тела. Чаще бывает односторонним, в другом глазу могут быть минимальные изменения по типу отростка Миттендорфа (небольшого бессосудистого остатка гиалоидной артерии на задней капсуле хрусталика). Синдром ППГСТ встречается в переднем, заднем и смешанном вариантах. Передний вариант синдрома ППГСТ характеризуется наличием соединительнотканной васкуляризованной мембраны, адгезированной к задней поверхности хрусталика. Как правило, эта мембрана прикрепляется к удлиненным цилиарным отросткам. Степень васкуляризации её может быть различной. Передний вариант синдрома ППГСТ может симулировать клиническую картину ретинобластомы. Для дифференциальной диагностики необходимо проведение ультразвуковой диагностики или магнитно-резонансной томографии. Задний вариант синдрома ППГСТ проявляется наличием фиброзных тяжей, идущих от диска зрительного нерва к зубчатой линии. Эти тяжи также могут быть васкуляризованы в различной степени, могут сопровождаться деструкцией стекловидного тела и отслойкой сетчатки. Частным случаем заднего варианта синдрома ППГСТ является персистирующая гиалоидная артерия.
Эпидемиология
Эпидемиология
ВК являются самым частым пороком и составляют около 60,0% всех аномалий глазного яблока. Встречаются ВК относительно редко – 1 случай на 20-30 тысяч новорожденных. В структуре заболеваемости в Российской Федерации (на 100000 детского населения) ВК составляют 29,7 случаев, структуре слепоты и слабовидения – 9,4 – 37,3%.
Клиническая картина
Cимптомы, течение
Диагностика
Жалобы и анамнез
ВК относительно редко встречается как изолированное поражение органа зрения.
-время обнаружения ВК у ребенка;
-наличие или отсутствие ВК у родственников;
-течение беременности и родов у матери.
При расспросе родителей (у маленьких детей) и пациента рекомендуется обратить внимание на жалобы связанные с особенностями клинической картины:
-помутнение в области зрачка (серый зрачок);
-косоглазие;
-нистагм (глаза ребенка бегают без видимой причины);
-снижение зрения (возможно, обнаружить у детей старшего возраста).
Комментарии: для ранней диагностики ВК очень важна преемственность между акушерами-гинекологами, неонатологами, педиатрами и детскими окулистами.
Физикальное обследование
На этапе постановки диагноза:
Лабораторная диагностика
Перед госпитализацией всем пациентам:
Инструментальная диагностика
На этапе постановки диагноза всем пациентам:
Комментарии: С помощью биомикроскопии врач-офтальмолог может видеть при большом увеличении такие ткани глаза, как конъюнктиву, роговицу, а также глубжележащие структуры радужку, хрусталик, стекловидное тело.
Комментарии: Процедура проводится бесконтактно, с помощью специального прибора – офтальмоскопа или линзы позволяет врачу увидеть глазное дно (внутреннюю поверхность глаза) – сетчатку, сосуды.
Комментарии: Может проводиться несколькими способами (с помощью пневмотонометра, грузиками (по Маклакову), пальпаторно и другие).
Лечение
Консервативное лечение
При незначительных помутнениях хрусталика, (частичные формы ВК), не требующих ранней экстракции катаракты ребёнок должен находиться под наблюдением офтальмолога.
Хирургическое лечение
Главным фактором при определении сроков хирургического вмешательства, как при двусторонней, так и при односторонней катаракте является выраженность помутнений хрусталика, определяющаяся формой ВК, влияющей на формирование зрительных функций ребёнка в сенситивный период.
Комментарии: Сроки её проведения определяются возможностью дачи общей анестезии и клинической формой ВК. При наличии противопоказаний к повторной даче наркоза в ранние сроки оперативное вмешательство на парном глазу откладывается на 1-2 месяца. При монолатеральных ВК хирургическое лечение целесообразно проводить в возможно ранние сроки с последующим плеопто-ортоптическим лечением в связи с наиболее высоким риском развития тяжёлой депривационной амблиопией.
Комментарии: Ранние операции рекомендованы при всех формах ВК, нарушающих формирование бинокулярного зрения, вызывающих развитие обскурационной амблиопии средней и высокой степени:
— зонулярные формы ВК II – III степени интенсивности помутнения хрусталика;
— ядерные и переднекапсулярные ВК с диаметром помутнения 2,5 мм и более;
— заднекапсулярные ВК со средней и высокой степенью интенсивности
помутнения;
— атипичные ВК, при которых отмечается резкое ослабление или отсутствие рефлекса с глазного дна, офтальмоскопия невозможна или просматриваются только периферические участки глазного дна.
Комментарии: К этим формам ВК относятся: зонулярные ВК 1 степени интенсивности помутнения хрусталика, ядерные, передне-заднекапсулярные формы с диаметром помутнения менее 2,5 мм, при которых через диск помутнения хрусталика возможна ретиноскопия.
Хирургическое лечение ВК у детей грудного возраста проводится в условиях общей анестезии. Современная технология хирургии ВК включает:
-Тонельные роговичные или корнеосклеральные микроразрезы с последующей шовной фиксацией основного разреза, выполнение парацентезов на 3 и 9 часах;
-Использование современных вискоэластиков для защиты эндотелия роговицы;
-Применение дифференцированных методик переднего капсулорексиса;
-Аппаратная или мануальная аспирация – ирригация хрусталиковых масс;
-Эндокапсулярная имплантация гибких акриловых ИОЛ.
Комментарии: Для достижения мидриаза в день операции в глаз закапывают мидриатические капли различного механизма действия (м-холинолитики и симпатомиметики) и нестероидные противовоспалительные препараты фракционно (в течение 1 часа через каждые 10 минут).
Особенности выполнения переднего капсулорексиса: наиболее важным этапом операции является выполнение переднего капсулорексиса, сложность которого у детей, особенно первых лет жизни, обусловлена возрастными особенностями глазного яблока и большим клиническим полиморфизмом передней капсулы. Не при всех формах ВК у детей технически возможно проведение традиционно выполняемого во взрослой практике кругового непрерывного переднего капсулорексиса. С учетом клинической картины применяются дифференцированные методики переднего капсулорексиса. Возможно проведение капсулорексиса с помощью ИАГ-лазера, а в перспективе фемпто-секундного лазера.
Комментарии: При удалении хрусталиковых масс оценивается клиническая картина помутнения хрусталика, его форма и наличие сопутствующей глазной патологии. В основном детские катаракты мягкой консистенции, что не требует их дробления. Однако при атипичных ВК в толще мутного хрусталика имеются плотные кальцификаты, а при плёнчатых – прочная фиброзная капсула, требующие удаления различными инструментами.
Комментарии: Это служит надежным методом профилактики вторичной катаракты.
Комментарии: «Врождённый фиброз» задней капсулы хрусталика чаще всего проявляется ограниченным центральным помутнением в виде «нашлепки» на задней капсуле, либо фиброзом самой капсулы. При обнаружении в ходе операции помутнения задней капсулы хрусталика, его следует удалить. «Нашлепка» на задней капсуле может быть удалена цанговым пинцетом. Изредка при этом удается даже не повредить целостность задней капсулы. Незначительные фиброзные помутнения, оставшиеся после хирургических манипуляций, в дальнейшем удаляются путем вскрытия задней капсулы с помощью ИАГ-лазера через 1-2 месяца после операции. В случае помутнения самой капсулы, его удаляют путем проведения заднего капсулорексиса цанговым пинцетом, либо с помощью витреотома, с последующей обязательной передней витреоэктомией. Переднюю витреоэктомию также следует проводить при самопроизвольном повреждении задней капсулы хрусталика в ходе удаления катаракты.
Комментарии: Появление в последние годы гибких моделей ИОЛ позволило проводить имплантацию через малые разрезы, что значительно уменьшило травматичность оперативного вмешательства, а принципиально новый химический состав линзы, состоящей из более качественного, инертного и биологически совместимого с тканями глаза материала (гидрофобный акрил), позволил проводить имплантацию ИОЛ детям первых месяцев жизни.
Комментарии: Расчёт оптической силы ИОЛ производится в основном по формуле SRKII и SRKТ, учитывающие сагиттальный размер глазного яблока (ПЗО), преломляющую силу роговицы и индивидуальные константы выбранной модели ИОЛ, а также HofferQ и HolladayI, в зависимости от возраста ребенка, При расчёте оптической силы имплантируемой ИОЛ у детей первого года жизни определяют величину гипокоррекции (от 4,0Д до 14,0Д) оптической силы ИОЛ, рассчитанной по формуле, с учётом оптической силы роговицы и разницы исходной ПЗО и прогнозируемой ПЗО после завершения физиологического роста глаза.
Относительные противопоказания к имплантации ИОЛ грудным детям:
Наличие персистирующей сосудистой сумки хрусталика, гиалиновых и мембран на радужке, зрачковых мембран, требующих дополнительных реконструктивных вмешательств (при незначительной их выраженности – имплантация ИОЛ возможна).
Дополнительная информация, влияющая на течение и исход заболевания
Оптическая коррекция афакии (докоррекция артифакии)
С целью создания оптимальных условий для зрения при афакии следует стремиться к полной коррекции аномалии рефракции. Несмотря на то, что современная офтальмология располагает широким спектром методов коррекции афакии: очки, контактные линзы и ИОЛ, продолжает дискутироваться вопрос выбора оптимального метода коррекции афакии у детей раннего возраста.
Интраокулярная (первичная; вторичная) коррекция афакии
Возможна первичная и вторичная имплантация ИОЛ, показания к которым определяются клинико-анатомическими особенностями хрусталика и глаза ребенка.
Первичная интраокулярная коррекция
Комментарии: Показания к вторичной имплантации ИОЛ определяются целесообразностью ее проведения и технической возможностью ее выполнения. Вторичная имплантация показана при отсутствии постоянной контактной коррекции (непереносимость, нежелание родителей и другие), разнице между не корригируемой и корригируемой остротой зрения более 0,03, отсутствии грубых изменений в сетчатке и зрительном нерве, наличии капсульного кольца или периферических остатков передней и задней капсул хрусталика, отсутствие грубых анатомических изменений задней камеры глаза, выраженных иридо-капсулярных и витреальных сращений, обеспечивающих возможность имплантации ИОЛ в капсульный мешок или цилиарную борозду.
Противопоказаниями к вторичной имплантации ИОЛ являются наличие единственного функционирующего глаза, тяжелая врожденная или приобретенная патология парного глаза, корригированная острота зрения менее 0,03, грубые изменения на глазном дне, выраженный микрофтальм и микрокорнеа, миопия высокой степени (ПЗО более 26,0 мм), грубые изменения ЭРГ, наличие послеоперационных осложнений (глаукома, иридоциклит и др.). Относительным противопоказаниям к вторичной имплантации ИОЛ является отсутствие адекватной капсульной поддержки ИОЛ при наличии выраженных дефектов задней капсулы. В таких случаях у детей младшего возраста вторичная имплантация ИОЛ нецелесообразна, у детей старшего возраста (5 лет и более) возможна имплантация зрачковых и переднекамерных моделей ИОЛ.
Комментарии: Очки детям назначают на основании данных объективного исследования рефракции с субъективной проверкой переносимости коррекции у более старших детей (после 4—5 лет). У детей до 3-4 лет приходится руководствоваться только объективными данными.
С целью создания наиболее благоприятных условий для развития зрения, следует стремиться к полной коррекции афакии. Поэтому оптимальной является коррекция, соответствующая степени аномалии рефракции по данным, полученным при скиаскопии или путем исследования кераторефрактометрии. Астигматизм следует корригировать полностью или почти полностью.
Так как рефракция в первые 3—4 месяца после операции часто изменяется, в основном за счет роста длины ПЗО глаза у грудных детей, а также роговичного астигматизма, возникает необходимость в повторной проверке ее в эти сроки и внесении корректив в силу линз. В дальнейшем исследование рефракции и уточнение очковой коррекции должны проводиться ежегодно.
В связи с отсутствием аккомодации, помимо коррекции для дали, уже при выписке из стационара необходимо назначать очки для зрительной работы на близком расстоянии. Они, как правило, на 2,0—3,0 дптр сильнее очковых линз, назначенных для дали. Следует иметь в виду, что очки для близи надо назначать не только детям школьного возраста, но и дошкольникам и даже детям младшего возраста.
В случаях односторонней афакии при наличии второго, здорового глаза очковая коррекция не может быть использована в связи с высокой анизэйконией (25—35%). Однако, при отсутствии возможности применения других видов коррекции этим детям надо назначать очки для тренировок оперированного глаза с целью профилактики и лечения амблиопии на 1—2 ч в сутки или более при одновременной окклюзии здорового глаза. При имплантации ИОЛ детям грудного и раннего возраста необходима очковая докоррекция остаточной аметропии для дали и близи
Комментарии: Учитывая младенческий и детский возраст наших пациентов, назначают мягкие контактные линзы из силикон-гидрогелевых материалов («Purevision», «Aquvueoasys», «Biofiniti», «Aquvueoasystoric», и др.) или из высокогидрофильных гидрогелей с высоким Dk\t («Lunelle», «Omniflex», «Procleare», «PrescisionUV»). Их преимущество состоит в том, что вместе с глазом они составляют единую оптическую систему. Контактные линзы используют как при односторонней, так и при двусторонней афакии. У большинства больных с односторонней афакией можно добиться восстановления бинокулярного зрения. Больные легче переносят мягкие контактные линзы, которые можно назначать в ближайшие сроки после операции. Однако контактные линзы дороги, требуют регулярной замены и наблюдения офтальмолога, огромного терпения и мотивации родителей для ежедневной процедуры надевания-снятия линз. Следует иметь в виду, что в отдельных случаях может отмечаться непереносимость контактных линз, также существует риск повреждения роговицы, развития токсико-аллергических и гипоксических реакций, инфекционных осложнений.
Комментарии: При отсутствии систематического лечения амблиопии при двусторонней афакии может понижаться зрение одного из глаз в связи с тем, что большое число детей пользуется одним, лучше видящим глазом. Восстановление бинокулярного зрения возможно после удаления двусторонних врожденных слоистых и прогрессирующих катаракт. В связи с этим, наряду с плеоптическим, должно проводиться ортоптическое лечение, показаниями к которому являются: 1) острота зрения не ниже 0,2—0,3 на хуже видящем глазу; 2) отсутствие выраженного нистагма.
Комментарии: Хирургическое лечение косоглазия у детей с афакией после удаления ВК преследует две цели:
1) изменение положения глаза для создания более благоприятных условий проведения плеоптического лечения;
2) устранение косметического дефекта. В связи с возможностью развития осложнений после экстракции ВК в отдаленные сроки наблюдения хирургическое лечение косоглазия следует предпринимать не ранее, чем через 1-2 года после оптической операции. В результате операции устранения косоглазия нередко наблюдается уменьшение нистагма, что также благоприятно сказывается на остроте зрения.
Выявление осложнений, их лечение
Осложнения могут выявляться как впервые годы после операции, так и последующие годы жизни.
Медицинская реабилитация
Реабилитация
-оптическая коррекция афакии (докоррекция артифакии);
-своевременное и качественное плеопто-ортоптическое лечение;
-устранение косоглазия, лечение нистагма;
-выявление и лечение осложнений (вторичная катаракта, вторичная глаукома, иридоциклит, дислокация ИОЛ и другие).
См. Раздел Лечение. Дополнительная информация, влияющая на исход заболевания.
Госпитализация
Существенное значение для раннего выявления детей с ВК и своевременного направления их на хирургическое лечение имеет преемственность между акушерами – гинекологами, неонатологами, педиатрами и детскими офтальмологами.
Профилактика
Специфической профилактики врождённой катаракты не существует.
Комментарии: Дети с афакией и артифакией с диспансерного учета не снимаются. Родители должны знать, что операция – только первый шаг на пути к зрительной реабилитации. После хирургического вмешательства необходимо, прежде всего, проводить профилактику и лечение амблиопии. Это занимает не один год, и длится в большинстве случаев до 14-16-летнего возраста ребенка, являясь наиболее эффективным в возрасте до 3 лет.
Информация
Источники и литература
Информация
ВК – Врожденная катаракта
ИОЛ – Интраокулярная линза
МКБ 10 – Международная классификация болезней 10-го пересмотра
ПЗО – Передне-задняя ось глазного яблока
ППГСТ – синдром первичного персистирующего гиперпластического стекловидного тела
Термины и определения
Биомикроскопиия – метод исследования переднего отрезка глаза с помощью щелевой лампы (специального микроскопа) в условиях медикаментозного мидриаза с акцентом на состояние хрусталика.
Врождённая катаракта (ВК) – это патологическое видоизменение глазного хрусталика, выражается в его помутнении, деформации по форме и размерам, которое выявляется как у новорожденного ребенка, так и в более позднем возрасте.
Галактоземия – нарушение углеводного обмена веществ, при котором изменен синтез фермента галактоза-1-фосфат-уридин-трансферазы, содержащегося в эритроцитах и хрусталике.
Интраокулярная линза – это искусственный хрусталик, который имплантируют внутрь глаза для восстановления его светопреломляющей функции после оперативного удаления собственного анатомического хрусталика, в основном при катаракте и ряде других заболеваний.
Микрофтальм – одна из частых форм сопутствующей патологии органа зрения при врождённой катаракте, характеризуется уменьшенным размером глазного яблока, наличием разнообразных аномалий и функциональной неполноценностью глаза.
Микрокорнеа – одна из частых форм сопутствующей патологии органа зрения при врождённой катаракте, характеризуется уменьшением диаметра роговицы на 1мм и более.
Факоаспирация – это способ удаление мягких хрусталиковых масс без применения ультразвука.
Критерии оценки качества медицинской помощи
Название группы: врождённые катаракты
МКБ коды: Q12.0
Возрастная группа: дети
Условия оказания медицинской помощи: стационарно, в дневном стационаре, амбулаторно.
Проведение диагностических и лечебно-профилактических мероприятий на этапе постановки диагноза может осуществляться амбулаторно или в условиях дневного стационара. Более детальное обследование детей раннего возраста может осуществляться с применением анестезиологического сопровождения в условиях специализированных отделений стационара. Хирургическое лечение рекомендуется проводить в условиях специализированных отделений стационара с применением анестезиологического сопровождения. Проведение диспансерного наблюдения с проведением профилактических и лечебных мероприятий в позднем послеоперационном периоде рекомендуется проводить амбулаторно или в условиях дневного стационара.
Форма оказания медицинской помощи: плановая.
Вид: высокотехнологическая.
| Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций | |
|---|---|---|---|
| 1 | Выполнен офтальмологический осмотр пациента (визуальный осмотр и визометрия) | 2а | В |
| 2 | Выполнена тонометрия (при наличии медицинских показаний) | 1b | A |
| 3 | Выполнена биомикроскопия глаза | 2a | B |
| 4 | Выполнена офтальмоскопия глаза в условиях мидриаза | 2а | В |
| 5 | Выполнена авторефкератометрия и/или скиаскопия глаза | 2а | В |
| 6 | Выполнено лазерплеопическое лечение и медикаментозный мидриаз и/или факоаспирация и/или экстракапсулярная или интракапсулярная экстракция врожденной катаракты с и/или без имплантации интраокулярной линзы (в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 2a | B |
| 7 | Выполнена терапия антибактериальными лекарственными препаратами широкого спектра действия и/или лекарственными препаратами группы кортикостероиды и/или лекаственнми средствами группы нестероидные противовоспалительные средства и/или гипотензивными препаратами и/или мидриатиками (в раннем послеоперационном периоде при хиругическом вмешательстве, в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 2a | B |
Приложение А1. Состав рабочей группы
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных; анализ современных научных разработок по проблеме врожденной катаракты в России и за рубежом, обобщение практического опыта российских и иностранных коллег.
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которые прокомментировали доступность интерпретации доказательств, лежащих в основе рекомендаций, для практических врачей и пациентов.
Комментарии, полученные от экспертов, тщательно систематизированы и обсуждены председателем и членами рабочей группы. Каждый пункт обсужден и внесены соответствующие изменениям рекомендации.
В данных клинических рекомендациях все сведения ранжированы по уровню достоверности (доказательности) в зависимости от количества и качества исследований по данной проблеме.
Целевая аудитория клинических рекомендаций:
Таблица П1. Уровни достоверности доказательств
| Уровень достоверности | Тип данных |
| 1а | Мета анализ рандомизированных контролируемых исследований (РКИ) |
| 1b | Хотя бы одно РКИ |
| 2а | Хотя бы одно хорошо выполненное контролируемое исследование без рандомизации |
| 2b | Хотя бы одно хорошо выполненное квазиэкспериментальное исследование |
| 3 | Хорошо выполненные не экспериментальные исследования: сравнительные, корреляционные или «случай-контроль» |
| 4 | Экспертное консенсусное мнение либо клинический опыт признанного авторитета |
Таблица П2. Уровни убедительности рекомендаций.
| Уровень убедительности | Основание рекомендации |
| А | Основана на клинических исследованиях хорошего качества, по своей тематике непосредственно применимых к данной специфической рекомендации, включающих, по меньшей мере, одно РКИ |
| В | Основана на результатах клинических исследований хорошего дизайна, но без рандомизации |
| С | Составлена при отсутствии клинических исследований хорошего качества, непосредственно применимых к данной рекомендации |
Порядок обновления клинических рекомендаций
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3. Связанные документы
Приложение Б. Алгоритмы ведения пациента
Врожденная катаракта у детей
Приложение В. Информация для пациентов
При лечении ВК у детей, помимо хирургического вмешательства с последующей медикаментозной терапией, рекомендуется проведение комплекса мероприятий, направленных на создание оптимальных условий для развития зрения:
— оптическая коррекция афакии (докоррекция артифакии);
— своевременное и качественное плеопто-ортоптическое лечение;
— устранение косоглазия, лечение нистагма;
— выявление и лечение осложнений (вторичная катаракта, вторичная глаукома, иридоциклит, дислокация ИОЛ и другие).
Дети после хирургического лечения становятся на диспансерный учет в поликлинике. Офтальмолог должен обследовать ребенка 2 раза в первый месяц после выписки из стационара. 1 раз в месяц в течение 2-3 месяцев, 1 раз в 2 месяц в течение первого года после операции, 2 раза в год в течение 3 лет и 1 раз в год в последующем. Следует помнить, что дети с афакией и артифакией с диспансерного учета не снимаются. Родители должны знать, что операция – только первый шаг на пути к зрительной реабилитации. После хирургического вмешательства необходимо, прежде всего, проводить профилактику и лечение амблиопии. Это занимает не один год, и длится в большинстве случаев до 14-16-летнего возраста ребенка, являясь наиболее эффективным в возрасте до 3 лет.