врожденная азооспермия что это
Можно ли вылечиться от азооспермии?
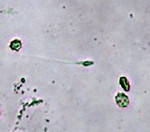
По статистике, азооспермия диагностируется примерно у 1-2% взрослых мужчин. При этой репродуктивной патологии в семенной жидкости полностью отсутствуют половые клетки, делая невозможным зачатие естественным способом. Азооспермия может быть как врождённой, так и приобретённой. В нашем центре репродукции и планирования беременности в Краснодаре можно пройти полное обследование, чтобы выяснить причины патологии, оценить возможность сперматогенеза и составить план лечения. Как показывает практика, если ткани яичек функционируют хотя бы на 10-50%, прогноз лечения в целом благоприятен.
Симптомы
При азооспермии нарушения сексуальной функции не происходит, однако зачатие становится невозможным. Чаще всего заболевание сопровождается снижением выработки мужских гормонов. Если патология является врождённой, это обычно приводит к общей недоразвитости половых органов – гипогонадизму. Некоторые пациенты с азооспермией жалуются на болевые ощущения, отёчность в области мошонки. Характерными признаками патологии являются аномальный размер и дряблость яичек, причём, чем меньше орган, тем ниже его способность к синтезу половых клеток, что, в свою очередь, отрицательно сказывается на результатах спермограммы.
Разновидности азооспермии
В зависимости от этиологии и симптомов протекания заболевания, выделяют несколько основных форм азооспермии:
Помимо этого, существует понятие функциональной азооспермии. В этом случае речь идёт о временной патологии, вызванной воздействием определённых внешних факторов – например, приёмом стероидных гормональных препаратов или противоопухолевых средств, стрессовые состояния.
Методы диагностики
Для успешного лечения азооспермии крайне важно правильно определить причину заболевания. В нашем центре планирования и ведения беременности в Краснодаре подобный диагноз может быть поставлен только после 2-х и более исследований семенной жидкости под микроскопом, подтвердивших отсутствие половых клеток. В зависимости от результатов первичного обследования, врач может назначить дополнительные анализы:
На этапе диагностики лечащий врач также обязательно назначает анализы для исключения венерических заболеваний. Необструктивную форму заболевания диагностируют повышении уровня фолликулостимулирующего гормона до 7,6 MF/л и более на фоне общей недоразвитости яичек.
Варианты лечения
Большинство методов лечения азооспермии направлены на стимуляцию естественного сперматогенеза. В зависимости от причин патологии, врач может порекомендовать такие варианты:
Эффективность лечения во многом зависит от возраста и образа жизни пациента. При обнаружении хромосомных аномалий лечащий врач может назначить дополнительное обследование у генетика для определения уровня риска для эмбрионов. Кроме того, если назначаются гормональные препараты, прерывание их приёма может значительно снизить вероятность успеха при повторном лечении.
Азооспермия ( Аспермия )
МКБ-10
Общие сведения
Азооспермия – форма мужского бесплодия, обусловленная отсутствием сперматозоидов в эякуляте. В андрологии и урологии выделяют несколько вариантов нарушения сперматогенеза: олигозооспермию, астенозооспермию, тератозооспермию, азооспермию. Кроме этого встречаются сочетанные формы патологии: олигоастенозооспермия, олиготератозооспермия, астенотератозооспермия и пр. Из всех факторов бесплодия у мужчин на долю азооспермии приходится около 10-20%. Патология спермы, в т. ч. азооспермия, всегда является отражением неблагополучия мужского репродуктивного здоровья, поэтому основные усилия специалистов должны быть направлены на выявление и устранение причин данного состояния.
Причины азооспермии
С учетом причин возникновения азооспермия может быть обструктивной, необструктивной (секреторной) и временной. В основе обструктивной формы азооспермии лежит непроходимость семявыносящих путей, в результате чего сперматозоиды не могут попасть в эякулят. При этом мужские половые клетки образуются в достаточном количестве, имеют нормальную морфологию и подвижность. Причинами, приводящими к обструктивной азооспермии, могут являться:
При секреторной (необструктивной) азооспермии изначально нарушается образование сперматозоидов в яичках. Факторами, вызывающими подобное состояние, могут служить:
Нарушение сперматогенеза по типу секреторной и обструктивной азооспермии может иметь место при гипогонадизме, муковисцидозе, сахарном диабете, целиакии, опухолях гипофиза, травмах позвоночника, сифилисе и другой патологии.
Временная азооспермия характеризуется преходящими функциональными нарушениями со стороны половых желез и может развиваться на фоне острых заболеваний, стрессов, приема лекарственных препаратов (стероидных гормонов, антибактериальных и противоопухолевых средств), частого посещения саун и бань. Временное снижение производства сперматозоидов отмечается у сексуально активных мужчин при частых половых актах.
Патанатомия
Сперматогенез – процесс образования и созревания мужских половых клеток начинается в пубертатном периоде и продолжается до глубокой старости. Образование сперматозоидов происходит в извитых семенных канальцах яичек и включает три последовательные фазы: пролиферацию сперматогоний, мейоз и спермиогенез. Наиболее активно этот процесс протекает при температуре 34°С, что обеспечивается анатомическим расположением яичек в мошонке, вне брюшной полости. Окончательное созревание сперматозоидов происходит в придатке яичка. Продолжительность полного цикла сперматогенеза у мужчины составляет примерно 73-75 дней.
Классификация
Разного рода неблагоприятные факторы могут нарушать процесс образования и созревания сперматозоидов, приводя к различным формам патоспермии, наиболее частыми среди которых являются:
Симптомы азооспермии
Основным специфическим симптомом азооспермии является мужское бесплодие. При этом сексуальная функция у мужчины может оставаться не нарушенной. Остальные клинические симптомы, сопровождающие азооспермию, связаны с основным заболеванием. Так, при гипогонадизме у мужчины определяется неразвитость вторичных половых признаков: скудное оволосение, телосложение по женскому типу, гинекомастия. Секреторной азооспермии нередко сопутствует гипоплазия яичек, микропенис, снижение либидо, эректильная дисфункция.
При различных формах обструктивной азооспермии мужчину может беспокоить дискомфорт, боль, отек или припухлость мошонки. При пальпации определяются яички нормальных размеров и формы, а придатки яичек увеличены за счет скопления в нем сперматозоидов. Обструктивная азооспермия может сопровождаться ретроградной эякуляцией.
Диагностика
Причины и форма азооспермии могут быть установлены только специалистами (андрологами, урологами, эндокринологами) на основании комплексного обследования мужской репродуктивной системы. Применяются следующие диагностические методики:
С целью исключения ЗППП, как фактора азооспермии, осуществляется обследование пациента на инфекции методами ИФА, РИФ, ПЦР. Для исключения ретроградного семяизвержения производится постэякуляторный анализ мочи. Дифференциальной диагностике форм азооспермии способствует проведение диагностической биопсии яичка.
Лечение азооспермии
Консервативное и хирургическое лечение
Во всех случаях азооспермии лечение направлено на устранение причины, вызвавшей нарушение мужской фертильности. Так, главным путем решения проблемы обструктивной азооспермии является проведение реконструктивной операции, обеспечивающей восстановление проходимости семявыносящих путей: пластики уретры, наложения вазо-вазоанастомоза или вазо-эпидидимоанастомоза, оперативного устранения варикоцеле и др.
Успешность восстановления фертильности после хирургического устранения обструкции семявыносящих путей составляет 27-56%. Для коррекции эндокринных расстройств, приведших к секреторной азооспермии, назначается заместительная или стимулирующая гормональная терапия. С помощью курса лечения мужского бесплодия гормонального генеза в некоторых случаях удается добиться появления сперматозоидов в эякуляте.
Вспомогательные репродуктивные технологии
Если, несмотря на предпринятое хирургическое и консервативное лечение азооспермии, беременность у партнерши так и наступает, на помощь приходят вспомогательные репродуктивные технологии, самой эффективной из которых является ИКСИ. Для процедуры экстракорпорального оплодотворения сперматозоиды получают в процессе открытой или аспирационной биопсии из яичка (TESA/TESE) или биопсии придатка яичка (MESA, PESA).
При неустранимых причинах азооспермии успешное лечение мужского бесплодия не представляется возможным. В этом случае для оплодотворения паре рекомендуется воспользоваться донорской спермой. В целом же шансы на зачатие естественным путем или с помощью методов ВРТ выше у мужчин с обструктивной формой азооспермии, по сравнению с секреторной.
Азооспермия: как лечить, чтобы стать отцом
Состояние, при котором в эякуляте не обнаруживается спермиев, обозначается в медицине термином “азооспермия”. Лечение различных видов патологии является результативным в тех случаях, когда проводится на экспертном уровне. Многое зависит от грамотно проведенной диагностики. Важно понимать: отсутствие в эякуляте сперматозоидов не препятствие для реализации детородной функции.
Основные разновидности азооспермии
Различают два основных типа патологии, препятствующей естественному оплодотворению и реализации мужской фертильности:
Условия развития патологического состояния
С точки зрения этиологии, различаются генетическая, врожденная и приобретенная азооспермия. Причины обструктивной формы могут быть следующие:
Причины необструктивной азооспермии связаны с аномалиями в яичке или репродуктивными гормонами, которые контролируют производство спермы. К ним относятся:
Наиболее весомые риск-факторы азооспермии
Как выявляется расстройство
Азооспермия протекает бессимптомно и не оказывает влияния на обычный стиль жизни. Мужчина не испытывает болезненных ощущений, не страдает от упадка сил, не имеет проблем в сексуальных отношениях. Патологическое состояние заявляет о себе только при попытке завести детей.
Зачатие при любом виде азооспермии невозможно. Лишь неудачи в наступлении беременности заставляют сначала женщину, а затем (когда выяснится, что она здорова) ее партнера обратиться к врачам.
На начальном этапе пациент, жалующийся на проблемы с фертильностью, проходит классический медосмотр. Уролог-андролог проводит опрос, визуальный осмотр и пальпацию гениталий. Уже на этом этапе у опытного специалиста может возникнуть подозрение на азооспермию, которое подтвердится спермограммой, анализом крови, УЗИ мошонки.
Диагностическая ценность биопсии яичка
Для уточнения характера патологии и восстановления фертильности недостаточно перечисленных выше методов исследования. Потребуется биопсия яичка. Эта 5-10-минутная микрохирургическая процедура позволяет досконально изучить внутреннюю часть тестикул путем экстракции их содержимого и получить ответы на ключевые вопросы:
Биопсию яичка широко применяют не только в диагностических целях, но и в репродуктивной медицине:
Виды инструментального исследования
Разработаны несколько техник биопсии яичка (выбор одной из них определяется индивидуальными показаниями):
Инвазивные техники проводятся под местной анестезией. После них может ощущаться тупая боль в течение нескольких дней, но состояние облегчается приемом легких анальгетиков.
Необходимо понимать, что плохо выполненная биопсия может привести к нежелательным последствиям:
Поэтому доверять проведение микрохирургической процедуры следует только специалисту экспертного уровня.
Лечение бесплодия при азооспермии
За исключением случаев врожденного отсутствия семявыносящих протоков, большинство случаев обструкции поддаются коррекции путем микрохирургической или эндоскопической реконструкции. Если оперативное лечение не решит проблему, биопсия яичек позволит получить миллионы энергичных подвижных сперматозоидов, идеально подходящих для ЭКО+ИКСИ.
Если будет выявлена необструктивная азооспермия, как лечить пациента, зависит от конкретного случая. При таких обратимых состояниях, как синдром Каллмана, гиперпролактинемия, варикоцеле, грамотная разработка терапевтической программы поможет добиться формирования эякулированной спермы. В случаях, когда деятельность тестикул требуется стимулировать, назначается гормональная терапия.
При сочетанной форме патологии – одновременном развитии в организме обоих типов азооспермии – придется удвоить терапевтические усилия: восстанавливать как секреторную функцию яичников, так и пропускную способность семявыводящих каналов.
Пациентам с временной азооспермией рекомендуется избегать воздействия факторов, угнетающих спермогенез. Восстановлению нормального производства половых клеток способствуют общеукрепляющие процедуры:
Заключение
Азооспермия – причина 20 % случаев бесплодия. Однако у этого диагноза есть один важный обнадеживающий момент. Даже при наихудшем сценарии развития патологии у 15-20 % мужчин не исключена выработка низкого уровня полноценных спермиев. С помощью биопсии яичка их можно использовать в ЭКО-программе и стать биологическим отцом нормального ребенка.
Понимание патогенеза различных видов азооспермии позволяет определять индивидуальное лечение и прогнозировать его исход. В процессе преодоления бесплодия основной источник расстройства детородного механизма может быть удален, нейтрализован или обойден для получения желаемого результата.
Азооспермия: лечение, диагностика, симптомы
Спермограмма с морфологией + MAR-тесты
Имуноглобулины IgG, IgA в одном тесте
Адрес лаборатории: Москва, ул. Беговая, д. 7 стр. 2
+ Записаться на прием
Содержание:
Что это такое
Азооспермией называют патологическое состояние, которое характеризуется отсутствием сперматозоидов в эякуляте. Эта форма патологии встречается у 10–15 % бездетных пар и считается одной из самых тяжелых форм мужского бесплодия.
Причины и симптомы азооспермии
Причины возникновения азооспермии могут быть самыми разнообразными — хромосомные нарушения, заболевания головного мозга, инфекции, гормональные сбои в организме, травмы яичек, последствия облучения и воздействия солей тяжелых металлов и другие. Самое серьезное проявление заболевания — это неспособность к зачатию. Характерные симптомы и признаки проявления азооспермии — это:
Чаще всего при этом диагнозе сохраняется сексуальная функция, поэтому обнаружить заболевание можно только по результатам спермограммы.
Патанатомия
Сперматогенез, то есть процесс формирования и созревания сперматозоидов, начинается в подростковом возрасте и продолжается в некоторых случаях до глубокой старости. Сперматозоиды формируются в извитых канальцах яичек. Процесс проходит три последовательные стадии:
Сперматогенез происходит в человеческом организме непрерывно. Полный период сперматогенеза занимает от 68 до 82 дней.
Для наиболее интенсивного протекания этого процесса требуются особые температурные условия, не выше 34 ℃. Именно поэтому яички, где проходит процесс сперматогенеза, вынесены за пределы тела.
Диагностика заболевания
Для постановки точного диагноза бесплодной паре назначается ряд обследований. У мужчин анализы при азооспермии начинаются с обязательной спермограммы, желательно совместно с МАР-тестом. МАР-тест определяет наличие иммунного или аутоиммунного фактора бесплодия. Спермограмму рекомендуется проводить минимум два раза с интервалом в 2–3 недели, чтобы охватить все стадии протекания сперматогенеза. Комплексная спермограмма с морфологией и МАР-тестом обойдется значительно дешевле, чем отдельные исследования, и стоит в нашей лаборатории 2700₽.
Необходимо также провести ультразвуковую диагностику органов мошонки, предстательной железы и семенных пузырьков. Рекомендуется провести генетическое и гормональное исследование состава крови.
Наиболее точно определить причины нарушения сперматогенеза помогает диагностическая биопсия яичка. Во время этой процедуры обнаруженные сперматозоиды можно направить на криоконсервацию и использовать в дальнейшем при проведении процедур экстракорпорального оплодотворения — ЭКО и ИКСИ. Предварительно полученный в результате биопсии яичка материал тестируют на фрагментацию ДНК, чтобы убедиться в отсутствии разрывов в макромолекулах сперматозоидов, которые могут негативно сказаться на развитии эмбриона. Как видим, исследование чрезвычайно важное, и выполнить его можно в нашей лаборатории по цене 7000₽.
Виды азооспермии
Факторы возникновения и характер протекания заболевания определяют следующие формы азооспермии:
Обструктивная
Обструктивная азооспермия характеризуется непроходимостью семявыносящих протоков. Ее причинами могут быть врожденное недоразвитие репродуктивной системы, воспалительные процессы в придатках яичка, перенесенные травмы, операции по удалению паховой грыжи. Она хорошо поддается лечению, в результате которого у пары появляется возможность произвести на свет здорового ребенка естественным путем или с помощью вспомогательных репродуктивных технологий.
Необструктивная
При необструктивной, или секреторной, форме наблюдаются нарушения в процессе сперматогенеза. Она сложнее всего лечится. Нарушение сперматогенеза протекает бессимптомно. Нередко необструктивная азооспермия отмечается у мужчин с высокой половой активностью. И наоборот, мужчины со сниженным темпераментом могут быть высокофертильны. На секреторную форму приходится около 60 % всех случаев выявленной патологии. Ее причинами могут быть аномалии развития, отдельные заболевания головного мозга, хромосомные и гормональные отклонения. Часто этот вид патологии носит необъяснимый, иначе — идиопатический, характер.
Лечение азооспермии
Азооспермией называют патологическое состояние спермы, которое характеризуется отсутствием сперматозоидов в эякуляте. Пациентов, которым поставлен такой диагноз, интересует вопрос, лечится ли азооспермия у мужчин.
Для того чтобы выяснить, как лечить азооспермию, необходимо для начала определить ее форму. В основе патологии могут лежать разные причины. Одни из них связаны с непроходимостью семявыносящих путей — это так называемая обструктивная азооспермия, когда сперматозоиды вырабатываются в необходимом количестве и надлежащего качества, но из-за обструкции семявыносящих путей не могут быть выведены наружу для оплодотворения яйцеклетки. Причиной возникновения этого вида патологии могут быть травмы органов мошонки, недоразвитие семявыносящих протоков, инфекционные заболевания и другие факторы.
Необструктивная форма связана с нарушениями сперматогенеза и требует дополнительных исследований для установления причины патологии. Этот вид азооспермии может быть вызван гормональными сбоями, эндокринными заболеваниями, последствиями химиотерапии и радиационного облучения, пневмонией. В зависимости от факторов, лежащих в основе нарушения, назначают стимуляцию сперматогенеза, гормональную терапию или методы ВРТ (ЭКО, ИКСИ).
Обструктивная азооспермия лучше поддается лечению, чем необструктивная. Прогноз лечения при диагнозе азооспермии в большой степени обусловлен причинами, вызвавшими заболевание.
Различают консервативное лечение азооспермии препаратами и хирургические методы. Если патология была вызвана мочеполовыми инфекциями, назначают прием антибактериальных препаратов широкого спектра действия. Пациенту нужно приготовиться к тому, что лечение может занять от трех месяцев до полугода. Схема терапия предусматривает одновременный прием антибиотиков разных групп. Если азооспермия вызвана гормональным дисбалансом, хорошие результаты может показать заместительная терапия, корректирующая уровень гормонов в благоприятном для сперматогенеза направлении.
При обструктивной форме азооспермии могут быть проведены следующие виды хирургического вмешательства:
Естественное зачатие при азооспермии невозможно, поэтому современная медицина предлагает воспользоваться методами вспомогательных репродуктивных технологий. Чтобы зачатие произошло, необходимо получить здоровые, морфологически правильные сперматозоиды.
При необструктивной патологии сперматозоиды извлекают из извитых канальцев яичек. С этой целью применяются методы PTSA (чрескожная аспирация получения сперматозоидов посредством тонкой иглы), TESE (тестикулярная аспирация через надрез и иссечение ткани), MicroTESE (аспирация сперматозоидов через надрез оболочки яичка).
При обструктивной форме можно получить здоровые сперматозоиды не только из яичек, но и из придатков. Это можно сделать с помощью одного из двух методов: PESA (чрескожный забор спермы из придатков) или MESA (когда сперма извлекается путем вскрытия мошонки).
Полученный материал используется в день получения, но при необходимости его можно подвергнуть криоконсервации.
Если ни один из этих способов не дал результата, остается лишь один вариант — оплодотворение яйцеклетки донорской спермой.
Прогноз
Прогноз лечения азооспермии по большей части обусловлен причинами, вызвавшими заболевание.
Если азооспермия не носит временный характер и возникла по причинам, которые невозможно устранить, например вследствие генетических нарушений, то единственный способ зачать ребенка — это воспользоваться донорской спермой.
К сожалению, именно секреторная форма азооспермии получила наиболее широкое распространение.
Профилактика
Чтобы снизить риск развития азооспермии, следует придерживаться следующих рекомендаций:
Преимущества нашей клиники
Наша клиника создана на базе Кафедры клинической андрологии и проблемами бесплодного брака занимается уже более полувека, с 1961 года. Спермиологическая лаборатория экспертного уровня оборудована в соответствии со стандартами Всемирной организации здравоохранения. Коллектив клиники ведет не только лечебную, но и научную работу. На вооружении наших специалистов — самые современные достижения науки, которые мы внедряем в ежедневную практику.
Азооспермия
Что такое азооспермия?

Азооспермия — это отсутствие сперматозоидов в сперме (эякуляте, семенной жидкости).
Аспермия — это полное отсутствие спермы (семенной жидкости) во время эякуляции.
Данный диагноз ставится примерно 1 % всего мужского населения, либо 10—15 % бесплодных мужчин.
Первоначальный диагноз выставляется после получения результатов спермограммы, где не выявлены сперматозоиды после микроскопического исследования эякулята (спермы) после центрифугирования.
Врач уролог или андролог является первым специалистом, к которому нужно обратиться в случае выявления в спермограмме азооспермии.
Андролог проводит клиническое обследование, после которого определяет причину патологии и разрабатывает дальнейшую тактику лечения.
Обструктивная азооспермия — выявляется в 40 % случаев. При такой форме сперматозоиды производятся в яичках, но из-за препятствия в семявыносящих путях не доходят до семенных пузырьков и не смешиваются с семенной жидкостью. Также к обструктивной азооспермии относится такое состояние, как отсутствие семявыносящих протоков (врожденная аномалия развития).
Необструктивная азооспермия — выявляется в более половины случаев.
Данное состояние характеризуется недостаточной стимуляцией яичек гормонами.
Как правило, на сперматогенез в большинстве случаев влияют гормоны ФСГ, ЛГ, тестостерон. Азооспермия может быть при их низкой либо чрезмерной выработке. Изменения гормонального фона наблюдаются в связи с травмами яичек, аномалиями развития, генетическими факторами (синдром Кляйнфельтера), а также после проведения химиотерапии, применения анаболических стероидов.
Состояния, при которых выявляется азооспермия:
Низкий ФСГ, низкий ЛГ, сниженный уровень тестостерона
Высокий либо нормальный ФСГ, нормальный либо высокий ЛГ, нормальный либо низкий уровень тестостерона
Врожденные: синдром Кальмана (гипоталамодефицит ГнРГ)
Врожденные: генетические аномалии (хромосомные)
Травмы, перекруты яичка
Диагноз «идиопатическая азооспермия» — устанавливается тогда, когда нет известных причин этого состояния. Это может быть результатом нескольких факторов риска, таких как возраст и вес. Исследования показали, что олигоспермия (снижение концентрации сперматозоидов) и азооспермия значительно связаны с лишним весом и ожирением, но причина этого неизвестна.
В настоящее время 90 % всех случаев лечится успешно. Под контролем опытного андролога можно добиться получения сперматозоидов, пригодных для оплодотворения яйцеклеток.
Лечение азооспермии можно разделить на два типа: хирургическое и не хирургическое (консервативное).
Нехирургическое успешно лишь при необструктивной азооспермии, а именно при снижении уровня половых гормонов. Для этого под контролем уровня ЛГ, ФСГ, тестостерона назначается гормональная стимулирующая терапия.
У мужчин с данным диагнозом хромосомные нарушения встречаются в 30 раз чаще, чем в общей популяции.
ВАЖНО. Прием гормональных препаратов при высоком уровне ФСГ и ЛГ противопоказан. Данная терапия может усугубить процесс и в некоторых случаях безвозвратно.
Хирургические методы лечения азооспермии
Все из нижеперечисленных тактик могут быть применены для получения сперматозоидов. Именно лечащий врач, андролог, принимает решение, какой именно из методов применить к данному пациенту. Все методы получения сперматозоидов возможны без пребывания в стационаре. Операции обычно длятся 10—30 минут. Вы можете вернуться к вашей повседневной жизни с соблюдением минимальных требований на первую неделю после операции.
Все операции проводятся в Университетской клинике «Я здорова!». Образцы ткани, полученные во время операции, исследуются в эмбриологической лаборатории сразу. Врач получает ответ от эмбриолога о наличии сперматозоидов в биоптате через 3—5 минут.
Полученные сперматозоиды могут сразу быть использованы для оплодотворения яйцеклеток в программе ЭКО-ICSI либо криоконсервированы для дальнейшего использования.
В Университетской клинике «Я здорова!» используются строгие стандарты по криоконсервации биологического материала, поэтому после разморозки потери ткани минимальны.
Методы биопсии яичка:
PESA:
Извлечение сперматозоидов из придатка яичка.
Данный метод применяется при обструктивной азооспермии, когда нарушена проходимость семявыносящих путей.
TESE :
Извлечение сперматозоидов из самого яичка.
Данный метод применяется при обструктивной азооспермии, когда нарушена проходимость семявыносящих путей, а также в случае неуспешной биопсии придатка яичка.
TESA :
При этом методе производится небольшой разрез на мошонке, вскрывается оболочка яичка и берутся маленькие кусочки ткани.
MicroTESE :
Техника такая же, как и при обычной TESA, только врач исследует ткань под микроскопом непосредственно в самом яичке и извлекает наиболее подходящий участок. Этот метод вызывает наименьшее повреждение ткани и дает наиболее эффективный результат, особенно при тяжелых гормональных и структурных изменениях яичек.
Процент вероятность нахождения сперматозоидов при биопсии яичка:
Сперматозоиды могут быть найдены почти во всех случаях обструктивной азооспермии и в 40—50 % случаев азооспермии, вызванных гормональными изменениями.
Сколько раз можно делать биопсию яичек?
В нашей практики было несколько пациентов, у которых было 5 и более биопсий.
На качество полученной ткани это никак не влияет. Ухудшение наблюдалось лишь в двух случаях, когда после операции были не соблюдены требования врача и развился воспалительный процесс.
Если не получили сперматозоиды в первой биопсии, нужно ли проводить повторную?
Если первично биопсия проводилась при отсутствии эмбриологической лаборатории, ее необходимо повторить.
Только врач-эмбриолог (при отсутствии в нативном препарате сперматозоидов — врач-гистолог) может дать заключение о биоптате.
Также рекомендуется повторная биопсия после консервативной стимуляции.
Более подробную информацию о данной проблеме вы можете получить, обратившись к андрологам Университетской клиники «Я здорова!»