возбудитель клещевого боррелиоза что это
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
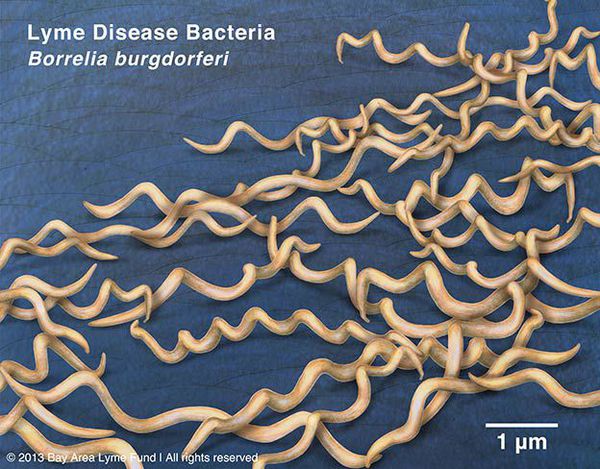
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Впервые данная группа заболеваний официально зарегистрирована в США в районе города Лайм (штат Коннектикут) — отсюда и название — в 1975 году исследователем Алленом Стиром. Переносчик был выявлен в 1977 году, а в 1982 году биологом Вилли Бургдорфером выделен возбудитель.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).
Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
Локализованная стадия раннего периода
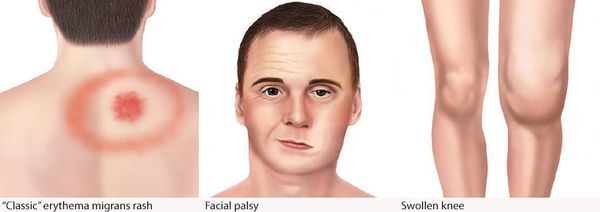
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.
В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.
Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза
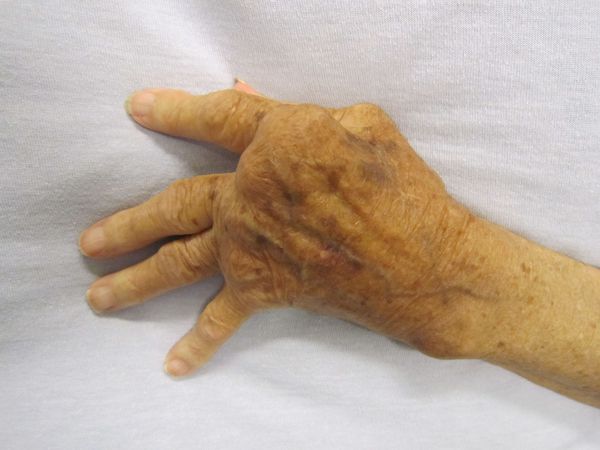
Начинается спустя 1-3 месяца после раннего и более. Напоминает астеноневротический синдром: слабость, повышенная утомляемость, снижение мнестических функций (памяти и интеллекта), краниалгия (головная боль), нарушения сна, повышенная нервная возбудимость или депрессия, боли в мышцах. Присуще поражение опорно-двигательного аппарата (вначале мигрирующие артралгии без явного воспаления), затем доброкачественные повторяющиеся артриты с воспалением и медленным переходом в хроническое прогрессирующее течение (с необратимым изменением структуры суставов — краевые и кортикальные узуры (эрозии), остеофиты, склероз). Могут быть дерматиты, склеродермия, парапарезы, невриты, расстройства памяти. Характерным поражением является атрофический акродерматит — постепенное появление цианотично-красных пятен на разгибательных поверхностях конечностей, узелки, инфильтраты, иногда кожа приобретает вид «папиросной бумаги».
Описана реинфекция — «свежая» ползучая эритема, врождённый боррелиоз Лайма.
Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
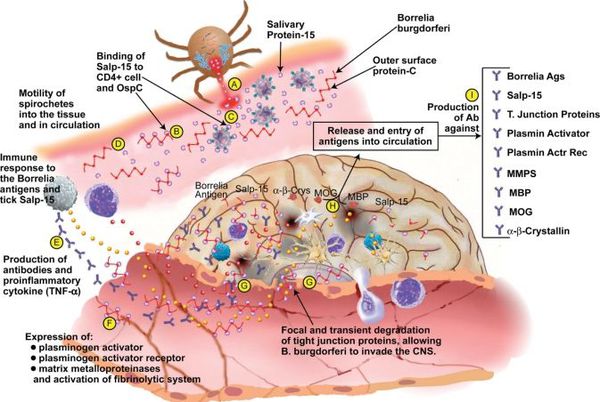
Патогенез болезни Лайма
Входные ворота — кожа в месте укуса клеща (развивается кольцевидная эритема — инфекция локализована в течение 5 дней). Далее происходит лимфо- и гематогенное распространение боррелий во внутренние органы, суставы, лимфатические образования, мозговые оболочки (диссеминация инфекции). В этот период происходит частичная гибель спирохет с высвобождением ими эндотоксина и запуском иммунопатологических реакций. Происходит активное раздражение иммунной системы и генерализованная гиперагрессия местного гуморального и клеточного звена иммунитета. На появление флагеллёзного жгутикового антигена начинается выработка антител классов М и G. На данном этапе при адекватности иммунной системы, своевременно начатом лечении имеются все шансы на полную элиминацию возбудителя и регресс всех иммунопатологических сдвигов.
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
2. По течению:
3. По периодам:
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
6. По степени тяжести:
Осложнения болезни Лайма
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Иксодовые клещевые боррелиозы (лайм-боррелиоз)
Иксодовые клещевые боррелиозы (ИКБ) представляют собой полиэтиологическую группу зоонозных инфекций из группы спирохетозов, передающихся через укусы иксодовых клещей и характеризующихся склонностью к затяжному и хроническому течению. На протяжении длите
Иксодовые клещевые боррелиозы (ИКБ) представляют собой полиэтиологическую группу зоонозных инфекций из группы спирохетозов, передающихся через укусы иксодовых клещей и характеризующихся склонностью к затяжному и хроническому течению.
На протяжении длительного времени клещи рассматривались как переносчики достаточно узкого круга возбудителей инфекционных заболеваний, относящихся к группе природно-очаговых инфекций. Именно в силу ограниченности распространяемых возбудителей в центральных регионах России им не придавалось большого эпидемиологического значения. Ситуация изменилась только в 80-х гг. ХХ столетия, после того как в США из иксодовых клещей был изолирован новый возбудитель — B. Burgdorferi — и была установлена его этиологическая роль в развитии нового заболевания, получившего название «лайм-боррелиоз». Последующие исследования показали, что данное заболевание встречается на территориях тех стран, которые являются ареалом распространения иксодовых клещей. Ретроспективный анализ характерной для ИКБ клинической картины показывает, что данное заболевание регистрировалось в Европе и Азии (в том числе на территории бывшего СССР) на протяжении всего ХХ столетия, но ввиду неустановленной этиологии проходило под масками иных заболеваний: «хроническая мигрирующая эритема», «идиопатический акродерматит», «синдром Баннварта» и др.
По официальным данным, в РФ ежегодно регистрируется около 8 тыс. больных ИКБ, хотя по предварительным расчетам их количество может быть существенно больше, поскольку в европейских странах ежегодно документируется до 50 тыс. случаев, а наша страна характеризуется как наиболее обширный ареал распространения иксодовых клещей. ИКБ относят к «новым» инфекциям — в РФ они официально внесены в реестр инфекционных заболеваний только в 1991 г. В настоящее время заболевание диагностируется на территориях более чем 70 административных образований.
Возбудителями ИКБ являются представители комплекса геновидов Borrelia burgdorferi sensu lato, относящиеся к роду Borrelia, семейству Spirochaetaceae. Патогенные для человека геновиды —это Borrelia burgdorferi sensu stricto, Borrelia afzelii, Borrelia garinii. Роль других боррелий в развитии заболевания только обсуждается.
Боррелии характеризуются как грам-отрицательные, подвижные, облигатные внутриклеточные паразиты. Спирохеты содержат несколько мембранных липопротеинов, включая Osp (outer surfase proteins — протеины наружной мембраны), которые обозначаются латинскими буквами от А до F. Именно данная группа липопротеинов лежит в основе серотипирования боррелий и конструирования вакцинных препаратов.
ИКБ является классическим природно-очаговым заболеванием, которое распространено на территории Северной Америки, Европы, Азии, Северной Африки и Австралии. Естественным «природным резервуаром» являются многие млекопитающие и птицы, которые, по сути, и кормят клещей. Наибольшее значение в сохранении и циркуляции боррелий в природе имеют мелкие грызуны, что связано с биологическим циклом развития иксодовых клещей (рис. 1). Клещи являются только переносчиками боррелий, а трансовариальный путь передачи возбудителя регистрируется очень редко. Таким образом, каждая новая генерация клещей должна заново инфицироваться боррелиями. Личиночная стадия, будучи малоактивной в поисках прокормителей, обычно обитает в норах мелких грызунов и в гнездах птиц. После инфицирования боррелии очень быстро диссеминируют в организме личинок, попадая в слюнные железы. С этого момента все последующие стадии клеща способны при кровососании передавать боррелии. Инфицирование людей может происходить только при укусе нимфы или имаго (половозрелой формы клеща). На территории России распространены I. ricinus, I. рersulcatus.
 |
| Рисунок 1. Мигрирующая кольцевидная эритема на коже спины |
Несмотря на то что инфицироваться могут и домашние животные, включая мелкий и крупный рогатый скот, существование иных механизмов заражения людей, кроме трансмиссивного, не доказано. Поскольку укус клеща безболезненный, только около 50% больных с установленным диагнозом ИКБ указывают на факт присасывания клеща.
Степень эндемичности территории определяется интенсивностью инфицирования клещей: в высокоэндемичных районах инфицированность клещей достигает 40 и более процентов.
Восприимчивость людей к боррелиям высокая. Заболеваемость регистрируется во всех возрастных группах, но чаще болеют лица трудоспособного возраста, в отношении которых можно говорить о профессиональном факторе (охотники, фермеры, работники лесных хозяйств и др.). Заражение городского населения происходит, как правило, в пригородной зоне и связано с сезонными работами на садово-огородных участках, поездками за ягодами, грибами и т. д. В литературе имеются сведения о том, что в городских лесопарковых зонах могут обнаруживаться зараженные боррелиями иксодовые клещи. Связь сезонной активности клещей с первичной заболеваемостью ИКБ показана на рисунке 2.
Иммунитет при ИКБ нестерильный, видоспецифический. Возможны повторные случаи заражения.
Многие стороны патогенеза ИКБ по-прежнему недостаточно изучены. Учитывая склонность заболевания к затяжному и хроническому течению, расшифровка именно этих механизмов имеет наибольшее практическое значение.
В месте инокуляции боррелий происходит их первичное накопление, чему способствуют ингибирование фагоцитоза компонентами слюны клещей и отсутствие специфических антител. Накопление возбудителя в месте входных ворот сопровождается развитием местного воспалительного процесса, что соответствует клинической стадии локализованной инфекции. Из-за медленного формирования естественного иммунитета (максимальные титры антител класса IgM регистрируются только к третьей–шестой неделе болезни, а антител класса IgG — к 1,5–3 мес от начала болезни) достаточно быстро происходит гематогенная диссеминация боррелий, характеризующаяся поражением других органов и систем.
Боррелии способны преодолевать гематоэнцефалический барьер, вызывая поражение ЦНС. Благодаря способности боррелий к внутриклеточному паразитированию у больных регистрируется длительная персистенция возбудителя, которая предопределяет развитие иммунопатологических реакций, лежащих в основе хронических форм заболевания.
Хотя санация организма может происходить на любой стадии развития инфекционного процесса, в случае спонтанного развития высок риск формирования затяжной и хронической формы заболевания.
Инкубационный период при ИКБ варьирует от 5 дней до 1 мес (в среднем 2–3 нед).
Возможно клинически манифестное и латентное течение заболевания. Стадии и варианты, которые выделяют наиболее часто, отражены в таблице 1.
В 70% случаев при ИКБ наблюдается последовательное развитие всех стадий заболевания.
Кожный вариант локализованной стадии ИКБ характеризуется возникновением мигрирующей эритемы (МЭ), визуализирующейся только в месте укуса инфицированного боррелиями клеща. Первоначально на коже появляется небольшое пятно (в большинстве случаев его возникновение не сопровождается чувством зуда и жжения), которое в течение нескольких дней увеличивается в размерах за счет центробежного роста, достигая 15–20 см и более в диаметре. МЭ обычно имеет овальную или округлую форму с четкими контурами. Интенсивность окраски МЭ варьирует от бледно-розовых до насыщенно-красных тонов. По мере периферического роста центральная часть МЭ может бледнеть, формируя характерную классическую кольцевидную форму эритемы, хотя весьма часто бывает гомогенно окрашенной. Края МЭ несколько возвышаются над непораженной кожей. Для МЭ не типично наличие геморрагических элементов сыпи. Изредка в центре МЭ формируются папулы или везикулы, которые могут трансформироваться в язвочки. В 10–30% случаев у больных может выявляться регионарный лимфаденит. На фоне развития МЭ общее состояние изменяется незначительно. В 50% случаев наблюдается повышение температуры, которая обычно не превышает субфебрильных значений. Больные жалуются на слабость, головную боль, недомогание, миалгии и некоторые другие субъективные проявления.
МЭ сохраняется у больного без проведения этиотропного лечения в течение 3–4 нед, после чего наблюдается ее обратное развитие с возможным формированием на месте эритемы небольшой пигментации и шелушения. Спонтанное купирование МЭ не является свидетельством выздоровления больного и может отражать переход в следующую стадию развития ИКБ.
Диагностические критерии мигрирующей эритемы:
Учитывая минимальную выраженность общих проявлений при локализованной форме ИКБ, тяжелое течение заболевания практически не регистрируется.
На фоне проведения этиотропного лечения МЭ быстро уменьшается в размерах и исчезает уже через 3–5 дней.
Безэритемный дебют ИКБ (первично-диссеминированная стадия) отмечается у 20–30% больных. В этих случаях лихорадка наблюдается в 90% случаев и, в отличие от локализованной формы, бывает более выраженной (фебрильной) и длительной, а клинические проявления соответствуют диссеминированной форме болезни.
Для диссеминированной стадии ИКБ характерен полиморфизм клинических проявлений с преимущественным поражением кожных покровов, опорно-двигательного аппарата, нервной и сердечно-сосудистой систем. В то же время частота вовлеченности различных органов и систем в патологический процесс варьирует в широких пределах, что некоторыми исследователями объясняется различными свойствами боррелий.
В типичных случаях начало диссеминированной фазы проявляется развитием лихорадки неправильного типа, выраженной слабости и утомляемости, мышечных и суставных болей. Кроме того, могут выявляться регионарная или генерализованная лимфоаденопатия, гепатит, спленомегалия, гематурия, протеинурия, орхиты и признаки поражения других органов и систем.
Тяжесть течения болезни определяется прежде всего характером и выраженностью органопатологии.
Поражения кожи характеризуются появлением вторичных элементов сыпи, не связанных с входными воротами. Они возникают на других участках кожи, удаленных от места присасывания клеща, имеют меньшие размеры, чем МЭ.
Достаточно редкое кожное проявление ИКБ — доброкачественная лимфоцитома кожи, которая характеризуется появлением единичного инфильтрата, узелка или диссеминированных опухолевидных образований темно-вишневого цвета, внешне напоминающих саркому Капоши. Окраска данных элементов может варьировать от синюшно-красной до буровато-коричневой. Наиболее часто поражаются мочки ушных раковин, ареолы сосков, которые отечны, слегка болезненны при пальпации.
Поражения нервной системы характеризуются широким диапазоном клинических проявлений, среди которых преобладают моно- и полинейропатии (радикулоневриты) с поражением моторных или чувствительных нервных волокон. Клинически поражения периферической нервной системы проявляются парестезиями, снижением мышечной силы и кожной чувствительности, чувством онемения и др. Возможны поражения черепно-мозговых нервов, среди которых наиболее часто регистрируется неврит лицевого нерва. Среди возможных поражений ЦНС описаны лимфоцитарный менингит, подострый энцефалит.
Суставной вариант диссеминированной стадии ИКБ клинически может протекать по артралгическому и артритическому типам с преимущественным вовлечением крупных и средних суставов. Артралгический тип характеризуется летучими болями в суставах без объективных признаков поражения суставов. При артритическом типе выявляются болезненность при движении в суставах с ограничением объема движений, достаточно часто отмечается поражение периартикулярных структур (тендиниты, тендовагиниты, миозиты, фасцииты, периферическая энтезопатия).
Сердечно-сосудистая система страдает достаточно редко (5–8% больных). При этом характерны атриовентрикулярные блокады (наиболее типично), желудочковая тахикардия, имеющие преходящий характер, миокардит. Крайне редко регистрируются перикардит и панкардит.
Офтальмологический вариант как самостоятельный встречается крайне редко и может проявляться конъюнктивитом, эписклеритом, иритом, хориоидитом, панофтальмитом.
Если не проводить лечения, диссеминированная форма может иметь перемежающий характер с последующим переходом в персистирующую стадию ИКБ.
Персистирующая стадия ИКБ по сути является хронической инфекцией. Для нее характерны стойкие полиорганные поражения, выраженность которых определяет тяжесть течения заболевания.
Общие проявления выражены, как правило, слабо и не доминируют в клинической картине, а имеющиеся специфические клинические проявления обусловлены длительной персистенцией боррелий в пораженных тканях.
Наиболее типичным проявлением кожного варианта персистирующей стадии ИКБ считается хронический атрофический акродерматит (ХААД) с преимущественной локализацией на разгибательных поверхностях кистей и стоп. Поражения носят, как правило, симметричный характер. ХААД развивается медленно, от 6 мес до 3 и даже 5–8 лет, чаще у женщин и людей старшей возрастной группы. По мере прогрессирования процесса нарастает атрофия кожи и подкожной клетчатки, в результате чего эпидермис истончается и приобретает вид «папиросной бумаги». На участках пораженной кожи происходит разрастание соединительной ткани с формированием узелков цвета слоновой кости. В ряде случаев ХААД сочетается с другими вариантами течения ИКБ.
Еще один вид кожного варианта течения персистирующей стадии ИКБ — локализованные склеродермоподобные изменения кожи, которые имеют различные клинические проявления (диссеминированная поверхностная бляшечная форма склеродермии, атрофодермия Пазини-Пьерини, анетодермия или пятнистая атрофия кожи).
Суставной вариант характеризуется формированием хронического артрита, достаточно резистентного к проводимому лечению. Нередко заболевание протекает по типу моно- или олигоартрита.
Поражения нервной системы проявляются хроническим подострым энцефалитом, прогрессирующим энцефаломиелитом, периферическими нейропатиями, когнитивными и поведенческими расстройствами, нарушениями сна, атаксией.
Среди прочих клинических проявлений описаны дилятационная кардиомиопатия, кератит.
Резидуальная стадия ИКБ («постлаймский» синдром) может быть исходом персистирующей стадии болезни. Эта фаза характеризуется санацией организма от боррелий, однако сохраняющаяся у больных органопатология обусловлена необратимостью сформировавшихся патоморфологических изменений, которые в конечном итоге и будут определять спектр клинических проявлений.
Диагностика
Ввиду полиморфизма клинических проявлений, склонности к затяжному и хроническому течению, диагностика ИКБ может представлять определенные трудности, поэтому она должна основываться на совокупности эпидемиологических, клинических и лабораторных данных [2]. Рутинные методы исследований при ИКБ практически не информативны.
На основании клинико-эпидемиологических данных (без лабораторной верификации) диагноз ИКБ может быть установлен только в локализованной стадии, при наличии у больного следующих критериев: а) документированный укус иксодового клеща; б) развитие в сроки от 5 дней до 4 нед, от момента укуса клеща, зоны эритемы в месте присасывания клеща; в) развитие типичной мигрирующей эритемы диаметром не менее 5 см. Использование серологических методов диагностики на этой стадии процесса имеет ограниченное применение ввиду поздних сроков выработки антител.
Все остальные стадии заболевания требуют обязательной лабораторной верификации, включающей проведение серологического исследования. В качестве серологических методов в РФ применяются реакция непрямой иммунофлюоресценции (н-РИФ), ИФА. Материалом для исследования могут служить сыворотка крови и синовиальная жидкость, что определяется вариантом течения заболевания.
Несмотря на возможность культивирования боррелий на селективной питательной среде Barbour-Stoenner-Kelly (BSK), бактериологический метод в широкой клинической практике не используется из-за значительных методологических трудностей.
Косвенным указанием на возможность инфицирования человека может служить обнаружение боррелий при темнопольной микроскопии в клещах, снятых с пациента.
Круг заболеваний, с которыми необходимо проводить дифференциальную диагностику, определяется стадией болезни и включает инфекционные и неинфекционные заболевания, в клинической картине которых выявляются признаки поражения кожных покровов, опорно-двигательной, нервной и сердечно-сосудистой систем, схожие с ИКБ.
Лечение
Госпитализация больных ИКБ проводится по клиническим показаниям и, как правило, на локализованной стадии болезни не требуется.
Лечение предусматривает проведение комплексной терапии, с обязательным назначением этиотропных и патогенетических средств.
Режим больных ИКБ определяется вариантом и тяжестью течения заболевания. Например, пациентам с поражением ЦНС необходимо строго соблюдать постельный режим, тогда как при поражении других органов и систем возможны некоторые послабления.
Этиотропная терапия больным ИКБ показана вне зависимости от стадии, варианта и тяжести течения заболевания. Проведение этиотропного лечения персистирующей стадии болезни целесообразно только в периоде обострения.
Курс и длительность антибактериальной терапии зависят от стадии и варианта заболевания. На сегодняшний день не существует единых общепринятых стандартов по проведению этиотропной терапии. Ни одна из ныне действующих схем антибактериальной терапии не гарантирует полной элиминации возбудителя. Способ введения антибиотиков (пероральный или парентеральный) определяется вариантом течения ИКБ. Необходимым условием проведением этиотропной терапии является ее длительность (не менее 14–21 дней при пероральном применении и не менее 14–28 — при парентеральном).
В качестве препарата первого выбора стартовой терапии ИКБ выступает доксициклин (юнидокс солютаб, вибрамицин, доксициклин, доксициклин-АКОС, медомицин, тетрадокс), назначаемый по 200 мг per os в сутки (2 раза в день). Препараты резервных групп указаны в таблице 2. Возбудители ИКБ резистентны к действию аминогликозидов, рифампицину, гликопептидным антибиотикам (ванкомицину), фторхинолоновым препаратам и сульфаниламидам, что абсолютно исключает их применение.
Парентеральное введение антибиотиков целесообразно при поражении ЦНС, блокадах проводящей системы сердца высокой степени. В этих случаях препаратами выбора являются цефалоспорины II и III поколений (цефотаксим, цефтриаксон, цефоперазон, цефтазидим) и бензилпенициллин.
Варианты применения этиотропных препаратов при различных формах течения ИКБ представлены в таблице 3.
Примерно в 10% случаев даже своевременное и адекватное этиотропное лечение может быть неэффективным и заболевание приобретает затяжное и хроническое течение.
Патогенетическое лечение проводится по показаниям и предусматривает применение дезинтоксикационной терапии (5% р-р глюкозы, кристаллоидные и коллоидные растворы), нестероидных противовоспалительных препаратов (диклофенак — ортофен, артрозан, диклобене, наклофен, рантен рапид, индометацин — индобене, метиндол), десенсибилизирующей терапии, витаминных препаратов (группы В и С) и др. Эффективность проведенного лечения оценивается по клинико-лабораторным данным.
После перенесенного заболевания больной должен находиться на диспансерном наблюдении не менее 2 лет с проведением полного клинико-лабораторного обследования. Средства специфической профилактики отсутствуют.
По вопросам литературы обращайтесь в редакцию.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва