воспалительный тип цитограммы что это
Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Воспалительный тип цитограммы что это
Почему стоит выбрать нас
20-ти летний опыт успешной ежедневной работы с самыми сложными пациентами с патологией шейки матки
Команда лучших профессионалов: клиницисты, цитологи, гистологи, рентгендиагносты
Мы знаем, как диагностировать и лечить патологию шейки матки и обучаем коллег
Мы работаем по стандартам, на основании доказательной медицины с учетом индивидуальных особенностей пациента
Эффективность нашей работы доказана временем и здоровыми пациентами. Нас советуют друзьям
Подробнее об услуге
Цитологический метод исследования шейки матки. Как сдавать. Что означает результат
Цитологический метод исследования шейки матки основан на изучении строения отдельных клеток эпителия шейки матки под микроскопом после специального окрашивания.
Метод был открыт, изучен и внедрен в практику греческим исследователем Джорджем Николасом Папаниколау. В его честь и названо исследование в оригинальной окраске стекол цитологических препаратов – Pap- test (Пап-тест).
В 1928 год – первое сообщение Джорджа Николаса Папаниколау об обнаружении аномальных клеток в мазке. В 1941/1948 годах – фундаментальное сообщение, совместно с гинекологом Траут (Traut) об описании цитологического метода для диагностики рака шейки матки. Начало 1950-х – использование цитологического метода для скринингового обследования на РШМ.
Классический Пап-тест должен быть окрашен соответственно методике Папаниколау и направлен, в первую очередь, на исследование строения клеток плоского эпителия. Тест с окраской по Папаниколау широко признан и сейчас используется как основной стандартизированный метод.
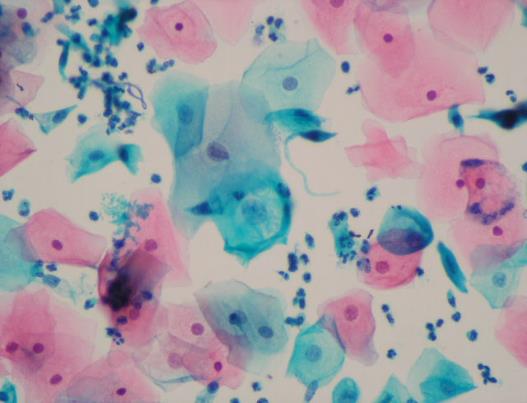
Рис. 2. Цитологический препарат, окрашенный по Папаниколау: Пап-тест. Микрофотограмма любезно предоставлена МЛ «Дила».
Выявление, своевременная последующая диагностика и лечение предраковых заболеваний – вторичная профилактика рака.
По методу приготовления мазка выделяют:
Высокая зависимость эффективности цитологического исследования (независимо, какой метод приготовления мазка используется) от факторов:
Где можно пройти цитологическое обследование?
Как правильно подготовиться к сдаче цитологического мазка из шейки матки?
Согласно Европейским рекомендациям 2007 года правила подготовки к сдаче цитологического исследования следующие:
Факторы, которые негативно влияют на качество цитологического мазка:
Несоблюдение правил подготовки и наличие негативных факторов могут привести к ошибке в оценке строения клеток эпителия и, следовательно, к выдаче некорректного цитологического заключения. Поэтому необходимо исключить или максимально ограничить влияние этих факторов перед взятием материала для цитологического исследования.
Правила забора материала для цитологического исследования – откуда?
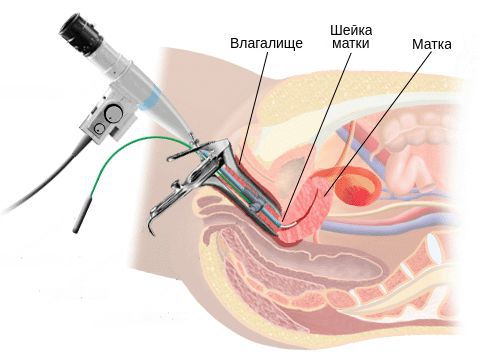
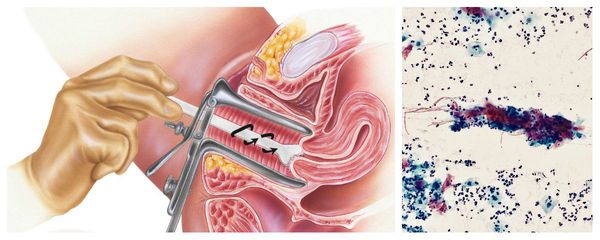
Как производится забор мазка для цитологического исследования?
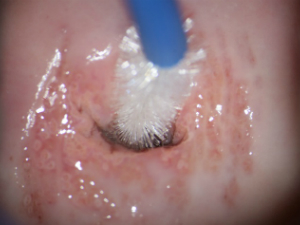
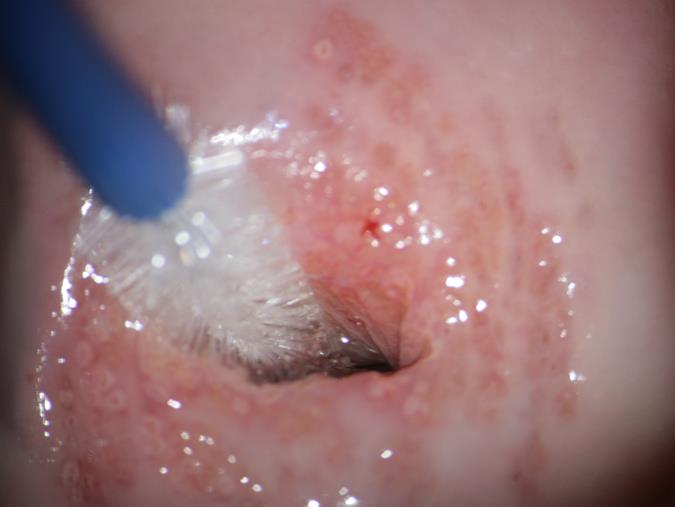
Это безболезненная процедура. Врач выводит в зеркалах шейку матки, потом мягкой щеточкой делает круговое касательное движение по эпителию зоны трансформации шейки матки.
Рис.3. Процесс забора цитологического мазка. Зона трансформации шейки матки 1 типа. Линия стыка многослойного плоского и цилиндрического эпителия визуализируется полностью.
После этого полученный клеточный материал переносят со щеточки на стекло или в емкость со специальным раствором и отправляют в лабораторию. В лаборатории после приготовления и окраски препарата врач-цитолог изучает строение клеток и дает заключение, нормальный или патологический мазок.
Как обозначается нормальный результат мазка?
В классификации Папаниколау, которая имеет 5 основных типов мазка и чаще используется в государственных лечебных учреждениях, норма соответствует: I тип (цитограмма без особенностей), читается – первый тип мазка.
В международой классификации Бетесда 2014 года чаще всего дают ответы приватные лаборатории. Норма обозначается: NILM (Negative for Intraepitelial Lesion or Malignancy) – негативный на интраэпителиальные поражения и злокачественные новообразования. Трактовка нормы с такими терминами сбивает с толку, и даже пугает пациентов, однако сегодня НОРМА в международных стандартах обозначается именно так.
Что означает патологический результат цитологического мазка?
Это в большинстве случаев не рак, а изменения, которые ему предшествуют и которые могут развиться в рак в том случае, если их не лечить.
Есть несколько типов патологических мазков согласно классификации Папаниколау:
Сегодня все чаще в классификации цитологических заключений используется международная терминология Бетесда 2014.
Для цитологической оценки плоского эпителия:
Для цитологической оценки железистого эпителия:
Что делать, если выявлен патологический тип мазка?
Нужно обратиться к врачу-гинекологу для детального обследования. Дело в том, что результат цитологического скринингового исследования не основание для постановки диагноза и тем более назначения лечения!
Какие дополнительные обследования проводит врач для постановки точного диагноза?
1) Кольпоскопию – это осмотр шейки матки с помощью оптического прибора при дополнительном освещении и увеличении. Метод позволяет выявить предрак и начальный рак шейки матки, которые не видны при обычном гинекологическом осмотре.
3) Соскоб цервикального канала (кюретаж) и полости матки (по показаниям) это соскабливание ткани цервикального канала для гистологического исследования с целью определения распространения поражения шейки матки. Все эти процедуры практически безболезненные и не требуют обезболивания.
4) Обследование на инфекции, передающиеся половым путем, и вирус папилломы человека.
Мифы и вопросы цитологии из практики:
«Многим пациентками врачи ставят диагноз дисплазии и назначают лечение исключительно на основании заключения цитологического исследования».
NB! На основании цитологического исследования нельзя выставлять диагноз предраковой патологии шейки матки (дисплазии) и назначать лечение. Патологический мазок – это основание для проведения углубленной диагностики, в первую очередь – кольпоскопии с последующей прицельной биопсией из патологического очага и гистологическим исследованием.
«Некоторые пациенты, да и иногда врачи, которым не нравится результат цитологического заключения с патологическими клетками думают, что можно через какое-то время пересдать анализ и, если он придет нормальный – тогда можно на плохой результат не обращать внимания. Некоторые пациенты даже прячут плохие результаты и идут молча к другому врачу на новый анализ».
NB! Цитологические мазки не должны быть повторяемыми – такова природа этого исследования. Поэтому внимательно необходимо относится к любому патологическому результату. В таких случаях существуют определенные стандарты и приемы дообследования, которые зависят от изначального патологического результата и многих других факторов, для того чтобы минимизировать проблемы гиподиагностики, т.е. главное – не пропустить болезнь! Никогда не обманывайте врача – это бывает опасно не только для здоровья, но и для жизни!
«Бывают случаи, когда при наличии повторяющихся патологических цитологических мазков высокой степени врач кольпоскопически ничего не видит и отпускает пациентку».
NB! В таких случаях необходимо провести кольпоскопическое обследование у опытного врача-кольпоскописта. Как правило, патологические очаги в таких случаях находят и проводят последующую своевременную диагностику и лечение согласно стандартов.
«Многие пациенты и врачи считают, что результат цитологического исследования должен полностью соответствовать кольпоскопической картине и результату гистологического исследования. Бывает очень сильно удивляются расхождениям».
NB! В том то и дело, что цитологические заключения патологических мазков по степени тяжести процесса не всегда коррелируют с гистологическими. «Золотым стандартом» в постановке диагноза эпителиальной дисплазии является гистологическое исследование, поэтому проводят кольпоскопию и прицельную биопсию, чтобы установить диагноз. Окончательным основанием для уточненного заключительного диагноза является материал эксцизии или конуса, особенно при тяжелых дисплазиях и начальных раках. Поэтому и недопустимо проводить различного рода деструктивные и разные другие новомодные методы лечения, которые не предусматривают лечебного иссечения ткани и последующего гистологического исследования. Очень часто пациенты радостно полагаются на заверения врача о том, что он может вылечить предрак и рак шейки матки только «вакциной» или «посветить светом» или еще чем-то, а драматичные результаты такого воздействия могут проявиться через несколько лет.
«Почему-то в разных клиниках и лабораториях по одних и тех же стеклах выставляют разные заключения, которые между собой не совпадают».
NB! Все заключения дают живые люди, специалисты с разным теоретическим и практическим опытом, разным стремлением совершенствования знаний, желанием анализировать свою практическую деятельность, интересом к профессии.
Изучена статистика совпадений заключений разных видов исследований, в частности и у пациенток с патологией шейки матки. И этот процент корреляции всегда очень высок у хорошей команды профессионалов: гинеколога, цитолога, гистолога. У этих врачей должен быть большой опыт совместной практической работы, возможность обратной связи друг с другом, постоянный анализ результатов случаев расхождения диагнозов. Опытный цитолог работает в команде с гинекологом-кольпоскопистом на этапе скрининга и наблюдения уже за излеченными пациентами. Цитологическое и кольпоскопическое заключение нормы дает практически 100 % уверенность в отсутствии патологии шейки матки.
Опытный гинеколог-кольпоскопист и опытный гистолог показывают практически 100 % соответствие заключений при постановке диагноза. Анализ наших заключений и кольпоскопических и гистологических картин показывает также корреляцию диагнозов с мировыми стандартами. Поэтому очень важна работа в команде, клиницист должен быть уверен в знаниях и профессиональном уровне подготовки своей команды. Все случаи расхождения диагнозов и заключений изучаются и анализируются на клинических разборах. С опытом работы в команде специалистов такие ситуации минимизируются.
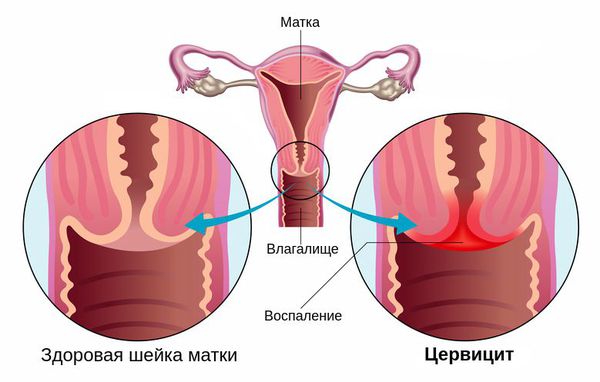
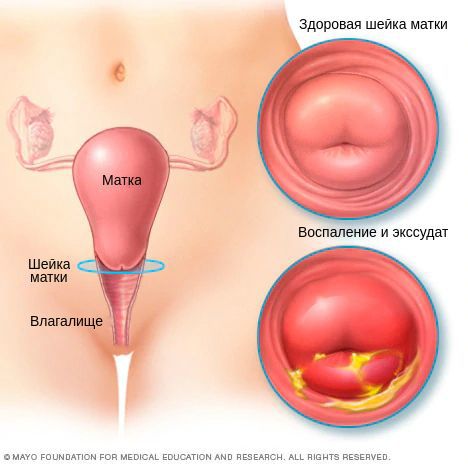
Цервицит
Статья проверена врачом-акушером-гинекологом высшей категории Лисичкиной Е.Г., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе можно пройти гинекологическое обследование (все анализы, кольпоскопию) для раннего выявления и лечения цервицита (воспаления шейки матки) и иных заболеваний женской половой системы. Своевременная комплексная общая и местная фармакотерапия позволяет справиться с заболеванием и не допустить осложнений.
О том, что такое цервицит, его симптомах и лечении можно прочитать в данной статье.
Цервицит — это воспаление шейки матки, которое возникает при проникновении микроорганизмов из влагалища, либо из-за механического или химического воздействия.
Причиной цервицита могут стать:
Чаще всего цервицит развивается на фоне других хронических воспалительных процессов в женской половой системе – кольпитов (воспаления влагалища), бартолинита (воспаления бартолиновых желёз в преддверии влагалища).
На фоне климакса возможны атрофические изменения в женских половых органах, в том числе развитие атрофического цервицита.
Виды цервицита
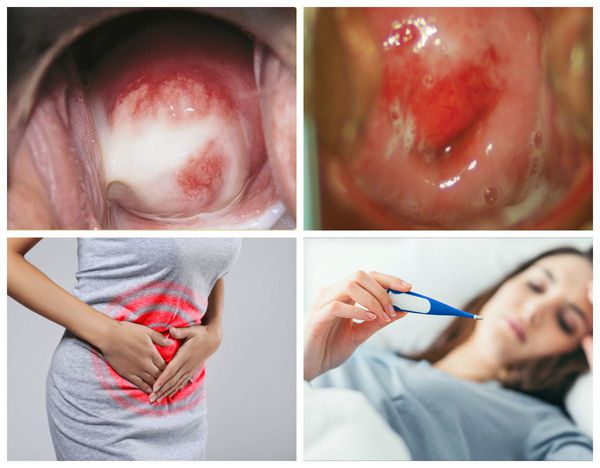
Симптомы цервицита
Признаки острого цервицита и обострения хронического:
В целом симптоматика варьирует в зависимости от возбудителя заболевания.
Цервицит может протекать бессимптомно или иметь смазанные признаки. В таком случае узнать о развитии болезни можно только во время осмотра гинеколога. Запишитесь на прием к врачу, чтобы выявить скрытые патологии и вернуть женское здоровье.
Осложнения цервицита
Эрозия шейки матки
Отсутствие лечения и переход заболевания в хроническую стадию способствует возникновению и развитию на воспалённой слизистой участков эрозии шейки матки – разрушения эпителиального слоя, утолщению слизистой. Эрозия – частое осложнение цервицита.
Эктопия шейки матки
Если разрушения целостности слизистой оболочки нет, а есть смещение слизистой, типичной для цервикального (внутришеечного) канала шейки матки, в область влагалищной её части, говорят об эктопии слизистой. Это не осложнение цервицита, а физиологическая особенность, не требующая лечения. Но на фоне эктопии шейки матки возможно развитие цервицита. Равно, как и на фоне хронического цервицита, возможно изменение клеток эпителия, замена многослойного плоского эпителия влагалищной части шейки матки на цилиндрический и формирование эктопии.
Кисты, полипы, атрофия
Воспалительные изменения на слизистой шейки матки могут приводить к формированию кист в этой области, полипов, атрофических изменений.
Восходящая инфекция
Распространение инфекционного процесса на матку и придатки может вызывать развитие эндометрита (воспаления внутренней оболочки матки), сальпингоофорита (воспаление яичников и маточных труб).
Бесплодие
Цервицит может стать причиной развития бесплодия (проблем с зачатием, невынашивания беременности).
Осложнения беременности
Хронический цервицит при беременности может стать причиной невынашивания беременности, внутриутробного инфицирования плода и нарушения его развития, преждевременных родов. А после родов повышает риск гнойно-воспалительных осложнений у женщин. Своевременное полное обследование при подготовке к беременности и на ранних её сроках, своевременная санация шейки матки сводит к минимуму риск подобных осложнений.
Чтобы остановить прогрессирование заболевания и не допустить осложнений, важно вовремя обратиться к специалисту.
Цервицит крайне редко бывает изолированным. В подавляющем большинстве случаев он сопровождается выворотом шейки матки, бартолинитом, эрозией, вульвинитом и другими патологиями репродуктивной системы. Запишитесь на прием к врачу клиники на Яузе. Получите точную диагностику и эффективное лечение цервицита и всех сопутствующих проблем.
Диагностика цервицита в Клиническом госпитале на Яузе
Гинекологи Клинического госпиталя на Яузе диагностируют цервицит после осмотра, на основе анамнеза, результатов кольпоскопии, лабораторных исследований (микроскопии мазка, бактериологического посева на микрофлору и чувствительность к антибиотикам, ПЦР и др.).
При осмотре при цервиците может присутствовать гиперемия (покраснение) слизистой, её отёчность, воспалительные выделения, эктопия. Детально изучить состояние слизистой, отследить динамику в процессе лечения позволяет кольпоскопия.
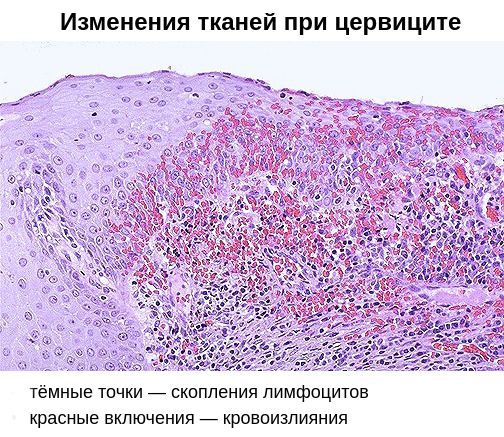
При остром цервиците в цитограмме мазка из цервикального канала и соскоба с шейки матки обнаруживается большое количество лейкоцитов, лимфоцитов, клеток изменённого эпителия. При этом важно не пропустить предраковые изменения клеток, особенно, если при ПЦР диагностике выявлены онкогенные штаммы вируса папилломы (ВПЧ).
ПЦР поможет выявить и другие опасные инфекции (вирус герпеса, хламидии, микоплазмы и др.) по генетическому материалу их возбудителей.
Лечение цервицита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят комплексное лечение цервицита (воспаления шейки матки) и сопутствующих патологических процессов.
Консервативное.
При остром цервиците врач назначает пациентке лечение антибактериальными препаратами с учётом чувствительности выявленного возбудителя заболевания к антибиотикам, либо противовирусную терапию, а также противовоспалительные препараты.
Проводится как общая фармакотерапия, так и местное лечение цервицита – свечи с антибактериальными, противогрибковыми и другими средствами.
Если выявлена инфекционная природа заболевания, лечение цервицита у женщин необходимо проводить одновременно с лечением её полового партнера. Через 2-3 недели после окончания курса лечения цервицита проводится контрольное обследование по лабораторным анализам.
Хирургическое.
Если одной из причин хронического цервицита является рубцовая деформация шейки матки, после купирования воспаления, устранения инфекции женщине может быть проведена хирургическая (лазерная или радиоволновая) коррекция.
Цервицит — это заболевание, которого можно избежать, соблюдая простые правила профилактики. Записывайтесь на консультацию к гинекологу клиники на Яузе. Во время приема вы получите исчерпывающую информацию о профилактике цервицита и других болезней мочеполовой системы.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Что такое цервицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаршиной О. И., гинеколога со стажем в 17 лет.
Определение болезни. Причины заболевания
Длительный и вялотекущий дисбиоз влагалища (бактериальный вагиноз) также рассматривается как одна из возможных причин цервицита, поскольку на фоне изменения уровня кислотности влагалища меняется и соотношение видов влагалищной микрофлоры.
В зоне риска по возникновению цервицита находятся женщины, которые:
Также доказано, что фоном для развития воспаления шейки матки и его хронизации является местный иммунодефицит, связанный с нарушением защитной функции слизистой оболочки.
Симптомы цервицита
При бессимптомном процессе диагноз «цервицит» может быть поставлен:
При симптомном течении заболевания женщину могут беспокоить:
Патогенез цервицита
Когда речь идет о патогенезе цервицита, прежде всего необходимо обозначить понятия, о которых пойдёт речь.
Циклическое воздействие половых гормонов на женский организм позволяет сохранять микрофлору влагалища в норме, тем самым защищать шейку матки:
При снижении барьерных свойств микрофлоры влагалища и слизистой шейки матки в организм женщины проникают различные патогенные возбудители, которые приводят к развитию цервицита. Их активному проникновению и распространению в полости малого таза способствуют сперматозоиды в качестве клеток-переносчиков инфекционных агентов, а также трихомонады и установка внутриматочной спирали на фоне воспалительного процесса.
Острый цервицит
Чаще возникает при поражении шейки матки специфическими возбудителями (например, гонококком), а также после искусственного прерывания беременности, в осложнённом послеродовом периоде (возбудителями чаще становятся стафилококковая и стрептококковая инфекции) и при вирусном поражении шейки матки. На ранней стадии заболевания возникают:
В результате дистрофических изменений клеток на поверхности слизистой оболочки шейки матки появляется гнойный и серозно-гнойный экссудат — сероватые или бледно-жёлтые выделения.
Хронический цервицит
Помимо специфического возбудителя, немалую роль в возникновении хронического цервицита играет вторичный иммунодефицит. Он заключается в неполноценности клеточного и гуморального иммунитета. На клеточном уровне снижается количество Т- и В-лимфоцитов, а также нарушается фагоцитарная активности клеток, позволяющая им поглощать и переваривать патогенные микроорганизмы. В результате возбудители остаются в организме, снижается содержание антител IgG и IgM, увеличивается выработка антител IgA, что ведёт к изменению качества цервикальной слизи.
Послеродовой цервицит
Отдельно такую форму не выделяют, цервицит после родов ничем не отличается от обычного. Разница может быть лишь в лечении: не все антибиотики можно принимать при грудном вскармливании.
Классификация и стадии развития цервицита
Классификация цервицита зависит от типа возбудителей, локализации и давности патологических процессов. Так, в зависимости от типа возбудителя цервициты подразделяют на инфекционные и неинфекционные. Инфекционные цервициты бывают:
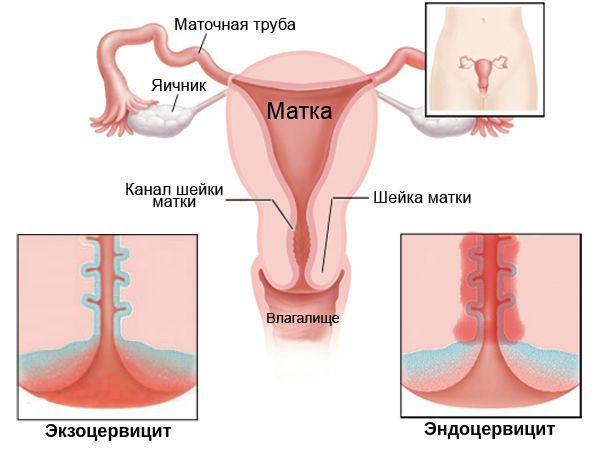
Кроме того, по локализации цервицит подразделяют на:
По длительности протекания процесса цервицит может быть:
Осложнения цервицита
Цервицит и беременность
Если беременность возникла на фоне цервицита, возбудитель заболевания может привести к преждевременному прерыванию беременности в связи с проникновением инфекции в водную оболочку, обращённую к плоду, затем в хорион (плаценту), околоплодные воды и сам плод.
При инфицировании ребёнка на ранних сроках беременности могут сформироваться врождённые пороки развития, возникает риск первичной плацентарной недостаточности и внутриутробной гибели плода. При позднем инфицировании наблюдаются следующие осложнения беременности:
Диагностика цервицита
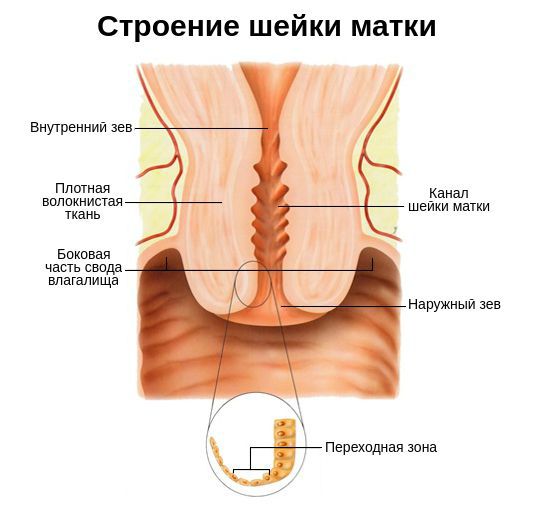
Диагностическими критериями цервицита при осмотре в зеркалах являются:
При микроскопическом исследовании наблюдается увеличение количества лейкоцитов, также можно обнаружить возбудителей трихомониаза и гонореи.
Однозначными признаками цервицита при вульвоцервикоскопии служат:
Бактериологическое исследование с поверхности шейки матки и заднего свода влагалища позволяет оценить не только соотношение лактофлоры, создающей нормальную кислотность влагалища, но и выявить рост условно-патогенных возбудител ей, таких как кишечные палочки, стрептококки, стафилококки, анаэробные кокки и др. Причём клинически значимым является рост микроорганизмов в колич естве более чем 10 4 КОЕ/мл.
Цитологическое исследование клеточного материала позволяет оценить структуру клеток, характер и уровень их повреждения, а также эффективность лечения в динамике. При длительно текущем воспалении шейки матки в цитограмме преобладают гистиоциты, плазмациты, фибробласты и лимфоидные элементы. При продуктивном воспалении (защитной реакции организма) преобладают клеточные инфильтраты — макрофагальные, г игантоклеточные, плазмоклеточные, лимфоцитарно-моноцитарные. В 40 % случаев цитологическая диагностика позволяет выявить возбудителя заболевания (хламидии, кандиды, трихомонады, цитомегаловирус), более чем в 50 % случаев диагностируется папилломавирус и вирус простого герпеса.
При ультразвуковом исследовании признаками эндоцервицита являются увеличение толщины М-эхо шейки матки более 4 мм и реактивный отёк подэпителиальных о тделов УЗИ. рекомендуется выполнять на 5-7 день менструального цикла.
Следует помнить, что обследование гинекологом и взятие мазков проводятся перед началом менструации или через несколько дней после её окончания: оптимальный срок — пятый день, когда нет мажущих кровянистых выделений. Накануне и в день процедуры не следует использовать вагинальные свечи, тампоны, мази, средства интимной гигиены, поскольку это может стать причиной получения недостоверных данных. Кроме того, необходимо отказаться от спринцевания и воздержаться от половых контактов в течение одного-двух дней до сдачи анализа.
Лечение цервицита
Препараты для лечения цервицита
Главной проблемой лечения цервицита шейки матки являются наличие нескольких возбудителей (микст-инфекции) и устойчивость возбудителей к антибактериальным препаратам. В таких случаях необходимо прибегнуть к приёму комбинации антибиотиков. Конкретные препараты назначает врач.
Помимо лечения пациентки параллельно в обязательном порядке проводится лечение её полового партнёра. Во время терапии необходимо пользоваться барьерной контрацепцией.
Физиотерапия
Кроме того, в ряде случаев назначается физиолечение:
Деструктивные методы лечения цервицита
Прогноз. Профилактика
С целью профилактики воспаления шейки матки рекомендуется:
За дополнение статьи благодарим Антона Ильина — онколога-гинеколога, научного редактора портала «ПроБолезни».