воспаление эндометрия чем лечить
Эндометрит
МКБ-10
Общие сведения
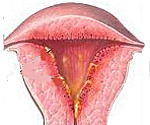
Эндометрит часто сочетается с воспалением мышечного слоя матки – эндомиометрит. Эндометрий является внутренней функциональной оболочкой матки, меняющей свое строение на протяжении менструального цикла. Каждый цикл он вырастает и созревает заново, готовясь к прикреплению оплодотворенной яйцеклетки, и отторгается, если беременность не наступает. В норме полость матки, выстланная эндометрием, надежно защищена от проникновения инфекции. Но при определенных условиях инфекционные возбудители легко попадают в матку и вызывают воспалительную реакцию ее внутреннего слоя – эндометрит. По характеру течения выделяют острую и хроническую форму эндометрита.
Причины эндометрита
Острый эндометрит
Эндометрит может вызываться различными возбудителями: бактериями, вирусами, грибками, паразитами, смешанной флорой. В зависимости от природы происхождения различают специфические эндометриты и неспецифические:
В развитии эндометрита имеет значение состояние иммунной, эндокринной, нервной систем, нередко отягощающих течение заболевания. Началу острого эндометрита часто предшествуют:
Хронический эндометрит
Хроническая форма эндометрита зачастую является последствием недолеченного острого эндометрита, возникшего после родов, аборта, внутриматочных манипуляций, вследствие наличия инородных тел матки. В 80-90% случаев хронический эндометрит встречается среди женщин репродуктивного периода и имеет тенденцию к росту, что объясняется широкой распространенностью внутриматочной контрацепции, увеличением количества абортов, внутриматочных диагностических и лечебных процедур. Хронический эндометрит стоит в ряду наиболее частых причин бесплодия, выкидышей, неудавшихся попыток экстракорпорального оплодотворения, осложненных беременностей, родов и послеродового периода.
Для выявления инфекционного агента при хронических эндометритах используется высокоточнаяй иммуноцитохимическая диагностика. Хроническая форма эндометрита часто имеет стертое клиническое течение без выраженных признаков микробной инфекции. Отмечается утолщение слизистой матки, серозный налет, геморрагии, фиброзные спайки, ведущие к нарушению нормального функционирования эндометрия.
Факторы риска
В возникновении эндометрита особую роль играет снижение барьерных механизмов защиты, препятствующих проникновению инфекции во внутренние половые органы. Это может вызываться следующими факторами:
Симптомы эндометрита
Острый эндометрит
Острый эндометрит обычно развивается через 3-4 дня после инфицирования и проявляется повышением температуры, болями внизу живота, выделениями из половых путей с неприятным запахом, болезненным мочеиспусканием, учащением пульса, ознобом. Особенно тяжелое и стремительное течение имеют острые эндометриты у пациенток, имеющих внутриматочные спирали. Поэтому первые же признаки острого эндометрита являются поводом для незамедлительного прохождения консультации гинеколога.
При гинекологическом обследовании определяется умеренно увеличенная и болезненная матка, сукровичные или серозно-гнойные выделения. Острая стадия длится от недели до десяти дней и при эффективной терапии заканчивается излечением, в противном случае – переходом в хронический эндометрит.
Хронический эндометрит
Тяжесть течения хронического эндометрита обусловлена глубиной и длительностью существования структурных изменений эндометрия. Основными проявлениями хронического эндометрита служат нарушения менструального цикла (скудные или обильные месячные), маточные кровотечения, патологические серозно-гнойные или кровянистые выделения, ноющие боли в нижних отделах живота, болезненный половой акт. При двуручном гинекологическом исследовании выявляется незначительное уплотнение и увеличение матки в размерах.
Осложнения
Отдаленными последствиями перенесенного эндометрита служат спаечные процессы внутри матки (внутриматочные синехии), склерозирование полости матки, нарушенное течение менструального цикла, полипы и кисты эндометрия. При эндометрите в воспалительный процесс могут вовлекаться яичники и трубы, развиваться перитонит, спайки кишечника и органов малого таза (спаечная болезнь). Спаечная болезнь проявляется болями и часто приводит к бесплодию.
Диагностика
Диагностика острого эндометрита строится на сборе анамнеза заболевания, жалоб пациентки, симптомов, гинекологического осмотра, клинического анализа крови и бактериоскопического исследования мазков. Женщины с острой формой эндометрита лечатся стационарно, т. к. есть потенциальная опасность развития тяжелых септических осложнений (параметрита, пельвиоперитонита, перитонита).
При диагностике хронической формы эндометрита, кроме выяснения клинических симптомов и анамнеза заболевания, особая роль принадлежит проводимому с диагностической целью выскабливанию слизистой оболочки матки. Гистологическое исследование измененного эндометрия позволяет подтвердить диагноз хронического эндометрита. Важными диагностическими методами являются ультразвуковые (УЗИ) и эндоскопические (гистероскопия) исследования, позволяющие выявить структурные изменения эндометрия.
Лечение эндометрита
Терапия острого эндометрита
В острой фазе эндометрита больным показано лечение в стационаре с соблюдением постельного режима, психического и физического покоя, легкоусвояемой полноценной диеты, питьевого режима. Основу лекарственного лечения острого эндометрита составляют:
Терапия хронического эндометрита
В лечении хронического эндометрита современная гинекология применяет комплексный подход, включающий противомикробное, иммуномодулирующее, общеукрепляющее, физиотерапевтическое лечение. Лечение проводится поэтапно. Первым шагом является устранение инфекционных агентов, затем следует курс, направленный на восстановление эндометрия. Обычно применяются антибиотики широкого спектра действия (спарфлоксацин, доксициклин и др.). Восстановительный курс построен на сочетании гормональной (эстрадиол плюс прогестерон) и метаболической терапии (гемодериват крови телят, инозин, аскорбиновая кислота, витамин Е).
Лекарственные препараты можно вводить непосредственно в слизистую матки, что создает их повышенную концентрацию непосредственно в очаге воспаления и обеспечивает высокий лечебный эффект. Купирование маточных кровотечений проводится назначением гормонов или раствора аминокапроновой кислоты (внутривенно или внутриматочно).
Важное место в лечении хронического эндометрита отводится физиотерапии: УВЧ, электрофорезу меди, цинка, лидазы, йода, импульсной ультразвуковой терапии, магнитотерапии. Физиотерапевтическое лечение уменьшает воспалительный отек эндометрия, активизирует кровообращение, стимулирует иммунологические реакции. Больным с хроническим эндометритом показано курортотерапия (грязелечение, водолечение).
Эффективность лечения хронического эндометрита оценивают по следующим критериям:
Профилактика
Чтобы избежать возникновения эндометрита, необходимо не допускать абортов, соблюдать гигиенические мероприятия, особенно в менструальный период, проводить профилактику послеродовой и послеабортной инфекции, использовать барьерную контрацепцию (презервативы) с целью профилактики инфекций передающихся половым путем. Своевременное выявление бессимптомных инфекций и их лечение в большинстве случаев дает благоприятный прогноз в отношении последующих беременностей и родов.
Хронический эндометрит матки
МКБ-10: N71.1 — Хроническая воспалительная болезнь матки. Хронический эндометрит — это заболевание, которое характеризуется наличием вялотекущего воспалительного процесса во внутреннем слое матки (эндометрии). Как результат — в эндометрии происходят морфологические и функциональные изменения, нарушается способность ткани реагировать на гормоны и претерпевать циклические изменения.
Стаж работы 11 лет.
Согласно статистическим данным разных авторов, частота заболевания колеблется в очень широких пределах — от 3 до 70%. Такая вариабельность обусловлена отсутствием единых патоморфологических критериев диагноза и существенными различиями в материале, отправляемом на исследование. Чаще всего болеют женщины репродуктивного возраста — на данную категорию приходится около 97% всех больных.
Болезнь всегда является следствием острого воспаления, которое не до конца вылечили. Результатом этого становится затяжной хронический эндометрит. Основная угроза, которую несет хронический воспалительный процесс — бесплодие, поэтому проблема носит не только медицинский, но и социальный характер. Кроме проблем с зачатием, патология резко снижает вероятность успешного экстракорпорального оплодотворения, провоцирует различные осложнения во время беременности, в том числе — преждевременные роды.
Классификация
Классифицируется эндометрит по стадиям:
Среди пациенток, испытывающих проблемы с естественным зачатием, от 12 до 68% страдают хроническим эндометритом. Среди женщин с неудачными попытками применения вспомогательных репродуктивных технологий заболевание встречается примерно у 60%. У 70% больных с привычным невынашиванием присутствует диагноз «хронический эндометрит».
Причины хронического эндометрита матки
Главные причины хронического эндометрита — патогенные и условно-патогенные бактерии. В большинстве случаев они проникают в полость матки восходящим путем — из влагалища.
К факторам, которые способствуют инфицированию слизистой оболочки матки, нужно отнести:
К основным из них относятся:
На фоне всех этих ситуаций может возникнуть хронический эндометрит, симптомы и лечение которого напрямую зависят от степени выраженности проблемы и общего состояния пациентки.
Признаки и симптомы хронического эндометрита матки
Эндометрит проявляется такими симптомами:
При объективном обследовании матка увеличена, пальпация сопровождается болевыми ощущениями. Чаще всего хронический эндометрит является следствием острой формы заболевания. Главная причина хронизации процесса — неправильное подобранное, несвоевременное или преждевременно прекращенное лечение. Внешние проявления болезни при этом уменьшаются, однако воспалительный процесс не устраняется полностью, что вызывает ряд изменений в строении и функционировании эндометрия.
Диагностика хронического эндометрита матки
Диагностика хронического эндометрита затруднена из-за слабой выраженности клинических симптомов. Тем не менее, применяя современные возможности медицины, поставить диагноз вполне возможно.
Дополнительная диагностика хронического эндометрита заключается в проведении ряда лабораторных и инструментальных тестов, в частности:
При необходимости проводят гистероскопию, компьютерную и магнитно-резонансную томографию, консультируются у смежных специалистов. Таким образом, гинеколог может получить максимум информации о состоянии пациентки и подобрать наиболее подходящее лечение.
Лечение хронического эндометрита матки
Параллельно применяется противовоспалительная и симптоматическая терапия. После устранения основных симптомов женщине назначают курс физиотерапевтических процедур и санаторно-курортное лечение хронического эндометрита.
Особенно сильный эффект оказывают такие процедуры:
При неправильном или неполноценном лечении развиваются такие осложнения хронического эндометрита:
Если диагностирован хронический эндометрит, можно ли забеременеть — вот что интересует многих женщин, страдающих от соответствующей патологии. Нужно отметить, что небольшой шанс на зачатие существует. Однако из-за воспалительного процесса вероятность имплантации эмбриона в эндометрий значительно уменьшается.
Профилактика хронического эндометрита матки
Профилактика хронического эндометрита это, прежде всего, предупреждение острого воспалительного процесса.
Чтобы предотвратить острый эндометрит, нужно придерживаться таких правил:
Хронический эндометрит и беременность
Можно ли зачать ребенка при хроническом эндометрите — это один из наиболее частых вопросов, которые слышит врач-гинеколог на приеме. Часто именно бесплодие становится причиной обращения женщины к доктору, в то время как других жалоб у неё нет. Хронический эндометрит не во всех случаях провоцирует нарушения фертильности. Многие женщины успешно беременеют и вынашивают ребенка. Но шанс наступления беременности в каждом цикле снижается, потому что затрудняется прикрепление эмбриона в стенку матки. Эндометрий хуже созревает. Кроме того, повышается риск перинатальных потерь.
Здоровый эндометрий — один из решающий факторов при попытке зачать ребенка.
Другой решающий фактор — плодное яйцо, которое должно надежно прикрепиться в полости матки для последующего развития. Оплодотворенная яйцеклетка не может прижиться на пораженной ткани, которая не в состоянии из-за хронического воспалительного процесса создать благоприятные условия для развития бластоцисты.
Иногда женщине с хроническим эндометритом удается забеременеть, но такая беременность практически всегда заканчивается выкидышем. Даже, если плодное яйцо закрепилось на пораженном эндометрии, то угроза выкидыша сохраняется на весь период гестации. Параллельно с риском выкидыша будут постоянно возникать те или иные осложнения беременности. Далее воспаление будет распространяться на зародыш, что закончиться внутриутробной гибелью плода.
Мнение врача
Врач репродуктолог, акушер-гинеколог, к.м.н.

Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Хронический эндометрит — проблема и решения
Рассмотрены факторы риска развития хронического эндометрита, клинические симптомы заболевания, методы диагностики и подходы к комплексной терапии.
An examination was performed on the factors of the risk of the development of chronic endometritis, clinical symptoms of disease, methods of diagnostics and approaches to complex therapy.
.jpg)
В настоящее время актуальность проблемы ХЭ приобретает не только медицинское, но и социальное значение, поскольку данное заболевание часто приводит к нарушению репродуктивной функции, являясь причиной бесплодия, неудачных попыток экстракорпорального оплодотворения (ЭКО), невынашивания беременности (НБ), осложненного течения беременности и родов [1].
Хронический эндометрит — клинико-морфологический синдром, характеризующийся комплексом морфофункциональных изменений эндометрия воспалительного генеза, приводящих к нарушению нормальной циклической трансформации и рецептивности ткани.
Среди пациенток с ХЭ 97,6% составляют женщины репродуктивного периода, что подчеркивает особую значимость данной патологии с точки зрения влияния на репродуктивную функцию [2].
У женщин с бесплодием ХЭ встречается в 12–68% случаев, достигая своего максимума при наличии трубно-перитонеального фактора бесплодия. У больных с неудачными попытками ЭКО и переноса эмбрионов (ПЭ) частота ХЭ возрастает до 60% и более. Наибольшие показатели распространенности ХЭ отмечены у больных с привычным невынашиванием беременности и составляют более 70% [5, 6].
По данным различных авторов, факторами риска развития ХЭ являются все инвазивные вмешательства в полости матки (гистероскопия, выскабливание полости матки, биопсия эндометрия, гистеросальпингография, манипуляции в программах вспомогательных репродуктивных технологий и др.), инфекционно-воспалительные осложнения после беременностей и родов, использование внутриматочных спиралей (ВМС), инфекции влагалища и шейки матки, бактериальный вагиноз, деформации полости матки с нарушением циклического отторжения эндометрия, лучевая терапия в области органов малого таза [1, 7, 8].
В современных условиях эндометрит характеризуется рядом особенностей: изменением этиологической структуры с увеличением значимости вирусной и условно-патогенной флоры, ростом резистентности флоры к фармакотерапии, трансформацией клинической симптоматики в сторону стертых форм и атипичного течения, длительными сроками терапии и высокой ее стоимостью [9]. Современная общепризнанная классификация ХЭ, выстроенная по этиологическому фактору, претерпела в последнее десятилетие значительные изменения в сторону расширения перечня специфических форм заболевания. Существуют вирусные (вирус папилломы человека — ВПЧ, цитомегаловирус, вирус иммунодефицита человека), хламидийные, микоплазменные, грибковые, протозойные и паразитарные специфические эндометриты, отдельно выделен саркоидоз эндометрия [1, 10]. Для идентификации инфекционного агента обязательно проводить тщательное микробиологическое исследование соскоба эндометрия с определением чувствительности флоры к антибактериальным препаратам. В одной трети случаев при гистологически верифицированном ХЭ выявляются стерильные посевы эндометрия, что может свидетельствовать о важной роли условно-патогенной флоры в развитии воспалительного процесса или недостаточной детекции возбудителя, особенно в случае вирусной инвазии [11]. Длительная и часто бессимптомная персистенция инфекционных агентов в эндометрии приводит к выраженным изменениям в структуре ткани, препятствуя нормальной имплантации и плацентации, формируя патологический ответ на беременность, а также вызывает нарушение пролиферации и нормальной циклической трансформации ткани [12]. По различным данным, у больных с бесплодием частота ХЭ составляет в среднем 10% (от 7,8 до 15,4%). Среди женщин с верифицированным ХЭ в 60% случаев диагностируется бесплодие (в 22,1% — первичное бесплодие, в 36,5% — вторичное бесплодие), неудачные попытки ЭКО и переноса эмбрионов в анамнезе отмечены у 40% женщин [4, 12]. Клиническая картина ХЭ в значительной степени отражает глубину структурных и функциональных изменений в ткани эндометрия. Неполноценная циклическая трансформация эндометрия на фоне воспалительного процесса, нарушение процессов десквамации и регенерации функционального слоя эндометрия приводят к появлению основного симптома заболевания — маточных кровотечений (перименструальные, межменструальные). Достаточно постоянными являются жалобы на тянущие боли внизу живота, дисменорею и диспареунию, нередко отмечаются серозные и серозно-гноевидные бели. Среди клинических симптомов особое место занимает бесплодие (преимущественно вторичное), неудачные попытки ЭКО и НБ. Более половины пациенток в анамнезе имеют инвазивные вмешательства в полости матки и на органах малого таза. Часто хронический эндометрит сочетается с хроническим сальпингоофоритом и спаечным процессом в малом тазе. Важно отметить, что использование минимальных критериев для диагностики воспалительных заболеваний органов малого таза (ВЗОМТ), предложенных CDC (Centers for Disease Control and Prevention, США, 1993), информативно в случае с хроническим эндометритом только в 33% [7]. В целом у 35–40% пациенток какие-либо клинические симптомы заболевания отсутствуют [8, 13]. Диагностика ХЭ основана на анализе клинических симптомов, данных анамнеза, эхографической картины [2, 11]. Обязательным этапом диагностики заболевания является морфологическое исследование эндометрия [14].
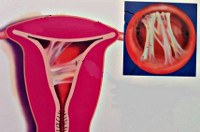
Эхографические критерии ХЭ впервые разработаны профессором В. Н. Демидовым с соавт. (1993 г.). Исследование проводят дважды на 5–7 и 17–21 день менструального цикла. Часто при ХЭ полость матки после менструации расширена до 0,4–0,7 см, в ряде случаев имеется асимметричность расширения полости матки и неровность внутренней поверхности эндометрия. Изменение структуры эндометрия также выражается в возникновении в зоне срединного М-эха участков повышенной эхогенности различной величины и формы. Внутри участков выявляются отдельные зоны неправильной формы и сниженной эхогенности. Другой важный признак — наличие пузырьков газа, иногда с характерным акустическим эффектом «хвоста кометы». В базальном слое эндометрия часто визуализируются четкие гиперэхогенные образования диаметром до 0,1–0,2 см, представляющие собой очаги фиброза, склероза или кальциноза. Довольно редким, но важным признаком эндометрита является асимметрия толщины передней и задней стенок эндометрия. О наличии патологии свидетельствует также истончение М-эха во второй трети менструального цикла менее 0,6 см. У каждой пятой больной отмечается наличие нескольких из перечисленных признаков [15].
В настоящее время для диагностики внутриматочной патологии широко используется гистероскопия [16]. Наиболее частыми признаками воспалительного процесса в эндометрии являются: неравномерная толщина эндометрия — 30% случаев, полиповидные нарастания — 32,2%, неравномерная окраска и гиперемия слизистой оболочки — 23% и 11,8%, точечные кровоизлияния — 9%, очаговая гипертрофия слизистой оболочки — 7%. Трудности гистероскопической интерпретации данных связаны с отсутствием типичных макроскопических признаков хронического эндометрита, с очаговым характером воспалительного процесса и стертыми формами заболевания [17]. По разным данным гистероскопия позволяет по макроскопическим признакам точно идентифицировать хронический эндометрит только в 16–35% случаев [7, 16]. При подозрении на ХЭ гистероскопия важна для исключения всего спектра внутриматочной патологии, но для верификации диагноза во всех случаях необходимо проведение морфологического исследования эндометрия [8].
«Золотым стандартом» диагностики ХЭ является морфологическое исследование эндометрия, которое должно быть обязательным звеном алгоритма обследования [7, 13]. Диагностическое выскабливание слизистой оболочки матки производят в среднюю и позднюю фазу пролиферации, на 7–10 день менструального цикла. В последние годы общепринятыми критериями морфологической диагностики ХЭ являются [1]:
Несмотря на значительное развитие фармакологической основы терапии, лечение ХЭ в настоящее время представляет значительные трудности для клиницистов [4].
Комплексная терапия ХЭ должна быть этиологически и патогенетически обоснованной, поэтапной и базироваться на результатах максимально тщательного обследования [5]. Алгоритм лечения должен учитывать все звенья патогенеза заболевания.
Необходимость использования этиотропных препаратов для элиминирования повреждающего агента или снижение вирусной активности не вызывает сомнения. Принимая во внимание, что почти в 70% случаев ВЗОМТ применение рутинных методов диагностики не позволяет выявить этиологический фактор, эмпирическая антимикробная терапия при ХЭ всегда оправдана и приводит к достоверному уменьшению частоты клинических симптомов. При этом она должна обеспечивать элиминацию широкого спектра возможных патогенных микроорганизмов, включая хламидии, гонококки, трихомонады, грамотрицательные факультативные бактерии, анаэробы, стрептококки и вирусы. Оправдано назначение нескольких курсов этиотропной терапии со сменой групп препаратов [5, 18].
Выбор группы лекарственных препаратов зависит от данных микробиологического исследования содержимого влагалища и полости матки, анамнестических указаний на использование антибактериальных препаратов в течение последнего года, от выраженности клинической симптоматики и обширности воспалительного процесса [16].
Основу базовой антибактериальной терапии должны составлять комбинации фторхинолонов и нитроимидазолов; цефалоспоринов III поколения, макролидов и нитроимидазолов, а также сочетание защищенных пенициллинов (амоксициллин/клавулановая кислота) с макролидами. При наличии вирусной инфекции (чаще вируса простого герпеса) в зависимости от клинической картины применяют современные аналоги нуклеозидов (Ацикловир или Валтрекс), как правило, в длительном режиме — в течение не менее 3–4 месяцев [3, 19].
Одновременно на основании данных иммунного и интерферонового статуса проводится коррекция иммунных нарушений [20].
Второй этап лечения ХЭ направлен на восстановление морфофункционального потенциала ткани и устранение последствий вторичных повреждений: коррекция метаболических нарушений и последствий ишемии, восстановление гемодинамики и активности рецепторного аппарата эндометрия. Данный этап лечения крайне важен, должен быть продуманным и достаточно продолжительным [11].
Метаболическая терапия при ХЭ направлена на усиление тканевого обмена, активацию энергетических процессов в клетках, устранение последствий гипоксии ткани, в том числе угнетение анаэробного гликолиза [4, 12]. С этой целью используются комплексные метаболические препараты, длительность приема которых должна составлять не менее 3–4 недель. Представителем данной группы препаратов является Актовегин, полученный посредством диализа и ультрафильтрации, в состав которого входят низкомолекулярные пептиды и дериваты нуклеиновых кислот. Актовегин активирует клеточный метаболизм путем увеличения транспорта, накопления и усиления внутриклеточной утилизации глюкозы и кислорода, что приводит к ускорению метаболизма аденозинтрифосфата (АТФ) и повышению энергетических ресурсов клетки. Актовегин удобен для приема. Его выпускают и в таблетках, и в растворе для инъекций. Поэтому женщины, которые по каким-либо причинам не могут лечь в стационар или систематически приезжать на прием, принимают его дома по схеме, расписанной врачом. Актовегин таблетки принимают, не разжевывая, перед едой, запивая небольшим количеством жидкости, по 1 таблетке 2 раза в день в течение 30 дней [21]. При введении в форме инфузии к 200–300 мл основного раствора (0,9% раствор хлорида натрия или 5% раствор декстрозы) добавляют 10–20 мл Актовегина, раствор используют по следующей схеме: внутривенно через день в течение не менее двух недель. Скорость введения: около 2 мл/мин [22].
Положительное влияние Актовегина на кровообращение связано с улучшением доставки и утилизации кислорода, увеличением перфузии глюкозы и восстановлением аэробного метаболизма как в периферических тканях, так и в нейрональных структурах. Путем активации фермента супероксиддисмутазы препарат оказывает выраженное антиоксидантное и противоишемическое действие. Актовегин хорошо сочетается с другими лекарственными средствами, что очень удобно для комплексного лечения хронического эндометрита.
Традиционно в комплексной терапии ХЭ применяются физические факторы. Наиболее часто в комплексной терапии ХЭ применяют электроимпульсную терапию, интерференционные токи, переменное магнитное поле низкой частоты, ток надтональной частоты. Задачи физиотерапии при ХЭ заключаются в улучшении гемодинамики органов малого таза, стимуляции функции рецепторов, ускорении процессов регенерации эндометрия, повышении иммунологических свойств [4].
Дискуссионными остаются вопросы о целесообразности использования в комплексном лечении ХЭ циклической гормональной терапии. В настоящее время считается, что при хроническом эндометрите оправдано только дифференцированное назначение гормонотерапии при наличии гипофункции яичников или ановуляции. Потенциал к патологической регенерации ткани, который таит в себе хроническое воспаление, при назначении циклической заместительной гормональной терапии может быть усилен и реализован [3, 8].
Контроль эффективности терапевтических мероприятий должен проводиться не ранее чем через 2 месяца после окончания лечения с учетом эффекта последействия физиотерапии [2, 5]. При этом оценивается динамика клинических симптомов, проводится ультразвуковое исследование матки (допплерометрия сосудов матки) и аспирационная биопсия эндометрия (на 7–10 день менструального цикла) с последующим морфологическим исследованием эндометрия [1, 11].
Литература
А. З. Хашукоева, доктор медицинских наук, профессор
Н. Д. Водяник, кандидат медицинских наук, доцент
С. А. Хлынова, кандидат медицинских наук
Е. А. Цомаева
ГБОУ ВПО РНИМУ им. Н. И. Пирогова Минздравсоцразвития России, Москва