волдырь на ноге что это такое фото
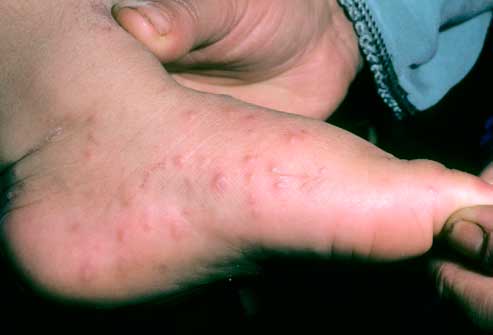
Водяные пузыри на стопах ног, пальцах рук, дисгидротическая экзема.
Причинами появления пузырьков(волдырей) на ногах чаще всего являются инфекции, вирусные заболевания или аллергические реакции. Мелкие водянистые образования на коже в ряде случаев указывают на наличие серьезных заболеваний внутренних органов либо являются проявлением тяжелой формы грибковой болезни. Данные симптомы также свидетельствуют о возможных нарушениях деятельности эндокринной системы, сбоях в работе нервных центров, а также являться следствием поражения кровеносных сосудов.
Водянистые высыпания на стопах ног нередко вызываются внешними факторами. Спровоцировать подобные проблемы может длительное воздействие прямых солнечных лучей, контакт с химическими веществами и ядовитыми растениями. Сыпь в виде пузырьков на нижних конечностях возникает вследствие употребления некоторых лекарственных препаратов. В ряде случаев высыпания носят сезонный характер и связаны с ослаблением защитных сил организма.
Водянистые пузырьки на ногах
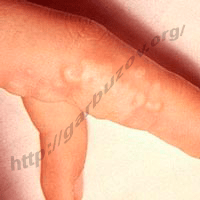
Лечение пузырьков на ногах
Выбор методов терапии зависит от причин возникновения высыпаний. Залогом успешного лечения является незамедлительное обращение к специалисту. Если появились водянистые пузырьки на ногах необходимо прекратить водные процедуры, избегать дополнительного давления на пузырьки и защищать их от повреждений. Лучше всего сделать это с помощью вазелиновой марли. Категорически запрещается вскрывать новообразования и удалять жидкость.
Установить точный диагноз возможно только путем лабораторных исследований кожных соскобов в условиях медицинского учреждения. Ни в коем случае не следует заниматься самолечением с помощью аптечных препаратов и прибегать к рецептам народной медицины, иначе можно значительно усугубить ситуацию — обострить течение процесса и значительно затруднить диагностику. Например, неправильное лечение вирусного заболевания может привести к самым непредсказуемым последствиям.
После прохождения назначенного курса лечения не исключены рецидивные проявления. В подобных случаях не рекомендуется проводить самостоятельное лечение ранее назначенными врачом препаратами. При рецидивах специалисты, как правило, назначают терапию, отличную от первоначального курса. Только строгое выполнение рекомендации и назначений врача гарантирует полное выздоровление.
Появление на руках высыпаний, покраснений, малоприятной водяной сыпи чаще всего оказывается дисгидротической экземой. Как правило, это результат контактирования с различными моющими средствами, химическими растворами, косметическими средствами, реакция на частые стрессовые ситуации.
Эффективны ванночки для рук с некрепким раствором марганцовки, обработка пузырей раствором фукорцина, нанесение мази Нафтадерм в вечернее время, а утром крема Акридерм ГК. При дисгидрозе во время обострений рекомендуется накладывание на ночь окклюзионных повязок с применением лекарственного препарата Элоком.
Появление водянистой сыпи может быть вызвано авитаминозом, который нередко наблюдается весной. Обычно в таких случаях назначаются уколы или прием витаминных препаратов, глюконата кальция.
Пузырьки на пальцах могут быть последствием гепатита. Устранить их помогает применение мази Синафлан, рекомендуется оберегать руки от чрезмерного контакта с водой, сильными загрязнениями. Водяные пузырьки на пальцах рук могут быть следствием неправильного питания, нервных перенапряжений, срывов. Появление вылдырей может быть обусловлено детскими инфекциями (краснуха, корь, ветрянка).
В любом случае все высыпания довольно похожи, поэтому не стоит устанавливать себе диагноз самостоятельно, насколько серьезны причины, определить может только врач-дерматолог. Ведь причиной появления волдырей могут быть также паразитарные болезни, такие как чесотка.
Возможно это экзема. У знакомой экзема была до первых родов (родители ее в Москву, Ленинград к врачам возили — бестолку, родила — как рукой все сняло). А у меня в течение получаса после родов высыпало от кончиков пальцев до плечей. Экзема не заразна. Лечить экзему, только как кожное заболевание бесполезно. Надо пройти полное обследование (в большинстве случаев экзема, это последствия неправильной работы выделительной системы организма (почки, печень и т. д.).
Пузырчатка
Что такое пузырчатка? Симптомы, причины и лечение
Пузырчатка — хроническое аутоиммунное заболевание, характеризующееся возникновением особого вида пузырей на поверхности ранее здоровой кожи и слизистой оболочки. Среди видов пузырчатки можно выделить: вульгарный, вегетирующий, эритематозный и листовидный.
Пузырчатку можно диагностировать в случае выявления акантолитических клеток, которые выявляют во взятом мазке или в составе пузырей в самом эпидермисе (при гистологическом исследовании). Для лечения пузырчатки первым делом применяют глюкокортикостероиды (назначают целый курс приема). Последнее всегда хорошо сочетается с экстракорпоральной гемокоррекцией (плазмофорез, криоафероз, гемосорбция).
Что это такое?
Пузырчатка – тяжёлая болезнь, поражающая кожный покров человека. В результате её прогрессирования на коже и слизистых оболочках формируются патологические пузыри, внутри наполненные экссудатом. Этот процесс начинается из-за расслоения эпителия. Патологические очаги могут сливаться и имеют тенденцию к стремительному росту.
Причины возникновения
Причины развития пузырчатки еще окончательно не изучены. Одной из основных причин возникновения пузырчатки является нарушение аутоиммунных процессов, тем самым для иммунной системы клетки становятся антителами.
Нарушение структуры клеток подпадает под воздействие внешних факторов, а также агрессивных условий окружающей среды. В итоге связь между клетками нарушается, что приводит к образованию пузырей. Процент заболеваемости у людей с наследственной предрасположенностью гораздо выше.
Механизм образования пузырей
Человеческую кожу образно можно описать как водно-пружинный «матрац», покрытый своеобразной «стенкой». В образовании пузырей «матрац» не участвует – страдает только верхний слой, эпидермис.
Состоит эпидермальный пласт из 10-20 клеточных слоев, выглядящих под микроскопом как кирпичики. «Кирпичики» второго слоя эпидермиса связаны друг с другом своеобразными «мостиками». Сверху на «стенке» находятся пластами клетки, уже не совсем похожие на клетки, напоминающие нанесенный крем. Это – чешуйки, корнеоциты, необходимые для защиты от механических, химических и физических повреждений.
Если под воздействием внутренних или внешних причин формируются антитела, от которых разрушаются «мостики»-десмосомы между клетками базального слоя (это называется акантолизом и видно под микроскопом), это – истинная пузырчатка. Если тканевая жидкость проникает между базальным и верхними слоями эпидермиса, не разрушая «мостики», это – пемфигоид. Без деструкции десмосом протекает и вирусная пузырчатка.
Классификация
Разновидности неакантолитической пузырчатки:
Классификация истинной пузырчатки:
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
Симптомы
Учитывая, что специалисты выделили несколько различных типов данной патологии, то и симптомы у каждого из них будут весьма специфическими. Безусловно, существует и ряд общих тенденций и признаков, присущих всем типам заболевания. Сюда можно отнести, например, волнообразное течение патологического процесса.
Периоды обострения чередуются с переходом пузырчатки в более спокойную стадию, когда основные симптомы затихают или же совсем исчезают. Немаловажным фактором для пациента станет и то, что при отсутствии своевременной диагностики и назначения эффективного курса лечения, велик риск развития тяжелых состояний, отягощенных сопутствующими заболеваниями.
Специалисты утверждают, что при данном заболевании может отмечаться как чистая форма патологического процесса, так и смешанные, плавно переходящие одна в другую. Следовательно, симптомы и признаки пузырчатки у конкретного человека могут варьировать и свидетельствовать о наличии нескольких типов болезни.
Как выглядит пузырчатка: фото
На фото ниже показано, как проявляется заболевание у человека.
[spoiler title=’Нажмите для просмотра’ style=’default’ collapse_link=’true’]
Диагностика
Специалисты говорят о том, что поставить верный диагноз можно на основании комплексного обследования пациента, включающего в себя несколько важных этапов:
Только совокупность всех результатов позволяет поставить точный диагноз и назначить эффективный курс лечения, приводящий к выздоровлению пациента.
Лечение вирусной пузырчатки
Лечение вирусной пузырчатки предполагает назначение следующих системных препаратов:
Для наружной обработки поражённых участков кожи могут назначить:
Так как обычно детей с таким диагнозом лечат в стационарных условиях, для усиления терапевтического курса могут проводиться лечебные процедуры, направленные на очистку крови от антител:
Только врач может сказать, чем лечить вирусную пузырчатку, потому что в каждом отдельном случае она может приобретать какие-то особые черты. Что касается других форм пемфигуса, то терапевтический курс для них тоже определяется индивидуально.
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.
[spoiler title=’Смотреть фото’ style=’default’ collapse_link=’true’]
Препараты для лечения пузырчатки
Больному показан прием глюкокортикоидов в высоких дозах. Для этого могут применяться следующие препараты:
При начале регрессирования симптомов дозы этих препаратов постепенно снижают до минимально эффективных. Больным с патологиями органов желудочно-кишечного тракта назначают пролонгированные глюкокортикоиды:
Лечение гормональными средствами может вызывать ряд осложнений, но они не являются причиной для отмены кортикостероидов. Это объясняется тем, то отказ от их приема может приводить к рецидивам и прогрессированию пузырчатки.
Возможные осложнения при лечении:
При резком ухудшении состояния больного на фоне приема кортикостероидов могут рекомендоваться следующие мероприятия:
Параллельно с глюкокортикоидами для увеличения эффективности терапии и возможности снижения доз гормональных средств назначаются цитостатики и иммуносупрессоры.
Для этого могут применяться такие лекарственные средства:
Для профилактики нарушений электролитного баланса больному рекомендуется прием препаратов кальция и калия. А при вторичном инфицировании эрозий – антибиотики или противогрибковые средства.
Окончательная цель медикаментозной терапии направлена на исчезновение высыпаний.
Профилактические меры
Специфических мер, позволяющих предупредить развитие патологии, не существует. Чем выше уровень иммунной защиты, тем меньше шансов для возникновения дерматологических заболеваний.
Меры профилактики пузырчатки новорождённых:
При обнаружении любых высыпаний на коже, образовании гнойничков и волдырей немедленно обращайтесь к дерматологу.
Прогноз
Прогноз при акантолитической пузырчатке условно неблагоприятный. С одной стороны в случае отсутствия эффективного лечения высока вероятность развития осложнений и смертельного исхода.
С другой стороны больные пузырчаткой вынуждены принимать глюкортикостероиды длительно, а иногда и пожизненно, что чревато развитием побочных эффектов. Но поспешный отказ от препаратов приводит к незамедлительному рецидиву болезни. Глюкортикостероиды не устраняют причину болезни, но угнетают патологический процесс и не допускают его прогрессирования.
Лечение дисгидроза
Дисгидроз — это заболевание кожных покровов, преимущественно кистей рук и стоп. Возникает в результате закупорки выводных протоков потовых желез. Характеризуется высыпанием пузырьков различной величины.
Причины данного заболевания до конца не выяснены, но большинство дерматологов утверждают, что это результат аллергических реакций. Во всяком случае, среди больных дисгидрозом очень большой процент пациентов страдающих аллергическими заболеваниями.
Но чаще всего заболевают люди с повышенным потоотделением в жаркое время года, преимущественно после стрессовых состояний.
Дисгидроз подразделяется на три вида, лечение его зависит от степени и глубины поражения.
Если лечение дисгидроза кистей рук было начато поздно, то возможно его осложнение панарицием. Независимо от локализации, заболевание может сопровождаться лимфангитом и лимфаденитом.
Диагностика дисгидроза
Диагноз выставляется в первую очередь по клинической картине, но учитывая тот факт, что существует еще целый ряд заболеваний со сходной симптоматикой, необходимо провести дифференциальную диагностику.
Дифференциальная диагностика. Очень часто при диагнозе «дисгидроз стоп» лечение не дает никаких результатов. Это означает, что в действительности заболевание является микозом. Такая путаница происходит потому что при обширных поражениях грибковой инфекцией, появляются дисгидротические высыпания. В этих случаях у пациентов обнаруживается повышенная потливость стоп и межпальцевых промежутков, онихомикоз, утолщение подошвенной кожи и наличие трещин. Также обязательно надо дифференцировать с псориатическим поражением подошв и ладоней и буллезным импетиго.
Лечение дисгидроза
Не существует определенной схемы лечения для всех форм заболевания. Так, например, при дисгидрозе стоп лечение обязательно должно включать применение антибиотиков (противогрибковые препараты), сам курс лечения несколько отличается от назначений при дисгидрозе других частей тела. Основные группы препаратов, используемые при лечении данной патологии, следующие:
Особенности течения буллезного пемфигоида у лиц пожилого возраста
Рассмотрены патогенез и клиническая картина буллезного пемфигоида. Отмечено выраженное своеобразие течения этого дерматоза у пожилых пациентов. Приведены подходы к терапии данного заболевания.
Буллезный пемфигоид (БП), или неакантолитическая пузырчатка, парапемфигус, — заболевание, которое ранее описывалось как доброкачественный хронический пемфигус, старческий пемфигус, юношеский пемфигус, старческий герпетиформный дерматит.
БП (собственно неакантолитическая пузырчатка) представляет собой своеобразную форму пузырного заболевания, отличающегося от истинной пузырчатки клиническими, гистологическими и иммунологическими особенностями, но прежде всего отсутствием акантолиза.
Болеют чаще всего лица пожилого возраста (средний возраст составляет 65 ± 5 лет), хотя описаны случаи возникновения заболевания у молодых лиц.
Клиническая картина БП характеризуется появлением на неизмененной коже или эритематозном фоне пузырей с серозным или серозно-геморрагическим содержимым. «Излюбленной» локализацией сыпи являются конечности, туловище, пахово-бедренные складки. Высыпания чаще бывают генерализованными, иногда локализованными.
Термин «буллезный пемфигоид», предложенный W. F. Lever, в настоящее время принят большинством отечественных и зарубежных авторов [1].
Общепризнанной считается ассоциация БП и злокачественных новообразований внутренних органов [2]. Однако многие исследователи [3] не подтвердили закономерности этой связи.
Несомненным представляется аутоиммунный характер заболевания, что подтверждается дефицитом интерлейкина-2 в крови у этих больных, установленным A. A. Razzaque и соавт. в 1984 г., и о чем свидетельствуют течение БП и его клиническая симптоматика.
При аутоиммунных буллезных дерматозах иммунная система вырабатывает аутоантитела к структурным белкам кожи, обеспечивающим межклеточную адгезию кератиноцитов и сцепление эпидермиса с дермой.
Для гистологического подтверждения любого буллезного дерматоза требуется эксцизионная биопсия мелкого пузыря или инцизионная — более крупного. Биоптат должен включать достаточный фрагмент здоровой кожи, чтобы покрышка пузыря осталась целой. Для прямого иммунофлюоресцентного исследования берут биоптат внешне неизмененной кожи у края пузыря или элемента, предшествуюшего образованию пузыря (эритема, волдыря), так как в пузырях иммуноглобулины разрушаются вследствие воспалительного процесса, и иммунофлюоресцентное исследование дает отрицательный результат. Положительный результат прямого иммунофлюоресцентного исследования подтверждает диагноз аутоиммунного буллезного дерматоза даже при нетипичной гистологической картине. Отрицательный результат при характерной гистологической картине требует повторения прямого иммунофлюоресцентного исследования.
БП входит в группу хронических буллезных дерматозов с субэпидермальными пузырями и аутоантителами к структурным белкам гемидесмосом. Впервые аутоантитела к базальной мембране при БП были выделены R. E. Jordon и соавт. в 1967 г.
Связывание провоцирующих аутоантител, активация комплимента и, возможно, выброс интерлейкина-8 кератиноцитами вызывает миграцию лейкоцитов к базальной мембране. Активация лейкоцитов и выброс протеаз приводит к расщеплению светлой пластинки.
Лекарственная терапия как пусковой фактор для БП менее характерна, чем для обыкновенной пузырчатки.
Предполагают провоцирующую роль диуретиков и гипотензивных средств, но их пожилым людям назначают достаточно часто.
Более обоснована провоцирующая роль ультрафиолетового и ионизирующего излучения, а также ПУВА-терапии.
Клиническая картина БП разнообразна и зависит от типа заболевания. Почти всегда наблюдается зуд. В начальной фазе элементы высыпаний представляют собой волдыри, эритематозные папулы и экзематозные очаги. Они остаются такими от нескольких недель до нескольких месяцев, пока в какой-то момент не начинается образование пузырей. «Излюбленная» локализация: шея, подмышечные и паховые области, верхняя часть внутренней поверхности бедер, живот. Большие, напряженные, как правило, неровные пузыри развиваются на месте волдырей или на неизмененной коже. На ранней стадии они напоминают элементы многоформной эритемы. Пузыри достигают нескольких сантиметров в диаметре и имеют причудливую форму. Содержимое их серозное, иногда кровянистое. Покрышки пузырей очень прочные. При их разрыве образуются эрозии, которые покрываются кровянистыми корками. Заживление эрозий начинается с краев. Изредка пузыри локализуются на волосистой части головы. Прямой симптом Никольского отрицательный, непрямой (расширение пузыря при надавливании на него) положительный, но это для БП не специфично.
БП иногда прогрессирует как паранеопластический процесс. Однако БП встречается в основном в пожилом возрасте, когда заболеваемость злокачественными образованиями высока. Описано сочетание БП с другими заболеваниями, но они настолько редки, что обследование для их выявления не оправдано.
Течение БП легче, чем обыкновенной пузырчатки. Системная кортикостероидная терапия требует меньших доз. Общепринятой считается начальная доза преднизолона — 0,5 мг/кг в сутки. В отсутствии свежих высыпаний на протяжении недели и при заживлении 80% прежнюю дозу снижают на 20% каждые 14 дней, пока не появляются свежие высыпания.
Прогноз при БП зависит от состояния здоровья. До введения в практику кортикостероидов спонтанное выздоровление возникало в 30% случаев.
У пожилых больных прогностически неблагоприятны необходимость системной кортикостероидной терапии и гипоальбуминемия.
Диагностика БП основывается на клинических особенностях дерматоза, характеризуется развитием напряженных пузырей с плотной покрышкой (прежде всего у лиц пожилого возраста), быстрой эпителизацией эрозий без тенденции к периферическому росту, отрицательным симптомом Никольского и отсутствием акантолитических клеток в мазках-отпечатках. Диагностическое значение имеют также результаты гистологических исследований, позволяющие обнаружить подэпидермальное расположение пузырей. При биопсии кожи обнаруживают субэпидермальные пузыри, а при прямой реакции иммунофлюоресценции (РИФ) линейные отложения IgG (редко — IgA) и компоненты комплемента С3 в дермоэпидермальном соединении. Пемфигоидный антиген локализуется в пределах гемидесмосом, но нет доказательств, что антитела являются прямопатогенными, они могут играть роль в активации комплемента, что в дальнейшем вызывает местное воспаление [4]. Более чем у 75% пациентов имеются циркулирующие антитела к базальной мембране, но их титр не отражает активность заболевания [4].
Наше наблюдение за больными БП свидетельствует о выраженном своеобразии течения этого дерматоза у пожилых лиц в настоящее время.
Материалы и методы исследования
На протяжении года мы наблюдали 19 больных БП мужчин 64–79 лет. Все больные предъявляли жалобы на выраженный приступообразный зуд. У всех пациентов заболевание возникло недавно, за 2–3 месяца до поступления в стационар. Обращает на себя внимание, что у 15 из 19 больных высыпания «не строго» укладывались в обычную клиническую картину БП. Высыпания были распространенными, многочисленными, располагались повсюду, кроме кожи ладоней и подошв. Превалировали эритематозно-отечные пятнистые розовато-бурые очаги, формирующие причудливые гирляндовидные и дугообразные, кольцевидные фигуры с тенденцией к периферическому росту. У 5 больных на протяжении приблизительно недели иных высыпаний не было, но в последующем стали появляться единичные пузыри или мелкие пузырьки, линейно располагающиеся на отечно-эритематозном фоне. У 10 больных с самого начала постоянно возникали тонкостенные пузыри различной величины от вишни до грецкого ореха, с прозрачным содержимым, быстро вскрывающиеся. У 4 больных отмечалась типичная картина БП с крупными пузырями. Слизистая полости рта была интактна (рис. 1).
При обследовании у 10 из 19 больных (53%) БП в пузырной жидкости превалировали эозинофилы (от 32% до 58%), а у остальных — преобладали нейтрофилы. Одному больному с эритематозно-отечными фигурными образованиями была сделана биопсия с проведением прямой иммунофлюоресцентной реакции и был диагностирован БП (линейное расположение под базальной мембраной IgG с С3-компонентом комплемента).
Результаты и их обсуждение
.jpg)
У 11 наших пациентов (58%) в возрасте 71–79 лет генерализованные высыпания чрезвычайно напоминали буллезную форму многоформной экссудативной эритемы (МЭЭ) (рис. 1). При этом крупные напряженные пузыри одинаково часто формировались как на отечно-эритематозном основании, так и на неизмененной коже, в то время как при классическом БП пузыри чаще возникают на неизмененой коже, а при МЭЭ — на фоне отечной гиперемии.
Обращает на себя внимание разнообразие клинической симптоматики у 7 из 11 вышеописываемых больных БП (наличие волдырей, везикулезных элементов), создающее определенное сходство данного варианта БП с буллезной токсидермией.
.jpg)
У 2 больных БП (возраст 64–75 лет) имеющиеся высыпания были схожи с наблюдающимися при центробежной эритеме Дарье с формированием розово-отечных кольцевидных элементов с приподнимающимся плотноватым окаймлением и регулярным появлением в центре уртикарно-буллезных высыпаний (рис. 3).
У всех больных за время нахождения в стационаре был осуществлен расширенный онкопоиск, и онкопатология не была выявлена ни в одном случае.
Выводы
Таким образом, наши наблюдения свидетельствуют об увеличении числа больных БП, значительном разнообразии клинической симптоматики БП у лиц пожилого возраста, о чаще, чем раньше, встречающемся варианте БП по типу многоформной экссудативной эритемы или центробежной эритемы Дарье.
Наш опыт показывает, что причинные факторы БП у пожилых лиц не обязательно связаны с онкопатологией. Весьма вероятно, что своеобразие клинической картины, описанной выше, может быть связано с какими-либо токсическими факторами, вызванными неблагоприятной экологической обстановкой, употреблением в пищу недоброкачественных продуктов, пищевых добавок, самолечением по поводу различных терапевтических недугов.
Литература
И. Б. Трофимова*, доктор медицинских наук, профессор
М. М. Резникова**
З. А. Фаттяхетдинова**, кандидат медицинских наук
А. Ю. Путинцев**, 1
Е. В. Денисова**
Д. Р. Мильдзихова**
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ,
** ГБУЗ ГКБ № 14 им. В. Г. Короленко, Москва


.jpg)