воды с меконием что значит
Околоплодные воды
В образовании и обмене околоплодных вод принимают активное участие все структуры единой системы «мать — плацента — плод».
Околоплодные воды: состав и функции
Материнский организм: амнион (клетки, выстилающие плодную оболочку).
Плод (почки плода в последние сроки беременности вырабатывают в сутки в среднем 600—800 мл мочи, которая выделяется в амниотическую полость, в то время как за 1 час в среднем плод заглатывает 20 мл вод; кожа плода до 24 недель беременности также участвует в обменных процессах вод, всасывая некоторое их количество, пока не происходит ее ороговение, после чего кожа становится непроницаемой для амниотической жидкости).
Состав околоплодных вод в течение беременности меняется. Если на ранних сроках амниотическая жидкость по своему химическому составу похожа на плазму (жидкую часть крови) матери, то уже к концу беременности в большом количестве содержит мочу плода. В околоплодных водах содержатся кислород, углекислый газ, электролиты, присутствующие в крови матери и плода, белки, липиды, углеводы, ферменты, гормоны, витамины, биологически активные вещества, фосфолипиды, факторы свертывания крови, эпителиальные клетки, слущенные с кожи плода, пушковые волосы, секреты сальных желез плода, капельки жира и т.д. Концентрация того или иного компонента околоплодных вод зависит от срока беременности.
Объем амниотической жидкости увеличивается к концу беременности, достигая максимального значения в 38 недель, затем, ближе к родам, он может несколько уменьшиться. В норме в 37—38 недель беременности объем околоплодных вод составляет 1000—1500 мл, притом что в 10 недель он был всего 30 мл, а в 18 недель — приблизительно 400 мл. При переношенной беременности отмечается уменьшение количества околоплодных вод, при различных патологиях беременности может происходить изменение объема как в сторону увеличения, так и в сторону уменьшения.
Плодный пузырь способствует раскрытию шейки матки в родах, играя роль гидравлического клина в первый период родов (в период раскрытия шейки матки). Он также защищает плод от инфицирования, являясь физиологическим барьером на пути распространения инфекции, которая может попасть в полость матки из влагалища и шейки матки.
Методы диагностики
Для диагностики течения беременности большое значение имеют количество, цвет, прозрачность околоплодных вод, их гормональный, биохимический, клеточный состав и т.д.
В арсенале врачей имеются различные методы диагностики:
Большое внимание при УЗИ уделяется количеству околоплодных вод, так как выявлена зависимость между этим параметром и патологией беременности: переношенной беременностью, гестозом (он проявляется повышением артериального давления, отеками, наличием белка в моче), гипоксией плода (состоянием кислородного голода плода в утробе матери). Количество вод оценивается по размерам свободных участков околоплодных вод. При УЗИ можно также оценить гомогенность (однородность) околоплодных вод. Наличие взвеси в водах чаще всего свидетельствует об инфицировании.
Это пункция (прокол) плодного пузыря, целью которой является взятие околоплодных вод для диагностических исследований: биохимического, гормонального, иммунологического, цитологического, чтобы иметь представление о состоянии плода и определиться с дальнейшим ведением беременности.
Амниоцентез делается под ультразвуковым контролем, через переднюю брюшную стенку или передний либо задний свод влагалища: место пункции выбирается исходя из расположения плаценты.
В норме околоплодные воды изливаются в первом периоде родов (до полного раскрытия шейки матки, но не раньше раскрытия шейки на 4 см). На высоте одной из схваток пузырь становится напряженным и разрывается. В результате изливаются передние воды, которые находятся между головкой плода и оболочками плодного пузыря. «Родился в рубашке», — говорят про детей, которые родились с целым плодным пузырем.
В современных условиях, если женщина рожает не дома, а в стационаре, такое очень редко встречается (исключение составляют стремительные роды), так как если раскрытие шейки матки полное, а пузырь еще цел, то акушеры сами вскрывают его: при рождении «в рубашке» плодные оболочки перекрывают доступ кислорода к плоду. Излитие вод до начала родовой деятельности считают дородовым или преждевременным, а если воды излились при регулярных схватках, но при недостаточном раскрытии шейки матки, говорят о раннем излитии вод. В этих случаях необходимо следить за длительностью безводного периода: она не должна превышать 12 часов, так как при длительном безводном промежутке увеличивается вероятность инфицирования плодных оболочек, матки, плода. Поэтому в случае излития околоплодных вод дома женщине необходимо немедленно ехать в родильный дом. При дородовом излитии околоплодных вод обычно создается глюкозо-витамино-гормональный фон; для этого внутривенно и внутримышечно вводят глюкозу, витамины, гормоны, подготавливающие родовые пути. Если схватки не начинаются, проводится родовозбуждение лекарственными препаратами внутривенно с помощью капельницы. В случае неэффективности такой терапии проводят операцию кесарева сечения.
Если подтекание околоплодных вод подтверждается, а схваток нет, врач решает вопрос о дальнейшем ведении беременности в зависимости от ее срока. До 34 недель акушеры делают все возможное для продления беременности, так как легкие плода незрелые и после родов у новорожденного могут обнаружиться дыхательные расстройства. Женщина находится под постоянным наблюдением (измеряется температура тела, проводится исследование содержания лейкоцитов в крови, клинический анализ крови, УЗИ, КТГ — исследование сердечной деятельности плода, исследование выделений из половых путей на инфекции), будущей маме назначается строгий постельный режим в стационарных условиях, при необходимости — антибактериальная терапия, препараты, ускоряющие созревание легких плода.
Если же нет условий для продления беременности, для профилактики и лечения дыхательных расстройств у новорожденных применяется сурфактант. При отсутствии признаков инфицирования и достаточном количестве вод в плодном пузыре по УЗИ, беременность можно продлевать до 34 недель. Если же в результате исследования обнаруживается, что матка плотно охватывает плод, а воды отсутствуют, ждать больше 2 недель нельзя даже при отсутствии признаков инфицирования. При сроке в 34 недели и больше при подтекании вод женщину готовят к предстоящим родам. Таким образом, околоплодные воды не только являются средой обитания малыша, но и помогают диагностировать различные проблемы в течении беременности.
Воды с меконием что значит
Охрана здоровья матери и ребенка остается приоритетным направлением здравоохранения во всем мире. Одним из основных демографических показателей, который наиболее наглядно отражает уровень развития государства и происходящие в нём экономические и социальные изменения, является младенческая смертность. В развитых странах показатель перинатальной смертности варьирует от 5 до 10 %. В России данный показатель в 2014 г. составил 8,81 ‰, при этом удельный вес мертворождений достигал 6,02 ‰ [1]. В структуре причин перинатальной смертности лидирующие позиции занимают внутриутробная гипоксия и асфиксия новорожденного – 84,9 % [2, 3]. Косвенным маркером гипоксии плода ряд исследователей считает патологическое окрашивание околоплодных вод, что при осложнениях родового акта негативно отражается на показателях перинатальной заболеваемости и смертности 6. Появление мекония в околоплодных водах некоторые авторы связывают с расслаблением анального сфинктера, в результате спазма сосудов брыжейки и перистальтики кишечника плода в условиях его гипоксии [7]. Кроме того, имеются данные о возможном пассаже мекония даже при нормальном состоянии плода в ответ на сдавление сосудов пуповины и активизацию вагусной реакции [4]. Согласно данным отечественной и зарубежной литературы, частота мекониального окрашивания околоплодных вод (МООВ) находится в пределах от 4,5 % до 20 % и в среднем составляет 10 % от родов при головном предлежании плода на фоне оптимальной акушерской тактики [4, 8, 9]. В настоящее время для определения акушерской тактики используется классификация различных вариантов и оттенков патологического окрашивания околоплодных вод (от жидких зеленоватых до густых зеленых и желто-коричневых). Разработаны алгоритмы действий при МООВ, с целью профилактики интранатальной асфиксии [4]. Однако, несмотря на существующие рекомендации, наиболее грозным осложнением при МООВ остается «синдром аспирации мекония», который может стать причиной летального исхода у 4–19 % новорожденных [6, 8-11].
Цель исследования: изучить причины и перинатальные исходы при родах, осложнившихся МООВ.
Материал и методы исследования. Работа выполнена на базе перинатального центра ГУЗ «Саратовская городская клиническая больница № 8». Проведён ретроспективный анализ 86 историй родов. Основную группу составили пациентки, чьи роды осложнились отхождением МООВ (n=46), группу сравнения – 40 беременных без патологического окрашивания околоплодных вод. Обследование беременных проводилось согласно приказу № 572н. Для оценки функционального состояния плода проводили ультразвуковое исследование (УЗИ) с допплерометрией, кардиотокографическое исследование (КТГ), определение лактата в крови из предлежащей головки плода в течение родового акта. Статистическая обработка данных проведена с использованием пакета прикладных программ Statgraphics (Statistical Graphics System), разработанного фирмой «STSC Inc.».
Результаты исследования. Женщинам в обеих группах предстояли срочные одноплодные роды. Возраст пациенток колебался от 18 лет до 41 года, при этом средний возраст в основной группе и группе сравнения не имел значимых различий. Общая характеристика беременных представлена в таблице.
Изучение анамнеза в основной группе показало высокую частоту сопутствующей соматической патологии: заболевания органов дыхания (хронический фарингит и тонзиллит) выявлялись в 2,6 раза чаще при МООВ по отношению к параметру группы сравнения, хронический пиелонефрит – в 4,4 раза чаще, заболевания желудочно-кишечного тракта – в 2,2 раза, эндокринопатии – в 9 раз, ожирение – в 6 раз, а хроническая артериальная гипертензия прослежена только в основной группе (23,9 %). По имеющимся литературным источникам, сочетание беременности с экстрагенитальной патологией увеличивает риск развития плацентарной дисфункции и гипоксии плода, что может повлиять на изменение характера околоплодной среды [12].
Общая характеристика групп обследованных женщин
Медицинские интернет-конференции
Языки
Анализ исходов родоразрешений при мекониальных околоплодных водах
Бебешко О.И., Янишина Е.В
Частота окрашивания околоплодных вод меконием колеблется от 4,5 до 20%, и является маркёром хронической гипоксии плода (ХГП) и фетоплацентарной недостаточности (ФПН). По данным литературы ФПН развивается в 30,6% наблюдений, оказывая влияние на состояние плода и здоровье новорожденного.
Цель исследования: Изучить особенности течения и исходов родов, осложнённых мекониальной окраской околоплодных вод. Материалы и методы. Проведён ретроспективный анализ 68 историй родов (по данным МУЗ ПЦ г.Энгельс за 6 месяцев 2012 г). Во всех случаях предстояли срочные одноплодные роды при наличии мекония в околоплодных водах. Основную группу составили пациентки, родоразрешенные через естественные родовые пути 67,6% (n=46), в группе сравнения – родоразрешение проведено оперативным путем 32,4 % (n=22). Результаты исследования. Первые роды предстояли 42 беременным (61,7%), повторные – 26 (38,3%). Изучение анамнеза показало высокий процент соматической патологии: заболевания сердечно-сосудистой системы составили 23,5% (n=16), желудочно-кишечного тракта 23,5% (n=16), почек 8,8% (n=6), эндокринопатии 45,5% (n=31), ожирение – 45,5% (n=31). Акушерско-гинекологический анамнез отягощён у 57,3% (n=39). Осложнениями беременности являлись: угроза ее прерывания (58,8% n=40), токсикоз (23,5% n=16), преэклампсия 16,2% (n= 11). ОРВИ перенесли 64,7% беременных (n=44). Анемия диагностирована в 47% наблюдений (n=32), кольпит – 36,7% (n=25), ФПН 73,5% (n=50), ХГП 82,3% (n=56). В основной группе масса новорождённых составила 2000-4000 грамм, оценка по шкале Апгар – 5-8 баллов. Синдром аспирации околоплодных вод имел место у 13,1% новорожденных (n=6), вследствие чего развилась аспирационная пневмония. Церебральная ишемия 1-2 степени выявлена у 17,4% (n=8). В группе сравнения показаниями к кесареву сечению явились: клинически узкий таз (13,6% n=3), неправильные вставления головки плода (18,2%; n=4), аномалии родовой деятельности (18,2% n=4), наличие рубца на матке (18,2% n=4), тазовое предлежание (9,1%; n=2), при удовлетворительном состоянии плода по фетомониторингу. В 5 случаях (22,7%) операция выполнена в связи с острым дистресс-синдромом плода. Масса новорожденных составила 2500-4400 грамм, оценка по Апгар 6-9 баллов. Необходимо отметить, что более низкая оценка новорожденных отмечена при экстренном родоразрешении при острой гипоксии плода и только у этих детей диагностирована церебральная ишемия (22,7%).
Заключение. При мекониальных околоплодных водах возможно успешное завершение родов консервативным путем при неосложненном течении родового акта. Однако своевременное оперативное родоразрешение в данной ситуации позволит значительно улучшить исходы родов и снизить частоту перинатальных осложнений.
Воды с меконием что значит
Важной целью акушерства является прогнозирование и профилактика перинатальных осложнений во время беременности и родов. Появление мекония в околоплодных водах свидетельствует, по мнению ряда авторов, о внутриутробном страдании плода (Шалина Р.И. и соавт., 1999; Тищенко Е.Н., 2000; Nalhatan L. et al., 1994). Меконий представляет собой зелено-черную вязкую субстанцию, заполняющую толстый кишечник плода. Установлено, что частицы мекония размером 5-30 мкм представляют собой разновидность глюкопротеина, содержащего сиаломукополисахарид. Предполагают, что гипоксия плода вызывает спазм сосудов брыжейки, ведущей к перистальтике кишечника, расслаблению анального сфинктера и появлению мекония. Имеются данные о возможном пассаже мекония даже при нормальном состоянии плода в ответ на сдавление сосудов пуповины и активизацию вагусной реакции. Частота окрашивания околоплодных вод меконием колеблется от 4,5 до 20 % (Абрамченко В.В., 1997). По мнению отечественных и зарубежных авторов, мекониальная окраска околоплодных вод является маркёром хронической внутриутробной гипоксии плода и фетоплацентарной недостаточности (ФПН), которая развивается в 30,6 % наблюдений, оказывая влияние на состояние плода и здоровье новорожденного (Кулаков В.И., Серов В.Н., 2005; Naeye R.L., 1995). Мнение современных акушеров-гинекологов в решение этой проблемы разноречивы. Одни считают, что при выявлении мекониального окрашивания вод необходимо экстренное оперативное родоразрешение, другие не исключают возможность родоразрешения через естественные родовые пути.
Цель: Изучить особенности исходов родов, осложнённых мекониальной окраской околоплодных вод, при оперативном и естественном родоразрешении.
Материалы и методы. Проведён ретроспективный анализ 68 историй родов. Во всех случаях предстояли срочные одноплодные роды при наличии мекония в околоплодных водах. Основную группу составили пациентки, родоразрешенные через естественные родовые пути 67,6 % (n=46), группу сравнения – женщины, родоразрешенные оперативным путем 32,4 % (n=22).
Результаты исследования. Возраст пациенток колебался от 18 до 43 лет. Первые роды предстояли 42 беременным (61,7 %), повторные – 26 (38,3 %). Детальное изучение анамнеза показало высокий процент соматической патологии: заболевания сердечно-сосудистой системы были выявлены у 23,5 % беременных (n=16), желудочно-кишечного тракта – 23,5 % (n=16), мочевыделительной системы – 8,8 % (n=6), эндокринопатии – 45,5 % (n=31), ожирение – 45,5 % (n=31). Вредные привычки (курение) отмечены у 26 женщин (38,2 %). Акушерско-гинекологический анамнез был отягощён абортами и воспалительными заболеваниями половых органов у 57,3 % пациенток (n=39). Частыми осложнениями настоящей беременности являлись: угроза прерывания на различных сроках гестации (58,8 %; n=40), токсикоз (23,5 %; n=16), преэклампсия 16,2 % (n= 11). ОРВИ перенесли 64,7 % беременных (n=44). Анемия диагностирована в 47 % наблюдений (n=32), кольпит – в 36,7 % (n=25), фетоплацентарная недостаточность – в 73,5 % (n=50), нарушения маточно-плацентарного кровотока I-II степени – в 41,7 % (n=28), хроническая гипоксия плода – в 82,3 % (n=56).
В основной группе масса новорождённых находилась в пределах от 2000 до 4000 г, оценка при рождении по шкале Апгар составила 5-8 баллов. Синдром аспирации околоплодных вод имел место у 13,1 % новорожденных (n=6), вследствие чего развилась аспирационная пневмония. Церебральная ишемия 1-2 степени выявлена у 17,4 % (n=8).
В группе сравнения показаниями к оперативному родоразрешению явились: клинически узкий таз (13,6 %; n=3), неправильные вставления головки плода (18,2 %; n=4), аномалии родовой деятельности (18,2 %; n=4), наличие рубца на матке (18,2 %; n=4), тазовое предлежание (9,1 %; n=2), при удовлетворительном состоянии плода. В 5 случаях (22,7 %) операция выполнена в связи с развившимся острым дистрессом плода. Масса новорожденных в этой группе варьировала от 2500 до 4400 г, оценка по шкале Апгар 6-9 баллов. Необходимо отметить, что более низкая оценка новорожденных отмечена при экстренном родоразрешении по поводу острой гипоксии плода. У этих детей констатирована церебральная ишемия 1-2 степени (22,7 %). Оперативное родоразрешение в остальных случаях позволило предотвратить развитие аспирационного синдрома у новорожденных группы сравнения.
Таким образом, результаты нашего исследования показали, что при мекониальной окраске околоплодных вод частота оперативного родоразрешения составляет 32,4 %. При неосложненном течении родового акта и выявлении мекония в околоплодных водах, возможно, успешное завершение родов через естественные родовые пути. В то же время своевременное оперативное родоразрешение в данной ситуации значительно улучшает исходы родов и снижает частоту перинатальных осложнений.
Синдром аспирации мекония
Синдром аспирации мекония – состояние острой дыхательной недостаточности вследствие внутриутробного попадания в легкие ребенка мекониальных масс с закупоркой просвета бронхов. Характерен синюшный оттенок кожи с рождения, тяжелое шумное дыхание с западением уступчивых мест груди. Состояние расценивается как тяжелое. Синдром аспирации мекония диагностируется на основании внешних признаков дыхательной недостаточности, физикального осмотра и рентгенографической картины. Лечение комплексное, направлено на механическое очищение бронхиального дерева, усиленную оксигенацию и борьбу с инфекционными осложнениями.
Общие сведения
Синдром аспирации мекония – поражение легких новорожденного с высокой вероятностью летального исхода. Смертность достигает 10%, связана с массивной аспирацией мекониальных масс и развитием септического состояния. Частицы первородного кала определяются в амниотической жидкости у 5-20% рожениц, однако заболевание возникает не всегда. Синдром аспирации мекония встречается с частотой около 2-4%. Обычно развивается у доношенных и переношенных детей, у недоношенных встречается реже в связи с особенностями нервной системы, практически исключающими пассаж мекония в околоплодные воды. Является одной из важнейших проблем современной педиатрии в связи с многофакторностью развития и трудностями терапии. В частности, нередко необходимо длительное нахождение ребенка на ИВЛ, что может служить дополнительной причиной развития резистентных к лечению пневмоний.
Причины синдрома аспирации мекония
Хотя этиология состояния продолжает изучаться, большинство исследователей склоняются к гипоксической природе синдрома аспирации мекония. Недостаток кислорода, который возник внутриутробно или в процессе родов, рефлекторно повышает тонус парасимпатической нервной системы. Одновременно происходит централизация кровоснабжения, то есть перераспределение крови с преимущественной циркуляцией в жизненно важных органах (сердце, легкие, мозг) в ущерб всем остальным органам и системам, в том числе кишечнику. Эти два фактора в сумме приводят к гипоксии сосудов брыжейки и рефлекторному расслаблению гладкой мускулатуры кишечника. Как следствие, происходит пассаж первородного кала в околоплодные воды с дальнейшим попаданием в легкие.
Существует большое количество возможных причин гипоксии. Чаще всего дефицит поступления кислорода связан с патологией плаценты, поскольку именно плацентарный кровоток является источником кислорода во внутриутробном периоде развития. Как правило, речь идет о хронической фетоплацентарной недостаточности, обусловленной соматическими заболеваниями матери (в частности, сахарным диабетом и артериальной гипертензией), патологией сосудов плаценты и т. д. Второй вариант – это патологии пуповины или механическое сдавление дыхательных путей (обвитие), что также запускает описанные выше механизмы, приводящие к появлению мекония в околоплодных водах. Определенную роль играет большой вес плода и малое количество амниотической жидкости.
Симптомы и диагностика синдрома аспирации мекония
Синдром аспирации мекония может развиваться с первых минут жизни или спустя несколько часов и даже дней после периода мнимого благополучия. Во многом это зависит от того, как долго малыш испытывал гипоксию, находясь в утробе матери. При раннем появлении симптомов ребенок начинает испытывать трудности с дыханием сразу после рождения. Малыш тяжело и шумно дышит, заметно западение надключичных ямок, межреберных промежутков и других уступчивых мест грудной клетки. Внешне ребенок цианотичный, беспокойный, в тяжелых случаях нервная система, наоборот, угнетена, и пациент выглядит заторможенным. При отсроченном начале синдрома аспирации мекония наблюдаются те же симптомы, но время их возникновения приходится на более поздний период.
Первичная диагностика возможна еще в процессе планового обследования во время беременности. Кардиотокография плода отчетливо показывает затруднение дыхания малыша, в подобных случаях необходимо дальнейшее обследование и поиск причин гипоксии, в частности – анализ амниотической жидкости для выявления в ней частиц мекония. Возможно решение вопроса о досрочном родоразрешении. В процессе интранатальной диагностики синдрома аспирации мекония обращает на себя внимание зеленоватый цвет околоплодных вод, иногда частицы мекония удается визуализировать. Также часто наблюдается зеленоватый цвет ногтей, кожи и пуповины малыша, что, как правило, свидетельствует в пользу длительной внутриутробной гипоксии и тяжелого течения синдрома аспирации мекония.
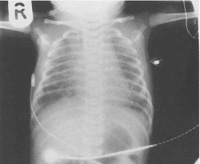
Аускультативно педиатр прослушивает разнокалиберные хрипы, при перкуссии легких участки приглушения чередуются с участками с коробочным звуком. Данные физикального осмотра подтверждаются рентгенографически. На снимке определяются участки ателектаза (спадания альвеол) и эмфиземы (патологического расширения дистальных отделов легких). Такая картина является следствием механической закупорки частицами мекония просвета мелких бронхов, а также вторичного воспалительного процесса, обусловленного токсичностью мекониальных масс. В тяжелых случаях на рентгенограмме обнаруживается так называемая «снежная буря», когда почти вся поверхность альвеол спадается, и остается множество эмфизематозно расширенных участков, неспособных обеспечить циркуляцию воздуха.
Лечение синдрома аспирации мекония
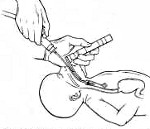
Если синдром аспирации мекония диагностируется еще до родов, то уже в процессе родоразрешения, когда рождается головка, необходимо произвести отсасывание специальным катетером Де Ли. Одна только эта манипуляция, выполненная как можно раньше, позволяет частично освободить верхние дыхательные пути и значительно улучшить оксигенацию. После рождения пациентам с синдромом аспирации мекония проводится лаваж (введение физиологического раствора в трахею с последующим отсасыванием до чистого отделяемого). При наличии выраженной дыхательной недостаточности показано подключение новорожденного к системе ИВЛ.
Важно учитывать, что к моменту подключения ИВЛ легкие должны быть очищены, поскольку в противном случае возможно продвижение оставшихся частиц мекония в дистальные отделы с последующим усугублением дыхательной недостаточности. С целью более быстрого расправления участков ателектаза назначается сурфактант, иногда – оксид азота. Обязательно применение антибиотиков, поскольку частым осложнением синдрома аспирации мекония является аспирационная пневмония. В наиболее тяжелых случаях выполняется экстракорпоральная мембранная оксигенация. Все манипуляции проводятся в отделении реанимации.
Прогноз и профилактика синдрома аспирации мекония
Основным фактором, провоцирующим развитие синдрома аспирации мекония, является внутриутробная гипоксия, поэтому все профилактические мероприятия проводятся в период беременности. Необходима своевременная диагностика и лечение фетоплацентарной недостаточности и соматических заболеваний матери. Стоит избегать перенашивания, которое также повышает риск синдрома аспирации мекония. Прогноз заболевания неблагоприятный. Летальность составляет 10%, выжившие дети в дальнейшем часто имеют хронические легочные патологии. Возможно отставание в развитии вследствие длительной гипоксии.