водочные примочки что это такое
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
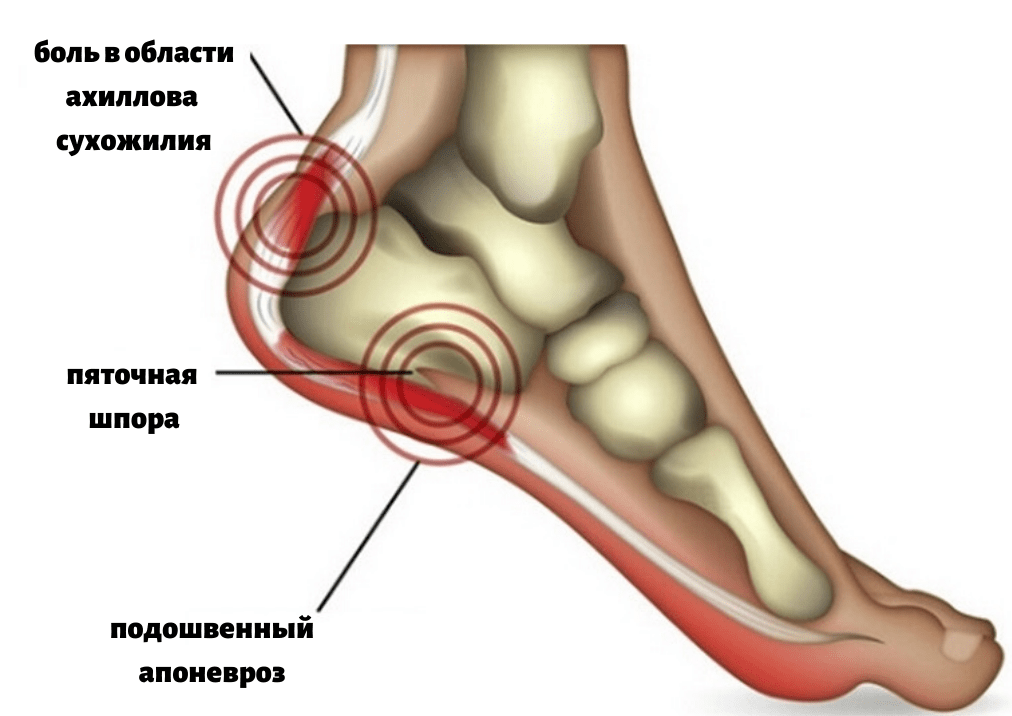
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
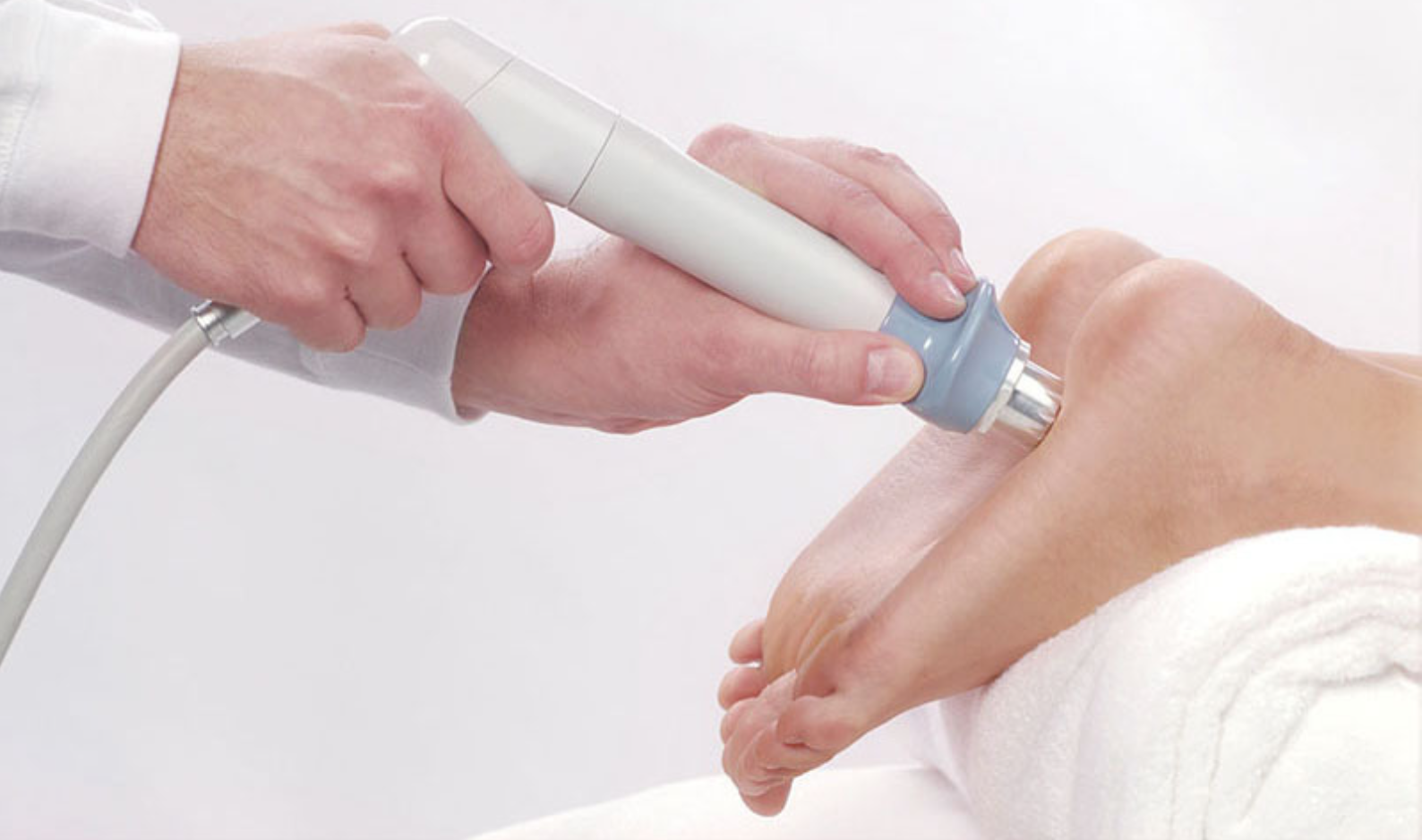
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
Как избавиться от синяка за три дня
Кровеносные сосуды в коже и подкожной клетчатке тонкие и легко повреждаются при ушибе, сильном давлении или по другой причине. Вытекшая кровь пропитывает окружающие ткани и образуется гематома, или в по-простому синяк. Он будет постепенно изменять оттенок, цвести, и исчезнет самостоятельно через неделю или немного больше. Но, если действовать оперативно, можно избавиться от травмы за три дня.
Способы избавления от синяков
Чтобы в месте ушиба быстро уменьшить отек, необходимо использовать средства, вызывающие спазм сосудов. С этим хорошо справляется охлаждение при помощи льда, но подойдет и замороженный кусок мяса, обернутый в пленку и тонкое полотенце. Его нужно приложить к месту травмы на 20 минут. После охлаждения лед убирают, но процедуру можно повторить через 15-20 минут. Постоянно держать холод возле места ушиба опасно, можно вызвать еще большее повреждение.
Убрать отек помогают домашние средства. Для этого можно применять:
Народные средства против синяков можно применять на раннем этапе, сразу после ушиба. Считаются эффективными смесь кашицы из чеснока и уксуса, эфирное масло лаванды, которым нужно мазать место травмы. Но нужно соблюдать осторожность, дома без помощи врача лечат небольшие синяки.
Чем мазать синяк
Чтобы лечение при ушибе было эффективным, необходимо учитывать время, которое прошло после травмы. Формирование гематомы проходит несколько стадий. Сразу после повреждения используют средства, которые снимают отек. В домашних условиях на раннем этапе можно применять народные средства, но после этого приобрести аптечные препараты.
В первые сутки можно мазать ушиб мазью или гелем, содержащими гепарин. Он помогает уменьшить опухоль, увеличив скорость кровотока. Гепарин хорошо всасывается через кожу, разжижает кровь и не дает сформироваться гематоме. Поэтому лечение ушиба пойдет быстро.
Но при использовании гепарина нужно помнить, что в первый час-два после ушиба его использовать не рекомендуется. Он может усилить кровотечение в месте повреждения и вызвать увеличение гематомы.
Если ушиб мягких тканей сопровождается болью, ее можно уменьшить при помощи нестероидных противовоспалительных средств. Быстро снимают неприятные ощущения гель или мазь, которые содержат диклофенак, ибупрофен или пироксикам. Ими можно мазать место удара через несколько часов.
Через сутки эти средства для лечения синяков уже неэффективны. Кровь пропитывает ткани, сворачивается, ее клетки разрушаются. Поэтому ушиб становится синего цвета за счет белка гемоглобина. С этого момента начинается его распад и цветение гематомы. Она сама не сможет пройти за короткое время, пока весь гемоглобин не разрушится до билирубина.
Необходимы средства, которые рассасывают синяки за счет разогрева тканей и увеличения в них кровотока. В домашних условиях без рецепта врача можно применять крема или мази с диметилсульфоксидом. Это вещество получают из жгучего перца, поэтому оно обладает разогревающим действием. Небольшие ушибы после его использования проходят за 2-3 дня.
Как быстро убрать синяк на лице
Синяк под глазом появляется значительно быстрее, чем в других частях тела. Если быстро не принять меры, рассасывание ушиба растянется надолго. Причина в расположении сосудов и рыхлой подкожной клетчатке, которая окружает глаза. Она легко пропитывается кровью и отекает.
Первая помощь после повреждения – приложить холод на лицо. Из народных способов борьбы необходимо использовать безопасные, которые не будут раздражать слизистую глаз. Поэтому кашица из лука, уксуса или чеснока не подойдет. Но можно применять:
Также проводят лечение аптечными средствами с гепарином, диклофенаком и ибупрофеном. На лице синяки можно мазать гелем с троксевазином. Он уменьшает отек, боль, снимает воспаление, повышает тонус капилляров и снижает их ломкость. Троксевазин помогает быстро убрать образовавшиеся синяки, укрепить мелкие сосуды. Его рекомендуется использовать 2-3 раза в день.
Если синяк большой и не хочет рассасываться, можно попробовать спрятать его при помощи косметических средств. Женщины наносят на дефект на лице специальный цветной корректор, который перекрывает синий оттенок, после этого кожу выравнивают тональным кремом и припудривают.
Как быстро убрать синяки на ногах
Скорая помощь от ушиба на ноге – холодный компресс. Его можно сделать, намочив ткань в воде, смешанной с уксусом или спиртом. За счет быстрого испарения с поверхности кожи, они снимают опухоль или не дают ей образоваться.
Чтобы не пришлось ждать заживления гематомы, нужно лечь и приподнять ногу выше уровня сердца. Это ускорит отток крови от конечности и не даст ей опухнуть. Мазь с гепарином, обезболивающими средствами и троксевазином так же эффективно рассасывают ушиб.
Существуют аппаратные способы, которые помогают заживить синяки. В косметологических клиниках их вылечивают при помощи лазера. Облучение опухоли вызывает разогрев тканей и ускоряет распад гемоглобина. За один раз можно удалить небольшую гематому, но крупная только поменяет цвет. Недостаток такого лечения – высокая стоимость.
Лекарственные средства от синяков
Большие травмы сопровождаются сильной болью, которую тяжело снимают местные средства. Поэтому скоро после повреждения можно принимать внутрь обезболивающие средства на основе:
Они помогают пройти боли, уменьшают отек и воспаление.
Иногда гематомы появляются из-за повышенной ломкости сосудов, поэтому против них необходимо применять средства для укрепления капилляров. Помогают в этом рибоксин и комплексы, содержащие витамин С и аскорутин.
Тяжело проходит удаление синюшности под глазами, не связанной с травмой. Она появляется при патологиях почек или из-за близкого расположения сосудов под кожей. В этом случае необходимо устранять причину, делать перед сном охлаждающие компрессы или применять специальные патчи.
В каких случаях нужен врач
Гематомы на теле не всегда безобидны, в некоторых случаях самолечение опасно и нужна помощь врача. Лечиться самостоятельно не рекомендуется при:
Повышение температуры тела, гнойные или сукровичные выделения из места ушиба – показатели присоединения инфекции. Заживить такую гематому самостоятельно нельзя. В тяжелых случаях может потребоваться очищение раны хирургическим путем.
Синяки на ногах часто появляются при патологиях вен. Поможет в этом случае лечение у флеболога. Но если синие отметины появляются после незначительного воздействия на кожу, от небольшого касания, можно заподозрить тяжелые заболевания крови, при которых требуется наблюдение у гематолога или терапевта.
Ковалева Надежда Владимировна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Чем лечить шишки от уколов на ягодицах
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает заведующая отделением амбулаторной хирургии одной из медицинских клиник Москвы. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Шишки» на ягодицах после укола бывают нескольких видов. «Первый вариант — это инфильтрат, то есть местная реакция, которая характеризуется ответом тканей в месте инъекции — отеком, — объясняет врач-хирург, аспирант ФУВ кафедры хирургии, отделения хирургической эндокринологии ГБУЗ МО МОНИКИ им. М. Ф. Владимирского. — Второй вариант — гематома. Она появляется от кровоизлияния поврежденного сосуда после инъекции, к сожалению, заранее спрогнозировать это невозможно».
Третий вариант (и самый опасный) — это абсцесс. «Абсцессы — очень болезненные образования с гнойным содержимым и яркой клинической картиной, лечат их только хирургическим путем», — добавляет доктор.
По сути, «шишки» — это местная реакция организма на прокол и введение лекарства внутримышечно. Если их не лечить, инфильтраты могут стать абсцессами, что представляет серьезную угрозу для здоровья. «В большинстве случаев у относительно здоровых людей они проходят в течении недели, но бывают и исключения», — замечает врач.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при „свежих“ инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое „свежий“ инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает специалист.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит доктор.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует врач-терапевт.
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
Шишки после уколов на ягодицах: когда бить тревогу
Если инъекция сделана правильно и у вас нет аллергии на препарат, скорее всего, отека на ягодицах не будет. «Человек может испытывать легкий дискомфорт после укола, который проходит в течение нескольких минут — после интенсивной ходьбы, приседаний», — предупреждает Булат Юнусов.
Но, если после инъекций у вас возникли некоторые из следующих симптомов, следует обратиться к врачу:
Не откладывайте визит к врачу, поскольку это может иметь серьезные последствия для здоровья.
Как правильно сделать компресс из водки или спирта
Компресс на основе спирта или водки – это отличное согревающее средство, которое помогает при многих заболеваниях. Целебные свойства спиртовой повязки известны давно, она применяется при простуде, суставных патологиях, ушибах, растяжениях и т. д.
Это популярное народное средство, которое используют в составе комплексной терапии. Однако далеко не все люди знают о том, как правильно сделать спиртовой или водочный компрессы, ведь алгоритм действий при разных заболеваниях немного отличается.
Как правильно делать спиртовой компресс
Правильно делать водочный и полуспиртовой компресс просто, для этого не нужно медицинское образование, но человек должен соблюдать определенные правила. Соблюдая меры предосторожности, он сможет избежать ожогов, чрезмерного перегревания и получит максимальный терапевтический эффект от процедуры.
Чтобы правильно сделать спиртовой или водочный компресс нужно подготовить следующие материалы и компоненты:
Перед наложением повязки нужно подготовиться, чтобы предотвратить повреждение кожи на участке воздействия. Алгоритм действий при наложении согревающего компресса:
Компресс рекомендуется накладывать вечером или на ночь, после его снятия больной должен отдыхать в тепле.
На следующий день лучше поберечься и не выходит на улицу. Правильно сделать компресс из водки практически так же, только для взрослых жидкость используют в чистом виде, а для детей разводят водой (1:1).
Правила выполнения компресса
Чтобы компресс на спиртовой основе оказывал пользу, его надо делать по определенным правилам.
В домашних условиях лучше использовать 40-градусный продукт.
Структура заготовки выглядит следующим образом:
Один слой, который будет нижним, должен быть выполнен из хлопчатобумажной ткани либо льна: ее надо смочить водкой и хорошенько отжать.
Второй слой, который будет средним, состоит из полиэтилена или специальной бумаги для компрессов, которую называют вощеной.
Верхний слой состоит из теплой шерстяной ткани.
Средний слой должен быть на пару сантиметров шире нижнего, чтобы последний не остывал быстро. А верхний, в свою очередь, тоже должен быть на пару сантиметров шире среднего. «В случае если больной при наложении компресса чувствует озноб, значит, нижний слой недостаточно прикрыт верхними», — говорит Елена Дронова. Также, отмечает физиотерапевт, если такую терапию используют у человека с чувствительной кожей, предварительно надо смазать место приложения компресса маслом или детским кремом. «Для детей действуют свои правила — водку стоит разбавить вполовину водой, чтобы снизить крепость», — советует врач. Сверху компресс следует зафиксировать бинтами, но не пережимать, чтобы не нарушить кровообращение.
Зарядка, растирания и специи. Что поможет согреться в непогоду?
В каких случаях можно применять согревающую повязку
Перед применением спиртового и водочного компресса следует разобраться, в каких случаях его можно применять. Показания к наложению компресса со спиртом или водкой:
Однако водочные и спиртовые компрессы категорически запрещено применять при остром воспалительном процессе (особенно гнойном), который сопровождается покраснением кожи, отечностью, болью, местном или общем повышении температуры. В таких случаях перед проведением процедуры лучше посоветоваться с врачом.
Сколько держать компресс
Разный вид процедуры требует определённого времени. Время действия горячей повязки на водной основе не велико. Его следует менять через 10–15 минут.
Время процедуры на спиртовой основе самое большое, но оно не должно превышать 12 часов. При любом виде, как только высыхает первый слой – процедуру можно считать законченной.
Спиртовые повязки рекомендуется держать не менее 6 часов, поэтому их предпочтительнее делать на ночь. Нужно хорошо закрепить все слои повязки, тогда она не спадёт и не нарушится её лечебный эффект слоёв.
Как правильно делать лечебный компресс. Виды компресса.
Холодные компрессы.
Холодный, или охлаждающий, компресс (примочка) эффективен при ушибах, кровотечениях, переломах и растяжениях. Это самый безопасный из компрессов. Противопоказанием к его использованию является только пневмония. Такие компрессы рекомендованы при носовых кровотечениях, мигрени и функциональных болях в области сердца. Их часто применяют для предотвращения повышения артериального давления у пожилых людей при проведении тепловых процедур (например, ванн).
Действие такого компресса заключается в сужении сосудов и замедлении трофических процессов в организме. Благодаря способности снижать чувствительность нервных окончаний он может использоваться и в качестве обезболивающего средства.
Холодный компресс прикладывают местно для торможения острых воспалительных процессов, уменьшения отека и снижения болевых ощущений. Его также используют при неврастении (с постепенным понижением температуры воды на межлопаточную область и голень) и повышенной температуре тела.
Для проведения данной процедуры потребуется чистое полотенце (кусок марли, сложенной в несколько слоев, или большой моток ваты). Его смачивают в холодной воде или лекарственном средстве (например, отваре растений), отжимают и прикладывают к больному месту. После нагревания компресса его снова окунают в холодную жидкость и опять кладут на воспаленный участок тела. Обычно процедуру повторяют каждые 2–4 минуты, пока не наступит облегчение.
Вместо холодной воды можно использовать лед (воду, замороженную в плотном полиэтиленовом пакете) или чистый снег. В этом случае между повторяющимися процедурами нужно делать перерыв в 10–15 минут. Такие компрессы не рекомендуется применять детям.
Горячие компрессы.
Такой компресс используют в качестве рассасывающего средства для местных воспалений. Процедуру проводят при почечной, печеночной или кишечной колике, мигрени со спазмом мозговых сосудов, приступах стенокардии, бронхиальной астме, болях в суставах и спазмах мышц нижних конечностей. Горячие компрессы эффективны и при травмах, но в этом случае приступать к ним нужно не сразу, а лишь на 2-е сутки.
Данная процедура активизирует обменные процессы, устраняет спазм сосудов, усиливает местный кровоток и расслабляет мускулатуру, что приводит к выраженному обезболивающему эффекту.
Для проведения процедуры потребуется марлевая салфетка или другая натуральная ткань, хорошо впитывающая воду. Ее смачивают в воде, нагретой до 60–70° C, слегка отжимают и прикладывают к больному месту. Чтобы сохранить тепло, сверху кладут клеенку или полиэтиленовую пленку, затем вату, а поверх нее – шерстяную материю, одеяло или грелку. Менять компресс необходимо каждые 10–15 минут.
Усилить воздействие такой процедуры можно с помощью лекарственных препаратов или природных средств (отваров, настоев и т. д.).
Горячие компрессы противопоказаны при гнойных заболеваниях кожи и кровотечениях. Кроме того, их нельзя проводить при повышенной температуре тела и высоком кровяном давлении, а также при наличии воспалительных процессов в брюшной полости.
Согревающие компрессы.
Эти компрессы приводят к продолжительному расширению поверхностных и глубоких кровеносных сосудов, а также к приливу крови к очагу воспаления, в результате чего он рассасывается, а болевые ощущения исчезают.
Согревающие компрессы применяют при некоторых воспалениях, ангине, простудных заболеваниях, инфильтратах после инъекций, миозитах, шейном остеохондрозе, поясничном радикулите, ревматизме, подагре, артрозах, артритах, последствиях травм суставов, связок и костей. Эти процедуры также полезны при лечении воспалений уха, зева, гортани, трахеи и бронхов.
Так как согревающий компресс обладает сильным терапевтическим эффектом, перед его использованием необходимо обязательно проконсультироваться с врачом. Дело в том, что в некоторых случаях такая процедура может привести к обострению заболевания.
Для этого компресса потребуется марля или другая ткань (хлопчатобумажная, льняная), сложенная в 3–5 слоев. Ее окунают в воду либо целебный раствор комнатной температуры, слегка отжимают и прикладывают к больному месту. Компресс должен примерно на 2 см выходить за края проблемной зоны.
Сверху помещают компрессную бумагу, которая должна быть на 3–4 см больше ткани, и слой ваты. Затем этот участок тела накрывают шерстяной тканью и фиксируют бинтом, шарфом или теплым платком.
Как правильно делать лечебный компресс
Действие согревающего компресса заключается в формировании среды с повышенной влажностью и температурой под компрессной бумагой (условия парной бани). Очень важно, чтобы каждый последующий слой перекрывал предыдущий, в таком случае влага не будет испаряться раньше времени.
Если после начала процедуры появился озноб, значит, согревающий компресс сделан плохо, его надо снять и наложить правильно. Когда вата или компрессная бумага прикрывают смоченную марлю не полностью или же все было слабо зафиксировано, в пространство между компрессом и кожей начинает попадать воздух. В таком случае испарение влаги будет вызывать не согревание, а охлаждение.
Согревающий компресс, в отличие от грелки, использует не внешнее, и внутреннее тепло, которое накапливается в ходе процедуры в тканях тела. Его действие заключается в улучшении кровоснабжении клеток и ускорении обменных процессов.
В итоге целебное вещество из компресса проникает через открывшиеся поры кожи в более глубокие ткани. Уменьшается отек, затихает воспаление, расслабляются болезненно сокращенные мышцы.
Проверить правильность наложения компресса просто: достаточно подсунуть палец под повязку и определить влажность внутреннего слоя. Процедура проведена хорошо, если через 2 часа внутренний слой не высох, а остался влажным. После удаления компресса кожу нужно ополоснуть теплой водой и насухо промокнуть махровым полотенцем, а затем укутать.
Нельзя использовать одну и ту же ткань при повторной процедуре, так как в ней накапливаются токсичные вещества, выделившиеся из кожи. Прежде чем сделать новый компресс, материю нужно обязательно выстирать.
Если компресс проводится для лечения трофических язв или незаживающих ран, компрессную бумагу в нем использовать нельзя. При расширении вен нижних конечностей применяют компрессы с отварами ромашки, шалфея и полевого хвоща; при аллергиях – отвары калины, череды и чистотела.
Длительность одной процедуры и температура компресса зависят от используемого лечебного вещества. Воздействие может продолжаться от 2 до 8 часов (но не более 12 часов). Компресс можно поставить на ночь. Курс лечения обычно составляет 5–20 процедур. При необходимости согревающий компресс можно делать 2 раза в день, однако в этом случае перерыв должен быть не меньше 2 часов во избежание раздражения кожи.
Менять лечебные повязки рекомендуется утром и вечером. В том случае, если после согревающего компресса появились высыпания на коже, ее нужно смазать детским кремом или обработать детской присыпкой. От дальнейших процедур с использованием лекарственного средства, вызвавшего аллергическую реакцию, необходимо отказаться.
Если для согревающего компресса применяется водка (спирт), нужно иметь в виду, что она быстро испаряется. Из-за этого нужно чаще менять повязки. Нельзя прибегать к таким процедурам часто, так как они раздражают кожу.
Согревающий компресс противопоказан при дерматитах и гнойничковых заболеваниях кожи и подкожной клетчатки (фурункулы, карбункулы, рожистое воспаление). Не следует использовать его при экземе, псориазе, нейродермите, лишаях, кровотечениях любого вида, повреждениях кожи, гнойном отите, бронхите, плеврите и опухолях.
От согревающего компресса нужно также отказаться при повышенной температуре тела и аллергических высыпаниях на коже. Такая процедура не рекомендуется людям, страдающим сердечно-сосудистыми заболеваниями II–III степени с явлениями сердечной недостаточности, а также при атеросклерозе с поражением сосудов головного мозга и свежих тромбозах (тромбофлебите, варикозном расширении вен).
Лекарственные компрессы.
Для лекарственных компрессов могут использоваться самые разные ингредиенты, в том числе водка, спирт, одеколон, слабый уксусный раствор, масляные экстракты, отвары трав, сок и кашица из ягод или овощей (картофель, капуста и т. д.).
При шейном радикулите, ревматизме, остеохондрозе, подагре и травмах хороший эффект оказывают компрессы со спиртом, который разводят водой в соотношении 1: 3, или с водкой, разбавленной водой в пропорции 1: 1. Ткань, смоченная спиртом, не должна контактировать с внешней средой, чтобы не происходило испарения из-под компресса. На спиртовую прокладку кладут компрессную бумагу, а сверху накрывают теплой тканью.
Компрессы с масляными экстрактами называют активированными. Для них используют натуральные растительные масла, например облепиховое, шиповниковое, можжевеловое, персиковое, оливковое. Такие компрессы хорошо помогают при заболеваниях суставов (радикулите, подагре) и последствиях суставных травм. Их также можно использовать при кожных болезнях (язвах, ожогах, долго незаживающих ранах и т. д.).
Хорошего лечебного эффекта можно достичь, используя в компрессах лекарственные растения (листья вишни или брусники, ягоды малины, можжевельника). Растительные отвары и настои чаще всего применяются для примочек.
Компрессы на крупные суставы верхних и нижних конечностей Компресс на крупные суставы рук и ног накладывается по следующей схеме. Приготовить кусок теплой шерстяной ткани такого размера, чтобы им можно было дважды обернуть сустав. Расстелить материю на табурете или стуле, сверху положить компрессную бумагу.
Смочить марлю или другую хлопчатобумажную ткань водой либо подготовленным лекарственным средством, слегка отжать и положить на компрессную бумагу. Аккуратно обернуть больной сустав подготовленным трехслойным компрессом и оставить на положенное время.
Как правильно делать лечебный компресс
Компрессы на мелкие суставы.
Такие компрессы накладывают путем бинтования. Затем на стопы нужно надеть теплые носки, а на кисти рук – шерстяные перчатки. Методом бинтования выполняются и компрессы на область лица и головы. Компрессы для спины
Такой компресс проводится для облегчения болей в спине и позвоночнике, а также используется при застоях крови и лихорадочном жаре.
Сложенный в несколько раз кусок хлопчатобумажной ткани длиной от I шейного позвонка до копчика кладут на шерстяное одеяло. На него нужно лечь спиной, завернув края материи на бока. Затем следует прикрыться теплым стеганым одеялом так, чтобы воздух не попадал на компресс. Держать компресс нужно в течение 45 минут. При необходимости процедуру можно повторить.
Противопоказания к применению
В некоторых случаях спиртовой или водочный компресс принесет больше вреда, чем пользы. Особую опасность компресс представляет при жаре, так как он еще больше повышает температуру. Накладывать компресс со спиртом или водкой запрещено в таких случаях:
В вышеописанных случаях лучше отказаться от проведения процедуры. Но в любом случае если вы сомневаетесь, то посоветуйтесь с врачом.
Нюансы использования для детей

Концентрация действующих веществ для детских компрессов должна быть вдвое ниже
Чтобы компресс из спирта или водки не причинил вреда детскому организму, важно соблюдать следующие правила:
Многие врачи спорят о возрасте назначения водочных компрессов. Одни останавливаются на показателе в 6 лет, другие – в 10-12. Родителям следует ориентироваться на советы педиатра, который знает о состоянии здоровья малыша. При любых хронических патологиях нужно отказаться от процедуры.
Как сделать компресс из спирта на шею
Как правило, повязку со спиртом на горло используют при ангине, при которой припухают миндалины, возникает боль и ухудшается общее самочувствие. В таком случае компресс ускоряет выздоровление и снижает выраженность неприятных симптомов.
Однако использовать спиртовой компресс на шею можно на ранних этапах недуга. При развитии гнойного процесса тепловая процедура провоцирует распространение болезнетворных микробов по всему организму вместе с кровью.
Самостоятельно выявить гнойную ангину не получится, поэтому нужно сначала обследоваться у врача. Тогда, если специалист одобрит процедуру, можно накладывать согревающую повязку.
Компресс можно накладывать только на боковые части шеи, не затрагивая центральную область (зона щитовидной железы). Держать спиртовой компресс – от 5 до 7 часов. Лучше проводить процедуру перед сном. Чтобы облегчить состояние достаточно накладывать повязку на протяжении 4 – 6 дней.
Чтобы снизить агрессивное влияние спирта на кожу, смешайте его с тертой сырой картошкой (1:1).
Потом массу накладывают на первый слой, а далее действуют по плану, описанному выше. Для лечения горла можно использовать камфорный спирт. Процедуру проводят также, как и со спиртом или водкой, однако время воздействия уменьшается до 3 часов.
Польза и механизм действия

Спиртовой компресс обладает разогревающим действием
Спиртовой компресс – это согревающая примочка, которая широко используется при заболеваниях горла и позвоночника. Среди положительных свойств:
Показаниями к компрессам на шею служат ангина, ларингит, потеря голоса из-за перенапряжения связок, лимфаденит. Рекомендуют компрессы при затяжных ОРВИ, обострении тонзиллита, гриппе.
Согревающая повязка на грудь
При кашле водочный или спиртовой компресс на грудь накладывают на грудную клетку или спину (область легких). Противопоказание – острый бронхит.
Перед процедурой нужно измерить температуру, так как при жаре ее проводить запрещено.
Перед наложением водочного или спиртового компресса на грудь при кашле следует посоветоваться с врачом. Если специалист разрешил проводить процедуру, то действуйте по такому плану:
Через 2 – 3 часа снимите повязку и смойте остатки лечебной смеси. Лечение длится 3 суток.
Эффективность и побочные действия
Если использовать компресс из водки на шею строго по показаниям и алгоритму, он не причинит вреда организму. Многие пациенты отмечают положительное влияние рецептов, а также быстрое восстановление после их применения. Однако могут возникнуть побочные реакции:
Дети больше подвержены проявлению побочных реакций, поэтому применять спиртовые компрессы нужно с максимальной осторожностью.
Компресс из водки – быстродействующее средство, которое эффективно справляется с самыми разными болезнями. Его используют для снятия болей при остеохондрозе и для подавления воспалительного процесса при гриппе или ангине.
Спиртовой компресс при ушибе и растяжении
При ушибах или надрыве связок разрываются капилляры, появляются гематомы, отечность, боль. Первые дни на поврежденное место прикладывают охлаждающие примочки. А через 2 – 3 суток можно делать спиртовой или водочный компресс на ногу, руку, колено или другой поврежденный участок, согревающая повязка ускоряет кровообращение и заживление поврежденных тканей.
При ушибах и растяжении не рекомендуется использовать водный раствор спирта, лучше сделать настойку на основе водки.
Для ее создания измельчите по 20 г таволги, толокнянки, василька, спорыша, грыжника, хвоща, а также по 30 г березовых почек, сухих стручков фасоли, кукурузные рыльца. Все компоненты перемешайте, залейте 500 мл качественной водки, оставьте состав на 3 суток. Потом профильтруйте жидкость и используйте по назначению.
Настойка на основе водки и трав помогает снять воспаление, убивает патогенные микроорганизмы, купирует боль.
Чтобы избавиться от боли при ушибах и растяжении, подогрейте состав (до 55 — 60°), смочите в нем марлю, приложите на поврежденное место, накройте пленкой или бумагой, а сверху зафиксируйте плотной тканью. Меняйте повязку через каждые 15 минут.
Когда назначают
Спектр применения водочных растворов и компрессов для наружного применения достаточно широк. Так, нередко ее рекомендуют использовать при:

Тянем-потянем! Какие компрессы помогут при растяжении Подробнее
Прогревание уха при отите
При воспалении уха водочный или спиртовой компресс применяют на начальных этапах развития болезни, при этом неважно, где локализуется очаг инфекции. Если процедуру провести своевременно, то человеку удастся затормозить развитие отита, и обойтись без антибактериальных средств и капель для ушей.
Если вы почувствовали легкий дискомфорт в ухе, а накануне переохладились, то нужно применять согревающий компресс.
Он поможет уничтожить патогенные микроорганизмы и остановить воспалительный процесс. Использовать согревающую повязку строго запрещено при гнойном процессе, так как под воздействием тепла инфекция будет быстро распространятся.
Прогревание уха при отите компрессом из водки или спирта происходит следующим образом:
Накладывайте повязку на ухо перед отходом ко сну каждый день, пока не наступит выздоровление.
Компресс на ухо
Согревающий повязка на ухо помогает снять болевые ощущения при отите. Детям такие повязки делают часто.
Процедура совершенно не отличается от постановки обычного компресса за исключением того, что, в первом и втором слое будущей повязки необходимо сделать прорезь для ушной раковины. Последний слой необходимо предварительно согреть.
Компрессы при заболеваниях суставов
Патологии костных соединений и позвоночника сопровождаются сильной болью, часто обостряются. Компресс на основе спирта или водки поможет купировать интенсивный болевой синдром, воспалительный процесс, уничтожить болезнетворные микробы. При регулярных процедурах пациент ощущает облегчение.
При некоторых суставных патологиях согревающие повязки запрещено применять, поэтому перед сеансом проконсультируйтесь с доктором.
Водочный или спиртовой компресс можно применять при бурсите (воспаление суставной сумки), артрозе, подагре и т. д. Тогда повязку накладывают на поврежденные конечности или пальцы.
При выраженной боли спиртовой компресс дополняют мазью Вишневского. Этим средством обрабатывают кожу над воспаленным костным соединением перед наложением спиртовой повязки. Далее действуют по обычному плану.
Процедуру проводят перед сном, можно оставить компресс на всю ночь. Утром обычно уменьшается отечность, боль, улучшается двигательная активность. О длительности применения согревающей повязки проконсультирует врач.
Разновидности согревающих примочек

Сделать согревающий компресс на шею можно с добавлением дополнительных ингредиентов. Также распространены примочки без водки и спирта – с травами на основе воды. Самые популярные вариации:
Согревающие компрессы без водки и спирта менее эффективны. Однако они могут использоваться для детей до 10 лет и беременных женщин.
Выбирать рецепт следует вместе с доктором. Самостоятельное определение дополнительных ингредиентов может привести к аллергической реакции и другим неблагоприятным последствиям.
Ошибки при проведении процедуры
Большинство людей, сами того не понимая нарушают правила процедуры, что чревато раздражением кожи, ожогами, отсутствием лечебного эффекта и ухудшением общего самочувствия. Чтобы этого не произошло, нужно изучить распространенные ошибки, которые допускают пациенты во время проведения наложения спиртового и водочного компресса:
Самая главная ошибка – применять спиртовой компресс без консультации врача. Человек не может самостоятельно установить точный диагноз, поэтому риск осложнений высокий.
Врачи положительно относятся к водочному компрессу, как к дополнительному методу комплексной терапии. Однако проводить процедуру можно только после консультации специалиста. Человек должен помнить о противопоказания, и соблюдать правила наложения согревающей повязки. Только в таком случае она принесет только пользу и быстрое выздоровление.
Применение холодного компресса
Холодный компресс – это не что иное, как влажные примочки.
В результате действия примочки происходит местное охлаждение, и как следствие, спазм кровеносных сосудов кожи и прилегающих к этому участку внутренних органов. Воспалительный процесс и травматический отёк тканей ограничивается, а кровотечение уменьшается.
Влажные холодные примочки – это первая помощь в первые часы при ушибах, носовых, геморроидальных кровотечениях и повышенной температуре тела.
Выполнять процедуру довольно просто. Нужно свернуть в несколько раз кусок мягкой натуральной ткани, смочить холодной водой и наложить на соответствующий участок тела: переносицу, лоб, ушибленную часть тела.
Единственный недостаток у холодной примочки только один: она быстро приобретает температуру тела. Поэтому холодные примочки нужно менять очень часто, буквально через каждые две — три минуты.