во что может перерасти аллергия
Может ли ребенок «перерасти» пищевую аллергию?
Пищевая аллергия чаще всего является первым проявлением аллергии у ребенка, и проблема эта наиболее актуальна в раннем возрасте. Однако, с аллергической реакции на пищу — казалось бы, не очень значимой патологии — может начаться так называемый «атопический марш» — когда ребенок развивает одну за другой аллергические болезни (атопический дерматит, аллергический ринит, астма). Поэтому очевидно, что проблема эта заслуживает серьезного отношения. То, как будет развиваться заболевание, зависит от многих факторов, к которым относятся и наследственная предрасположенность к аллергическим заболеваниям и влияние факторов окружающей среды, в том числе и питания. Однако очень важным фактором является ранняя диагностика и адекватное лечение первых проявлений аллергии и подбор диеты, что в большинстве случаев позволяют улучшить прогноз формирования толерантности или, как минимум, добиться легкого течения проявлений пищевой аллергии.
Тем не менее, все еще жив такой миф: «с ранними кожными проявлениями аллергии ничего делать не надо, пищевую аллергию ребенок «перерастет»»
Возможно, когда-то так было. Возможно, в случаях легкого течения пищевой аллергии иногда это происходит и сейчас. Мы таких детей не видим, поскольку к нам чаще приходят дети с уже запущенными состояниями. И к сожалению, нам приходится наблюдать ошибки врачей и родителей ребенка на ранних этапах формирования патологии и видеть, как простые случаи превращаются в сложные из-за неправильной тактики при этой изначально простой патологии. К сожалению, факты говорят не о том, что дети «перерастают» ранние проявления пищевой аллергии, а об обратном – отмечается увеличение частоты именно тяжелых, плохо поддающихся лечению форм пищевой аллергии, множественной пищевой аллергии на целый ряд разных продуктов.
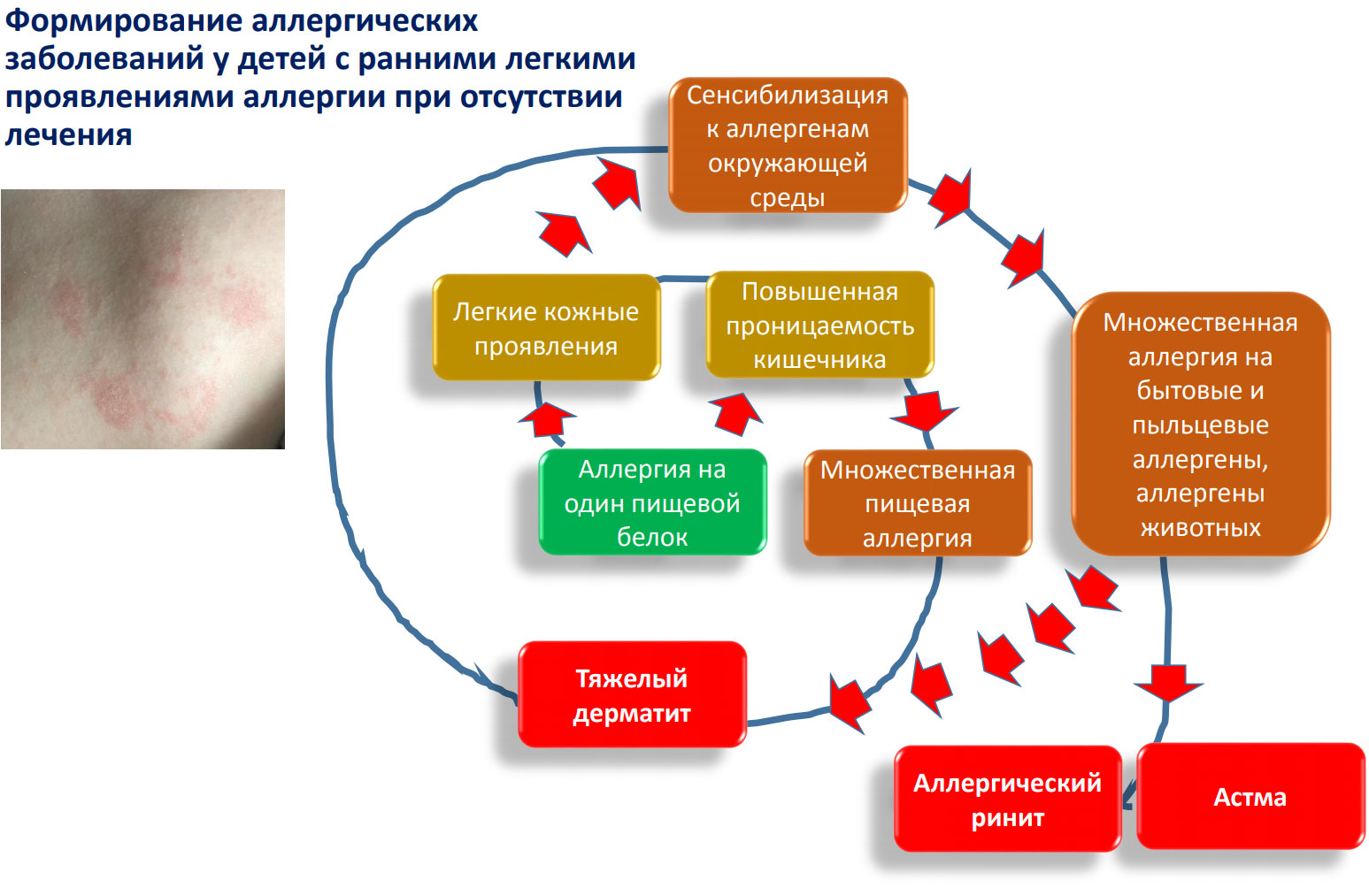
Механизмы развития тяжелых проявлений известны. Во-первых, поскольку у детей с пищевой аллергией даже с легкими проявлениями и реакцией на один продукт (например, на белки коровьего молока) имеются нарушения со стороны кишечного барьера, эти дети легко развивают аллергию и на другие продукты и возникает множественная (или, как ее еще называют, «поливалентная») пищевая аллергия.
Во-вторых, если ребенок не получает наружного лечения при кожных проявлениях пищевой аллергии, отсутствие адекватного ухода за кожей и лечения аллергического воспаления приводит к нарушению кожного барьера и это, как доказано в научных исследованиях, резко повышает риск сенсибилизации к аллергенам окружающей среды – аллергенам домашней пыли, пыльцы растений, шерсти животных. А это уже – риск аллергического ринита и бронхиальной астмы. Поэтому чем быстрее начато адекватное лечение даже при первых легких проявлениях пищевой аллергии, тем лучше прогноз заболевания и меньше вероятность того, что ребенок «уйдет» в «атопический марш». В настоящее время показано, что восстановление целостности кожного покрова за счет адекватной терапии атопического дерматита, а также активное использование специально разработанных увлажняющих средств для сухой атопической кожи снижает риск сенсибилизации не только к аллергенам окружающей среды, но и к пищевым аллергенам. А рекомендации педиатра для ребенка с атопическим дерматитом типа «не волнуйтесь, перерастет» свидетельствуют о недостаточной информированности врача.
Поэтому раньше и правильнее проводится лечение ранних проявлений пищевой аллергии, тем больше вероятность того, что иммунная система ребенка справится с ними и ребенок сможет их «перерасти».
Есть признаки аллергии, но неясно, на что она? Консультируемся с врачом, как поступить
Каждые 10 лет количество больных аллергическими заболеваниями удваивается. Иногда этот процесс называют чумой третьего тысячелетия или недугом цивилизации. О том, как по первичным признакам понять, о какой аллергии идет речь и что делать, рассказывает врач-аллерголог медицинского центра «Эксана» Наталья Решетникова.
Иногда встречается даже аллергия «человека на человека»
— В осенне-зимний период обостряются, как правило, несколько видов аллергий: «холодовая», пищевая, эпидермальная (на шерсть животных).
При этом интересно, что холод — не аллерген, а раздражающий фактор. Он может вызвать покраснение, сыпь в виде волдырей на коже, зуд. Чаще так называемая «холодовая аллергия» возникает у людей старшего возраста и малышей до 5 лет.
Избежать недуга можно, если не контактировать с раздражающим фактором, то есть холодом. Не пренебрегать варежками, шарфами, капюшоном. На улице желательно дышать через нос, перед выходом — выпивать горячий напиток. При наличии проблем с «холодовой аллергией» стоит смазывать открытые участки кожи защитными кремами. По назначению врача можно принимать противоаллергические препараты.
Еще один вид аллергий, который встречается круглый год, — реакция на пищу. Это особенно актуально в период рождественских и новогодних праздников. Все из-за чрезмерного употребления цитрусовых, шоколада, шипучих напитков, майонеза и кетчупа. Меры профилактики — соблюдение гипоаллергенной диеты. Ограничение, в том числе, в таких продуктах, как мед, кофе, цитрусовые, орехи (особенно грецкие и арахис).
— Чаще пищевой аллергией страдают именно дети. У взрослых может наблюдаться обострение, но опять же из-за заболеваний ЖКТ. Например, нарушил свою обычную диету — получил кожные проявления и зуд. Пищевая аллергия может говорить о себе также высыпаниями в виде волдырей и покраснениями кожи. Некоторые пациенты страдают от зуда, тошноты и диареи. Другие — от заложенности носа, чихания и першения в горле.
Еще один вид аллергии — на шерсть животных (эпидермальные аллергены). Чаще речь идет о шерсти кошки, собаки или морских свинок. Например, кошка лижет себя, частички слюны высыхают, остаются на коже и постепенно распространяются по воздуху. Они и считаются аллергеном. У некоторых людей есть реакция на шерстяной свитер или носки из овцы и кролика.
Профилактика — исключить контакт с животным или не носить одежду из шерсти.
Проявляется подобный недуг раздражением кожи, чиханием, насморком, зудом и слезотечением. В некоторых случаях может развиться приступ затрудненного дыхания.
— Нередко сегодня встречается также бытовая аллергия (на домашнюю и библиотечную пыль, клеща). Проявления такие же, как и при контакте с шерстью животных. Особенностью бытовой аллергии считается то, что аллергены вокруг нас присутствуют круглый год. Профилактика — делать частые влажные уборки, хранить книги и газеты за стеклом, убрать ковры и мягкие игрушки, не захламлять жилое пространство.
— Что делать, если есть признаки аллергии, но неясно, на что она?
— Первый шаг — обратиться к терапевту. Он поймет, что это за проявления — признаки инфекционного заболевания или аллергия. В некоторых случаях пациента направят к дерматологу. Только врач способен поставить диагноз на основании очевидных симптомов.
Иногда дополнительно проводятся кожные скарификационнные (от слова царапать — прим. И. Р.) пробы на бытовые, эпидермальные, пыльцевые или пищевые аллергены. Возможно проведение «холодовой пробы». Есть также метод исследования специфического иммуноглобулина Е. Причем он может рассматриваться доктором по нескольким панелям. Например, детская включает в себя бытовые, пыльцевые и пищевые аллергены. Существует и так называемая ингаляционная панель, которая содержит в себе все виды аллергенов, которые можно вдохнуть. Имеется даже лекарственная панель для людей с медикаментозными аллергиями.
— К сожалению, кожные пробы не всегда возможно провести. Например, это запрещено, если кожа нездорова. У некоторых и вовсе встречаются механические крапивницы, что затрудняет или делает невозможным оценку проб. Поэтому в определенных случаях аллергологи рекомендуют сдавать анализ крови из вены на специфический иммуноглобулин Е. Это один из самых безопасных и достоверных методов исследования.
От аллергии можно сделать прививку
— Аллергия — это состояние иммунной системы. Часто болеющий простудными заболеваниями человек находится в группе риска. Именно вирусная инфекция может служить пусковым моментом к проявлению аллергической реакции. Об этом надо помнить, особенно тем, кто генетически предрасположен к развитию аллергий.
Врач объясняет, что лекарства от аллергии не изобретено. Нельзя выпить «волшебную таблетку» и избавиться от проблемы навсегда. Можно лишь серьезно подойти к своему здоровью, вылечить сопутствующие заболевания и избавиться от признаков недуга.
— Есть еще один метод лечения — специфическая иммунотерапия или «прививки» от аллергий. К примеру, у человека аллергия на бытовую пыль. Сегодня существуют методики, с помощью которых иммунную систему человека приучают к присутствию аллергена в организме, постепенно увеличивая дозу. В этом случае иммунитет не реагирует на него так бурно, как раньше. Подобные курсы лечения обычно проводятся несколько лет подряд под контролем врача-аллерголога. И только после этого дают результат.
Врач говорит, что в случае с аллергией работает тот же принцип, что и с другими недугами. Чем раньше обратитесь к врачу, тем лучше. В противном случае аллергия, как оккупант, будет захватывать все новые и новые отделы в организме.
— Если аллерген выявлен, лучшее, что можно сделать, — избавиться от него. У меня была маленькая пациентка, которая страдала бурной реакцией на плесень. Это продолжалось до тех пор, пока она вместе с родителями не переехала в новостройку с хорошим ремонтом. С тех пор проблема исчезла.
Пищевая аллергия
Пищевая аллергия – специфическая реакция организма, которая проявляется после употребления в пищу определенных продуктов питания (или их ингредиентов). Чаще всего подобную защитную реакцию вызывает белок, реже – жиры и/или углеводы.
Людям, склонным к пищевой аллергии следует знать, что одно и то же блюдо может включать несколько аллергенов, которые будут восприниматься их организмом как вещества, несущие потенциальную опасность.
Аллергией на продукты питания страдают и взрослые, и дети. Однако у детей младшего возраста такая проблема наблюдается чаще, чем у взрослых (в силу особенностей протекания физиологических процессов и не оформившегося иммунитета). Специалисты отмечают, что в последние годы по всему миру стабильно увеличиваются число людей, подверженных данному заболеванию.
Причины пищевой аллергии
Принято считать, что патология имеет наследственную природу. Если один из родителей имеет склонность к аллергии, то вероятность возникновения такой же реакции на некоторые пищевые продукты у малыша достаточно высока. При двух родителях-аллергиках ребенок практически всегда имеет ту же самую проблему.
Справка. Нередко диагностируется аллергия перекрестного типа. Это означает, что у человека имеется реакция на определенные продукты, вызывающие аллергию. Например, при употреблении фасоли таковая была обнаружена. Значит, существует опасность подобного ответа организма и на другие бобовые культуры. При этом если человек ел фасоль впервые, негативных последствий может и не быть, они развиваются после повторного употребления блюда. В этом случае повторный либо длительный прием какого-либо продукта питания приводит к распознанию организмом аллергена и реагированием на раздражитель характерной симптоматикой.
Продукты питания, вызывающие аллергию
Продукты, которые могут вызвать аллергию, делятся на три вида по степени потенциальной аллергенности: высокая, средняя и низкая. Примеры аллергенных продуктов приведены в таблице ниже.
Важно! Помощь аллергику невозможно оказать без выявления аллергена по таблице продуктов с высоким аллергическим потенциалом. Состояние пациента оценивается после употребления им того или иного продукта.
Перекрестная пищевая аллергия
Ранее пациентам часто не могли подобрать оптимальный вариант питания и лечения (даже при условии обнаружения основного раздражителя). У многих больных при отсутствии взаимодействия с аллергеном симптомы не исчезали вообще или начинался рецидив. Это побудило ученых к проведению полномасштабных исследований. Был введен термин «перекрестная аллергия» и сейчас в медицине используются новые подходы для составления ежедневного меню и подбора лекарств.
Пример. У пациента выявлена истинная аллергия на пшеницу. Она при определенных условиях развивается и на другие злаки. Значит, необходимо исключить из продуктов питания все эти злаки.
Специалисты разработали перечень двойников-аллергенов, при контакте с которыми у пациентов может развиться негативная реакция. При составлении таблиц перекрестной пищевой аллергии используется следующий принцип – аллерген, вызывающий основную реакцию берется за основу. Затем выявляют группы раздражающих веществ, которые имеют аналогичное строение (а значит и идентичную реакцию организма).
Симптомы заболевания
Сразу после употребления пищи появляется отек губ и полости рта. Затем (по мере продвижения пищи по пищеварительному тракту) присоединяется следующая симптоматика:
При тяжелой форме болезни возможно появление негативных реакций уже только при запахе и прикосновении к определенным продуктам питания. В этом случае у больного может развиться аллергия в нескольких органах.
Если больному не оказана грамотная врачебная помощь, развивается анафилактический шок, при котором высока вероятность летального исхода.
Диета при пищевой аллергии
Лечебно-профилактическое питание при пищевой аллергии предполагает:
Обычному человеку достаточно сложно самостоятельно разработать грамотный индивидуальный алгоритм питания. Поэтому для лечения пищевой аллергии и подбора оптимального способа питания следует обращаться к квалифицированным специалистам. Не следует пользоваться никакими диетами, которые публикуются в околонаучных статьях в интернете!
Медики рекомендуют в последующем, после постановки диагноза, постепенно и под наблюдением лечащего врача вводить в рацион ряд пищевых продуктов с целью выявления индивидуальных реакций организма на каждый из них.
Совет. Людям, у которых диагностировано данное заболевание, следует внимательно изучать информацию на упаковке перед покупкой товара в магазине. Нередко аллергические реакции бывают на продукты, относящиеся низкоаллергенной группе. Поэтому подбор диеты должен проводиться в индивидуальном порядке.
От больного требуется самодисциплина и четкое соблюдение предписаний врача. Разумным решением будет питаться каждым из продуктов один раз в 4-5 дней. Возможно, реакция развивается не на конкретное блюдо, а на накопление определенного аллергена из него, когда он поступает в организм регулярно и концентрируется в нем.
Следует понимать, что соблюдая даже самую строгую гипоаллергенную диету, нужно, тем не менее, уделять должное внимание разнообразию рациона. Включая каждый день в пищу разрешенные продукты, следует стремиться к тому, чтобы организм получал весь набор жизненно важных компонентов (белки, углеводы, витамины, жиры, макро- и микроэлементы). В противном случае человек будет испытывать дефицит полезных веществ и это приведет к развитию разнообразных патологий и ухудшению самочувствия.
Лечение
Основной метод, широко применяемый для действенного лечения пищевой аллергии –элиминационная диета. Это означает, что пациенту запрещено употреблять на время отдельные продукты, аллергический ответ на которые был точно установлен. Такой вид терапии используют как для взрослых, так и для детей, включая малышей с аллергией на молочные продукты. Практика показывает, что в большинстве случаев симптоматика заболевания полностью исчезает через определенный промежуток времени.
Внимание! Лечением заболевания с помощью лекарств от пищевой аллергии занимается только врач! Нельзя самостоятельно приобретать любые медикаменты и экспериментировать с ними. Существуют качественные лекарства, которые доказали свой высокий эффект в ходе клинических испытаний и практического применения. Они активно используются во время обострения (под строгим наблюдением опытного врача).
Профилактика
К профилактическим мерам относят регулярное наблюдение у специалистов, прохождение обследований, четкое выполнение предписаний врача, соблюдение правил питания и прием лекарственных средств. Препараты для лечения и профилактики заболевания рекомендовано приобретать у солидных поставщиков. Социальные аптеки Столички – это безупречная репутация, выгодные цены и гарантия качества всех медикаментов.
Распространенные заблуждения об аллергии
Для того, чтобы избавиться от аллергии, достаточно отказаться от сладкого.
Это не верно, аллергия связана с питанием, но не однозначно с употреблением сладкого. Среди списка продуктов с высокой аллергенной активностью не большой процент сладостей.
Среди вегетарианцев аллергиков значительно меньше, чем среди любителей мяса.
Официально такие исследования не проводились, поэтому обоснованно сказать, что это так, нельзя. Аллергия именно на мясо встречается достаточно редко, потому что вещества, которые могли бы вызывать аллергические реакции, большей частью нейтрализуются при термической обработке.
Дети, рожденные в доме, где есть кошка, не сталкиваются с аллергией.
Это не так. Если ребенок рождается в семье, где есть кошка, то именно к этой кошке могут выработаться защитные антитела и аллергических проявлений не будет. Но если предрасположенность к аллергии у этого ребенка есть, то столкнувшись с другими условиями быта, с другими животными, даже с другими кошками, аллергия может проявиться.
Часто бывает так, что если человек чувствителен к одному виду животных, то перекрестно возникают аллергические реакции и на другие виды. Если при обследовании, например, выявляется повышенная чувствительность к эпидерме кошки, не рекомендуется заводить никаких домашних животных, ни собак, ни хомячков ни птиц.
Главная причина аллергии – дисбактериоз.
Дисбактериоз причиной аллергии быть не может, но может быть сопутствующей патологией при аллергических заболеваниях. Что такое дисбактериоз, это нарушение равновесия кишечной микрофлоры. У каждого человека в желудочно-кишечном тракте множество видов бактерий, когда нарушается равновесие в составе этой флоры, возникают различные симптомы: нарушение пищеварения, нарушение выработки ферментов для расщепления пищи, снижается выработка интерферона в слизистой двенадцатиперстной кишки, то есть снижаются защитные функции организма. Не стоит сдавать анализ на дисбактериоз без серьезных к этому показаний. У нас 400-500 видов флоры, лабораторно исследуется только 14, и судить о полной картине, по такому маленькому проценту исследуемой флоры, по крайней мере, не логично.
Если у человека есть сильная пищевая аллергия на какой-то продукт, то вводя его по чуть-чуть, можно «приучить» организм и аллергических реакций на него больше не будет.
Существуют продукты, которые с возрастом могут утрачивать способность вызывать аллергию. Например, очень часто встречающаяся в детстве реакция на молоко и молочные продукты в большинстве случаев по мере взросления ребенка проходит. Это не зависит от того, употреблялся этот продукт в пищу или нет. Но к большинству продуктов с сильной аллергенной активностью непереносимость может сохраняться всю жизнь. Реакция на эти продукты может быть очень ярко выраженной и даже опасной для жизни, поэтому необходимо полностью исключать их из рациона. К таким продуктам относятся орехи, рыба, морепродукты и ракообразные, арахис.
Если у родителей есть аллергическая реакция на определенный вид раздражителя, например на пыльцу, или аллергия на рыбу, то у ребенка на него тоже будет аллергия.
Аллергия может передаваться по наследству, и у родителей с аллергическими заболеваниями риск рождения ребенка с аллергией намного выше, чем у тех, кто с этой проблемой не сталкивался. Но передается именно предрасположенность, а не конкретный вид аллергии, у ребенка может быть реакция совсем на другие потенциальные аллергены, чем у родителей.
Если в детстве не было аллергии, то во взрослом возрасте уже она не появится.
К сожалению, это не так. И пыльцевая и пищевая аллергия может возникнуть в любом возрасте, даже если в детстве не было никаких проявлений. Но и наоборот, бывает, что дети с аллергическими реакциями, во взрослом возрасте с этой проблемой не сталкиваются.
Аллергия не лечится, можно только избегать контакта с аллергенами или снимать проявления аллергии антигистаминными препаратами.
Это не так. Существует метод лечения аллергии, он называется Аллерген-специфическая Иммунотерапия (АСИТ) и основан на введении очень малых доз аллергенов, с постепенным их увеличением. Препараты вводятся либо в каплях, либо инъекциями. Таким образом, вырабатывается иммунная защита от данного раздражителя и снижается чувствительность к нему.
В основном он применяется для лечения поллиноза, лечение методом АСИТ снижает вероятность перехода поллиноза в более тяжелые формы, в частности, в бронхиальную астму. Недавно стали появляться препараты и для лечения бытовой аллергии. При поливалентной аллергии, когда есть реакция на несколько разных аллергенов, лечение этим методом дает хорошие результаты не только в лечении поллиноза, но и облегчает проявления бытовой аллергии, например на пыль.
Лечение проводится вне сезона цветения, в осенне-зимний период.
Острые респираторные инфекции у пациентов с аллергией
Острые респираторные инфекции (ОРИ) являются самыми распространенными в детском возрасте, на их долю приходится до 90% всех регистрируемых заболеваний. Причем дети, склонные к аллергии, болеют ОРИ чаще и тяжелее сверстников.
Острые респираторные инфекции (ОРИ) являются самыми распространенными в детском возрасте, на их долю приходится до 90% всех регистрируемых заболеваний. Причем дети, склонные к аллергии, болеют ОРИ чаще и тяжелее сверстников. А ведь по статистике к данной группе относится почти каждый третий ребенок.
Известно, что острые респираторные вирусные инфекции (ОРВИ) (респираторно-синтициальная, риновирусная, парагрипп, грипп) обладают способностью индуцировать синтез иммуноглобулина Е (IgE) и образование специфических IgE-антител. Поэтому при контакте с вирусной инфекцией у пациентов, склонных к аллергическим реакциям, могут усугубиться аллергические симптомы, а у людей, имеющих предрасположенность к бронхиальной астме, — развиться ее приступы.
В то же время результаты многочисленных исследований показали, что у больных с аллергией в организме присутствует постоянный уровень минимального воспаления (его можно сравнить, например, с тлеющими углями костра). Минимальное персистирующее воспаление является одним из ключевых понятий в аллергологии и может быть определено как воспалительный процесс, который постоянно протекает (даже при полном отсутствии симптоматики) у пациентов с аллергией, подвергающихся воздействию аллергенов. Минимальное персистирующее воспаление характеризуется инфильтрацией тканей воспалительными клетками (эозинофилами и нейтрофилами), а также экспрессией (активацией) межклеточных молекул адгезии (ICAM-1). Исследования последних лет показали, что симптомы аллергии не могут более рассматриваться как единственный маркер аллергического заболевания. Видимая аллергическая симптоматика — это только «пик аллергического айсберга». При этом воспаление и сенсибилизация, играя огромную роль в патогенезе, никак не проявляются, но обязательно присутствуют при аллергическом заболевании. Такие заболевания, как бронхиальная астма, атопический дерматит и аллергические риниты, даже в период клинической ремиссии должны рассматриваться как хронические воспалительные заболевания, а пациенты должны получать противовоспалительную терапию.
Крайне важен, в том числе и с точки зрения обоснования противовоспалительной терапии у пациентов с аллергическими заболеваниями, и тот факт, что ICAM-1 (повышение которого связано с наличием минимального персистирующего воспаления) является рецептором для 90% риновирусов, использующих межклеточные молекулы адгезии для проникновения в эпителиальные клетки человека. Это в значительной степени объясняет склонность больных аллергией к частым ОРВИ. Безусловно, все эти факты могут играть важную роль в повышении восприимчивости пациентов к риновирусной инфекции, т. е. увеличивают вероятность заболевания.
Таким образом, минимальное персистирующее воспаление у детей, склонных к аллергии, не имеет отчетливых клинических признаков, но при попадании в организм аллергенов воспалительный процесс вспыхивает с новой силой, проявляясь в виде выраженных аллергических реакций. Следует также учитывать, что не только аллергены способны вызвать такое действие, но и непосредственно сами возбудители ОРИ.
В настоящее время установлено, что для пациентов, склонных к аллергическим реакциям, характерны особенности иммунного ответа, обусловливающие частое развитие ОРИ. Во-первых, это снижение синтеза γ-интерферона, уровень которого во многом определяет тяжесть течения атопического заболевания, в результате ослабевает противовирусная и противомикробная защита.
Во-вторых, у пациентов с аллергией некоторые вирусы изменяют активность межклеточных молекул адгезии и тем самым повышают свою способность проникать в клетки респираторного эпителия. Тем самым они не только увеличивают вероятность развития инфекции, но и способствуют проявлению аллергических реакций (например, заложенности носа). Эти факты в значительной степени объясняют склонность больных аллергией к частым ОРВИ.
В-третьих, у маленьких детей с наследственной предрасположенностью к аллергии частые ОРИ существенно повышают риск развития аллергических заболеваний, и в первую очередь — бронхиальной астмы. Известно, что у детей первых лет жизни риновирусная инфекция часто предшествует возникновению первых симптомов бронхиальной астмы. Возможно, что в этих случаях еще до возникновения симптомов бронхиальной астмы имело место минимальное персистирующее аллергическое воспаление дыхательных путей, вызвавшее экспрессию ICAM-1, которое облегчило развитие риновирусной инфекции. Риновирусная инфекция, наслоившись, в свою очередь, через активизацию цитологических процессов ведет к манифестации клинических проявлений аллергии.
Таким образом, формируется замкнутый круг: склонность к аллергии провоцирует внедрение респираторных вирусов, а затем вирусы способствуют развитию клинических симптомов аллергии.
Есть ли способ разорвать этот замкнутый круг? Да, если правильно и своевременно лечить ОРИ. Существует ошибочное мнение, что ОРИ можно не лечить: заболевание «пройдет» самостоятельно. Однако ОРИ у людей, склонных к аллергии, без адекватного лечения часто принимают осложненное или хроническое течение, легкий ринит может закончиться тяжелой пневмонией, синуситом или развитием приступа бронхиальной астмы. ОРИ могут вызвать и обострение хронических заболеваний, таких как гломерулонефрит, заболевания сердца и др. Своевременная терапия ОРИ способствует более быстрому выздоровлению и предупреждает развитие осложнений. Безусловно, лечение ОРИ должно быть комплексным и направляться не только на ликвидацию симптомов болезни. При выборе терапии обязательно следует учитывать воспалительный компонент заболевания. С этой целью у пациентов с аллергией в схему терапии ОРИ в настоящее время рекомендуют включать антигистаминные препараты последнего поколения.
Известно, что антигистаминные препараты повсеместно используются в лечении ОРВИ и у детей, не имеющих отягощенного преморбидного фона, однако эта практика недостаточно научно обоснована. В то же время согласно национальной Научно-практической программе «Острые респираторные заболевания у детей: лечение и профилактика» (2002) рекомендуется назначать антигистаминные препараты всем пациентам с ОРВИ при наличии у них аллергических заболеваний или высокого риска их развития. Однако уточняется, что использовать при этом антигистаминные препараты первого поколения, например супрастин, тавегил, димедрол, фенистил, нежелательно.
Дело в том, что эти препараты, достаточно эффективно блокирующие Н1-гистаминовые рецепторы, не обладают противовоспалительным действием. Кроме того, они вызывают сонливость, головокружение, нарушают координацию. К антигистаминным препаратам первого поколения быстро развивается привыкание, и уже через неделю приходится назначать другое лечение. Важно помнить, что антигистаминные препараты первого поколения обладают и М-холинолитическим эффектом, следовательно, вызывают сухость слизистых оболочек и затрудняют отхождение и без того вязкой мокроты у больных с ОРВИ, поэтому их нежелательно назначать пациентам с аллергическим ринитом, поллинозом, обструктивным бронхитом. Антигистаминные препараты первого поколения нельзя использовать у больных бронхиальной астмой. Во-первых, повышая вязкость мокроты, эти препараты усиливают обструкцию бронхов, тем самым ухудшают течение заболевания. Во-вторых, пациенты с бронхиальной астмой нуждаются прежде всего в уменьшении аллергического воспаления и снижении количества рецепторов, которые помогают вирусам внедряться в слизистую дыхательных путей.
Значительным событием явилась разработка нового поколения Н1-гистаминоблокаторов. Их основными преимуществами являются очень высокая эффективность, продолжительность действия до 24 ч, они не вызывают сонливости, привыкания, не сушат слизистые оболочки и, что очень важно, обладают противовоспалительным действием.
Многочисленными исследованиями доказано, что одним из наиболее эффективных и безопасных антигистаминных препаратов последнего поколения является цетиризин (зиртек). За счет своего двойного действия (антигистаминного и противовоспалительного) зиртек предупреждает развитие и облегчает течение аллергических реакций, обладает противозудным и противовоспалительным действием, уменьшает заложенность носа. Эффект наступает уже через полчаса и сохраняется более суток. Применять зиртек можно длительно, при необходимости — несколько месяцев. Препарат практически не вызывает сонливости, не увеличивает вязкости бронхиального секрета. Его назначение оправдано у всех больных с ОРВИ, страдающих бронхиальной астмой, аллергическим ринитом, атопическим дерматитом, а также склонных к развитию аллергических реакций. Уникальным свойством препарата также является способность существенно снижать риск развития бронхиальной астмы у лиц, имеющих предрасположенность к данному заболеванию.
Зиртек безопасен, что доказано многочисленными исследованиями. Это единственный антигистаминный препарат последнего поколения, разрешенный к применению у детей начиная с 6-месячного возраста.
Возможность длительного приема зиртека у детей, склонных к аллергии и часто болеющих ОРВИ, особенно важна в случае гиперплазии аденоидных вегетаций (аденоидов), поскольку у 30–40% детей раннего возраста именно аллергическое воспаление стимулирует их стремительное увеличение уже к двум годам, выходящее за пределы физиологической гиперплазии, характерной для детей до 5 лет. Персистирующие инфекции носоглотки и аллергическое воспаление способствуют увеличению аденоидных вегетаций у 70% детей школьного возраста, задерживая их возрастную физиологическую инволюцию.
Таким больным для улучшения носового дыхания необходим более длительный прием антигистаминных препаратов последнего поколения (в течение 2–3 мес), с помощью которых удается не только контролировать симптоматику ринита (зуд, чихание, ринорея), но и глобально уменьшать отечно-воспалительные реакции со стороны лимфоидной ткани. Именно аллергическое воспаление является причиной продолжающегося роста аденоидных вегетаций у детей, перенесших удаление аденоидов (аденотомию). Поэтому если у больных с аллергией предпринимаются такие вмешательства (по строгим показаниям), то в послеоперационном периоде целесообразно назначение 2–3-недельного лечения антигистаминными препаратами последнего поколения с выраженным противоотечным эффектом.
У детей с аллергическими заболеваниями и гиперплазией аденоидных вегетаций для улучшения носового дыхания необходим более длительный прием антигистаминных препаратов последнего поколения (в течение 2–3 мес), что дает возможность существенно уменьшить размер аденоидов за счет положительного влияния на отечно-воспалительные реакции со стороны лимфоидной ткани, а также предупредить рост аденоидных вегетаций у детей, перенесших аденотомию.
Целесообразность применения антигистаминных препаратов при бронхиальной астме широко обсуждается. Важный вывод был сделан Van De Venne и соавторами (2001). Их исследования показали, что введение зиртека в схему комплексной терапии персистирующей бронхиальной астмы способствует уменьшению потребности в β2-адреномиметиках как у взрослых, так и у детей. В другом исследовании этих же авторов применялся зиртек 10 или 15 мг 2 раза в день в комбинации с ингаляционными кортикостероидами (200–1000 мкг/сут). Было отмечено улучшение клинического течения бронхиальной астмы и уменьшение потребности в β2-адреномиметиках по сравнению с плацебо (p
О. В. Зайцева, доктор медицинских наук, профессор
МГМСУ, Москва