внутриядерная офтальмоплегия что это
Офтальмоплегия
Офтальмоплегия – это паралич отдельных групп или всех мышц глаза. При поражении внутренних групп расширяются зрачки, наблюдается нарушение аккомодации. Наружная форма проявляется диплопией, птозом и невозможностью осуществлять содружественные движения глазными яблоками. Для постановки диагноза применяют компьютерную томографию головного мозга, УЗИ глаза, прозериновую пробу, ангиографию сосудов головного мозга. Дополнительно используют рентгенографию черепа, визометрию и периметрию. Тактика лечения определяется этиологией заболевания, включает в себя медикаментозную терапию, хирургические вмешательства и физиотерапию.
Общие сведения
Офтальмоплегия – широко распространенная нозология в офтальмологии, что связано с наличием множества этиологических факторов, приводящих к ее развитию. Эпидемиологические сведения значительно варьируют при разных формах. Тяжелое течение инфекционных заболеваний в 85% случаев приводит к параличу наружных мышц глаза, в то время как прогрессирующая надъядерная форма встречается с частотой 1:16000. Первые проявления офтальмоплегии на фоне митохондриальной патологии диагностируют у детей с 9 месяцев. Другие клинические варианты могут развиваться в любом возрасте. Патология с одинаковой частотой встречается среди лиц мужского и женского пола.
Причины офтальмоплегии
Паралич наружных и внутренних мышц – это полиэтиологическая патология. Основные причины представлены:
Патогенез
Заболевание развивается из-за поражения черепно-мозговых нервов (глазодвигательного, блокового, отводящего), которые иннервируют глазные мышцы в области ствола мозга, на надъядерном, корешковом, невральном и мышечном уровнях. Нарушение нервно-мышечной передачи при повреждении наружных мышечных волокон ведет к потере их тонуса и невозможности осуществлять движения глазами. При внутренней форме возникает изолированное повреждение ядер ІІІ пары черепных нервов. Отсутствие зрачковой реакции вызвано дисфункцией симпатических и парасимпатических волокон, которые в норме иннервируют сфинктер и дилататор зрачка.
Паралич внутренней прямой мышцы приводит к невозможности рефлекторного сужения и расширение отверстия радужной оболочки глазного яблока, что проявляется снижением способности к физиологической аккомодации. При митохондриальной природе заболевания генные мутации обуславливают изменение синтеза АТФ и превышение содержания свободных радикалов внутри клетки. Это ведет к нарушению высвобождения энергии органическими веществами и аккумуляции ее в форме макроэргических фосфатных соединений. Патология энергетического метаболизма, вызванная мутантной ДНК, становится причиной развития фенотипических проявлений офтальмоплегии у пациента.
Классификация
Различают одно- и двухстороннюю офтальмоплегию, врожденную и приобретенную форму болезни. Врожденный вариант часто сочетается с другими пороками развития глаза (расщепление века, эпикантус). Приобретенный паралич имеет острое или хроническое течение. В зависимости от того, какая группа мышц вовлечена в патологический процесс, выделяют следующие формы заболевания:
Симптомы офтальмоплегии
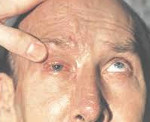
Клиническая симптоматика определяется формой заболевания. При наружной офтальмоплегии пациенты предъявляют жалобы на невозможность осуществить движения глазным яблоком, опущение верхнего века, двоение перед глазами. Больные отмечают чрезмерное слезотечение. Из-за неравномерного распределения слезной пленки повышается сухость глаз, сопровождающаяся выраженным дискомфортом, чувством жжения или зуда. Паралич внутренней группы мышечных волокон проявляется расширением зрачка. У пациентов нарушена аккомодация, отсутствует реакция на свет, однако подвижность глазного яблока сохранена. Полная форма характеризуется сочетанием всех вышеуказанных симптомов.
Болевой синдром возникает только при офтальмоплегии у больных с синдромом Тулуза-Ханта или офтальмоплегической мигренью. При надъядерном поражении пациенты не способны направлять взгляд в необходимую сторону по собственному желанию. Больные с межъядерной формой отмечают, что не могут одновременно обоими глазами посмотреть в одну сторону. Частый сопутствующий симптом – непроизвольные движения глазами, не поддающиеся сознательному контролю. Острая приобретенная офтальмоплегия – это симптом поражения мозговых оболочек, тяжелого отравления или инфекционной патологии. Хроническое течение свидетельствует о прогрессивном параличе или рассеянном склерозе.
Осложнения
Паралич внутренних мышц глазного яблока приводит к нарушению аккомодации и снижению остроты зрения. Межъядерная форма осложняется нистагмом. Пациенты с офтальмоплегией входят в группу риска развития инфекционных и воспалительных заболеваний переднего отдела глаз (конъюнктивит, кератит, блефарит). Это связано с тем, что у некоторых больных нарушено функционирование век, слезных и мейбомиевых желез. Если в основе заболевания лежит изолированное поражение глазодвигательного нерва, то высока вероятность возникновения экзофтальма. Паралич глазных мышц сопровождается асимметрией лица. Распространенное осложнение офтальмоплегии – ксерофтальмия. Пациенты подвержены риску травматических повреждений из-за нарушения ориентации в пространстве.
Диагностика
Постановка диагноза требует проведения физикального обследования и специального комплекса офтальмологических исследований. При наружном осмотре можно визуализировать расширенные зрачки, птоз, нарушение симметричности движений глаз. Диагностические мероприятия включают:
Если развитие нозологии обусловлено новообразованиями, требуется консультация онколога. При выраженной неврологической симптоматике показан осмотр невролога. При подозрении на митохондриальный генез офтальмоплегии проводятся молекулярно-генетические исследования. Диагноз можно подтвердить при помощи биохимической диагностики (выявление цитохром С-оксидазонегативных волокон, снижения активности энзимов комплекса дыхательной цепи).
Лечение офтальмоплегии
Терапевтические мероприятия направлены на устранение этиологического фактора заболевания. Вне зависимости от причины, вызвавшей нарушение прохождения нервно-мышечного импульса, пациентам показаны витамины В6, В12, С и препараты группы ноотропов. План лечения включает:
При митохондриальном генезе заболевания доступны только экспериментальные методики лечения. На сегодняшний день применяются естественные переносчики электронов дыхательной цепи (препараты янтарной кислоты, Цитохром С). Изучается эффективность использования карнитина и никотинамида.
Прогноз и профилактика
В большинстве случаев прогноз при офтальмоплегии благоприятный. После устранения основного заболевания функции органа зрения полностью восстанавливаются. Необратимые изменения возникают только при демиелинизирующей природе офтальмопатологии. Специфическая профилактика не разработана. Неспецифические превентивные меры сводятся к применению средств индивидуальной защиты на производстве (каски, очки), своевременному лечению инфекционных заболеваний. Пациентам необходимо минимизировать контакт с веществами, интоксикация которыми провоцирует развитие офтальмоплегии (свинец, барбитураты).
Какие бывают виды офтальмоплегии и как ее лечат
При параличе нескольких или сразу всех мышц глаза возникает офтальмоплегия. Это состояние может возникнуть из-за поражения глазных нервов. При этом пострадать может одно или оба глазных яблока. Их двигательная способность ограничивается или утрачивается при некоторых видах заболевания. Рассмотрим причины офтальмоплегии и способы лечения.
В этой статье
Причины офтальмоплегии
Предпосылками для развития данной патологии могут служить различные факторы. Она бывает как врожденной, так и приобретенной вследствие некоторых заболеваний. При этом офтальмоплегия с одинаковой частотой встречается у мужчин и женщин. Вот какие причины наиболее часто приводят к параличу глазных нервов:
При наступлении какого-либо из перечисленных случаев может возникнуть нарушение деятельности нервов, отвечающих за сокращение мышц. Всего их три:
Нарушение иннервации мышц ведет к потере их тонуса и невозможности осуществлять движения глазами — наступает паралич. Офтальмоплегия имеет разные формы.
Виды и симптомы офтальмоплегии
В современной медицине заболевание разделяется на несколько основных типов:
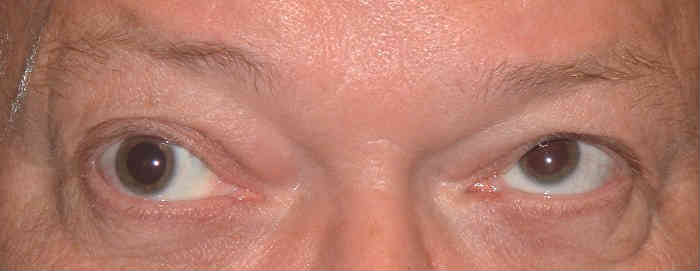
Для тотальной офтальмоплегии также характерна неподвижность глазных яблок и опущение (птоз) верхних век — такое состояние называется лицо Гетчинсона. Больному приходится запрокидывать голову назад, чтобы иметь возможность нормально видеть из-под опущенных век.
Частичная офтальмоплегия — состояние, во время которого развивается парез только наружных или только внутренних мышц глаза.
Диагностика заболевания
Офтальмоплегия отличается характерными внешними признаками. Но чтобы отличить ее, например, от паралитического косоглазия, а также выявить точный вид, проводится ряд диагностических аппаратных исследований:
В зависимости от того, что является причиной заболевания, требуется также консультация и осмотр узкопрофильных специалистов: при новообразовании — онколога, при подозрении на патологии ЦНС — невролога.
Методы терапии офтальмоплегии
Лечение заключается в устранении болезни, явившейся причиной паралича, а также восстановлении функциональности мышц и нервов. Терапевтические мероприятия включают в себя несколько аспектов.
Медикаментозное лечение. Пациенту могут быть назначены различные лекарственные средства в зависимости от этиологии:
Аппаратная терапия. Наряду с приемом лекарственных средств эффективные результаты дает также лечение с помощью аппаратных процедур — электрофореза, фонофореза, иглорефлексотерапии. Это помогает укреплению глазных мышц, устранению спазма.
Хирургическое вмешательство. Назначается в случае, если необходимо устранить опухоль, являющуюся причиной паралича, а также восстановить мышечную активность глаз, поднять верхнее веко при птозе.
Для воздействия на мышцы применяется три способа:
Операции при офтальмоплегии направлены на восстановление правильного баланса между глазными мышцами. Какой именно вид вмешательства необходим, решает врач с учетом имеющейся формы патологии и ее тяжести, возраста пациента и других особенностей. Как правило, оперируются сразу несколько мышц. Бывают случаи, когда на одном глазу проводится усиливающая, а на другом — ослабляющая операция.
Успех лечения офтальмоплегии зависит от своевременного обращения к специалистам, как и при многих других заболеваниях, и не только глазных.
Осложнения офтальмоплегии
Последствия запущенной офтальмоплегии могут весьма негативно отразиться на состоянии органов зрения. Паралич внутренних мышц приводит к нарушению аккомодации и снижению остроты зрения. Межъядерная офтальмоплегия может вызвать развитие устойчивого нистагма.
Часто присутствуют воспалительные заболевания, такие как конъюнктивит, кератит, блефарит, у больного нарушается нормальная работа слезных и мейбомиевых желез. Паралич глазных мышц сопровождается асимметрией лица. При надъядерной офтальмоплегии также возникают сложности с ориентацией в пространстве, нарушение равновесия. Еще одно частое осложнение офтальмоплегии — ксерофтальмия, высыхание конъюнктивы и роговицы.
Профилактика
Специальных предупредительных мер в данном случае не существует. Для снижения риска возникновения патологии нужно придерживаться общих рекомендаций:
Внимательное и бережное отношение к здоровью глаз поможет вовремя обнаружить негативные симптомы и начать соответствующую терапию.
Офтальмоплегия
Развитию офтальмоплегии способствует множество факторов. Вызвать паралич может интоксикация алкоголем или тяжелое протекание инфекционного заболевания. Для сокращения рисков проявления паралича глазного яблока необходимо иметь представление о мерах профилактики.
Офтальмоплегия – это заболевание, при котором пациент теряет способность управлять движением глазных яблок. Возникает частичный или полный паралич мышц и нервных волокон, осуществляющих двигательную функцию. Патологический процесс может возникать на фоне различных факторов: от инфекционного заболевания до травм черепно-мозговых. В некоторых случаях офтальмоплегия бывает врожденной. Первые признаки у детей могут быть замечены в возрасте 9-10 месяцев.
В международной классификации болезней МКБ–10 Офтальмоплегия имеет коды:
— Внутриядерная офтальмоплегия H51.2
— Полная (наружная) офтальмоплегия H49.3
— Прогрессирующая наружная офтальмоплегия H49.4
— Прогрессирующая надъядерная офтальмоплегия G23.1.
Причины офтальмоплегии
К основным причинам, провоцирующим появление офтальмоплегии можно отнести:
Классификация офтальмоплегии
Основная классификация офтальмоплегии связана с типом мышц, которые были поражены возникшей патологией.
Выделяют следующие формы:
Симптомы офтальмоплегии
Для офтальмоплегии характерны следующие клинические симптомы:
Диагностика офтальмоплегии
На первичном осмотре выявляются внешние признаки заболевания. К примеру, расширенные зрачки, отеки или асинхронные движения глазных яблок. Однако для правильной постановки диагноза и назначения соответствующего лечения офтальмоплегии необходимо провести ряд обследований, затрагивающих состояние зрительного аппарата.
Среди основных прописываемых обследований:
Кроме того, если были выявлены опухоли, то показано посещение онколога, он назначит дальнейшие исследования. Если патология имеет выраженную неврологическую природу, то необходим осмотр невролога. Этот специалист увеличит спектр диагностических процедур необходимых для определения правильной схемы лечения. Если врач-офтальмолог подозревает присутствие офтальмоплегии митохондриальной природы, то дополнительно проводятся молекулярно-генетические исследования. В этом случае часто назначается биохимическая диагностика.
Лечение офтальмоплегии
Лечение любой формы офтальмоплегии включает устранение болезни, спровоцировавшей развитие паралича мышечных тканей глаза. Кроме того, лечебные процедуры направлены на активизацию функций нервных и мышечных тканей. Как правило, всем пациентам с наличием офтальмоплегии прописывают употребление витаминов группы B и C. Помимо этого в терапию обязательно включают препаратов, способствующих улучшению активности нервных клеток.
В основном терапевтическая схема включает три этапа:
Если заболевание имеет митохондриальную природу, то терапия проводиться экспериментальными методиками. К примеру, пациенту могут прописывать препараты янтарной кислоты или Цитохром С. В некоторых случаях назначаться картинин и никотинамид.
Осложнения офтальмоплегии
Если лечение не было проведено или начато на тяжелой стадии, то может проявиться ряд серьезных осложнений. Так, пациенты с офтальмоплегией чаще других страдают болезнями инфекционной и воспалительной природы. Патологические процессы, поражающие органы зрения, вызваны сбоями в работе слезных и мейбомиевых желез.
К основным последствиям неправильной или несвоевременной терапии можно отнести:
Профилактика офтальмоплегии
Особых профилактических мер офтальмоплегии разработано не было. Советы по предупреждению заболевания сводятся к повышению сопротивляемости организма, и снижении контакта с веществами, способными вызывать интоксикацию. Кроме того, необходимо проходить своевременное лечение при заболеваниях инфекционной природы, не запуская их до тяжелых стадий. При первых неприятных симптомах в области органов зрения необходимо посетить врача. Пренебрежение этим правилом ведет к развитию серьезных осложнений.
Что такое межъядерная офтальмоплегия?
Органы зрения — очень тонкий и хрупкий механизм. Нарушение нормальной работы хотя бы одного его элемента влечет за собой широкий спектр нарушений, в той или иной степени ухудшающих качество жизни человека. Межъядерная офтальмоплегия — это тот случай, когда проблема со зрением еще имеет и ярко выраженный косметический дефект.
Как проявляется заболевание
Межъядерная офтальмоплегия представляет собой расстройство синхронного движения глазных яблок. Мышцы и нервы контролируют движение и при норме выполняют свою работу слаженно.
В этой статье
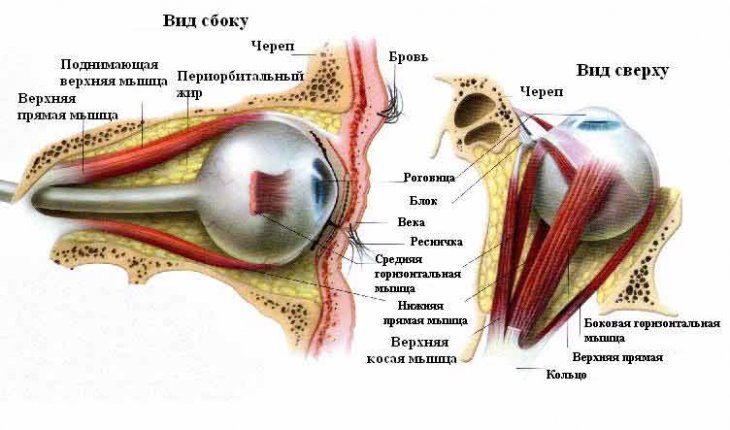
В процессе участвуют несколько наружных мышц глаз. На практике это выглядит следующим образом: при обращении взгляда вправо совершается сокращение правой прямой латеральной мышцы и левой прямой медиальной мышцы. Контроль осуществляет глазодвигательный нерв, в составе которого есть двигательные и вегетативные волокна, а общее управление всем механизмом выполняет мостовой центр.
Этиология болезни
Межъядерная офтальмоплегия наблюдается при повреждении нервных волокон с последующим частичным или полным параличом глазных мышц, регулирующих движение глазного яблока. Недуг может быть как врожденным, так и приобретенным. Офтальмология различает врожденную и приобретенную формы болезни. Врожденной она может стать вследствие редкой патологии — аплазии зрительных нервов, при которой зрительный нерв не формируется. В ряде случаев врожденная офтальмоплегия сопутствует некоторым другим патологиям органов зрения. Приобретенная офтальмоплегия иногда бывает вызвана травмой головы, нарушением мозгового кровообращения и опухолями мозга, различными инфекционными процессами, тем или иным нарушением нормальной деятельности нервной системы.
В молодые годы наиболее часто встречающейся причиной является рассеянный склероз, у людей старшего возраста к данной болезни приводит инсульт.
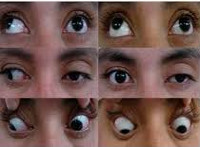
Симптомы межъядерной офтальмоплегии
Первый и главный признак, на который стоит обратить внимание, — сложности при попытке двигать глазами. Один (здоровый глаз) двигается нормально, тогда как пораженное соседнее глазное яблоко не поворачивается вслед за ним. Дополнительный признак — неконтролируемое подёргивание, периодически возникающее в здоровом глазу. Общая картина патологии увенчивается отклонением глаз от единой оси по горизонтали (то есть один находится выше другого).
Подобная ситуация наблюдается при повреждениях нижней части пучка нервных волокон в области отдела мозга (медиального продольного пучка), от которого зависит реализация двигательных, сенсорных, интегративных и проводниковых функций — варолиева моста.
Если же происходит нарушение целостности волокон верхней части, то патология распространяется на медиальные прямые мышцы каждого глаза. Типичный симптом в этом случае — нарушение конвергенции, когда мышцы теряют способность сходиться на наблюдаемом объекте. Глазные яблоки расходятся в противоположные стороны, этот процесс может происходить как горизонтально, так и вертикально. Дополнительно в каждом веке ощущается непроизвольное и неконтролируемое колебание с периодическим изменением направления.
Межъядерная офтальмоплегия, поразившая один глаз, может отягощаться горизонтальным парезом соседнего глаза, лишающим возможности движения взора в горизонтальном направлении. В таком случае говорят о наступлении полуторного синдрома.
Диагностика
Как уже говорилось выше, межъядерная офтальмоплегия представляет собой ярко выраженный симптом самых разных заболеваний, при которых поражается центральная нервная система. Поэтому при жалобах на невозможность выполнения сопряженного движения глазными яблоками рекомендуется проведение комплексной диагностики. В нее входит офтальмологический осмотр с проверкой рефлексов, всесторонним обследованием глазных яблок, рентгеном глазниц.
Выполняется компьютерная томография головы и шеи, а также рентген черепа. Часто выдается направление на ангиографию сосудов мозга — это необходимо для выявления проблем системы кровообращения.
Чтобы определить наличие рассеянного склероза, провоцирующего межъядерную офтальмоплегию, выполняют исследование спинномозговой жидкости (поясничную пункцию), магнитно-резонансную томографию.
Лечение
Лечение межъядерной офтальмоплегии осуществляется исходя из причин, вызвавших болезнь. И эти причины необходимо устранить в первую очередь. Если такой причиной стал инсульт, то его, как правило, лечат препаратами для разжижения крови. В отдельных случаях допускается использование хирургических методов для расширения артерий и извлечения накопившихся сгустков крови.
Межъядерная офтальмоплегия при рассеянном склерозе: при отсутствии должного эффекта от лечения, например, кортикостероидами, при рассеянном склерозе выполняется плазмаферез. Однако в этот момент нельзя исключать прием иных лекарственных препаратов, поскольку полученный эффект от процедуры очистки крови может оказаться ниже прогнозируемого.
Когда межъядерная офтальмоплегия вызывается теми или иными новообразованиями, необходимо очень осторожно подходить к тактике терапии. Выбирая ее, исходят из уровня разрастания и места нахождения. Большинство специалистов выбирает консервативную форму лечения. Это обосновывается тем, что хирургическое извлечение опухолей из ствола головного мозга чрезвычайно затруднено.
Прогноз
Прогнозирование успешного излечения межъядерной офтальмоплегии основывается на причине данного заболевания. Необходимо учитывать, что некоторые недуги неизлечимы (рассеянный склероз), однако при помощи терапии удается понизить скорость их развития. После перенесенного инсульта многое зависит от последующего процесса восстановления.
При благоприятном исходе восстанавливаются все функции центральной нервной системы, включая регуляцию движений глаз.
Такое новообразование, как опухоль ствола головного мозга, может иметь положительный прогноз при своевременном обнаружении на самой ранней стадии. Недуг имеет высокий уровень летальности, а его главное коварство в том, что большинство заболевших — дети до 15 лет. Более поздние стадии подразумевают консервативное лечение.
Таким образом, профилактическая работа для предотвращения межъядерной офтальмоплегии сводится к общей профилактике широкого спектра заболеваний, хотя некоторые из них предупредить в целом невозможно.
Внутриядерная офтальмоплегия что это
При отсутствии периферических нарушений, например myasthenia gravis, нарушение приведения в сочетании с нистагмом контралатерального отводимого глаза называется межъядерной офтальмоплегией (INO, internuclear ophthalmoplegia) и однозначно указывает на поражение медиального продольного пучка (MLF — medial longitudinal fasciculus).
Ядро отводящего нерва состоит из двух популяций нейронов, координирующих горизонтальные движения глаз. Волокна, идущие от одной группы нейронов формируют сам отводящий нерв и иннервируют ипсилатеральную наружную прямую мышцу; волокна, идущие от второй группы нейронов объединяются с контралатеральным медиальным продольным пучком и отдают проекции к подгруппе нейронов ядра третьего черепного нерва, иннервирующих контралатеральную внутреннюю прямую мышцу. Таким образом, нейроны ядра шестого черепного нерва координируют наружную и внутреннюю прямую мышцы.
Очевидно, что поражение ядра отводящего нерва будет вызывать парез содружественных движений глаз в сторону поражения. Поражение медиального продольного пучка между средней частью моста и ядром глазодвигательного нерва в свою очередь приведет к разрыву связей ипсилатеральной группы нейронов, иннервирующих внутреннюю прямую мышцу, и контралатерального ядра шестого нерва и вызывать ослабление приведения ипсилатерального глаза при произвольных верзиях.
Клинической картине межъядерной офтальмоплегии могут сопутствовать ипсилатеральная гипертропия или косая девиация.
Различные структурные аномалии, метаболические, иммунологические, воспалительные, дегенеративные и другие патологические процессы могут нарушать функции медиального продольного пучка и близлежащих структур. У молодых людей наиболее частой причиной межъядерной офтальмоплегии, несомненно, является рассеянный склероз.
Другие причины межъядерной офтальмоплегии включают в себя мальформацию Arnold-Chiari, гидроцефалию, менингоэнцефалит, опухоли ствола головного мозга или четвертого желудочка, травму головы, расстройства метаболизма, интоксикаци. фармпрепаратами, паранеопластические эффекты, карциноматозный менингит и другие. Периферические процессы, особенно myasthenia gravis и синдром Miller Fisher, могут очень близко симулировать межъядерную офтальмоплегию, и эти состояния следует исключать у каждого пациента с глазодвигательными нарушениями, напоминающими межъядерную офтальмоплегию.
Диплопия и/или птоз различной выраженности часто являются поводом для проведения офтальмологического обследования. Даже при отсутствии стереотипических миастенических движений глаз, этот диагноз следует подозревать у каждого ребенка с необъяснимыми приобретенными глазодвигательными расстройствами и клинически нормальными зрачками — особенно при вариабельности девиации — при наличии птоза, и при его отсутствии. Подозрительным является любой паттерн нарушения подвижности глаз, в том числе очевидный паралич взора, межъядерная офтальмоплегия, изолированный парез черепного нерва, «синдром полутора», несодружественное косоглазие, недостаточность аккомодации-вергенции и нистагм взора.
При длительном оптокинетическом нистагме может выявляться замедление быстрых фаз, крупные саккады могут быть гипометрическими, а мелкие саккады — гиперметрическими; могут наблюдаться характерные «подрагивающие» движения глаз («quiver movements»), представляющие собой короткое саккадическое движение, за которым следует быстрое отклонение глаза в обратную сторону.
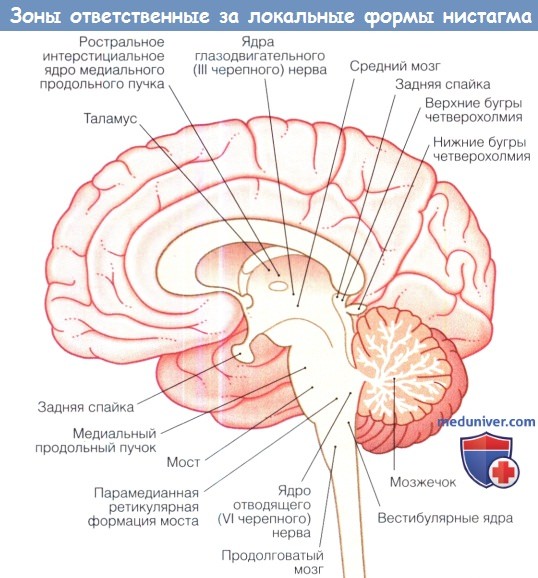
Зоны головного мозга, ответственные за развитие «локальных» форм приобретенного нистагма.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021