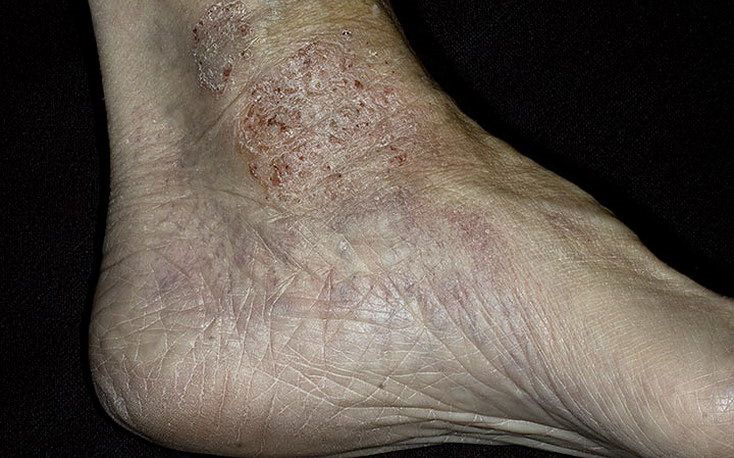
волдыри вылезли на ногах что это может быть
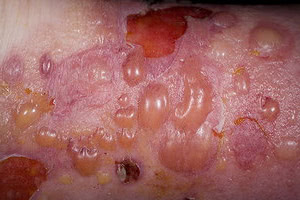
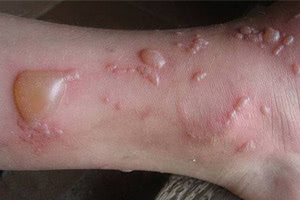
Буллезный дерматит
терапевт / Стаж: 18 лет
Дата публикации: 2019-03-27
гинеколог / Стаж: 27 лет
Первичными элементами сыпи при буллезном дерматите являются везикулы (пузырьки) — полостные образования на коже не более 0,5 см в диаметре, имеющие дно и покрышку, образованные выше- и нижележащими слоями кожи. Содержимое пузырька — серозный или геморрагический экссудат. Буллы (пузыри) — полостные образования со схожими характеристиками, но имеющие размер более 0,5 см. После вскрытия везикул и булл остаётся эрозия — вторичный элемент сыпи при буллезных дерматитах. Глубина залегания пузырей и пузырьков может достигать субэпидермальных слоёв кожи.
Образованием пузырей на коже (буллезным дерматитом) сопровождаются следующие заболевания:
Причины буллезного дерматита
Современная дерматология рассматривает следующие причины буллезного дерматита:
Симптомы буллезного дерматита
Любой буллёзный дерматит сопровождается образованием на коже пузырей и/или пузырьков. Это основной признак, общий для всех заболеваний из этой группы. Буллы и везикулы являются основными первичными элементами сыпи при буллёзных дерматитах. При нарушении целостности покрышки образования на месте разрушенного пузыря или пузырька остаётся эрозия, дном которой может быть субкорнеальный, интраэпидермальный или субэпидермальный слои кожи.
Симптомы буллёзного эпидермолиза следующие:
Болезнь Хейли-Хейли сопровождается следующими симптомами:
Симптомы буллёзного пемфигоида таковы:
Симптомы пемфигуса (пузырчатки):
Симптомы герпетиформного дерматита:
Симптомы синдрома Стивенса-Джонсона и синдрома Лайелла
Синдром Лайелла часто рассматривается как продолжение синдрома Стивенса-Джонсона (дальнейшее развитие патологии с более тяжёлым течением). Начало ССД сопровождается лихорадкой, слабостью, болевыми ощущениями в горле. Затем на слизистой оболочке конъюнктивы, рта и языка появляются пузыри и эрозии. Возможная локализация также включает в себя слизистую половых органов и прямой кишки. На коже возникает сыпь из округлых пятен 2-3 см в диаметре.
Синдром Лайелла начинается с признаков простудного заболевания, потому часто остаётся нераспознанным. Беспокоят кашель, насморк, слабость, лихорадка. От момента приёма препарата, на который возникает реакция, до начала симптомов может пройти несколько дней или недель. В развернутой фазе на коже тела пациента появляется быстро распространяющаяся красная пятнистая сыпь. Затем она трансформируется в огромные буллы из-за отслаивания кожи на поражённых участках вследствие тотального некроза. Такие же изменения наблюдаются на слизистых оболочках ротовой полости, дыхательных путей, пищевода, половых органов и роговице. Общее состояние тяжёлое, возможна кома, полиорганная недостаточность.
Диагностика и лечение буллёзного дерматита
Основой диагностики при буллёзных дерматитах является гистологический анализ кожи (биопсия) и иммуногистохимическое исследование биоптата. Микроскопия выявляет характерные признаки того или иного заболевания, а гистохимическое исследование позволяет выявлять отложения иммуноглобулинов (характерно для аутоиммунных заболеваний). Клиническая диагностика, основывающаяся на характерных признаках болезней, может ошибаться.
Тактика терапии зависит от причин, вызвавших буллёзный дерматит. Лечение проводится в основном патогенетически и направлено на ключевые моменты механизмов развития заболевания. Этиотропное лечение невозможно, так как наследственные и аутоиммунные болезни возникают на тонком молекулярном уровне и не поддаются коррекции существующими методами. При аутоиммунных и аллергических буллезных дерматитах основой терапии является местное и системное применение кортикостероидных препаратов (преднизолон, гидрокортизон и др.), иммуносупрессивная терапия (метотрексат, азатиоприн). Возможно назначение моноклональных антител (ритуксимаб). При герпетиформном дерматите эффективен дапзон, хотя механизм его действия при этой патологии точно неизвестен.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Острая крапивница – аллергическая реакция на коже
Острая крапивница – аллергическая реакция на коже
Если у вас – без каких-либо видимых причин – на коже появились сыпь или красные выпуклые пятна, сопровождающиеся зудом, вы имеете все основания заподозрить у себя крапивницу. И обратиться к дерматологу или аллергологу: с острой крапивницей шутить не стоит. Хотя в большинстве случаев это состояние и не опасно для жизни, и крапивница не является заразной болезнью, у некоторых людей такие симптомы могут развиться в более серьезную аллергическую реакцию, требующую неотложной помощи.
Геометрия крапивницы: как распознать симптомы?
Крапивница проявляется в виде приподнятых, хорошо очерченных областей эритемы (покраснения) и отечности кожи, которая при этом очень зудит. По интенсивности зуд может варьироваться от слабого до сильного. Красные пятна на коже могут принимать любую форму: быть линейными, круглыми или овальными, дугообразными
Крапивница может появиться на любом участке тела, при этом зудящие пятна могут менять форму, мигрировать, исчезать и появляться вновь в течение коротких периодов времени. Однако распознать это состояние достаточно просто – у крапивницы есть один характерный симптом: центр пятен при надавливании бледнеет. В то же время это не значит, что крапивницу невозможно перепутать с каким-либо другим из множества дерматологических заболеваний, сходных по симптоматике. Так, случается, что поставить диагноз удается только опытному врачу.
Дифференциальная диагностика крапивницы:
аллергический контактный дерматит атопический дерматит (экзема) мультиформная эритема чесотка болезнь Шенлейн-Геноха (форма аллергического васкулита) мастоцитоз розовый лишай.
По времени симптомы крапивницы могут отмечаться от нескольких минут до нескольких месяцев или даже лет (тогда речь идет уже о хронической крапивнице). Обычно пятна с четкими краями появляются на коже неожиданно и исчезают так же внезапно. Если эти симптомы длятся менее шести недель, крапивницу классифицируют как острую.
Острая генерализованная крапивница
Отдельно выделяется острая генерализованная крапивница, которая отличается большей площадью распространения пятен на теле. В некоторых случаях зудящие пятна или сыпь могут покрывать все тело. Еще один специфический момент: причину острой генерализованной крапивницы часто установить не удается. Согласно некоторым источникам, причина этого состояния не определяется более чем в 60% случаев.
Известные \ распространенные триггеры острой генерализованной крапивницы
Как развивается острая крапивница
При контакте с триггером (раздражителем) организм реагирует на это выделением большого количества медиатора воспаления гистамина, а также ряда других провоспалительных молекул (цитокинов). В случае крапивницы они скапливаются под поверхностью кожи, воздействуют на проницаемость сосудов, которые начинают пропускать жидкость. Жидкость накапливается в коже и вызывает сыпь, зуд, покраснение и другие неприятные симптомы.
В некоторых случаях триггер крапивницы очевиден, например, арахис или креветки. Острая крапивница может быть вызвана аллергической реакцией на продукты питания, лекарства, косметику или мыло, а также инфекции, укусы насекомых или факторы окружающей среды (как жара, холод, давление, физические упражнения, солнечный свет) и стресс.
Многие случаи крапивницы требуют длительного исследования, так как это состояние может спровоцировать множество разных причин, поэтому без медицинского наблюдения не обойтись. В поисках триггера врач может назначить различные кожные пробы. Они должны проводиться только под строгим медицинским наблюдением в клинике с надлежащим оборудованием, так как многие случаи аллергических реакций несут риск анафилаксии.
Лечение экземы на ногах
Автор: 
Редактор: 
Дата публикации: 18.03.2019
Дата обновления: 12.11.2020
Экзема на ногах может проявляться по-разному, все зависит от ее вида и причины развития. Это заболевания развивается на фоне наследственной предрасположенности и воздействия комплекса внешних и внутренних факторов. Точно установить все причины заболевания всегда проблематично, но все же это нужно делать, так как устранение причин лежит в основе успешного лечения. Отлично умеют лечить экзему в московской клинике Парамита.
Почему на нижних конечностях развивается экзема
Сейчас уже точно известно, что большую роль в развитии этой болезни играет наследственность, то есть, особенности реагирования организма на те или иные внешние и внутренние факторы. Это определенные отклонения в обмене веществ, работе нервной и эндокринной систем. Все это приводит к тому, что иммунная система дает неадекватно высокую (аллергическую) реакцию на те или иные внешние и внутренние воздействия.
К внешним факторам, провоцирующим развитие экземы на ногах, относятся:
К внутренним факторам относятся:
Стадии протекания и первые симптомы экземы на ногах
Типичные проявления острой экземы на ногах или обострения ее хронического течения – это ряд последовательных стадий мокнущей экземы:
Красные пятна на коже после стресса
Диагностика кожных заболевания
При очередном обострении все стадии повторяются, но чем дольше протекает заболевание, тем менее выраженный характер носят его симптомы. В зависимости от причины развития выделяют три основных вида экземы: истинную, микробную и профессиональную.
Истинная экзема на ногах
Истинная экзема может проявляться в виде описанных выше типичных поэтапных мокнущих высыпаний. Самой частой локализацией высыпаний является кожа в области коленей и голеней. Обострения заболевания связаны со стрессами, переохлаждениями и нарушениями диеты. Часто к такому процессу присоединяется инфекция, что приводит к появлению гноя, желтых корочек, усилению мокнутия, и длительному обострению.
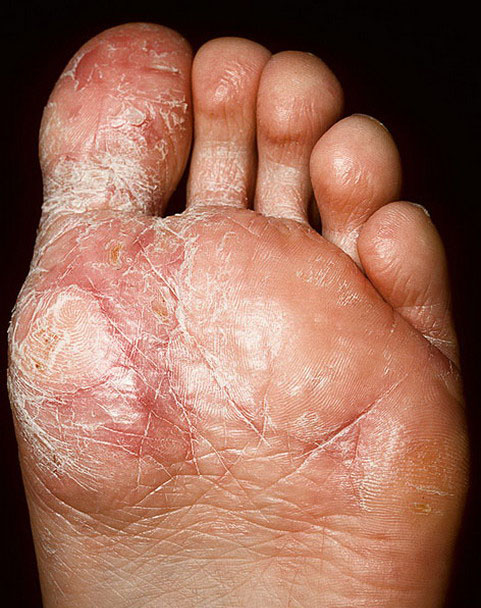
Дисгидротическая и мозолевидная форма
Эта форма заболевания развивается в области подошв стоп. Кожа здесь грубая, поэтому болезнь в этой области проявляется несколько по-другому и носит название дисгидротической. Внешне на подошвах можно увидеть плоские пузыри с прозрачным содержимым диаметром около 5 мм. Покраснение кожи незначительное. Пузыри могут претерпевать следующие изменения:
Постепенно увеличиваясь, очаг поражения может распространяться на тыл стопы, где течение приобретает типичный поэтапный характер. Хроническое течение дисгидротической формы является причиной повышенного ороговения кожи с образованием на ней грубых кожных наростов – сухая экзема.
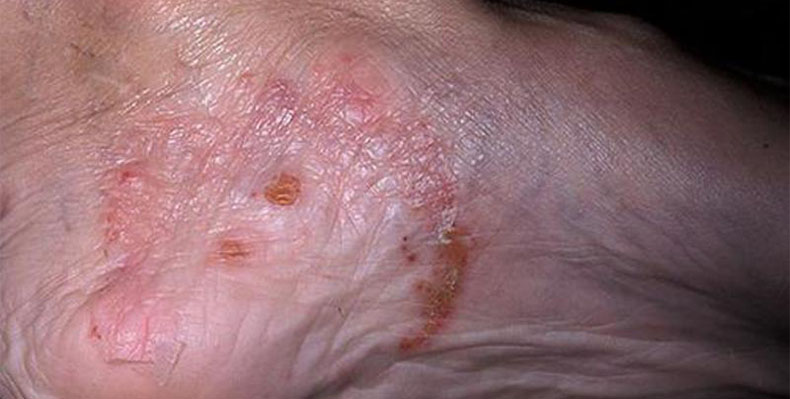
Микробная экзема на ногах
Причиной микробной экземы являются различные повреждения кожи и кожные инфекции. Характерна вторичная экзематизация бактериальных и грибковых поражений кожи. Из бактериальных поражений таким превращениям чаще всего подвергаются стрептококковые инфекции, развивающиеся на коже в области ран, ссадин и трофических язв.
В области стоп причиной экзематизации чаще бывают грибковые инфекции, поэтому некоторые специалисты выделяют отдельно грибковую экзему. Протекает она длительно, иногда после устранения грибковой инфекции переходит в истинный вид. Выделяют несколько форм микробной экземы на ногах.
Паратравматическая
Симптомы экземы появляются вокруг инфицированных ран, ссадин, ожогов. Аллергические кожные реакции усиливают все проявления инфекции, что является причиной длительного заживления раны. Затем на месте раны образуется экзематозный очаг с постоянным рецидивированием.
Варикозная экзема на ногах
При варикозе нарушается питание кожных покровов, это является причиной образования трофических язв и их инфицирования. При наследственной предрасположенности к аллергизации на этом фоне развиваются экзематозные высыпания, болезнь имеет тенденцию к длительному рецидивирующему течению.
Основные принципы лечения
Лечение должно быть длительным и комплексным. Так как причины и лечение экземы на ногах взаимосвязаны, в первую очередь стараются выявить и исключить все факторы, способствующие развитию заболевания. Комплексная терапия включает в себя:
Медикаментозная терапия
Когда экзема на ногах обостряется, дерматологи часто начинают лечение с назначения лекарств, устраняющих неприятные симптомы. Но специалисты прекрасно понимают, что это не выход из положения: многие лекарства, подавляющие воспаление и аллергию, снимающие зуд, имеют значительные побочные эффекты. Так, самые эффективные препараты этого ряда – мази и кремы с глюкокортикостероидными гормонами (ГКС) вызывают:
Поэтому все средства для наружного (мази, кремы, спреи) и внутреннего (таблетки) применения назначают, как правило, короткими курсами, делая акцент на немедикаментозных методах лечения.
Лечение экземы на ногах без кремов, мазей и таблеток
Немедикаментозным методам лечения экземы на ногах сегодня отдается предпочтение во всем мире, так как эти методики направлены на активизацию собственных защитных сил организма и подавление процессов, лежащих в основе аллергических реакций. К современным западным и традиционным восточным методам лечения относятся:
Как лечат экзему ног в клинике Парамита
Московская клиника Парамита специализируется на лечении хронических кожных заболеваний. Врачи-дерматологи клиники применяют комплекс индивидуально подобранных европейских и восточных методик. Соответствующее обучение они прошли в лучших мировых центрах и с успехом применяют свои знания и навыки на практике. Проведенные курсы лечения позволяют быстро устранить острые проявления заболевания и предупредить появление рецидивов без каких-либо побочных эффектов. Пациенты клиники, страдающие экземой, регулярно проводят противорецидивные курсы терапии, позволяющие полностью устранить все проявления болезни.
Экзема на ногах – это не приговор. При правильном образе жизни и регулярном противорецидивном лечении можно забыть о ее существовании. Чем лечить экзему на ногах в том или ином случае, решает только врач.
Крапивница у взрослых: ее причины, симптомы и лечение.
Крапивница – это кожный симптом аллергии или другой патологии, связанной с выбросом гистамина. Свое название получила из-за покраснения и волдырей, очень похожих на ожог крапивы. Можно также встретить названия «крапивная лихорадка» или «уртикария».
Это состояние требует тщательного обследования и лечения, так как чревато осложнениями: отеком Квинке и анафилактическим шоком.
Симптомы и проявления крапивницы
При контакте с аллергеном тучные клетки активизируются и высвобождают гистамин – вещество, вызывающее отек кожи и слизистых, что приводит к образованию волдырей.
Эти высыпания похожи на пузыри или узелки, на ощупь плотные, имеют четкие очертания, возвышаются над здоровой кожей и бледнеют при надавливании. Диаметр от одного миллиметра до нескольких сантиметров, крупные волдыри могут сливаться друг с другом, образуя большое пятно неправильной формы. Цвет варьируется от белого до ярко-красного. Исчезают, не оставляя пятен и рубцов. Обязательно сопровождаются зудом – от умеренного до мучительного.
Для волдырей характерна летучесть, то есть они быстро возникают и так же быстро проходят, но могут вернуться через несколько часов. В некоторых случаях эпизоды высыпаний повторяются многократно.
Локализация крапивницы различна – на лице, шее, руках, спине и животе. При генерализованной форме высыпаниями покрыта большая часть тела.
Клинические формы
По характеру течения заболевания выделяют острую и хроническую формы. Острая длится от нескольких часов до 1,5 месяцев. В течение этого времени симптомы могут угасать, но полностью не проходят.
Для хронической формы характерно цикличное чередование светлых промежутков (ремиссии) с периодами обострения. Иногда и вовсе не наблюдается выраженной ремиссии.
По этиологии возникновения выделяют формы:
Факторы риска
Спровоцировать эпизод крапивницы или развитие хронической формы может один из факторов, либо их сочетание:
Осложнения крапивницы
Отек Квинке или ангионевротический отек
Неотложное состояние, по своему механизму развития схожее с крапивницей, характеризующееся отеком глубоких слоев кожи, слизистых и подкожной клетчатки.
Иногда крапивница переходит в отек Квинке, либо они развиваются одновременно друг с другом. Опасность заключается в возможном развитии отека гортани, затруднении дыхания и удушении.
Миокардит и гломерулонефрит
Редкие, но грозные осложнения крапивницы. Их развитие связано с нарушением проницаемости сосудистой стенки, что чревато нарушением ритма сердца и фильтрационной функции почек.
Анафилактический шок
При прогрессировании аллергии есть вероятность развития анафилактического шока при контакте с аллергеном. Это опасное для жизни состояние, сопровождающееся угнетением всех жизненно-важных функций организма. Требует незамедлительной медицинской помощи. Риск летального исхода очень высок.
Гнойное поражение кожи
Из-за мучительного зуда больные крапивницей часто сильно расчесывают пораженные участки. При снижении иммунитета, либо при нарушении гигиены есть опасность попадания бактериальной флоры. Это приводит к появлению гнойничков и фурункулов.
Нужно ли обращаться к врачу
Несмотря на то, что крапивница чаще всего проходит быстро и без последствий, выявить ее причины необходимо. Как минимум для того, чтобы избежать серьезных осложнений. Как максимум, чтобы предупредить ее появление в дальнейшем и обезопаситься от дискомфорта.
АО «Медицина» (клиника академика Ройтберга) расположена в центре Москвы по адресу 2-й Тверской-Ямской переулок 10 в пешей доступности от метро Маяковская, Белорусская, Тверская, Чеховская, Новослободская.
Записаться на прием к нашим специалистам вы можете на сайте или по телефону +7 (495) 775-73-60.
Диагностика и обследования при крапивнице
Ведущую роль в постановке диагноза играет выявление провоцирующего фактора, особенно если не удается установить взаимосвязь крапивницы с чем-либо. В таких случаях приходят на помощь диагностические пробы:
Некоторые из этих проб проводятся в день обращения, для других может потребоваться подготовка. При постановке проб на аллергены необходимо исключить прием антигистаминных препаратов на две недели – для корректного результата.
Для полноты клинической картины проводят исследование крови и мочи, флюорографию, ЭКГ и другие обследования по показаниям.
АО «Медицина» (клиника академика Ройтберга) имеет современное отделение аллергологии и иммунологии, укомплектованное квалифицированными специалистами. За каждым пациентом закрепляется лечащий врач, который курирует процесс обследования и лечения. При наличии у пациента сопутствующих заболеваний, например, бронхиальной астмы или сердечной патологии, к лечению привлекаются профильные специалисты.
Лечение разных форм крапивницы
Медикаментозное лечение назначается и корректируется только врачом, самолечение недопустимо. Дозировки препаратов зависят от массы тела пациента, его возраста и тяжести течения заболевания.
При аллергической этиологии необходим прием антигистаминных средств. При холодовой и холинергической формах применяют блокаторы гистаминовых рецепторов. При тяжелых аутоиммунных формах и неэффективности обычной терапии к лечению добавляют гормональные препараты (глюкокортикостероиды).
При подборе лекарственной терапии необходимо учесть наличие сопутствующих заболеваний и противопоказаний, а также возможные побочные реакции.
Участие пациента в лечении
Помимо приема назначенных препаратов, пациенту необходимо соблюдать здоровый образ жизни и отслеживать реакцию организма на аллергены и провоцирующие факторы.
При пищевой аллергической крапивнице стоит придерживаться гипоаллергенной диеты – исключить все, на что ранее наблюдалась реакция, и с осторожностью употреблять продукты, содержащие гистаминолибераторы. В эту группу входят коровье молоко, яйца, многие виды рыбы, икра и морепродукты, специи и пряности, маринады, алкоголь, а также все продукты, содержащие красители, ароматизаторы и консерванты.
Следует внимательно относиться к гигиене кожи, чтобы избежать гнойничковых заболеваний. Рекомендуется принимать теплый, но не горячий душ с жидким гипоаллергенным мылом и аккуратно использовать мягкую мочалку, чтобы не травмировать раздраженную кожу.
Снять кожный зуд при крапивнице помогут мази с гормонами.
Как попасть на прием к врачу
Записаться на удобное время к специалистам нашей клиники вы можете, заполнив форму на сайте, либо позвонив по круглосуточному телефону +7 (495) 775-73-60.
Наш адрес: Москва, 2-й Тверской-Ямской переулок, дом 10.
Удобнее всего добираться от станции метро Маяковская – всего 5 минут пешком. Также в пешей доступности находятся станции: Белорусская, Тверская, Чеховская и Новослободская.
Мы будем рады помочь вам и вашим близким сохранить здоровье!
Лечение ахиллобурсита (ахиллодинии)
Ахиллобурсит – один из видов бурсита. Представляет собой воспаление выстилающей суставной сумки (синовиальной капсулы), которая находится в месте крепления ахиллова сухожилия к пяточной кости, окружая последнее. В вышеуказанном сегменте имеются две такие сумки, служащие амортизаторами во время ходьбы, бега и вообще при движении. При наличии воспалительного процесса в выстилающих суставных сумках начинает выделяться излишняя жидкость (экссудат), что характеризуется появлением заметного образования в области пятки и приводит к атрофии и утолщению стенок суставной сумки, а также уплотнению и огрублению окружающих тканей. Это, в свою очередь, приводит к нарушению и ограничению двигательной функции сустава и появлению болевых ощущений в поражённой зоне. Течение заболевания может быть острого, подострого, хронического, а также рецидивирующего характера.
Группа риска
Возникновению ахиллобурсита могут подвергаться абсолютно любые группы лиц, профессия которых связана с длительной ходьбой или стоянием на ногах, подъемами тяжестей поскольку основным фактором, приводящим к развитию болезни, являются длительные физические нагрузки на пяточную область – такие, как ходьба, бег, а также нагрузки, возникающие по причине избыточного веса или продолжительного воздействия механических раздражителей – например, тесной или жёсткой обуви. Суставы не успевают восстанавливаться после полученных нагрузок, и это может стать причиной развития воспаления. Также причиной его может быть обыкновенное растяжение связок. У женщин возникает, как правило, в связи с ношением слишком тесной обуви или обуви на каблуке. У мужчин оно может возникнуть вследствие длительных и избыточных физических нагрузок при занятиях спортом.
В группу риска входят также люди старшей возрастной группы, так как в преклонном возрасте появление патологии происходит из-за утраты прочности и возрастных изменений в структуре сухожилий, вследствие чего в пяточной области начинается образование рубцовой ткани.
Причины возникновения аххилобурсита:
Классификация ахиллобурсита (по нескольким параметрам)
Симптомы и признаки
При наличии уже развившегося воспалительного процесса в синовиальной сумке пятки больной испытывает выраженную боль в поражённом участке при ходьбе или беге, также возникают покраснение и отёк в голеностопном суставе. В случае занесения инфекции, при котором происходит нагноение, могут развиться тяжёлые осложнения – такие как гнойный бурсит, флегмона и даже сепсис.
Диагностика
Диагностирование ахиллобурсита осуществляется поэтапно. Назначаются следующие анализы:
С целью окончательного уточнения диагноза могут быть дополнительно назначены следующие инструментальные методы исследования:
Лечение
Терапию ахиллобурсита (особенно инфекционного или посттравматического) необходимо начинать как можно раньше, чтобы предотвратить развитие серьёзных осложнений и переход процесса в затяжную, хронически рецидивирующую форму.
В первые дни заболевания необходимо ограничение двигательной активности. С этой целью рекомендуем использовать специальные лангеты и фиксирующие повязки, в некоторых случаях показан постельный режим.
Также показаны обезболивающие и противовоспалительные препараты (анальгетики, антибактериальные средства, НПВП, а также компрессы с димексидом).
С целью восстановления хрящевых и костных структур проводится внутрисуставное введение препаратов гиалуроновой кислоты, наиболее эффективен при данной патологии препарат OST TENDON т.к. он блокирует болевые рецепторы, тормозит медиаторы воспаления и выполняет роль транспортной среды с высоким содержанием питательных веществ.
В некоторых случаях показано проведение пункции синовиальной сумки с аспирацией содержимого и введением в неё лекарственных препаратов (кортикостероидов, антибиотиков и др.). При наличии гнойного содержимого пациенту проводится дренирование синовиальной сумки сустава на фоне интенсивного антибактериального лечения.
Физиотерапевтическое лечение: лазеротерапия, ультразвук с гидрокортизоном и УВТ. Ударно-волновая терапия – на сегодняшний день наиболее эффективный способ лечения ахиллобурсита. УВТ восстанавливает клеточную структуру, уменьшает боли, разрушает кальцинаты, улучшает метаболизм и микроциркуляцию, рассасывает фиброзы и стимулирует выработку коллагена. Она практически не имеет побочных действий и противопоказаний. Волна проникает в ткани и устраняет признаки воспаления, не нарушая функций сустава. Количество сеансов волновой терапии определяется стадией патологии. Перерыв между процедурами составляет 3 – 6 дней. УВТ представляет собой хорошую альтернативу хирургическому вмешательству.
Также при лечении болезни применяются:
Если медикаментозный метод и физиопроцедуры не дают положительного результата, т.е. а воспалительный процесс не купируется, то показано оперативное вмешательство.
После завершения лечения пациентам рекомендуется время от времени посещать соответствующего специалиста с целью проведения осмотра и необходимых профилактических мероприятий, для предотвращения повторного развития болезни, особенно – в случаях рецидивирующей формы его течения.