вирус эпштейна барра что это такое как лечить
Вирус Эпштейна-Барр

Заболевания, вызванные ВЭБ
Эпштейна-Барр вирусная инфекция, как правило, встречается у детей и молодых людей. Однако могут наблюдаться в любом возрасте. Клинические проявления инфекции крайне разнообразны и отличаются пестрой симптоматикой, что значительно затрудняет диагностику. Как правило, проявления ВЭБ развиваются на фоне снижения иммунитета, что свойственно всем герпесвирусным инфекциям. Первичные формы заболевания и его рецидивы всегда связаны с врожденным или приобретенным иммунодефицитом. У людей с выраженным иммунодефицитом наблюдаются генерализованные формы инфекции с поражением центральной нервной системы, печени, легких и почек. Нередко тяжелые формы инфекции ВЭБ, могут ассоциироваться с ВИЧ-инфекцией.
Внимание!
В настоящее время установлено, что ВЭБ также ассоциирован с целым рядом онкологических, преимущественно лимфопролиферативных и аутоиммунных заболеваний (классические ревматические болезни, васкулиты, неспецифический язвенный колит и др.). Кроме того, ВЭБ вызывает манифестные и стертые формы заболевания, протекающие по типу острого и хронического мононуклеоза.
Течение ВЭБ-инфекции
У людей с нормальным иммунитетом после заражения ВЭБ возможны два варианта. Инфекция может протекать бессимптомно либо проявляться в виде незначительных признаков, напоминающих грипп или острое респираторное вирусное заболевание (ОРВИ). Однако в случае заражения на фоне уже имеющегося иммунодефицита у пациента может развиться картина инфекционного мононуклеоза.
В случае развития острого инфекционного процесса возможны несколько вариантов исхода заболевания:
– выздоровление (ДНК вируса можно выявить только при специальном исследовании в единичных В-лимфоцитах или эпителиальных клетках);
– бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах лабораторно);
– развитие хронического рецидивирующего процесса:
а) хроническая активная ВЭБ-инфекция по типу хронического инфекционного мононуклеоза;
б) генерализованная форма хронической активной ВЭБ-инфекции с поражением ЦНС, миокарда, почек и др.;
в) стертые или атипичные формы ВЭБ-инфекции: длительный субфебрилитет неясного генеза, рецидивирующие бактериальные, грибковые, часто микст-инфекции респираторного и желудочно-кишечного тракта, фурункулез;
г) развитие онкологических заболеваний (лимфома Беркитта, назофарингеальная карцинома и др.);
д) развитие аутоиммунных заболеваний;
е) ВЭБ-ассоциированный синдром хронической усталости.
Исход острой инфекции, вызванной ВЭБ, зависит от наличия и степени выраженности иммунного дефицита, а также от наличия ряда внешних факторов (стрессы, сопутствующие инфекции, операционные вмешательства, гиперинсоляция, переохлаждения и др.), способных нарушать работу иммунной системы.
Клинические проявления ВЭБ-инфекции
Клинические проявления заболеваний, вызванных ВЭБ, во многом зависят от остроты процесса. Также имеет значение первичность инфекционного процесса или возникновение клинической симптоматики хронической инфекции. В случае развития острого инфекционного процесса при заражении ВЭБ наблюдается картина инфекционного мононуклеоза. Он, как правило, возникает у детей и молодых людей.
Развитие данного заболевания приводит к появлению следующих клинических признаков:
– повышение температуры,
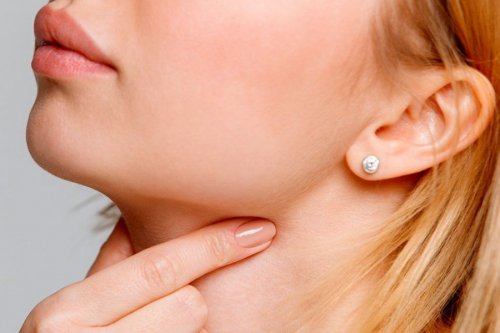
– увеличение различных групп лимфоузлов,
– поражение миндалин и гиперемии зева.
Достаточно часто наблюдается отечность лица и шеи, а также увеличение печени и селезенки.
В случае развития хронически активной ВЭБ-инфекция наблюдается длительное рецидивирующее течение заболевания. Пациентов беспокоят: слабость, потливость, нередко боли в мышцах и суставах, наличие различных кожных высыпаний, кашель, дискомфорт в горле, боли и тяжесть в правом подреберье, головные боли, головокружение, эмоциональная лабильность, депрессивные расстройства, нарушение сна, снижение памяти, внимания, интеллекта. Часто наблюдаются субфебрильная температура, увеличение лимфоузлов и гепатоспленомегалия различной степени выраженности. Обычно эта симптоматика имеет волнообразный характер.
У пациентов с выраженной иммунной недостаточностью возможно возникновение генерализованных форм ВЭБ-инфекции с поражением центральной и периферической нервной систем (развитие менингита, энцефалита, мозжечковой атаксии, полирадикулоневритов), а также с поражением других внутренних органов (развитие миокардита, гломерулонефрита, лимфоцитарного интерстициального пневмонита, тяжелых форм гепатита). Генерализованные формы ВЭБ-инфекции могут привести к летальному исходу.
Достаточно часто хроническая ВЭБ инфекция протекает стерто или может напоминать другие хронические заболевания. При стертых формах инфекции пациента может беспокоить волнообразно возникающие субфебрильная температура, боли в мышцах и лимфоузлах, слабость, нарушение сна. В случае течения инфекционного процесса под маской другого заболевания наиболее важными признаками являются: длительность симптоматики и устойчивость к терапии.
Лабораторные исследования

Их можно разделить на две группы скрининговые и уточняющие:
1. К скрининговым можно отнести те, которые наряду с клинической симптоматикой позволяют заподозрить ВЭБ-инфекцию. В клиническом анализе крови: могут наблюдаться: незначительный лейкоцитоз, лимфомоноцитоз, возможно, тромбоцитопения. В биохимическом анализе крови выявляются: повышение уровня трансаминаз и других ферментов, белков острой фазы – С-реактивный белок, фибриноген и др. Однако эти изменения не являются строго специфичными для ВЭБ-инфекции (их можно обнаружить и при других вирусных инфекциях).
2. Важным исследованием, позволяющим установить наличие возбудителя в организме, является серологическое обследование: повышение титров антител к ВЭБ, является критерием наличия инфекционного процесса в настоящее время или свидетельством контакта с инфекцией в прошлом. Однако наличие антител не позволяет однозначно говорить о том, что клинические проявления заболевания вызваны ВЭБ.
3. Для получения наиболее достоверных результатов используется ДНК-диагностика. С помощью метода полимеразной цепной реакции (ПЦР) определение ДНК ВЭБ проводят в различных биологических материалах: слюне, сыворотке крови, лейкоцитах и лимфоцитах периферической крови. При необходимости проводят исследование в биоптатах печени, лимфоузлов, слизистой кишечника и т. д. Таким образом, для постановки диагноза ВЭБ-инфекции, помимо проведения общеклинических обследований, необходимы серологические исследования (ИФА) и ДНК диагностика инфекции в различных материалах в динамике.
Лечение ВЭБ-инфекции
В настоящее время общепринятых схем лечения ВЭБ-инфекции не существует. Объем терапии больных, как с острой, так и с хронической активной ВЭБ-инфекцией может быть различным, в зависимости от длительности заболевания, тяжести состояния и иммунных расстройств. В комплексном лечении данного заболевания используются различные группы препаратов, в том числе рекомбинантные интерфероны, которые подавляют размножение вируса, защищают незараженные клетки, укрепляют иммунитет. Кроме того, применяются ациклические синтетические нуклеозиды и другие противовирусные препараты, обеспечивающие остновку репликации вируса в пораженных клетках, а также глюкокортикоиды, действие которых направлено на купирование воспалительных процессов в органах и тканях. В зависимости от выраженности тех или иных симптомов заболевания назначается различная симптоматическая терапия (анальгетики, антиоксиданты, нестероидные противовоспалительные средства, муколитики и др.).
Интерферон в лечении болезни
Препаратом выбора при лечении ВЭБ-инфекции может стать интерферон-альфа, в среднетяжелых случаях назначаемый в виде монотерапии. Обоснованием включением в терапевтический комплекс противовирусных средств иммунного действия (интерферонов) является то, что клинические проявления инфекции обычно связаны с иммунодефицитными состояниями различной степени выраженности. При ВЭБ-инфекции всегда наблюдается сниженная выработка собственного интерферона. Учитывая, что ВЭБ-инфекция является хроническим, персистирующим заболеванием, интерферонотерапия может быть рекомендована и в качестве профилактики обострений. В этом случае назначается курсовое лечение, длительность которого зависит от тяжести течения заболевания.
Из группы рекомбинантных интерферонов может назначаться препарат ВИФЕРОН® Суппозитории. Сочетание основного действующего вещества интерферона альфа-2b и высокоактивных антиоксидантов: альфа-токоферола ацетата и аскорбиновой кислоты (в составе лекарственной формы представлена в виде смеси аскорбиновая кислота/натрия аскорбат) позволяет снизить терапевтически эффективную концентрацию интерферона альфа-2b и избежать проявления побочных эффектов интерферонотерапии. В присутствии аскорбиновой кислоты и ее соли и альфа-токоферола ацетата возрастает специфическая противовирусная активность интерферона, усиливается его иммуномодулирующее действие и нормализуются показатели интерферона.
Лечение ВЭБ-инфекции необходимо проводить под контролем клинического анализа крови (один раз в 7—14 дней), биохимического анализа (один раз в месяц, при необходимости чаще), иммунологического исследования — через один-два месяца.
Справочно-информационный материал
Автор статьи
Врач дерматовенеролог, клинический иммунолог, д.м.н., профессор
Вирус Эпштейна-Барр: что это и как лечить
Чем лечить вирус Эпштейна-Барр.
25 августа, 2021 год
Содержание
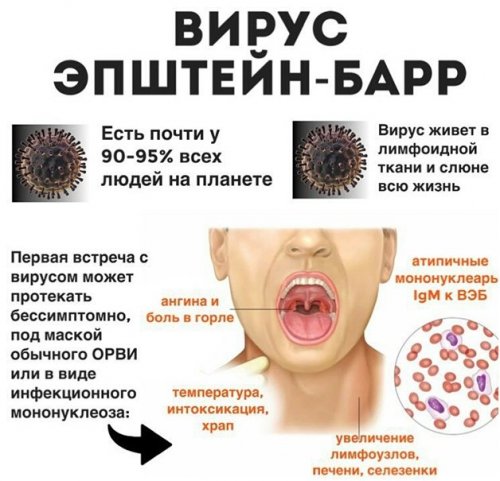
У большинства людей вирус Эпштейна-Барр (ВЭБ) пожизненно сохраняется в организме после контакта с инфекцией. ВЭБ часто запускает развитие различных заболеваний, а первый контакт с вирусом обычно происходит в первые 10 лет жизни ребенка, вызывая вялотекущее инфекционное заболевание. В раннем возрасте симптомы ВЭБ практически отсутствуют либо смазаны. При встрече с вирусом до 10-летнего возраста у ребенка в 40 % случаев развиваются респираторные заболевания, а у 10-25% – инфекционный мононуклеоз.
Вирус Эпштейна-Барр – представитель герпесвирусов, он способен заражать разные клетки, в том числе В-клетки иммунной системы (это лейкоциты) и клетки эпителия слизистых оболочек.
Почему возникают заболевания на фоне вируса Эпштейна-Барр
Передается ВЭБ воздушно-капельным путем. Именно поэтому инфекционный мононуклеоз, который развивается на фоне вируса, называют «болезнью поцелуев».
Еще один способ заражения вирусом Эпштейна-Барр – контактно-бытовой (посуда, зубная щетка, полотенце и т. д.). Также ВЭБ передается через сперму и кровь.
Размножается вирус Эпштейна-Барр в клетках эпителия и в В-лимфоцитах, поэтому проявления этого заражения очень многообразны. Особенность ВЭБ в том, что он атакует клетки иммунной системы – они начинают клонировать ДНК вируса. В организме развивается воспалительный процесс, вызывая различную симптоматику.
Как классифицируют ВЭБ
Поскольку единой классификации вируса Эпштейна-Барр официально не существует, на практике его классификация выглядит так:
Симптомы вируса Эпштейна-Барр
Вирус Эпштейна-Барр вызывает такие заболевания:
Как диагностировать вирус Эпштейна-Барр
Чтобы выявить в организме ВЭБ, врач собирает эпидемиологический анамнез, учитывает клиническую картину заболевания и направляет пациента на определенные анализы. Обычно лабораторная диагностика ВЭБ включает в себя такие маркеры:
Только врач может сказать, какие анализы из вышеперечисленных нужно сдать пациенту с подозрением на вирус Эпштейна-Барр. Диагностикой и лечением должны заниматься терапевт, педиатр или инфекционист. Если у пациента увеличен один или несколько лимфоузлов, он постоянно чувствует усталость, длительно кашляет, живот увеличен в объеме, есть боли в животе или костях, нужна консультация гематолога, онколога и других специалистов.
Как лечить вирус Эпштейна-Барр
Определенного лечения ВЭБ не существует. Обычно лечение вируса Эпштейна-Барр заключается в устранении симптомов. Пациенту нужно пить достаточно жидкости, принимать жаропонижающие и болеутоляющие препараты, интерфероны, противовирусные препараты, антибиотики (только если есть вирусная ангина или бактериальные осложнения), кортикостероиды. Нужно много отдыхать и уменьшить физическую нагрузку. Если у человека тяжелая форма ВЭБ, врачи назначают препараты против герпетической инфекции.
Осложнения при вирусе Эпштейна-Барр
Иногда при вирусе Эпштейна-Барр могут возникать осложнения: анемия, разрыв селезенки, снижение уровня тромбоцитов, гепатит, миокардит, энцефалит, менингит, синдром Гийена–Барре (при котором поражается нервная система.
Профилактика вируса Эпштейна-Барр
На сегодняшний день нет ни препаратов для профилактики ВЭБ, ни вакцин. Основные правила профилактики заболевания – это соблюдение правил личной гигиены, подвижный образ жизни, борьба с вредными привычками, полноценное питание, а также контроль хронических болезней.
Чем лечить вирус Эпштейна-Барр
Обычно для лечения вируса Эпштейна-Барр назначаются иммуномодулирующие, противовирусные препараты («Гропринозин», «Изопринозин»), а также средства на основе интерферона («Лаферобион» и т. д.).
Гропринозин
Противовирусный препарат с иммуномодулирующими свойствами «Гропринозин» назначают пациентам с вирусными инфекциями: герпес 1 и 2 типа, цитомегаловирус, ветряная оспа, вирус Эпштейна-Барр, вирус паротита и кори и т. д. Препарат стимулирует работу иммунной системы, если она снижена, уменьшает симптомы вирусных заболеваний, ускоряет выздоровление и помогает снизить количество рецидивов вирусных инфекций. Дозировку препарата определяет врач, исходя из веса и возраста пациента. Среди побочных эффектов – повышение уровня мочевой кислоты в плазме крови и моче, общее недомогание. Купить «Гропринозин» можно в таблетках и сиропе.
Гропринозин
Gedeon Richter (Гедеон Рихтер), Венгрия
Протефлазид
Это противовирусное средство эффективно при вирусе герпеса 1 и 2 типа, гепатитах, папилломавирусе, ВИЧ-инфекции, гриппе и ОРВИ. «Протефлазид» стимулирует местный иммунитет, защищая слизистые оболочки. Назначают препарат при вирусе Эпштейна-Барр, для профилактики и лечения герпеса (в том числе опоясывающего), при ветряной оспе, цитомегаловирусе. Среди побочных эффектов – боль в животе, головная боль, общая слабость, незначительное повышение температуры. Противопоказания – язва желудка и двенадцатиперстной кишки, повышенная чувствительность к компонентам лекарства. Купить «Протефлазид» можно в виде капель и суппозиториев.
Протефлазид
ЧАО Фитофарм, Украина; Фитофарм НЦ, Россия; ЗАО «ЭкоФармПлюс», Россия
В состав препарата Протефлазид входят флавоноиды диких злаков Calamagrostis epigeios L. и Deschampsia caespitosa L., способные ингибировать ДНК-полимеразу и тимидинкиназу (специфические ферменты вирусов), в клетках, которые инфицированы вирусом. Угнетение этих ферментов приводит к прекращению репликации ДНК вируса, что делает невозможным размножение вируса. Кроме того Протефлазид улучшает неспецифический иммунитет, повышая уровень эндогенного интерферона, что улучшает резистентность организма не только к вирусам, но и к бактериям. Препарат обладает антиоксидантными свойствами, предупреждая накопление продуктов перекисного окисления липидов.
Новирин
В «Новирине» увеличено содержание интерферона, поэтому он имеет прямой противовирусный эффект. Купить «Новирин» можно в сиропе и в таблетках. Назначается «Новирин» при гриппе, аденовирусах, паротите, кори, вирусных бронхитах, герпесе, вирусе Эпштейна-Барр, гепатите В, папилломавирусе и цитомегаловирусе. «Новирин» также показан при инфекциях мочевыводящих путей. Среди противопоказаний – почечная недостаточность, мочекаменная болезнь, подагра. Не подходит «Новирин» для лечения детей до года, беременных и кормящих грудью.
Новирин
ПАТ «Київський вітамінний завод», Украина
Новирин – противовирусный препарат прямого действия. Новирин содержит инозина пранобекс (сложный молекулярный комплекс инозин; N,N-диметиламино-2-пропанол; п-ацетамидобензойная кислота в соотношении 1:3:3), который обладает выраженным иммуномодулирующим и противовирусным действием. Новирин оказывает прямое противовирусное действие, которое обусловлено связыванием активного вещества с рибосомами зараженных клеток, вследствие чего замедляются процессы синтеза вирусной и-РНК, репликация РНК- и ДНК-геномных вирусов.
Лаферобион
Противовирусный и иммуномодулирующий препарат «Лаферобион» назначают взрослым и детям при ОРВИ, гепатите В (остром и хроническом), при хроническом гепатите С, вирусных, бактериальных инфекциях, септических поражениях, при герпесе, папилломатозе гортани, рассеянном склерозе, вирусе Эпштейна-Барр, почечно-клеточной карциноме, грибовидном микозе и т. д. Противопоказания: серьезные проблемы с сердечно-сосудистой системой, почками и печенью, эпилепсия и другие заболевания ЦНС, цирроз печени и т. д. При приеме «Лаферобиона» возможны хроническая усталость, боли в мышцах, повышение температуры. Купить «Лаферобион» можно в виде суппозиториев, порошка, назального спрея.
Лаферобион
ЧАО «Биофарма», Украина
Препарат Лаферобион противовирусное средство, повышает иммунитет от вирусных заболеваний, оказывает противоопухолевое и иммуномодулирующее действие. Лаферобион повышает иммуномодулирующую активность, подавляет пролиферации и рост вирусов в зараженных клетках.
Вирус Эпштейна-Барр
Специалисты ЦМРТ проводят информативные гинекологические обследования. Прием ведет опытный и квалифицированный врач-гинеколог.
ВЭБ вирус, или вирус Эпштейна-Барра – это вирус герпеса 4 типа, который вызывает высококонтагиозное инфекционное заболевание у взрослых и детей. По данным ВОЗ, вирус персистирует в организме 75-90% взрослого и детского населения. До 5% случаев заканчивается малигнизацией новообразований.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины Эпштейн-Барра
Вирус Эпштейна-Барра относится к группе герпесвирусов 4 типа.
В отличие от простого герпеса Эпштейн Барр приводит к пролиферации, или патологическому разрастанию, пораженных тканей с развитием образований. Вирус персистирует не в нервных клетках, а в клетках иммунной системы. Еще одно отличие – его постоянная трансформация.
Передаваться вирус Эпштейн Барр может:
Заражение происходит только в острой стадии заболевания.
После перенесенной инфекции человек в течение 2 лет может оставаться возможным источником заражения. До 30% переболевших людей остаются вирусоносителями.
При воздушно-капельном типе заражения после выделения больным человеком ВЭБ попадает на слизистые оболочки дыхательной системы здоровых людей. Далее с током лимфы вирус попадает в организм.
Протекать болезнь может бессимптомно или по типу простуды. Острая фаза встречается при снижении иммунного ответа. Чаще развивается хронический процесс.
Симптомы Эпшетйна Барра
Начальные симптомы Эпштейн Барра в острой стадии схожи с простудой. Заболевание носит название «Инфекционный мононуклеоз». Инкубационный период колеблется от 2 до 60 дней, в среднем занимает 2-20 дней.
Ведущими признаками инфекции являются:
Симптомами вируса Эпштейна Барр у взрослых могут быть:
Характерные признаки заболевания длятся в среднем 7-14 дней, после чего наступает выздоровление. Слабость и увеличенные лимфоузлы сохраняются до 21 дня.
Для хронического течения заболевания характерно появление новообразований различной локализации.
Стадии развития болезни Эпштейн Барра
В стадии развития болезни Эпштейн Барра выделяют фазы: острую, или инфекционный мононуклеоз и хроническую.
Острая фаза занимает до 3 недель. Далее заболевание переходит в хронический процесс, который протекает с периодами обострения и ремиссий.
По тяжести течения выделяют 3 степени: легкая, средняя, тяжелая.
Эпштейн Барр при беременности
При первичном заражении вирусом Эпштейна Барр во время беременности могут развиваться осложнения со стороны матери и плода:
Если будущая мать ранее имела контакт с возбудителем, то возможен переход инфекции из латентного состояния в период обострения.
Лечение инфекционного мононуклеоза у беременной обязательно проводится в стационаре под наблюдением специалистов.
Как диагностировать
Диагностика болезни Эпштейн Барра комплексная и состоит из сбора жалоб, осмотра и анализов.
При обращении пациентки к врачу отмечается характерная для простудных заболеваний симптоматика. При этом развивается регионарная лимфаденопатия и гепатоспленомегалия.
При осмотре определяются увеличенные до 2 см подвижные умеренно болезненные лимфоузлы. Поражаются обычно несколько групп лимфоузлов. При шейной лимаденопатии может возникать одутловатость лица.
Назначается общий анализ крови, для которого характерно повышение числа лейкоцитов, лимфоцитов и моноцитов, ускоренное СОЭ
В биохимическом анализе отмечается повышение значений печеночных ферментов: АлАТ, АсАТ, ЛДГ, билирубина.
Для верификации возбудителя используется серологическая диагностика:
К какому врачу обратиться
Лечением острой вирусной инфекции Эпштейн Барр занимается врач-инфекционист, терапевт или ВОП. Хроническую форму с развитием новообразований лечит онколог. При наличии показаний пациент направляется к смежным специалистам: ЛОР, иммунолог, гематолог.
Как лечить болезнь Эпштейн Барр
Лечение неспецифическое. Инфекционный мононуклеоз необходимо лечить в стационарных условиях.
Для снижения вирусной активности назначаются противовирусные препараты. По показаниям назначаются антибиотики, иммуномодуляторы.
Обязательно проводится симптоматическая терапия:
Лечение патологии занимает от 2 недель до нескольких месяцев.
Последствия
Вирус Эпштейн Барра может приводить к развитию осложнений в виде:
Профилактика
Специфической профилактики заболевания не существует. Проводятся мероприятия по защите слизистых оболочек от проникновения вируса от больного человека: ношение маски при наличии симптомов простудной болезни, своевременное обращение к врачу для определения тактики ведения и лечения.
Лечение болезни Эпштейн Барра в клиниках ЦМРТ
В клинике ЦМРТ ведет прием терапевт. Специалист назначает необходимые виды лабораторно-диагностических исследований. При наличии жалоб можно записаться на прием по телефону, через онлайн-форму на сайте.
Источники
Паниковать не стоит, но лечиться надо. Что мы знаем о вирусе Эпштейна-Барр?
От него не скроешься. Рано или поздно с ним встречается каждый человек. Надо ли его бояться? А может, инфекция совсем безобидна? Паниковать не стоит, но и легкомысленное отношение – ошибка.
О вирусе Эпштейна-Барр рассказала врач-инфекционист «Клиники Эксперт» Тула Елена Геннадьевна Королёва.
— Елена Геннадьевна, что такое вирус Эпштейна-Барр?
— Среди герпес-вирусов насчитывают 8 типов, вызывающих патологии у вида Homo sapiens, то есть у людей. Вирус Эпштейна-Барр – герпес-вирус IV типа. После заражения вирусом Эпштейна-Барр инфекция остаётся в организме навсегда и никогда его не покидает.
Вирус Эпштейна-Барр – один из самых распространённых герпес-вирусов у людей. Восприимчивость к нему человека высока. Многие дети инфицируются до достижения годовалого возраста, а к 40-50 годам инфекция есть в организме практически у каждого.
— Как происходит заражение вирусом Эпштейна-Барр?
— Источник инфекции – вирусоносители, а также больные с типичными (манифестными) и стёртыми формами заболевания. Наиболее распространённый путь передачи – воздушно-капельный: с частицами слюны при разговоре, чихании, кашле. Возможна передача вируса при поцелуе (именно поэтому в некоторых источниках вызванный им инфекционный мононуклеоз называют «болезнью поцелуев»). Возможен и контактный путь заражения (например, через предметы домашнего обихода).
Вирус Эпштейна-Барр проникает в организм через верхние дыхательные пути, и уже оттуда распространяется в лимфоидную ткань, вызывая поражения лимфоузлов, миндалин, селезёнки и печени.
При размножении в организме вирус Эпштейна-Барр воздействует на иммунную систему. Механизм воздействия сложен, но в конечном результате за счёт поражения В-лимфоцитов и угнетения Т-клеточного иммунитета происходит подавление выработки интерферона – белка, отвечающего за противовирусную защиту организма.
В современном мире у детей отмечается всплеск заболеваемости, особенно в городах. Наиболее высока вероятность заразиться в местах скопления людей.
— А бессимптомный носитель может быть опасен?
— Чаще всего источником инфекции становится человек в острой стадии болезни. Но передача от бессимптомного носителя не исключена.
— Какую болезнь вызывает вирус Эпштейна-Барр?
— Классическое проявление – инфекционный мононуклеоз. Для него характерны общие интоксикационные симптомы: высокая температура тела, сонливость, вялость, головные боли, боль в горле, увеличение лимфоузлов (или лимфопролиферативный синдром).
Лимфопролиферативный синдром сочетает:
В общем анализе крови определяется наличие атипичных мононуклеаров. Что это такое? Атипичные мононуклеары (другое их название – «вироциты») – это изменённые одноядерные клетки крови. При течении инфекционного мононуклеоза количество атипичных мононуклеаров в крови повышается значительно (больше 10 %). Может снижаться общее количество тромбоцитов и лейкоцитов, что говорит о тяжести переносимой инфекции.
Есть особенности проявления вируса Эпштейна-Барр у детей. Инфицированные попадают в такую категорию, как «часто болеющие дети». Из-за ослабления иммунитета регулярно возникают заболевания ЛОР-органов, трудности при выздоровлении (подкашливание, постоянно красное горло), бывает храп (из-за разрастания миндалин). При таком течении к взрослому возрасту иммунитет учится противостоять инфекции, взрослые болеют уже не так часто. Показания к оперативному удалению аденоидов у детей практически всегда связаны с непролеченным вирусом Эпштейна-Барр. И это очень печально: ничего лишнего в организме нет, а при своевременном лечении удаления можно было бы избежать.
Читайте материалы по теме:
Знать, что ребёнок инфицирован, важно и по другой причине. Вирус Эпштейна-Барр может изменить реакцию на некоторые антибиотики, спровоцировать токсикоаллергическую реакцию. Поэтому следует обязательно своевременно выявлять вирус и сообщать о нём лечащим врачам, они будут подбирать антибиотики с учётом этого факта.
Тяжёлые последствия возникают, если первичное заражение происходит у женщины в период беременности. Вирус Эпштейна-Барр преодолевает плацентарный барьер, это грозит гибелью плода или значительными дефектами развития.
«После первичного инфицирования некоторые из этих инфекций организм не покидают. Они «спят» в определенных клетках, если с иммунной системой все в порядке и она хорошо контролирует их «сон». Цитата из материала «Чем опасны ТОРЧ-инфекции»
— Есть мнение, что вирус Эпштейна-Барр вызывает гепатит и даже лимфому. Это правда?
— Герпетические вирусы кровотоком разносятся по всему организму, поражают все группы лимфатических узлов. И печень, и селезёнка при остром течении мононуклеоза увеличены. При этом течение болезни обычно благоприятное, здоровье печени полностью восстанавливается.
Утверждать, что вирус Эпштейна-Барр непременно приводит к лимфоме, нельзя. Обнаружить вирус недостаточно: если инфицировано практически всё население планеты, естественно, анализы обнаружат наличие вируса в организме, но ведь лимфомой заболевает далеко не каждый. Конечно, хроническое подавление иммунной системы может приводить к разным нарушениям, в том числе к онкологическим заболеваниям. Но достоверной связи нет. А скомпенсировать иммунные нарушения современная медицина в силах.
Паниковать точно не стоит. Но и надеяться на самостоятельное излечение не надо. Когда ребёнок постоянно болеет, родители зачастую впадают в отчаяние. И хотя избавиться от герпес-вирусов навсегда невозможно, вполне можно облегчить состояние и в разы уменьшить частоту заболеваний. Лечиться можно и нужно.
Подробнее о гепатитах читайте в наших статьях:
— Какими методами можно проверить, присутствует ли в организме вирус Эпштейна-Барр? Какие анализы его выявляют?
— В нашем арсенале два метода: иммуноферментный анализ (ИФА) и полимеразная цепная реакция (ПЦР). Преимущество метода ПЦР – возможность определить ДНК вируса в слюне, соскобе из носоглотки. Благодаря этому можно не брать кровь и не нервировать ребёнка. Но если нет обострения, такой анализ может дать ложноотрицательный результат. Это значит, что вирус в организме есть, но он «спит», и, соответственно, в мазке из носоглотки может отсутствовать. А поскольку с помощью ПЦР ищут сам вирус, точнее, его нуклеиновые кислоты (ДНК), то и анализ будет отрицательным. Нередки также искажения из-за того, что мазок взят неправильно.
Метод ИФА точнее, он в любом случае покажет и наличие инфекции, и выраженность инфекционного процесса. Выводы в данном случае делают по присутствию в крови специфических иммуноглобулинов (антител) к вирусу. Например, если обнаружены иммуноглобулины класса М (IgM), можно говорить об острой фазе инфекции (первичном заражении либо реактивации вируса, когда-то попавшего в организм). Если найдена определённая фракция иммуноглобулина класса G (IgG), это свидетельствует, что организм в прошлом уже сталкивался с инфекцией. Поэтому для определения диагностического метода нужна консультация врача.
— Какими методами лечения вируса Эпштейна-Барр располагает современная медицина?
— Это сложная задача. Если для герпес-вирусов I и II типа (вирусов простого герпеса) есть специфические противовирусные средства, то для вируса Эпштейна-Барр и цитомегаловируса специфической терапии пока не разработали. При лёгком течении болезнь может пройти сама, но при тяжёлом течении с поражением костного мозга медицинская помощь необходима. Лечение направлено на стимуляцию иммунитета, применяются интерфероны. Схему лечения выбирают, исходя из множества факторов, определять её должен только врач.
После излечения вирус продолжает жить в организме. Периодически могут возникать обострения: из-за переохлаждения, длительного пребывания под солнцем, стресса и т. д. Проявления инфекции – всегда повод идти к врачу.
Беседовала Дарья Ушкова
Редакция рекомендует:
Для справки:
Королёва Елена Геннадьевна