вестибулярный генез что такое
Периферический вестибулярный синдром как причина развития головокружения и расстройства равновесия
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением
В последнее время интерес к проблемам головокружения и расстройства равновесия значительно возрос. Это связано не только с ростом числа пациентов, обращающихся к врачу с подобными жалобами, но и с появлением новых методов диагностики, созданием как специфических фармакологических препаратов, так и методов реабилитационной терапии. Для врача по-прежнему очень важно точно установить причину развития заболевания и его формы с целью дальнейшего назначения адекватной терапии. На основании опыта работы, накопленного в течение пяти лет в специализированном центре по головокружению и расстройствам равновесия, мы сделали вывод, что у более чем у 50% пациентов на момент обращения появление подобных симптомов обусловливается целым комплексом причин. Это объясняется сложным строением системы равновесия и вестибулярной системы.
Для практикующего врача важно детально ознакомиться с жалобами, предъявляемыми пациентом, и анамнезом развития заболевания. Использование дополнительных современных методов диагностики и консультации у специалистов значительно повышают эффективность диагностики. Прежде всего, из дополнительных методов диагностики следует отметить вестибулометрию и постурографию (возможно, стабилометрию). Если первый метод, представляющий собой комплекс тестов с компьютерной обработкой данных, позволяет ответить на вопросы о функциональном состоянии вестибулярной системы, в том числе об изменениях в вестибулярном рецепторе, центральных вестибулярных структурах, стволе мозга, мозжечке; состоянии глазодвигательной системы; шейных рецепторов и др., то постурография дает возможность оценить состояние равновесия (функциональный состав компонентов — зрения, вестибулярной системы, проприорецепторов), в том числе и для индивидуального подбора и проведения реабилитационной терапии. Ультразвуковое дуплексное исследование магистрального кровотока транскраниального и шейного отделов позволяет кроме обычных процедур проводить исследования с функциональными пробами и получать информацию о венозном кровотоке. В сочетании с поворотными столами этот метод дает возможность получить информацию о повышении внутричерепного давления.
В практике мы сталкиваемся с вестибулярной патологией, которая может быть условно разделена на периферический, центральный и смешанный вестибулярные синдромы. Выбор лечащего врача при существующей системе оказания специализированной помощи чаще всего происходит следующим образом. Если у пациента имеется кохлеовестибулярный синдром, то он направляется к врачу сурдологу; вестибулярный синдром без изменений слуха — к неврологу. На наш взгляд, на первом этапе обследования обязательны консультации у невролога и отоневролога (оториноларинголога), так как периферический вестибулярный синдром без аудиологических симптомов может быть причиной развития заболеваний внутреннего уха, на которых следует остановиться подробнее.
Группу заболеваний внутреннего уха без изменений слуха составляют: доброкачественное пароксизмальное позиционное головокружение (отолитиаз), вестибулярный нейронит, фистула лабиринта, вестибулярная форма болезни Меньера и вторичный гидропс лабиринта.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ) — одна из часто встречающихся причин головокружения, связанных с патологией внутреннего уха. У больных с этой патологией развиваются кратковременные приступы головокружения и нистагма (обычно длящиеся менее 30 с) при изменении положения тела и головы: обычно при повороте в кровати, укладывании и вставании с кровати, сгибании и выпрямлении или вытягивании шеи, чтобы посмотреть вверх.
Основные признаки ДППГ и связанного позиционного нистагма были описаны Робертом Барани (Barany, 1921), но такого термина не существовало до 1952 г., когда Дикс и Холлпайк описали провоцирующий позиционный тест и четко определили синдром (Dix и Hallpike, 1952).
Диагноз ДППГ по-прежнему основывается на обнаружении характерного нистагма положения (который называется также как пароксизмальный позиционный нистагм) у больного с типичным анамнезом позиционного головокружения. Нистагм может наблюдаться при визуальном осмотре в пробе Дикса-Холлпайка, однако так как он возникает вследствие патологии вестибулярного рецептора (т. е. является периферическим), то подвержен угнетению при фиксации взора, поэтому диагностика предполагает применение очков Френзеля или видеонистагмографии. В настоящее время нами накоплен опыт терапии более чем 100 пациентов с подобной патологией. Лечение позволяет перемещать частицы из полукружных каналов в преддверие лабиринта и таким образом купировать головокружение. Эффективность процедур, согласно нашим и зарубежным источникам, колеблется в пределах 90—95%.
Острый вестибулярный нейронит
Это заболевание с пока еще неизвестной этиологией. Наиболее популярна гипотеза о вирусной этиологии. Для него характерны приступы вестибулярного головокружения, часто сопровождающиеся вегетативными реакциями (тошнотой и рвотой). Любые движения головой усиливают ощущение головокружения. Длительность заболевания колеблется от нескольких часов до нескольких суток. Важным признаком является отсутствие, как и при всех заболеваниях этой группы, изменений слуха. При проведении обследования можно наблюдать на фоне асимметричного поражения типичный вестибулярный периферический нистагм, который будет сочетаться с соответствующим отклонением рук и позы при выполнении статокинетических проб. Лечение, как правило, симптоматическое с применением вестибулярных супрессантов на первом этапе. Отдельно следует упомянуть токсический нейронит, вызванный воздействием аминогликозидных антибиотиков, особенно если речь идет о гентамицине. Введение гентамицина, одно—двухкратное, через барабанную перепонку, по своей эффективности с успехом заменяет операцию по разрушению лабиринта (если таковую необходимо выполнить при абсолютной неэффективности других методов лечения).
Не меньшие сложности в диагностике может представлять фистула лабиринта. Это заболевание характеризуется появлением сообщающегося отверстия или канала между средним и внутренним ухом, вследствие чего происходит истечение жидкости из внутреннего уха в полость среднего. Нарушается система гидродинамики, а затем и состояние сенсорных клеток. Чаще всего фистула формируется при баротравме (например, при нырянии, кашле, чихании). Характерный признак — это появление головокружения при пробе Вальсальвы (или аналогичных нагрузках — натуживании или поднятии тяжестей). Фистулы имеют тенденцию к самостоятельному закрытию, однако вследствие часто образующегося повышенного внутрилабиринтного давления (гидропса) могут перейти в хроническую форму. Электрофизиологические, рентгенологические и другие методы исследований не могут дать достоверный ответ на вопрос о наличии фистулы. Поэтому после проведения обследования при определенных результатах тестов решается вопрос о диагностической миринготомии (хирургической отсепаровки барабанной перепонки для ревизии барабанной полости). При обнаружении фистулы производится ее пластика.
Вестибулярной форме болезни Меньера посвящены отдельные исследования, проводившиеся в основном за рубежом. Для типичной болезни Меньера характерны следующие признаки. Обычно заболевание начинается в возрасте 25—45 лет, чаще болеют мужчины. Заболевание сопровождается приступами вестибулярного головокружения, длительностью до 6—12 ч, шумом в ушах, флюктуирующем снижением слуха по сенсоневральному типу с тенденцией к прогрессированию степени тугоухости, ощущением дискомфорта, распирания в пораженном ухе.
Обращает внимание существование большого количества пациентов с вторичным гидропсом лабиринта. Термин «вторичный» предполагает, что увеличение внутрилабиринтного давления происходит вследствие причин, имеющих системную распространенность, и происходящее во внутреннем ухе отражает проявление этих изменений. В одном из номеров «Лечащего Врача» (№9, 2000) мы подробно останавливались на особенностях диагностики и лечения этой патологии.
Подобные изменения предполагают проведение соответствующей терапии, включающей по крайней мере два компонента: нормализацию состояния венозного оттока и терапию гидропса лабиринта. На этом этапе работа с пациентом должна также проводиться при непосредственном участии невролога-вертебролога (мануального терапевта) и отоневролога. Индивидуальное сочетание физических и физиотерапевтических методов, а также комбинированная терапия гидропса (дегидратация, вестибулярная супрессия, вазоативное воздействие на регионарный кровоток во внутреннем ухе) позволяют добиваться излечения пациента. Методом этапной оценки состояния давления во внутреннем ухе также остается электрокохлеография.
Последние исследования в области иммунологии внутреннего уха свидетельствуют, что гидропс лабиринта может быть следствием аутоиммунного поражения внутреннего уха. Морфологические изменения характеризуются: дегенерацией клеток спирального ганглия, атрофией органа Корти, артериитом вокруг кохлеарного нерва и сосудистой полоски, развитием эндолимфатического гидропса. Для вестибулярных расстройств головокружение не является постоянным признаком. Если же оно присутствует, то схоже с меньероподобными головокружениями, сочетающимися с атаксией и приступами внезапного падения. При вестибулометрическом исследовании определяется двухсторонняя симметричная периферическая вестибулярная дисфункция. В клинической картине заболевания встречаются как различные сочетания слуховых и вестибулярных симптомов, так и полное их отсутствие на фоне только внезапных падений. Для практикующего врача возможность установить причину развития патологии внутреннего уха служит указанием для назначения кортикостероидной противовоспалительной терапии.
Лечение периферического вестибулярного синдрома можно условно разделить на две стадии — активного проявления заболевания и подострого состояния. На первом этапе важно проведение патогенетической терапии в комплексе с назначением вестибулярных супрессантов и противорвотных препаратов при сочетании головокружений с вегетативными проявлениями.
В лечении головокружений основное место занимают вестибулярные супрессанты. Термин «вестибулярный супрессант» является собирательным: так обычно называют препараты, которые уменьшают нистагм и ощущение головокружения, вестибулярную неустойчивость или купируют болезнь движения (укачивание).
По крайней мере четыре основных нейромедиатора вестибулярной системы вовлечены в формирование вестибулоокулярного рефлекса: глутамат, ацетилхолин, гамма-аминомасляная кислота и глицин, гистамин.
Глутамат — главный эксцитаторный нейромедиатор. Ацетилхолин является и периферическим, и центральным агонистом, воздействующим на мускариновые рецепторы. Эти рецепторы найдены в стволе мозга и костном мозге. Имеются сообщения о возможном их участии в формировании головокружения. Гамма-аминомасляная кислота и глицин — ингибирующие нейромедиаторы, обнаруженные в вестибулярных нейронах второго порядка и в глазодвигательных нейронах. Гистамин найден в различных центральных вестибулярных структурах, где он представлен диффузно.
Антихолинергические средства оказывают воздействие на мускариновые рецепторы. Важной особенностью для этой группы препаратов является то, что они не проникают через гематоэнцефалический барьер и поэтому неэффективны в лечении болезни движения. Также, в отличие от антигистаминных средств, антихолинергические препараты неэффективны, если их применять после того, как головокружение уже началось.
Все антихолинергические средства, используемые для купирования головокружения, имеют побочные эффекты: расширенние зрачков и седативный. Наиболее часто из препаратов этой группы применяются скополамин и атропин.
Имеются данные, указывающие на то, что центрально действующие антигистаминные препараты предотвращают болезнь движения и уменьшают выраженность вестибулярных проявлений, даже если симптомы уже появились. Большинство антигистаминных препаратов также обладает блокирующим эффектом кальциевых каналов. Однако седативный эффект, которым обладают антигистаминные препараты, оказывает неблагоприятное влияние на процессы вестибулярной адаптации, поэтому данную группу препаратов не следует рекомендовать пациентам для длительного применения.
Бензодиазепиновые препараты — GABA-модуляторы — действуют центрально для подавления вестибулярных реакций. Данные препараты применяются в малых дозах. Их основные недостатки — это привыкание, ухудшение памяти, повышенный риск падений и отрицательное воздействие на вестибулярную компенсацию.
Удачным сочетанием свойств патогенетического препарата с эффектом подавления ощущения головокружения характеризуется бетасерк (бетагистина дигидрохлорид). При воздействии на две группы Н-рецепторов одновременно происходят увеличение кровотока в лабиринтной артерии и супрессия информации, идущей через вестибулярные ядра. Бетасерк можно рассматривать как препарат выбора. В зависимости от патогенеза заболевания бетасерк может сочетаться с другими терапевтическими средствами (за исключением антигистаминных препаратов, сочетание с которыми приводит к ослаблению терапевтического действия обоих лекарственных средств).
Периферическая вестибулярная патология на фоне не проходящей атаксии в дальнейшем, как правило, компенсируется самостоятельно. Однако в целях скорейшего выздоровления пациента может быть использована вестибулярная реабилитация. Это комплекс упражнений, выполняемых самостоятельно или на специальных установках (постурографах или стабилографах) с биологической обратной связью. Включение вестибулярной реабилитации в комплексную терапию периферического вестибулярного синдрома, по нашему мнению, оправдано и должно выполняться под контролем врача. Рекомендуется подобные упражнения назначать после окончания применения пациентом вестибулярных супрессантов. Возможно, бетасерк является исключением, так как в последнее время в отечественной литературе появились работы, свидетельствующие об эффективности вестибулярной реабилитации при использовании бетасерка. С возрастом происходит ухудшение системы равновесия из-за изменений в структуре сенсорных систем и нервной ткани. Поэтому у пожилых людей, даже при наличии периферического вестибулярного синдрома, рекомендуется применять вестибулярную реабилитацию.
В заключение хочу подчеркнуть, что успех работы с пациентами, страдающими головокружениями и расстройствами равновесия, зависит от диагностических возможностей лечебного учреждения, взаимодействия врачей различных специальностей и использования всех средств, эффективных для лечения и реабилитации пациентов.
О. А. Мельников, кандидат медицинских наук
АНО «ГУТА-Клиник», Москва
Вестибулярный синдром
Вестибулярные нарушения могут быть вызваны определенными заболеваниями, лекарствами или проблемами во внутреннем ухе или мозге. Многие люди испытывают нарушения чувства равновесия по мере старения организма. Вестибулярные нарушения и головокружения также могут возникнуть в результате приема некоторых лекарственных препаратов.
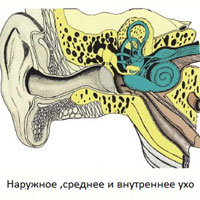
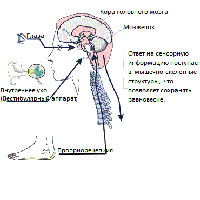
Чувство равновесия, в первую очередь, управляется лабиринтом, структурой во внутреннем ухе. Одна часть лабиринта состоит из полукружных каналов и отолитовых рецепторов отвечающих за баланс тела. С другой стороны находится улиткообразный орган, отвечающий за слух. Части внутреннего уха, связанного с балансом, называются вестибулярным аппаратом. Вестибулярный аппарат работает совместно другими сенсомоторными системами в организме, такими, как зрительная система и опорно-двигательная система, что позволяет обеспечивать контроль и поддержание положения тела в состоянии покоя или в движении. Это также помогает поддерживать направленность на определенный объект, даже если позиция тела меняется. Вестибулярная система делает это с помощью регистрации механических сил, включая гравитацию, которая действует на вестибулярные органы при движении. Две части лабиринта помогают решить эти задачи: полукружные каналы и отолитовый аппарат.
Полукружные каналы это три заполненные жидкостью петли, расположенные примерно под прямым углом друг к другу. Они сообщают мозгу, когда голова совершает движения, например, когда человек кивает головой вверх и вниз или поворачивает голову направо или налево. Зрительная система работает совместно с вестибулярной системой, что обеспечивает зрительные образы от размывания, когда голова двигается, например, при ходьбе или при поездке в автомобиле. Сенсорные рецепторы (проприорецепторы) в суставах и мышцах также помогают сохранить равновесие, при стоянии на месте или ходьбе. Мозг получает, интерпретирует и обрабатывает информацию из этих систем и таким образом управляет балансом тела.
Вестибулярные структуры внутреннего уха состоят из преддверия (овальный и круглый мешочки) и трех полукружных каналов. Эти структуры работают по принципу уровня, применяемого плотниками. Существует ряд заболеваний структур внутреннего уха, которые приводят к нарушению работы этих структур или же мозг получает недостоверную информацию от рецепторов этих структур. Эти заболевания включают синдром Меньера, лабиринтит, доброкачественное пароксизмальное позиционное головокружение, инфекции среднего уха, опухоли или травмы.
Наиболее частые причины вестибулярного синдрома.
Доброкачественное позиционное головокружение считается наиболее распространенным видом вестибулярного синдрома и головокружения синдрома.
Доброкачественное пароксизмальное позиционное головокружение или позиционное головокружение представляет собой краткий, интенсивный эпизод головокружения, которое возникает из-за специфического изменения положения головы. При наличии такого ПГ головокружение может возникнуть при подъеме головы вверх или повороте головы. Эпизод такого головокружения может возникнуть даже при повороте в постели. Считается что причиной этого вида головокружения является нарушение в структуре рецепторов полукружных рецепторов которые посылают в мозг недостоверную информацию о положении головы что и является причиной симптоматики. Причиной доброкачественного пароксизмального позиционного головокружения (ДППГ) могут быть перенесенные травмы головы, невриты, возрастные изменения. Расстройства, как полагают, связаны с аномалией во взаимодействия фотокопия с купулой внутри перепончатого лабиринта, в результате ненормальных ответов на движение эндолимфы при движении головы.
Инфаркт лабиринта приводит к внезапной значительной потере слуховой и вестибулярной функций, и обычно возникает у пожилых пациентов. Такое состояние иногда встречается у более молодых пациентов с атеросклеротическими сосудистыми заболеваниями или с наличием явлений гиперкоагуляции. Эпизодические головокружения могут быть предвестниками полной окклюзии и протекать по типу транзиторной ишемической атаки. После полной окклюзии, интенсивность головокружения постепенно идет на спад, но может сохраняться определенная неустойчивость при движении, в течение нескольких месяцев пока не произойдет вестибулярная компенсация.
Вестибулярный нейронит. Повреждение нерва связывают с вирусной инфекций (вирусом герпеса). Заболевание, как правило, встречается в осенне-весенний период во время пика ОРЗ. При вестибулярном нейроните эпизоды головокружения возникают без потери слуха, могут сопровождаться тошнотой и рвотой. Длительность эпизода может варьировать от нескольких дней до нескольких недель, с постепенным регрессом симптомов. Вестибулярный нейронит может сопровождаться приступами доброкачественного позиционного головокружения.
Лабиринтит
Лабиринтит обусловлен воспалительным процессом внутри перепончатого лабиринта, который может быть обусловлен бактериальной или вирусной инфекцией. Вирусные инфекции лабиринта вызывают симптомы головокружения, похожие на вестибулярный неврит, но в сочетании с кохлеарными нарушениями. Такие инфекции, как корь, краснуха, цитомегаловирус, как правило, не вызывают вестибулярные нарушения. Бактериальный лабиринтит может быть как с поражением самого перепончатого лабиринта, так и в серозной форме. Серозная форма лабиринтита часто наблюдается при остром среднем отите, когда бактериальные токсины диффузно попадают в лабиринт.
Болезнь Меньера
Мигрень
Нередко приступы мигрени могут быть похожи на приступы болезни Меньера. Но при мигрени потеря слуха встречается реже, чем в головокружение, шум в ушах, светобоязнь, и фонофобия. Но, тем не менее, при мигрени может быть определенная нейросенсорная тугоухость на низкочастотные звуковые колебания. Поэтому, иногда дифференциальный диагноз между этими заболеваниями иногда представляет трудности. Рассеянный склероз также представляет собой диагностическую сложность для дифференциальной диагностики с мигренью. В 5% случаев рассеянный склероз может дебютировать с изнурительных головокружений, а у 50% пациентов с рассеянным склерозом эпизоды головокружений встречаются в определенные периоды заболевания. Тем более что у одного из десяти пациентов с рассеянным склерозом может быть потеря слуха, которая может быть частичной или полной, что делает схожей симптоматику с болезнью Меньера или мигренью.
Болезнь «выгрузки»
Приступы головокружения возникают после высадки и человек продолжает ощущать движения покачивания, которое сохраняется после возвращения к стабильной окружающей среде после длительного воздействия движения (например, после поездки в поезде автомобиле на лодке).
Другие причины вестибулярного синдрома. Повреждение вестибулярного анализатора может быть обусловлено травмой головы, «хлыстовой травмой «, невриномой слухового нерва, интоксикацией лекарствами состоянием после оперативного вмешательства на ухе, заболевания опорно-двигательного аппарата (с нарушением проприорецепции) заболевания центральной нервной системы.
Симптомы
При нарушении работы вестибулярного анализатора возникает ощущение вращения. Человек может шататься, при попытке ходить или падать, при попытке встать. Основными симптомами вестибулярного синдрома являются:
Другими симптомами являются тошнота, рвота, диарея, изменения частоты сердечных сокращений кровяного давления, страх, тревога или паника. Некоторые пациенты могут испытывать усталость, депрессию, невозможность концентрации внимания. Симптомы могут появляться и исчезать в течение короткого периода времени или иметь длительные промежутки между приступами.
Диагностика
Диагностика вестибулярных нарушений достаточно сложная, так как причин нарушений вестибулярной функций много, как заболеваний, так и лекарств вызывающих головокружения. Тем не менее, в первую очередь необходимо пройти консультацию ЛОР – врача. После изучения истории болезни, подробного изучения симптомов врач проведет осмотр уха и назначит необходимый план обследования. План обследования может включать как лабораторные исследования или специальные тесты (аудиометрию, электронистагмографию), так и методы нейровизуализации, такие как МРТ и КТ. Кроме того, в последние годы получили распространение такие методы исследований как: компьютерно-динамический визуальный тест, тестирование вестибулярной авторотации, ВВП (вестибуло-вызванные потенциалы).
Наиболее простыми и доступными тестами являются такие тесты как энергические суть, которых заключается в холодовом или тепловом воздействием на среднее ухо, что проще всего проводить с использованием воды разной температуры. Разница в нистагме более 25 %,возникающем при воздействие температурного фактора, как правило, свидетельствуют о наличии периферической или центральной дисфункции вестибулярного аппарата.
Лечение
Лечение вестибулярного синдрома зависит, прежде всего, от генеза этого синдрома. Прежде всего, необходимо исключить повреждения вестибулярного анализатора центрального генеза (заболевания головного мозга, травмы). Лечение будет зависеть от патогенеза вестибулярных нарушений.
В некоторых случаях при вестибулярных нарушениях необходимо воздействовать на факторы повседневной деятельности, такие как поездки, в автомобиле или лифте что позволит уменьшить риск травм. При наличии ДППГ врач может назначить выполнение ряда простых движений, как например маневр Эпли, что позволяет высвободить отоконии в полукружных каналах. При болезни Меньера, врач может рекомендовать изменения в рационе, такие как сокращение использования соли в пищу и ограничение алкоголя и кофеина. Избавление от такой привычки, как курение, также может оказать положительный эффект. Возможно введение такого антибиотика в небольших дозах (гентамицина) или стероида за барабанную перепонку. В тяжелых случаях болезни Меньера возможно хирургическое лечение. Медикаментозное лечение вестибулярных нарушений включает применение препаратов из группы антихолинергических, антигистаминных препаратов, группы бензодиазепинов. Используются также симптоматические препараты, например церукал. Для лечения головокружения в последнее время применятся такой препарат, как бетасерк.
При наличии воспалительных процессов в среднем ухе необходимо применение противоспалительного лечения или антибиотиков.
При наличии стойких вестибулярных нарушений необходимо принять ряд мер для уменьшения риска падения, например использование перил при подъеме по лестнице, ношение обуви на низком каблуке, оборудование поручней в ванной, исключение вождения автомобиля и т.д.