вертеброгенная торакалгия слева что это
Вертеброгенная торакалгия
Вертеброгенная торакалгия представляет собой состояние, характеризующееся болями различной интенсивности в области груди, вызванные нарушениями в позвоночном столбе. Среди наиболее распространённых причин возникновения болей выделяют патологии позвоночника дегенеративного характера, однако стоит признать, что даже не активный образ жизни может привести к возникновению вертеброгенной торакалгии.
Как проявляется вертеброгенная торакалгия?
Как мы уже говорили, основным признаком возникновения расстройства является выраженная боль в грудной клетке, помимо которой вертеброгенная торакалгия зачастую сопровождается отсутствием чувствительности на отдельных участках кожи, появлением так называемых «мурашек», ощущением недостатка воздуха и желанием сделать глубокий вдох. Среди факторов, способствующих возникновению вертеброгенной торакалгии отмечают не только дегенеративно-дистрофические патологии позвоночника, но и нарушение обмена веществ, заболевания соединительной ткани, патологии сердечно-сосудистой системы, генетическую предрасположенность, различные травмы грудного отдела позвоночника, опухолевые образования в области позвоночника, врождённые аномалии, неправильное питание.
Данное состояние разделяют на несколько видов, в зависимости от причины его возникновения. Вертеброгенная торакалгия может быть травматического, компрессионного и воспалительного типа. В зависимости от локализации болевого синдрома, возникающее расстройство делят на торакалгию позвоночника в нижнем шейном отделе, торакалгию позвоночника верхнего грудного отдела, торакалгию лопаточно-реберной области, торакалгию передней грудной стенки.
Необходимо обратить ваше внимание на само проявление болевых ощущений. В подавляющем большинстве случаев боли имеют приступообразный характер, продолжительность приступа составляет несколько минут. Усиление болевых ощущений наблюдается в следствии резких движений, при кашле, при чихании и т.д. В некоторых случаях боли усиливаются даже в состоянии покоя. По характеру проявления болевые ощущения характеризуются как колющие и сжимающие.
Симптомы расстройства, как мы уже говорили выше, довольно схожи для разного типа нарушений и патологий, поэтому определить причину их возникновения помогает только широкомасштабная диагностика. Во время приёма врач-невролог знакомится с историей болезней пациента и проводит первичный осмотр. На основании осмотра невролог устанавливает предварительный диагноз, подтвердить который ему помогают ряд инструментальных диагностических процедур. В качестве инструментальных видов диагностик могут быть проведены магнитно-резонансная и компьютерная томографии, электрокардиографическое и рентгенографическое исследования, денситометрия, сцинтиграфия. Исключить воспалительные процессы в организме позволяют общий и биохимический анализы крови. Важную роль в процессе диагностики имеет дифференцирование состояния от заболеваний органов дыхания, пищеварительной системы и патологий сердечно-сосудистого характера.
Назначение лечения
Основываясь на результатах диагностики, врач невролог определяет максимально эффективный метод лечения. Лечение проводится при помощи консервативных методик терапии. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, рефлексотерапией и лечебной гимнастикой. Важную роль в процессе лечения играет терапия патологий, спровоцировавших возникновение вертеброгенной торакалгии. Стоит отметить, что ряд дегенеративных заболеваний позвоночника в отдельных случаях могут потребовать проведения хирургических операций.
Торакалгия
Причины
Другими причинами болей в груди, которые не являются непосредственно угрожающими жизни, являются следующее:
Причинами болей в груди могут также проблемы в опорно-двигательных структурах.
Симптомы
Поэтому, боль в грудной клетке требует очень внимательного изучения симптоматики и нередко возникает необходимость в консультации специалистов разного профиля для постановки точного диагноза.
Диагностика
При наличии боли в грудной клетке, в первую очередь, необходимо исключить соматический и другой генез болей, связанный с необходимостью в оказании специализированной медицинской помощи. Если возникают подозрения на острую патологию (например, инфаркт миокарда или травмы), то пациента необходимо срочно госпитализировать. Осмотр пациента позволяет определить наличие болевых точек, высыпаний области спазма мышц и т.д.
Кроме изучения истории болезни и физикального обследования, для диагностики применяются инструментальные методы исследования.
Рентгенография позволяет диагностировать переломы ребер, позвонков, суставов. КТ необходимо в тех случаях, когда есть подозрения на патологию костных тканей или органов грудной клетки (например, опухоли).
МРТ наиболее информативно для диагностики изменений в мягких тканях позвоночника (дисках, связках, мышцах, межпозвонковых дисках, нервах).
Сцинтиграфия. Это метод обследования назначается только в тех случаях, когда необходимо исключить онкологический генез поражения особенно когда необходимо дифференцировать причину компрессионного перелома (вторичное поражение позвонка или остеопороз).
ЭНМГ позволяет определить нарушения проводимости по нервным волокнам и определить наличие компрессии нервных волокон (грыжа диска стеноз позвоночного канала).
Лабораторные исследования необходимы в тех случаях, когда необходимо исключить воспалительный процесс.
Лечение торакалгии
Лечение вертеброгенных болей в груди может использовать ряд методов лечения.
Медикаментозное лечение. Препараты НПВС достаточно широко применяются при различных болевых синдромах, в том числе и при вертеброгенной торакалгии. При наличии опоясывающего лишая возможно также применение противовирусных препаратов (например, ацикловир). Миорелаксанты (мидокалм, сирдалуд) применяются при наличии мышечного спазма. Возможно также применение местно мазей с содержанием НПВС.
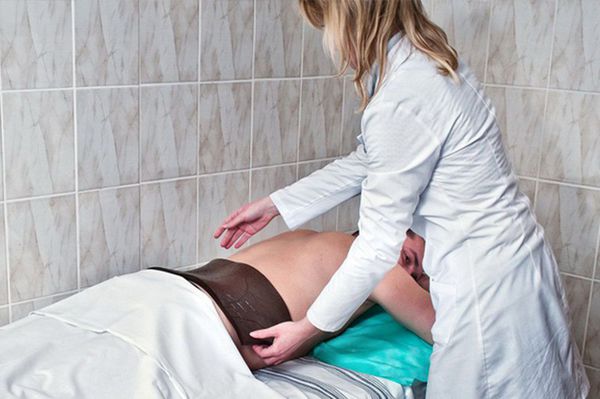
Блокады. При выраженном болевом синдроме возможно проведение блокад с применением сочетания местного анестетика и стероида, что позволяет быстро снять как болевой синдром, так мышечный спазм.
Мануальная терапия. Современные мягкие техники мануальной терапии позволяют провести мобилизацию двигательных сегментов, снять мышечные блоки, ликвидировать подвывихи фасеточных суставов и таким образом уменьшить как болевые проявления, так и восстановить объем движений в позвоночнике.
Массаж. Лечебный массаж позволяет снять мышечный спазм, улучшить эластичность связочного аппарата, уменьшить болевые проявления.
Иглотерапия. Воздействие на биологически активные точки позволяет восстановить проводимость по нервным волокнам и уменьшить болевой синдром.
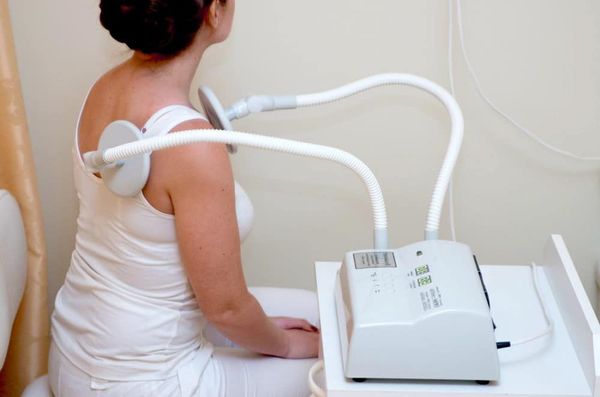
Физиотерапия. Существует достаточно много физиотерапевтических методик, которые эффективно используются при лечении вертеброгенных болей в груди (электрофорез, лазеротерапия, хивамат, криотерапия). Физиотерапия позволяет улучшить микроциркуляцию в тканях, уменьшить воспалительный процесс, улучшить регенерацию.
ЛФК. Дозированные физические нагрузки (как различные виды гимнастик, так и занятия на тренажерах) являются одним из основных методов лечения вертеброгенной торакалгии. ЛФК позволяет восстановить нормальную биомеханику движений, что не только снимет болевые проявления, но и приостановит развитие дегенеративных процессов.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Почему возникает торакалгия
Статья опубликована: 14.10.2015
Торакалгия – это не отдельное заболевание, а синдром, который характеризуется возникновением разной по интенсивности, локализации, распространенности и характеру боли в грудной клетке и может сопровождать различные заболевания и патологические состояния.
Наиболее частые причины торакалгии
Самой частой причиной боли в грудной клетке является именно поражение позвоночника: протрузии дисков, межпозвоночные грыжи, остеохондроз, искривления позвоночника.
При всех этих заболеваниях может развиваться сдавление нервного корешка, который отходит от спинного мозга, спинномозговых оболочек или других структур. Возникает патологическая импульсация, которая сопровождается выраженной болью, мышечным спазмом, ограничением подвижности, возникновением боли при движениях (в том числе на вдохе и выдохе).
Боль в грудной клетке, которая возникает вследствие патологических изменений в позвоночнике, носит название вертеброгенной торакалгии и по статистике является наиболее распространенной.
Другие причины болевого синдрома в грудной клетке
Боль в грудной клетке хоть и значительно реже, но все же может возникать по причинам, которые никак не связаны с патологией позвоночника. К таким причинам следует отнести:
Диагностические мероприятия при торакалгии
Для ответа на вопрос: «Почему возникает торакалгия?», — всегда необходимо провести детальное обследование пациента и исключить все возможные причины, поскольку даже наличие изменений в позвоночнике не исключает и межреберной невралгии, и инфаркта миокарда.
Только комплексный подход к диагностике, который включает сбор жалоб, анамнеза, детальный осмотр и проведение всех необходимых обследований (рентгенография позвоночника, обзорная рентгенография органов грудной клетки, электрокардиография, лабораторные анализы и другие исследования – по показаниям) дает возможность точно установить причину возникновения болей и назначить правильное лечение.
Лечение торакалгии
Клиника Позвоночника доктора Разумовского специализируется на лечении заболеваний позвоночника, в том числе и на лечении вертеброгенной торакалгии.
Торакалгия на фоне остеохондроза грудного отдела позвоночника
Остеохондроз – самая распространенная патология позвоночника, в различных формах выявляющаяся у 42% больных старше 40 лет. Заболевание характеризуется деструкцией и деформацией позвонков на фоне выраженных дистрофических изменений в межпозвоночных дисках – фиброзно-хрящевых пластинках, имеющих студенистую структуру и соединяющих соседние позвонки друг с другом, обеспечивая подвижность суставов позвоночника. При остеохондрозе происходит сжимание позвонков и разрушение межпозвоночных дисков, что сопровождается интенсивным болевым синдромом неврогенного характера, который называется торакалгия.
Торакалгия чаще всего возникает на фоне остеохондроза грудного отдела позвоночника и может иметь клинические проявления кардиалгического синдрома (боли в левой половине грудной клетки, не связанные с поражением сердечных артерий), а также болей, связанных с некротическими поражениями миокарда. Лечение торакалгии требует не только медикаментозной коррекции, но и изменения пищевых привычек, а также образа жизни больного. Большое значение в формировании благоприятного прогноза имеет лечебная физкультура, отказ от курения и употребления алкоголя, физиотерапевтическое лечение, которое проводится вне приступов обострения.
Если вы хотите более подробно узнать, что такое остеохондроз шейно-грудного отдела, а также рассмотреть его симптомы и методы лечения, вы можете прочитать статью об этом на нашем портале.
Что это такое: определение и патогенез
Торакалгия (межреберная невралгия) – это неврогенный болевой синдром, возникающий в результате компрессионного сжатия или раздражения нервов, находящихся в межреберном пространстве. Вызывать компрессию нервных окончаний в зоне их выхода из позвоночного столба могут не только грудные позвонки, но и связки, мышцы, сухожилия и другие ткани, находящиеся вокруг межреберных нервов. Основным провоцирующим механизмом в развитии торакалгии является остеохондроз грудного отдела: патология у пациентов с данным диагнозом выявляется в 50-60% случаев.
Способствовать возникновению болевого приступа может мышечный спазм (непроизвольное, судорожное сокращение мышц, сопровождающееся резкой болью), поэтому причиной торакалгии может быть работа в неудобном положении, длительное пребывание в одной позе, интенсивная физическая нагрузка. К факторам, повышающим риск развития межреберной невралгии, специалисты также относят следующие причины:
Причинами торакалгии у больных любого возраста могут быть и другие заболевания позвоночника, например, спондилит или опухоли позвоночника. Большое значение имеет проведение дифференциальной диагностики с заболеваниями сердца и желудка, так как данных патологиях характер, локализация и интенсивность болевого синдрома может быть аналогичной.
Обратите внимание! Основная группа пациентов с торакалгией, возникающей на фоне остеохондроза грудного отдела позвоночника, – это лица старше 40 лет. В детском подростковом возрасте распространенность патологии составляет менее 1,7%.
Признаки и клинические проявления
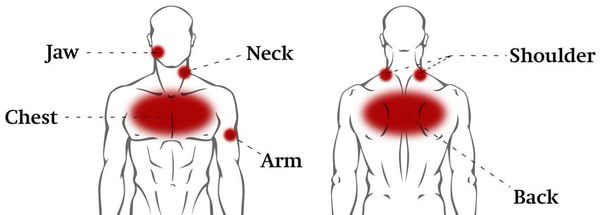
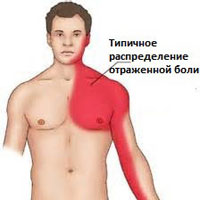
Приступ торакалгии во многих случаях имеет те же клинические проявления, что и боли, связанные заболеваниями сердца, поэтому важно знать признаки и симптомы патологии, а также основы оказания неотложной помощи. Основным симптомом торакалгии, осложненной остеохондрозом грудного отдела позвоночника, является интенсивная боль. Она может быть жгучей, колющей, режущей, кинжаловидной. Течение болевого приступа – всегда острое. Болезненные ощущения усиливаются при попытке изменить положение тела, вдохе, респираторных проявлениях (кашле и чихании), надавливании на определенные участки вдоль спины. Локализация болей – преимущественно в левой части грудной клетки, но нередко болевой синдром иррадиирует в область ключицы, лопаток, пояснично-крестцовую зону.
В стандартных случаях торакалгия при грудном остеохондрозе имеет следующие симптомы:
Появление подобных симптомов требует срочного проведения электрокардиограммы – измерения электрических полей, образующихся во время сердечных сокращений (ЭКГ). Это необходимо для исключения патологий сердца, так как во многих случаях симптоматика у торакалгии и стенокардии очень похожа. Чтобы больному и его родственникам было легче самостоятельно сориентироваться в дальнейших действиях, ниже приведена таблица с основами дифференциальной диагностики при появлении болезненных ощущений в области грудины.
Таблица. Дифференциальная диагностика торакалгии с заболеваниями сердца и желудка.
| Клинический симптом | При торакалгии | При заболеваниях сердца | При патологиях желудка |
|---|---|---|---|
| Длительность болевого приступа | Боль сохраняется в течение длительного периода времени и не проходит после изменения положения тела. При отсутствии терапии продолжительность болевого приступа может составлять до 48 часов и больше. | От 2 до 15 минут (по истечении этого времени появляются другие симптомы сердечной недостаточности). | Приступообразная боль, возникающая или усиливающаяся после приема пищи (в течение 1 часа). |
| Связь с приемом нитроглицерина | Не проходит после применение нитроглицерина. | Проходит в течение 5-10 минут после сублингвального применения нитроглицерина. | В редких случаях возможно снижение интенсивности болевого синдрома после применения нитроглицерина, но в большинстве случаев препарат неэффективен. |
| Усиление боли при прощупывании грудной клетки | Боль усиливается. | Интенсивность болезненных ощущений не меняется. | Изменений в ощущениях не происходит. |
| Нарушение сердечного ритма | Возможно в редких случаях. | Выраженная тахикардия или брадикардия. | Практически не меняется. |
| Снижение или повышение артериального давления | Обычно не происходит. | Выраженная гипертензия или гипотензия. | Связь с артериальным и венозным давлением обычно отсутствует. |
Важно! Понять, что неврогенные боли в грудной клетке связаны с остеохондрозом грудного отдела позвоночника, можно по специфическим признакам, например, хрусту в позвоночном столбе при движениях или усилению симптоматики при длительном нахождении в одном положении. Для диагностики патологии используется рентгенография, МРТ и денситометрия (метод определения плотности костной ткани и измерения уровня минералов в костных пластинках).
Медикаментозное лечение
Схема терапии при диагностированной торакалгии на фоне остеохондроза грудного отдела позвоночника подбирается индивидуально с учетом тяжести дистрофических изменений в межпозвоночных дисках, локализации и интенсивности болевого синдрома.
Миорелаксанты
Это препараты центрального действия (н-Холиноблокаторы), которые снижают тонус скелетных мышц и способствуют устранению мышечных спазмов. Наиболее эффективными в лечении различных невралгий считаются препараты на основе толперизона гидрохлорида. Они не имеют противопоказаний (за исключением миастении – аутоиммунной патологии, при которой у больного наблюдается патологически быстрая утомляемость поперечнополосатых мышц) и при необходимости могут использоваться для детей старше 3 лет.
Стандартная дозировка толперизона для взрослых и подростков старше 14 лет составляет 50 мг 2-3 раза в день (после еды) с последующим увеличением суточной дозировки до 300-450 мг. Детям от 3 до 14 лет суточная доза составляет 2-5 мг/кг.
Препараты из группы миорелаксантов на основе толперизона:
Лечение торакалгии может дополняться препаратами, регулирующими нервно-мышечную передачу (Сирдалуд, Тизанил, Тизанидин).
Препараты данной группы необходимы для облегчения болей и купирования воспалительных процессов. Традиционные нестероидные противовоспалительные препараты на основе кеторолака и ибупрофена малоэффективны при выраженном болевом синдроме, поэтому в большинстве случаев специалисты рекомендуют использовать средства на основе нимесулида. Нимесулид обладает не только выраженным анальгезирующим и противовоспалительным действием, но и препятствует агрегации тромбоцитов. Препарат принимают в дозировке 100 мг 2 раза в день не дольше 7-10 дней подряд. Нимесулид может выпускаться под следующими торговыми названиями:
Детям применение нимесулида запрещено. При необходимости использования НПВС у детей и подростков младше 12 лет рекомендуется использовать препараты на основе ибупрофена или парацетамола.
Важно! Нимесулид имеет много противопоказаний (тяжелые заболевания сердца, печени и почек, нарушение свертываемости крови, цереброваскулярные кровотечения и т. д.), поэтому использовать его можно только после консультации с врачом.
Хондропротекторы
Это группа лекарств замедленного действия, по фармакологическим свойствам относящиеся к корректорам метаболизма хрящевой и костной ткани. К наиболее эффективным хондропротекторам относятся глюкозамин, хондроитин и гиалуроновая кислота. Гиалуроновая кислота (в виде натриевой соли – гиалуроната натрия) является протезом синовиальной жидкости и обеспечивает смазку и увлажнение суставных поверхностей и их защиту от преждевременного стирания.
При выраженных болях в области грудной клетки, спровоцированных грудным остеохондрозом, показано применение комбинированных лекарств на основе глюкозамина и хондроитина (Хондроксид, Терафлекс, Дона).
Что такое вертеброгенная торакалгия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 40 лет.
Определение болезни. Причины заболевания
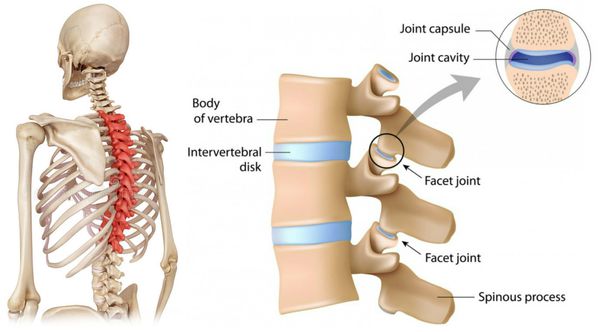
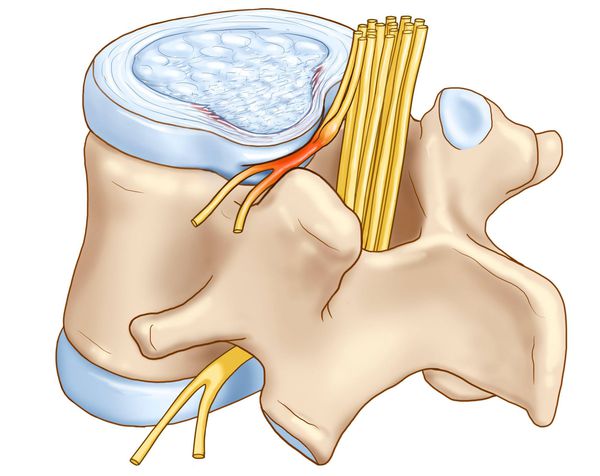
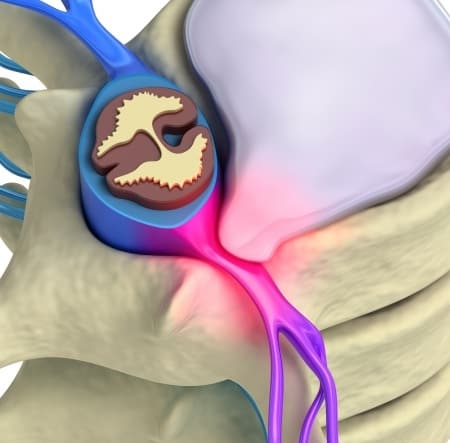
Вертеброгенная торакалгия (ВТ) — это болевой синдром, возникающий вследствие дистрофических поражений грудного отдела позвоночного столба. Обычно она обусловлена поражением рёберно-позвоночных и рёберно-поперечных суставов и их капсул.
Многие авторы считают, что боль в спине возникает не только вследствие дистрофических изменений позвоночника (чаще всего остеохондроза и спондилоартроза), но и миофасциальной патологии (нарушения работы мышечного аппарата). [2] [4] [10] [11]
Рассматривая ВТ как возникающий хронический алгический (болевой) синдром вследствие дистрофических поражений позвоночника, исследователи установили, что на развитие и течение заболевания оказывают влияние множество факторов, которые при дальнейшем прогрессировании теряют свою специфичность. [1]
Спровоцировать возникновение ВТ могут следующие факторы:
Симптомы вертеброгенной торакалгии
Для ВТ характерна глубинная мозжащая (тупая и ноющая) боль приступообразного или постоянного характера с тягостной эмоциональной окраской. Зачастую ограничены и болезненны ротационные (вращательные, круговые) движения в грудном отделе позвоночника. Боль может возникать не только при движениях, но и во время дыхания. Чаще всего она бывает односторонней, однако может распространиться и на обе части грудной клетки (опоясывающая боль). Усиливается при неумеренных физических нагрузках и переохлаждении.
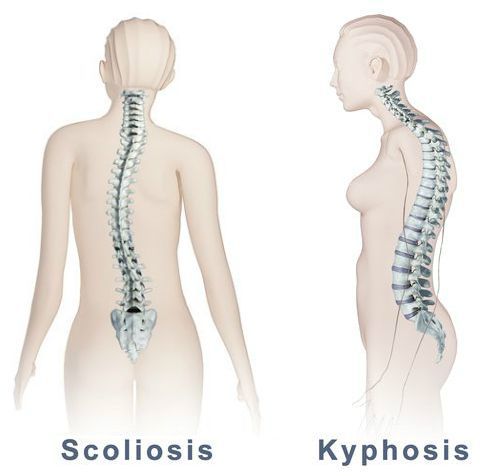
Также при ВТ отмечается искривление позвоночника: уплощение или усиление кифоза, сколиоз. Тонус паравертебральных мышц более повышен на выпуклой стороне сколиоза.
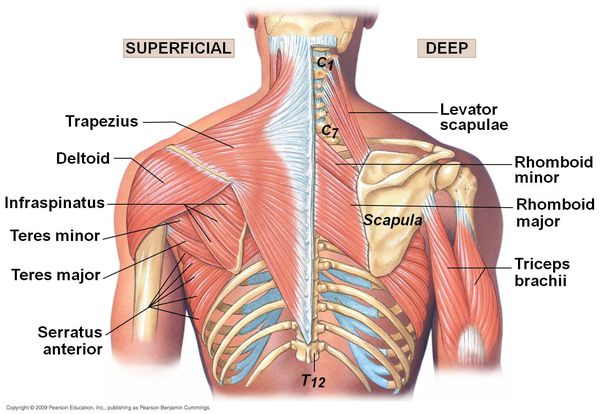
При кинестетическом исследовании выявляются болезненные участки, преимущественно в проекции трапециевидной мышцы спины, а также мышцы, поднимающей лопатку, большой и малой грудной, передней зубчатой, межрёберных и широчайшей мышцы. Болевые точки также определяются в проекции грудино-ребёрных и грудино-ключичных сочленений, грудины и мечевидного отростка.
Функциональные блокады или ограничение движения грудных ПДС (позвоночно-двигательных сегментов) практически всегда соответствуют локальной боли и сопровождаются блокадой рёбер. Блокады в ключевых зонах (цервико-торакальном и торако-люмбальном переходах) сопровождаются более массивной симптоматикой с включением сопряжённых отделов позвоночника.
Корешковые синдромы грудного остеохондроза встречаются достаточно редко и сопровождаются интенсивными жгучими опоясывающими болями. [12]
Патогенез вертеброгенной торакалгии
В основе патогенеза дистрофических заболеваний позвоночника лежат:
В патогенезе заболевания первично страдает межпозвонковый диск и капсулы дугоотростчатых суставов. Позже в процесс вовлекаются опорно-двигательная, нервная и мышечная системы.
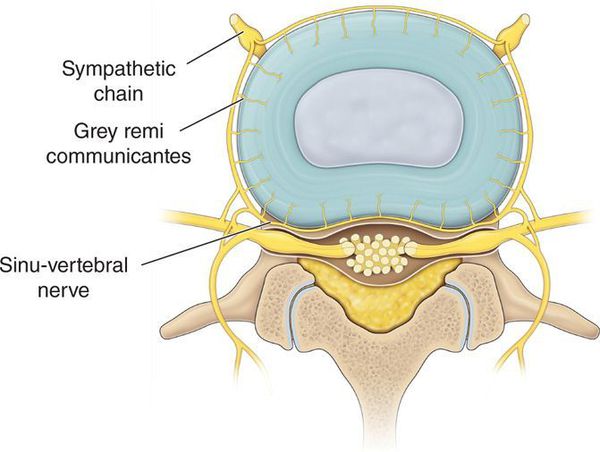
Развитие выраженных клинических проявлений (манифестация) заболевания обусловлена ирритацией рецепторов синувертебрального нерва, приводящей к появлению вертебрального и экстравертебральных синдромов грудного отдела позвоночника.
Прогрессирование дистрофического процесса в межпозвонковых дисках и дугоотростчатых суставах приводит к:
Воспалительный процесс в последующем сменяется на пролиферативный (процесс разрастания ткани), что ведёт к вовлечению в процесс окружающих тканей и нервно-сосудистых образований, способствующих проявлению неврологических синдромов дистрофического поражения позвоночника. [1] [8]
Классификация и стадии развития вертеброгенной торакалгии
При болях в грудной клетке важно различать:
Вертеброгенные неврологические синдромы:
Осложнения вертеброгенной торакалгии
Рефлекторные синдромы ВТ отличаются большим разнообразием. Их определённая метамерная зависимость (связь участка тела с определённым сегментом спинного мозга или нервом) обусловлена поражением межпозвонковых дисков. Однако корешковый компрессионный синдром является весьма редким синдромом ВТ.
Учитывая, что заболевание характеризуется прогредиентным течением (то есть непрерывно-прогрессивным усилением симптомов), хронический болевой синдром весьма существенно влияет на работоспособность, появляется утомляемость, снижается внимание при выполнении работы, часто возникает раздражительность и плаксивость.
Характерно нарушение сна, в виде бессонницы и прерывистости, что вызвано относительной иммобилизацией грудного отдела позвоночника. Пациент просыпается неотдохнувшим, разбитым, что также влияет на работоспособность.
Нередко возникают боли во внутренних органах — сердце или животе. Боли носят ломящий, ноющий характер, иногда острый, могут усиливаться при поворотах и сгибании корпуса.
Хроническое течение заболевания нередко приводит к различным вегетативным нарушениям, вплоть до панических атак.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта. [6]
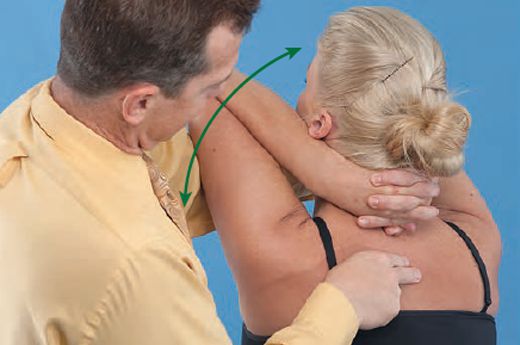
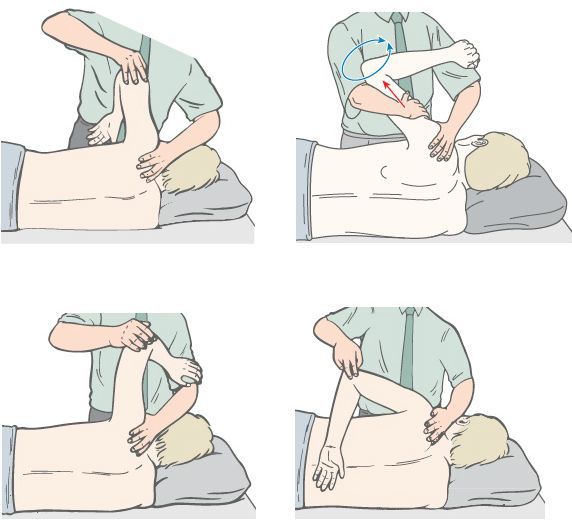
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания. [9]
Нейроортопедическое обследование представляет собой комплекс методик:
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
При мануальном тестировании:
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению. [7]
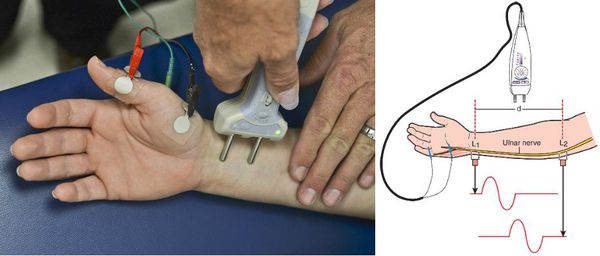
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии. Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах.
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
Лечение вертеброгенной торакалгии
Консервативное лечение больных ВТ должно быть своевременным, комплексным, дифференцированным и учитывать:
Медикаментозная терапия ВТ включает в себя:
Одним из эффективных методов лечения является физиотерапия, так как этот метод воздействует на патогенез, активирует саногенетические реакции, отличается отсутствием аллергических реакций и побочных эффектов. Болевой синдром хорошо купируется при назначении:
УВЧ-терапия назначается в период острой и подострой стадии заболевания вследствие противовоспалительного и рассасывающего действия.
Парафино-озокеритовые аппликации эффективны при длительном хроническом процессе.
Бальнеотерапия также широко используется при ВТ вследствие своей саногенетической активации, улучшения крово- и лимфообращения, противовоспалительного действия.
Также достаточно широко используется ЛФК и массаж, которые показаны на всех стадиях заболевания для разгрузки и стабилизации позвоночника, укрепления мышц позвоночника и нормализации тонуса кровеносных и лимфососудов. [3]
Остеопатия также нашла достойное применение при лечении ВТ. Лечение предполагает миофасциальное расслабление, постизометрическую мышечную релаксацию и мышечно-энергетические техники.
Мышечно-энергетическая техника (МЭТ) — диагностический и лечебный способ устранения соматических нарушений, в основе которого лежит суставная биомеханика и нейромышечные рефлекторные механизмы. Нейромышечные механизмы включают изометрическое напряжение и постизометрическую релаксацию, реципрокное торможение, миотатический и антимиотатический рефлексы. Благодаря МЭТ:
Основа мышечно-фасциальный релиз (МФР, растяжения) — вязко-эластические свойства тканей, соматические и висцеральные рефлекторные мышечные механизмы, фасции и другие соединительные структуры, а также суставная биомеханика. МФР предполагает диагностику «точки входа» и выполнение трёх последовательных действий:
«Точка входа» (Point of Entry) определяется как зона или участок наибольшего ограничения подвижности тканей.
Прогноз. Профилактика
В связи с прогредиентным течением ВТ важным вопросом является осуществление первичной и вторичной профилактики.
Первичная профилактика заключается в сохранении правильного двигательного стереотипа, что достигается оптимальным выполнением трудовых операций, связанных с нагрузкой на позвоночный столб. Необходимо в процессе работы устраивать небольшие перерывы для проведения физических упражнений. Целесообразны занятия ЛФК в группе «Здоровье» и посещение бассейна.
С целью вторичной профилактики больных необходимо взять на диспансерный учёт, проводя противорецидивное лечение, коррекцию и закрепление оптимального динамического стереотипа при помощи остеопатии, ЛФК, гидрокинезотерапии, обучать пациентов приёмам аутомобилизации и аутопостизометрической релаксации.
Прогноз ВТ, как правило, благоприятный и во многом зависит от раннего выявления заболевания и профилактических мероприятий. Однако при развитии компрессионных корешковых или спинальных синдромов (миелопатии) на фоне стеноза позвоночного канала можно говорить о неблагоприятном прогнозе заболевания и необходимости наблюдения у нейрохирургов.











-150x95.jpg)