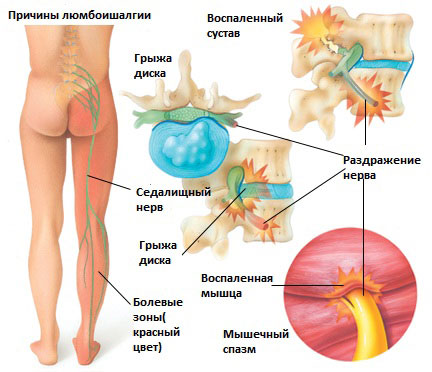
вертеброгенная люмбоишиалгия слева с мышечно тоническим синдромом что это
Люмбоишалгия
Для люмбоишалгии характерны один или несколько симптомов:
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
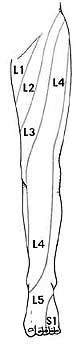
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
По результатам консультации будут назначены диагностика и/или лечение.
Вертеброгенная люмбоишиалгия: причины и лечение

Болевой синдром проявляется ирраидирует в ягодицы и ноги, а иногда добирается до пальцев стоп.
Боль появляется в пояснице внезапно и сопровождается онемением поражённого участка.
Нередко возникают жгучие боли параллельно ущемлённому нерву.
А иногда и прострелы, сковывающие движение человека.
Что это такое?
Боли в спине, называемые дорсалгией, проявляются при многих заболеваниях костно-мышечной системы. Сочетание ишиаса и люмбаго осложняет диагностику и приводит иногда к неадекватному лечению.
При ишиасе поражению подвергается седалищный нерв или окончания нервов, располагающиеся около крестцового отдела. Боль локализуется в бедре и переходит в голеностоп.
Со временем, если ишиас прогрессирует, то к нему присоединяется люмбаго. Заболеванию характерны острые боли (прострелы), которые начинаются даже при слабых раздражениях нервов. Данное состояние могут вызвать разные патологии. Поэтому требуется точная диагностика.
Синдром сильной боли, это вертеброгенная люмбоишиалгия. Она может проявляться на одной или на обеих сторонах. Боль различна и по интенсивности, и по характеру. Она вызывается, как видимыми факторами, так и спонтанно, без причин.

В Международной классификации болезней (МКБ-10) ей присвоен код М 54.4. В диагнозе врач указывает не только код, но и клинические проявления патологии, а также информацию о степени развития заболевания.
Выделяют определённые виды вертеброгенной люмбоишиалгии:
Вертеброгенная люмбоишиалгия характеризуется различными по локализации и силе болями.
Поэтому данную патологию разделяют по определённым формам боли:
Подобная патология возникает часто у людей среднего возраста, но наиболее часто у мужчин, которым за 40. К лечению приступают, выявив причину патологии. Только устранив симптоматику, полного выздоровления не наступит.
Факторы риска и причины
Патогенез заболевания заключается в раздражении нервов из-за их защемления и воспаления. Боль усиливается, если нарушается питание поражённой ткани, она становится напряжённой и появляются узлы.
Основными причинами данной патологии являются:
Необходимо предотвратить факторы, провоцирующие развитие заболевания:
Также причинами являются период беременности и возрастные изменения в позвоночнике.
Последствия
Опасность люмбоишиалгии, которая носит вертеброгенный характер, во многом зависит от участка защемления нервного волокна. Если образовался «конский хвост», то может произойти отказ работы кишечника и мочеиспускательного канала.
Люмбаго с ишиас нередко приводит к экстренному оперативному вмешательству, если наблюдается большая межпозвоночная грыжа.
Чтобы этого не допустить, необходимо своевременное комплексное лечение заболеваний поясничного отдела. Периодический болевой синдром в пояснице является поводом для тщательной диагностики и назначения определённых способов терапии.
Вертебральная люмбоишиалгия с нейродистрофическим развитием характеризуется патологическим поражениям нервных корешков, которые подверглись ущемлению. Некоторые ткани отмирают и восстановлению не подлежат. Возникает угроза параличей и парезов. В запущенной стадии, а также при отсутствии терапии развиваются трофические изменения кожного покрова ноги, что влечёт стойкую хромоту.
Симптомы и методы диагностики
Первые признаки заболевания возникают, если остеохондроз начинает прогрессировать.
Основные симптомы:

Длительность приступов варьируется от нескольких минут до суток и более. Иногда боль исчезает спонтанно.
Чтобы не спутать вертебральную люмбоишиалгию с почечной недостаточностью, необходимо провести грамотную диагностику.
Для этого используют проверенные методы:
Только после диагностических обследований, ставится окончательный диагноз и назначается индивидуальный курс лечения.
Видео: «Что такое люмбоишиалгия?»
Люмбоишиалгия причины, симптомы, методы лечения и профилактики
Люмбоишиалгия – приступ боли, возникающий в области поясницы и задней поверхности бедра при подъеме тяжелого груза, резкого поворота тела и протрузии межпозвоночного диска. При люмбоишиалгии человек ощущает внезапную боль и принимает вынужденное положение тела. Также у него отмечается нарушение движений в пояснице и пораженной конечности. Заболевание чаще встречается у людей в возрасте 25-45 лет.
Симптомы люмбоишиалгии
Клиническая картина люмбоишиалгии зависит от причины, которая ее спровоцировала:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Причины люмбоишиалгии
Люмбоишиалгия развивается на фоне следующих причин:
В группу риска по развитию болезни входят люди с избыточным весом, хроническими патологиями позвоночного столба, инфекционными заболеваниями, межпозвоночными грыжами, хроническими стрессами и те, кто работают на тяжелом производстве и постоянно подвергаются повышенным нагрузкам.
Виды люмбоишиалгии
В зависимости от механизма действия врачи выделяют 4 типа заболевания:
Люмбоишиалгия бывает 4 форм:
Диагностика
Для выявления люмбоишиалгии врач проводит визуальный осмотр пациента и проводит лабораторные диагностики. Наиболее информативными инструментальными исследованиями считаются рентгенография тазовой и крестцовой области, компьютерная томография и МРТ пояснично-крестцового отдела позвоночника.
Для диагностики люмбоишиалгии в сети клиник ЦМРТ используют ряд методов:
Люмбоишиалгия
Люмбоишиалгия – это боль в пояснице, которая отражается в ягодицу, бедро, голень, или одновременно охватывает всю нижнюю конечность. Это симптомокомплекс, возникающий при наличии заболевания внизу спины, вызывающего воспалительный процесс в седалищном нерве. Обычно сначала возникает боль внизу спины, которая впоследствии охватывает участки, иннервируемые седалищным нервом и его ветвями. При этом, проявления люмбоишиалгии сочетаются со снижением чувствительности в нижней конечности и спазмами в икроножных мышцах.
Причины люмбоишиалгии
Основными причинами данного состояния могут выступать болезни позвоночника, которые связаны с чрезмерными и длительными физическими нагрузками, особенно на фоне дегенерации межпозвоночных дисков. Одним из наиболее распространенным заболеваний, которые приводят к люмбоишиалгии, является остеохондроз, возникающий преимущественно среди лиц взрослого возраста.
Жалобы при люмбоишиалгии
Часто боль в спине усиливается при незначительных движениях туловища, при кашле, чихании, при длительном положении сидя или стоя. Боль может сопровождаться ощущением холода или жара, «ватных ног», отеканием и онемением ног. Как правило, имеют место затруднения при наклоне вперед, присутствует также напряжение мышц спины, увеличение лордоза или сколиоза.
Другими клиническими признаками могут быть:
Диагностика неосложненной люмбоишиалгии в Самаре
Неврологический осмотр пациента + электронейромиография (ЭМГ) достаточны для постановки диагноза.
Лечение люмбоишиалгии в Самаре
Консервативное лечение люмбоишиалгии подразумевает комплексное воздействие, что возможно только при лечении пациента в специализированном центре по лечению боли.
Из медикаментозных средств в лечении люмбоишиалгии используют нестероидные противовоспалительные средства (НПВС), миорелаксанты, антидепрессанты
При выраженном болевом синдроме используют медикаментозные блокады с глюкокортикостероидами или анестетиком.
Лечение люмбоишиалгии в Самаре проводится в Центре лечения боли в спине ПЕРВАЯ НЕВРОЛОГИЯ. Наши специалисты по лечению боли подберут для Вас индивидуальный комплекс консервативного лечения, благодаря которому симптомы люмбоишиалгии купируются без проведения оперативного вмешательства.
Жителям Казахстана и Оренбурга предлагаем проживание в отелях рядом с филиалами клиники лечения боли ПЕРВАЯ НЕВРОЛОГИЯ.
Наши специалисты
Тарасова Светлана Витальевна
Деревянко Леонид Сергеевич
Безгина Елена Владимировна
Палагин Максим Анатольевич
Мизонов Сергей Владимирович
Дроздова Любовь Владимировна
Журавлёва Надежда Владимировна
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.