веретеноклеточная саркома что это
Саркомы мягких тканей
Понятие «саркомы мягких тканей» объединяет большое количество новообразований, различных по клиническим и морфологическим признакам. В связи с небольшим числом случаев заболеваний, разнообразием гистологических вариантов и локализацией сарком мягких тканей, определяющих биологическое поведение, клиническое течение и особенности лечения, все пациенты с данным заболеванием должны концентрироваться в отделении, занимающимся лечением сарком.
Что такое саркомы?
Статистика
0,2–2,6% — занимают в структуре онкозаболеваний злокачественные опухоли мягких тканей.
Локализация, % от всех случаев
Конечности — до 60%, в том числе руки — 46%, 13% – ноги.
Забрюшинное пространство – 13-25%.
Классификация
Выделяют опухоли и опухолеподобные образования следующих тканей и структур:
Кроме этого рассматривают опухоли экстрагонадного зародышевого происхождения, опухоли неясного гистогенеза и неопухолевые или сомнительные опухолевые поражения.
Этиология и патогенез
Причины появления сарком мягких тканей не выявлены. Факторы, повышающие риск развития этой патологии:
Клиническое течение злокачественных опухолей мягких тканей характеризуется вариабельностью.
К общим признакам сарком мягких тканей относят частые местные рецидивы. Почему саркомы часто рецидивируют? Это объясняют следующими причинами:
Клинические симптомы сарком мягких тканей
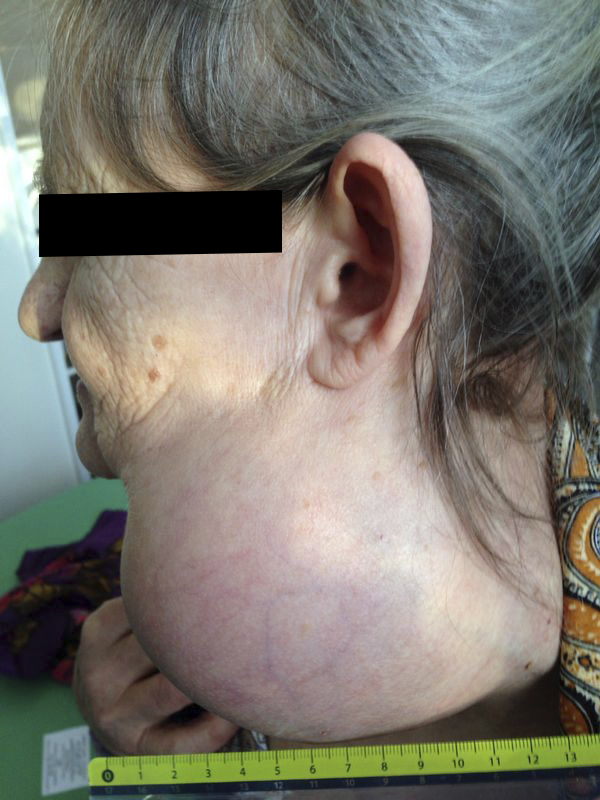
Симптомы зависят от локализации опухоли. Чаще всего больные обращаются к врачу, обнаружив у себя безболезненную опухоль.
Выраженный болевой синдром наблюдается при поражении надкостницы и кортикального слоя кости, а также при сдавлении опухолью нервных стволов. Присоединение неврологической симптоматики и сосудистых расстройств возможно при сдавлении или прорастании опухолью магистральных сосудов и нервов.
Диагностика сарком мягких тканей
Диагностические исследования включают в себя:
— Осмотр опытного специалиста, врача-онколога; На фото можно увидеть, как выглядит саркома мягких тканей:
— Рентгенологическое исследование. Позволяет визуализировать тень опухоли, деформацию прилежащих к опухоли фасциальных перемычек, выявить изменения в костях;
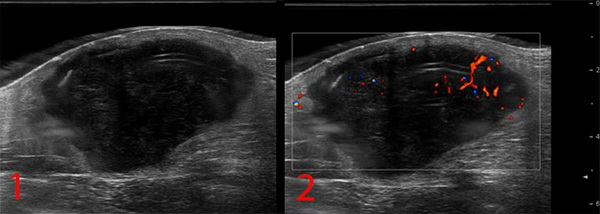
— УЗИ опухолей мягких тканей. Это метод диагностики как первичного очага, так и поражения региональных зон. Позволяет определить границы опухоли, связь с окружающими органами, структуру опухоли;
Рисунок №1. Саркома мягких тканей бедра. УЗ-картина в серошкальном и сосудистом режимах визуализации
— КТ первичной опухоли, органов грудной клетки и брюшной полости;
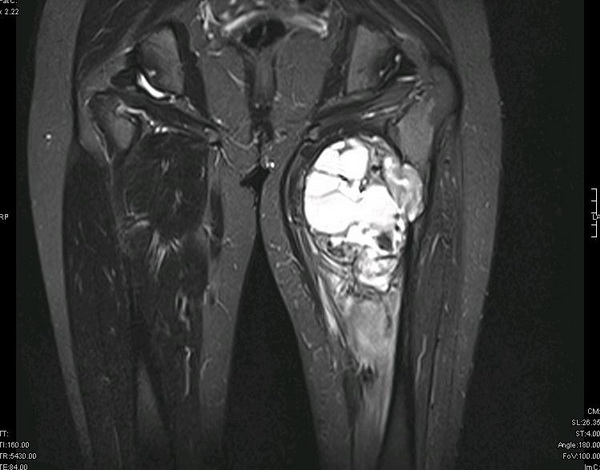
— МРТ первичной опухоли
Рисунок №2. Саркома мягких тканей верхней трети левого бедра
— Морфологическая верификация (пункционная биопсия, трепан-биопсия) является самым важным методом диагностики.
После получения результатов осмотра, лабораторной и инструментальной диагностики врач-онколог определяет тактику ведения пациента, согласно современным рекомендациям.
Общие принципы лечения сарком мягких тканей
Лечение сарком мягких тканей должно быть многокомпонентным. Для определения тактики лечения пациента собирается консилиум врачей.
Основной метод:
Дополнительные методы:
Предоперационная лучевая терапия в комбинации с хирургическим лечением позволяет снизить количество рецидивов за счет снижения злокачественного потенциала опухоли и уменьшение ее объема.
Применяется интраоперационная лучевая терапия, т.е. облучение опухоли во время операции с целью подавления субклинических очагов и наращивания лучевой дозы.
В комбинации с хирургическим лечением также применяется химиотерапия. Была отмечена тенденция к улучшению показателей выживаемости, однако данный метод не считается стандартом в лечении сарком мягких тканей.
Лечение после операции
Послеоперационная лучевая терапия выполняется с целью предупреждения развития рецидивов и диссеминирования заболевания.
Химиотерапия является основным методом лечения диссеминированного процесса при мягкотканых саркомах.
Саркома мягких тканей — прогноз выживаемости
Прогностические факторы тесно связаны со стадией болезни, радикализмом операции и морфологическим типом опухоли.
Процент выживаемости при саркомах мягких тканей зависит от размера опухоли, глубины поражения, степени злокачественности. Также очень важен такой фактор, как ответ опухоли на специальное лечение.
Авторская публикация:
ГАФТОН ИВАН ГЕОРГИЕВИЧ
врач-онколог
НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Набор методов лечения в том или ином случае зависит от анамнеза пациента и его особенностей, тактика лечения определяется лечащим врачом или консилиумом и является индивидуальной.
Саркомы костей и мягких тканей у детей и подростков
Супик Жанна Сергеевна
Все врачи
Наиболее часто встречающимися являются остеогенная саркома, саркома Юинга и рабдомиосаркома.
Остеогенная саркома – наиболее распространенная опухоль костей, составляющая до 50% всех сарком костей и мягких тканей в детском и подростковом возрасте, характеризуется продукцией остеоида или незрелых клеток костной ткани
Саркомы костей и мягких тканей– это обширная группа злокачественных мезенхимально-клеточных опухолей, составляющая около 6% от всех детских опухолей. Наиболее часто встречающимися являются остеогенная саркома, саркома Юинга и рабдомиосаркома. Более редкими опухолями являются хондросаркома, дерматофибросаркома, инфантильная фибросаркома, саркома Капоши. Выживаемость в данной группе опухолей увеличилась значительно за последние 30 лет, в основном за счет развития лекарственного лечения. Различия в диагностике, терапии и прогнозах обусловлены гетерогенностью данной группы опухолей.
Остеогенная саркома – наиболее распространенная опухоль костей, составляющая до 50% всех сарком костей и мягких тканей в детском и подростковом возрасте, характеризуется продукцией остеоида или незрелых клеток костной ткани.
При локализованных стадиях заболевания, долгосрочная выживаемость составляет 70-75%, в то время как при метастатической форме остеогенной саркомы не превышает 30%.
Факторами риска в развитии остеогенной саркомы являются:
— предшествующая лучевая или химиотерапия
— фиброзная дисплазия костей и другие доброкачественные поражения костной ткани
— наследственные синдромы предрасположенности к опухолям: герминальная мутация в гене RB1 (наследственная форма ретинобластомы), а также в гене TP53 (синдром Ли-Фраумени)
— синдром Ротмунда-Томсона – характеризуется поражением кожи (атрофия, телеангиоэктазия, гиперпигментация)
Таким образом, примерно 20% всех остеогенных сарком детского возраста имеют наследственную этиологию, в связи с чем семейный и наследственный анамнез играет большую роль в диагностике впервые выявленной остеосаркомы.
Клинические проявления болезни:
— боль в пораженной области
— частая связь с предшествующей травмой
— деформация конечности за счет мягкотканного компонента опухоли
— отсутствие температуры, общей слабости, снижение веса
— отсутствие изменений в анализах крови, за исключением повышения лактатдегидрогеназы (ЛДГ), щелочной фосфатазы (ЩФ) в 30-40% случаев
— МРТ с контрастированием зоны, пораженной опухолью
— ПЭТ/КТ всего тела с 18-ФДГ ИЛИ остеосцинтиграфия с технецием+КТ органов грудной клетки с контрастированием
— биопсия новообразования с последующим гистологическим, иммуногистохимическим исследованием опухоли
При выборе диагностического метода оценки метастатического распространения опухоли, крайне важным является использование одного и того же метода, для адекватной оценки динамики в дальнейшем
1. Конвенциональная остеогенная саркома
2. Юкстакортикальная (поверхностная) саркома
— редкие высокозлокачественные поверхностные остеосаркомы
Для лечения остеогенных сарком применяют химиотерапию и хирургическое лечение.
В настоящее время, при локализованных стадиях опухоли, в 95% возможно проведение органосохраняющих операций.
Предоперационная и послеоперационная химиотерапия критически значима в лечении остеогенной саркомы. В случае полного удаления опухоли, но без дальнейшего назначения лекарственной терапии, в 80% случаях развивается прогрессирование болезни.
Лучевая терапия не применяется в первой линии терапии остеогенных сарком у детей и может быть рассмотрена только как паллиативная симптоматическая терапия при прогрессировании болезни.
Саркома Юинга – злокачественная опухоль нейроэктодермального происхождения. Может локализоваться как в костях – длинных трубчатых и плоских, так и в мягких тканях. Помимо классической саркомы Юинга, существует ряд опухолей: опухоль Аскина, атипичная саркома Юинга, экстраоссальная саркома Юинга, которые относятся к опухолям семейства саркомы Юинга.
Клинические проявления болезни:
— отек мягких тканей и боль в пораженной области
— усиление боли после физических нагрузок и, что более характерно, ночью
— связь с предшествующей травмой
— лихорадка, слабость, потеря веса, анемия – встречается всего в 10-20%
— короткие и плоские кости 54% (кости таза, ребро, позвонок, ключица, лопатка, кости черепа)
— длинные трубчатые кости 42% (бедренная, большеберцовая, малоберцовая, плечевая, лучевая)
— экстраоссальные опухоли 4%
— МРТ пораженной области
— КТ органов грудной клетки
— ПЭТ/КТ всего тела или остеосцинтиграфия с технецием
— аспирационная биопсия костного мозга
— core-биопсия с последующим гистологическим, иммуногистохимическим исследованием материала
Саркома Юинга обладает высокой чувствительностью к химиотерапии и лучевой терапии. При отсутствии системного лечения, рецидивы развиваются примерно у 90% пациентов.
1. Локальное лечение: хирургическое лечение и лучевая терапия. Хирургическое лечение проводится, при возможности, органосохраняющее (с использованием эндопротезирования). Лучевая терапия применяется как локальный контроль в случае невозможности удаления опухоли, например, при поражении костей таза. Также обязательной является лучевая терапия на область метастатического распространения (легкие, кости).
2. Системная химиотерапия является критически важным фактором в лечении сарком Юинга. Применяются интенсивные мультимодальные схемы химиотерапии, с обязательным использованием антрациклинов и алкилирующих препаратов.
Подавляющая часть рецидивов развивается в течение 2 лет от инициального диагноза, но встречаются также и поздние рецидивы – примерно 13% от общего количества. Наиболее неблагоприятный прогноз ожидается у пациентов с ранним рецидивом. В случае поздних рецидивов возможна попытка назначения терапии первой линии, с использованием аналогичных курсов лекарственного лечения, лучевой терапии и хирургического этапа. Также существуют различные схемы химиотерапии второй линии и таргетная терапия.
Саркомы мягких тканей у детей – гетерогенная группа опухолей, развивающихся из примитивных мезенхимальных клеток, составляет всего 3-4% от всех детских онкологических заболеваний. Рабдомиосаркома (РМС) – наиболее распространенная опухоль в указанной группе и составляет около 50% от всех сарком мягких тканей, встречающихся в детском возрасте. Более 60% случаев РМС диагностируются в возрасте младше 6 лет. В 5-10% развитие РМС связано с наследственными синдромами, такими как синдром Ли-Фраумени, Беквита-Видеманна, Костелло, DICER1 синдром, нейрофиброматоз.
— эмбриональная РМС – «средний» прогноз
— ботриоидная и веретеноклеточная РМС – более благоприятный подтип эмбриональной РМС
— склерозирующая и веретеноклеточная РМС с мутацией в гене MyoD1 – редкий подтип эмбриональной РМС с менее благоприятным прогнозом
— альвеолярная рабдомиосаркома с мутацией в гене FOXO1 – характеризуется наиболее агрессивным и резистентным течением, прогноз неблагоприятный
Классификация по локализации:
— РМС головы и шеи (орбита, параменингеальная локализация, ротоглотка) – наиболее часто встречаются в младшем возрасте
— РМС урогенитального тракта – около 80% относятся к эмбриональным рабдомиосаркомам
— РМС конечностей – чаще встречаются в подростковом возрасте, среди них большая часть – альвеолярные РМС
Симптомы болезни зависят, в первую очередь, от локализации опухоли и наличия/отсутствия метастазов.
— отек и боль в пораженной области
— наличие пальпируемого образования в мягких тканях
— при параменингеальных локализациях: заложенность носа, носовые кровотечения, экзофтальм, головные боли, анизокория.
— МРТ с контрастированием пораженной области
— КТ органов грудной клетки
— аспирационная биопсия костного мозга с последующим цитологическим исследованием, с целью определения атипичных клеток
— остеосцинтиграфия с технецием для исключения метастатического поражения костей
— люмбальная пункция с цитологическим исследованием ликвора при РМС параменингеальных локализаций
— биопсия опухоли с гистологическим и иммуногистохимическим исследованием ткани опухоли
— биопсия увеличенного регионарного лимфатического узла, с целью подтверждения/исключения метастазирования
— цитогенетическое исследование методом FISH– определение мутации в гене FOXO1
Терапия РМС подразумевает риск-адаптированный подход: рабдомиосаркомам низкого, среднего и высокого риска показана различная интенсивность лекарственного лечения.
Все современные мультимодальные протоколы лечения РМС обязательно включают в себя интенсивную химиотерапию с целью уменьшения объема опухоли и эрадикации макро- и микроскопической метастатической болезни, локальный контроль в объеме хирургического лечения и лучевой терапии. При проведении хирургического этапа крайне важным фактором является полное удаление опухоли (R0 резекция – отсутствие опухолевых клеток по краю резецированной опухоли).
В условиях Ильинской больницы возможно проведение эндоскопического хирургического лечения сложных параменигеальных локализаций РМС, а также всех современных международных протоколов химиотерапии.
Саркомы мягких тканей
Общая информация
Краткое описание
Протокол «Саркомы мягких тканей».
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
R2 – макроскопическая остаточная опухоль.
Резюме
С аркома мягких тканей
T1a
Т1b
T2a
T2b
N1
Диагностика
Дифференциальный диагноз
| № | Доброкачественные опухоли костей / агрессивное течение | Злокачественные опухоли костей |
| 1. | Фиброма | Фибросаркома |
| 2. | Липома | Липосаркома |
| 3. | Нейрофиброматоз | Рабдомиосаркома |
| 4. | Гемангиома | Злокачественная мезенхимома |
| 5. | Злокачественная гистиоцитома |
Лечение
Радикальная операция. Эта операция предпринимается при глубоко располагающихся саркомах высокой степени злокачественности. Она предусматривает удаление опухоли и окружающих ее нормальных тканей с включением в единый блок фасций и неизмененных окружающих мышц, которые удаляются полностью с отсечением у места прикрепления. При необходимости производят резекцию сосудов, нервов, костей, прибегая одномоментно к соответствующим реконструктивным пластическим операциям на сосудах, нервах, костях, суставах.
Органосохраняющие и функционально-щадящие хирургические вмешательства при местно-распространенных злокачественных опухолях мягких тканей конечностей выполняются исключительно в рамках комбинированного и комплексного лечения. Контроль радикальности оперативного вмешательства осуществляют путем срочного интраоперационного гистологического исследования краев отсечения опухоли от нормальных тканей.
Саркома мягких тканей
Что такое саркома мягких тканей?
Саркома мягких тканей – это опухоль, которая развивается в мышцах, жире, сухожилиях, хрящах, а также стенках сосудов. Такие новообразования относят к злокачественным – крайне опасным для жизни. Они быстро разрастаются, разрушают здоровые клетки, создают метастазы – дополнительные очаги заболевания в других частях тела, и нередко развиваются повторно после проведенного лечения.
Как развивается саркома?
Типы сарком мягких тканей
Врачам известно более 50 различных типов подобных опухолей, самыми распространенными из которых являются:
Причины развития саркомы
Точные причины возникновения подобных опухолей врачам не известны – современная медицина знает лишь о факторах, которые увеличивают вероятность этого события.
Радиация, применяемая для борьбы с различными видами онкологии. Саркомы могут возникать в тех частях тела, которые подвергались воздействию лучевой терапии. В среднем с момента ее проведения до выявления заболевания проходит около 10 лет. Методы лечения совершенствовались на протяжении нескольких десятилетий, и в данный момент о выборе правильных доз известно гораздо больше, чем раньше. Современные знания помогают сократить количество новых диагнозов, но даже сегодня облучение используется только тогда, когда его преимущества перевешивают риски.
Наследственность. Некоторые нарушения, вызванные изменениями в генах, часто унаследованы от родителей и связаны с повышенной вероятностью развития сарком мягких тканей. К ним относят:
Химикаты, такие как мышьяк и винилхлорид, используемый при производстве пластмасс, увеличивают риски возникновения саркомы печени.
Признаки и симптомы саркомы мягких тканей
Примерно половина из них возникает в руках или ногах. Большинство людей замечают опухоль, которая постепенно увеличивается в течение недель или месяцев, причем болит она не всегда.
Примерно 4 из 10 сарком развиваются в брюшной полости – животе, что вызывает не только неприятные ощущения, но и закупорку пищеварительного тракта или кровотечения из желудка и кишечника. Кроме того, они могут давить на нервы, кровеносные сосуды и ближайшие органы, и способны разрастаться до весьма крупных размеров.
В редких случаях новообразования появляются в груди, на голове или шее.
К возможным признакам заболевания относят:
Диагностика саркомы мягких тканей
Подробная информация о заболевании и общем состоянии здоровья человека позволяет подобрать самое подходящее для каждого конкретного пациента лечение.
Высококлассные специалисты онкологического центра «Лапино-2» проводят полную диагностику сарком мягких тканей на самом современном оборудовании – быстро, качественно, без очередей и потерь времени.
Обследование начинается с общего осмотра и опроса о симптомах и семейных заболеваниях, после чего врач назначает ряд исследований.
Первым из них может стать обычная рентгенография. С ее помощью сразу после постановки диагноза доктора могут увидеть, распространилась ли опухоль на легкие.
КТ – компьютерная томография: рентгеновские лучи создают подробное изображение внутренних органов и тканей. Метод используется для выявления новообразований в груди или брюшной полости, а также для обнаружения повреждений легких, печени и других органов.
МРТ – магнитно-резонансная томография: радиоволны и сильные магниты часто работают лучше, чем КТ. МРТ позволяет получать данные о размерах саркомы, ее расположении, а иногда даже о типе ткани, из которых она состоит. Кроме того, данное исследование назначается для изучения состояния головного и спинного мозга.
УЗИ с помощью ультразвуковых волн специалист может отличить уплотнения от обычных кист – заполненных жидкостью мешочков.
ПЭТ – позитронно-эмиссионная томография: перед выполнением данного исследования пациент получает радиоактивный сахар, который накапливается в опасных новообразованиях. Затем проводится сканирование, которое показывает, являются ли изменения в тканях онкологией.
При подозрении на саркому мягких тканей врач назначает биопсию, в ходе которой небольшой кусочек опухоли изымается и передается в лабораторию, где его клетки тщательно изучаются.
Стадии саркомы мягких тканей
Сразу после обнаружения заболевания врачи пытаются поставить его стадию – понять, насколько сильно оно успело распространиться по организму и повредить ткани. Данная информация позволяет понимать примерные прогнозы пациента и подбирать для него самые подходящие методы лечения.
Стадирование сарком мягких тканей проводится по международной системе TNM, каждая буква которой имеет свое значение:
С помощью «G» указывают:
Затем подсчитывается общее количество баллов:
G1 – от 2 до 3;
G2 – от 4 до 5;
G3 – от 6 до 8.
Стадии:
1А: размеры саркомы не превышают 10 сантиметров, остальные ткани здоровы.
1В: новообразование может быть крупнее 15см, но его клетки очень похожи на нормальные, а другие органы не пострадали.
2: опухоль не более 5см в диаметре, но ей присвоена степень G2 или G3.
3А: саркома от 5 до 10см, G2 или G3.
3В: от 10 до 15 см, G2 или G3, но другие ткани здоровы. Либо, в случае расположения новообразования в области живота, любые размеры основного очага и повреждение ближайших лимфатических узлов.
4: опухоль любого диаметра и типа G, повредившая не только расположенные рядом лимфоузлы, но и отдаленные ткани, такие как легкие.
Лечение саркомы мягких тканей
Борьба с онкологией – задача не из легких, и требует участия не одного врача, а целой команды профессионалов своего дела.
В онкоцентре «Лапино» проводятся любые виды диагностики и терапии сарком на самом современном оборудовании. Наши специалисты мирового уровня полностью ведут пациента и оказывают ему всю необходимую помощь – быстро, качественно, без очередей и потерь времени.
Каждая ситуация уникальна и требует индивидуального подхода и сочетания различных методик:
Хирургия, с помощью которой можно полностью излечить некоторые опухоли. Целью операции является удаление всего новообразования и некоторого количества окружающих его здоровых тканей – по крайней мере 1-2 сантиметров, чтобы в организме человека не осталось измененных клеток.
В прошлом многим пациентам с саркомами на руках и ногах назначалась ампутация конечностей. Сегодня этот метод применяется редко, и только в некоторых случаях не удается избежать этой травмирующей процедуры. Кроме того, бывают ситуации, когда вместе с онкологией приходится удалять важные нервы, мышцы, кости и кровеносные сосуды.
Даже при распространении заболевания на отдаленные участки тела, такие как легкие или другие органы, с помощью хирургии можно вылечить человека или продлить ему жизнь.
Лучевая терапия: воздействие на опухоль радиоактивными лучами или частицами – это ключевая часть борьбы с саркомами мягких тканей.
В большинстве случаев данная процедура назначается как адъювантное лечение, проводимое после хирургического вмешательства. С ее помощью специалисты убивают оставшиеся в организме измененные клетки и предотвращают повторное развитие заболевания.
Некоторым пациентам требуется неоадъювантная терапия, используемая до операции для уменьшения новообразования и облегчения его удаления.
Кроме того, радиация может применяться как паллиатив – для облегчения симптомов запущенной болезни, которую нельзя победить.
Существует несколько видов лучевой терапии:
Химиотерапия – применение специальных убивающих опухолевые клетки препаратов. Они вводятся в вену или принимаются внутрь как таблетки и достигают всех участков тела. Благодаря этому свойству метод эффективен даже на запущенных этапах заболевания.
В зависимости от типа и стадии саркомы, данная процедура может назначаться как основное или вспомогательное лечение – в дополнение к хирургическому вмешательству, и сочетаться с лучевой терапией.
Некоторым пациентам требуется особый вид химиотерапии – так называемая изолированная перфузия конечностей. При ее проведении специалист отделяет кровообращение пострадавшей руки или ноги от остального организма, после чего вводит действующие вещества.
Таргетная терапия – препараты, атакующие только определенные компоненты измененных клеток, и наносящие минимум вреда здоровым.
Пазопаниб (Вотриент): блокирует несколько важных для роста и выживания клеток ферментов – белков, которые запускают или ускоряют химические реакции, необходимые для копирования генетической информации. Его можно использовать для лечения запущенных сарком мягких тканей, не отреагировавших на химиотерапию. Он замедляет развитие опухоли и облегчает побочные эффекты у пациентов, чьи новообразования нельзя вылечить хирургически.
Лечение саркомы мягких тканей по стадиям
На каждом из этапов болезни применяются определенные методы терапии:
1 стадия: небольшие опухоли конечностей удаляются с помощью операции, после чего в случае необходимости назначается лучевая терапия. Если саркома располагается в других областях организма – голове, шее или животе, перед вмешательством назначаются лучевая или химиотерапия, уменьшающие размер новообразования.
2 и 3 стадии: также лечатся хирургически, в редких случаях проводится ампутация поврежденной конечности. До и после процедуры могут быть назначены химио- и лучевая терапия.
4 стадия: редко поддается полному излечению. Самые высокие шансы на выздоровление есть у пациентов, чьи опухоли – основная и дополнительные – могут быть удалены в ходе операции. Если такой возможности нет, назначаются таргетная, химио- и лучевая терапия для снижения симптомов заболевания, продления жизни или улучшения ее качества.
Прогнозы и выживаемость при саркоме мягких тканей
Для представления примерных прогнозов врачи используют специальный термин – «пятилетняя выживаемость». Этот статистический показатель ничего не говорит о шансах конкретного человека – он показывает только процент людей, оставшихся в живых спустя 5 или более лет с момента постановки диагноза.
Для саркомы мягких тканей цифры выглядят следующим образом: