в чем разница между трепетанием и фибрилляцией предсердий
Физиология и патофизиология мерцательной аритмии
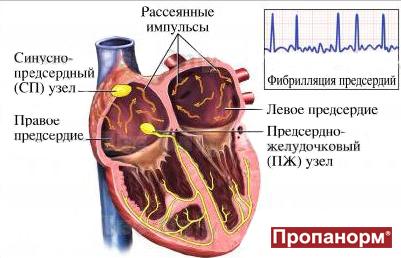
Фибрилляция предсердий представляет собой наджелудочковую тахиаритмию, характеризующуюся, хаотическим, нескоординированным сокращением отдельных мышечных волокон предсердий с частотой от 350 до 700 в минуту, которое сопровождается снижением сократительной способности предсердий и приводит к неправильному и, как правило, учащённому ритму сокращения желудочков (при условии отсутствия полной АВ-блокады).
1. Фибрилляция предсердий (рис. 1)
Характерными ЭКГ-признаками ФП являются: отсутствие зубцов Р, наличие разноамплитудных, полиморфных волн ff, переходящих одна в другую без четкой изолинии между ними, а также абсолютная хаотичность и нерегулярность ритма желудочков. Последний признак не регистрируется в случаях сочетания ФП и АВ-блокады III степени (при т. н. феномене Фредерика). (рис. 2)
В отличие от ФП, при которой нет эффективного сокращения, ТП сопровождается регулярным и координированным возбуждением миокарда предсердий и их активной систолой. Трепетание предсердий относится к предсердным тахикардиям, обусловленным циркуляцией волны возбуждения по топографически обширному контуру (т. н. «макро-реэнтри»), как правило, вокруг крупных анатомических структур в правом или левом предсердии. По ЭКГ ТП представляет собой правильный высокоамплитудный предсердный ритм с высокой частотой (обычно от 250 до 400 в минуту) и отсутствием четкой изоэлектрической линии между предсердными комплексами (волнами F) хотя бы в одном отведении ЭКГ. Волны F при ТП чаще всего имеют т. н. пилообразный характер хотя бы в одном отведении ЭКГ.
2. Трепетание предсердий (рис. 3)
Впервые описания фибрилляции предсердий у человека, в т. ч. диагностированной с помощью ЭКГ, относят к началу 20-го века (A. Gushny, C. Edmunds, 1906 г. ; C. Rothberder, H. Winterberg, 1909 г. ). Электрокардиографическая характеристика ТП и его дифференциальная диагностика с ФП впервые описаны в 1911 г. Jolly W. и Ritchie W., а Lewis T. с коллегами в 1913 г. первыми выдвинули предположение, что механизм развития данной аритмии связан с циркуляцией волны возбуждения в правом предсердии.
Фибрилляции предсердий является самой распространенной тахиаритмией, выявляемость которой в общей популяции составляет 1-2% и этот показатель, вероятно, увеличится в ближайшие 50 лет. Фибрилляции предсердий может долгое время оставаться не диагностированной (бессимптомная фибрилляции предсердий), а многие больные с фибрилляции предсердий никогда не госпитализируются в стационар. Распространенность фибрилляции предсердий увеличивается с возрастом – от
Читайте также
Ограничения в связи с профилактикой распространения коронавирусной инфекции COVID-19
Клиническая картина, классификация и диагностика мерцательной аритмии
Клинические проявления трепетания и фибрилляции предсердий многообразны: от бессимптомного течения до жизне-угрожающих состояний, сопровожда-ющихся выраженными нарушениями гемодинамики, и зависят от частоты ритма желудочков, продолжительности аритмии, функционального состояния миокарда и тяжести основной сердечной патологии. Типичными симптомами ФП являются: усиленное и не регулярное сердцебиение, перебои в работе сердца, чувство нехватки воздуха, повышенная утомляемость, плохая переносимость физических нагрузок и потливость. Также могут отмечаться головокружение, обмороки, боли в области сердца, полиурия. Большинство больных отмечают появление пароксизма аритмии в момент перехода от синусового ритма к ФП.
Наличие провоцирующих факторов развития приступа (физические нагрузки, эмоциональное напряжение или прием алкоголя), наличие в анамнезе артериальной гипертензии, ишемической болезни, пороков сердца, сердечной недостаточности, заболевания периферических артерий, цереброваскулярной болезни, инсульта, сахарного диабета или хронического заболевания легких, злоупотребление алкоголем, наличие родственников, страдавших ФП.
У 60% больных с пароксизмальной формой ФП синусовый ритм восстанавливается самостоятельно в течение 24 ч, а в 20% случаев приступ аритмии продолжается более 2-х суток. Только у 25% больных с пароксизмальной формой ФП она переходит в постоянную форму.
При обследовании пациентов с ФП и ТП рекомендована оценка наличия признаков гемодинамической нестабильности и недостаточности кровообращения. При физикальном обследовании выявляется аритмичная сердечная деятельность, наличие дефицита пульса, вероятно смещение границ сердечной тупости при перкуссии, наличие патологических шумов, признаков сердечной недостаточности (хрипы в легких, отеки на ногах, гепатомегалия, ритм галопа). В большинстве случаев ФП и ТП, а также вне аритмии при физикальном обследовании пациентов признаков гемодинамической нестабильности и недостаточности кровообращения не отмечается.
Классификация фибрилляции предсердий.
В зависимости от клинической картины, длительности и вероятности спонтанного купирования эпизодов аритмии традиционно выделяют 5 типов ФП: впервые выявленная, пароксизмальная, персистирующая, длительно персистирующая и постоянная формы.
Любой впервые диагностированный эпизод ФП вне зависимости от длительности и выраженности симптомов считают впервые выявленной ФП.
— Пароксизмальной ФП именуют повторно возникающую (2 и более эпизодов) ФП, способную самостоятельно прекращаться до истечения 7 суток от момента начала приступа. К пароксизмальной ФП также относят ФП, купированную с применением медикаментозной или электрической кардиоверсии в сроки до 48 часов от момента начала аритмии.
— Персистирующей является первично или повторно возникшая ФП длительностью более 7 суток, не способная к спонтанному прерыванию и требующая для своего устранения проведения специальных мероприятий (обычно, электрической кардиоверсии).
— Длительно персистирующей именуют ФП, продолжительностью более года, если принимается решение о восстановлении синусового ритма с помощью кардиоверсии или радикального интервенционного (катетерная аблация) и/или хирургического лечения.
— Постоянной или хронической именуется ФП продолжительностью более 7 суток, если попытки ее устранения неэффективны или не предпринимаются по тем или иным причинам. Последнее подразумевает отказ от проведения кардиоверсии, а также любых попыток радикального интервенционного и/или хирургического лечения аритмии.
Классификация по течению и длительности аритмии
Формы ФП
Характеристика
независимо от длительности и тяжести симптомов любой первый эпизод ФП
до 7 дней, синусовый ритм восстанавливается спонтанно, обычно в течение 48 час., более чем через 48 ч вероятность спонтанной кардиоверсии низкая; или эпизоды ФП, по поводу которых была проведена кардиоверсия в течение первых 7 суток
длительность эпизода ФП превышает 7 дней (для восстановления ритма необходима медикаментозная или электрическая кардиоверсия)
ФП продолжается в течение ≥1 года и выбрана стратегия контроля ритма (предполагается восстановление ритма)
когда пациент и врач считают возможным сохранение аритмии (кардиоверсия не проводится)
При фибрилляции предсердий, так же, как при ТП, в зависимости от частоты ритма желудочков во время бодрствования различают: 1) нормосистолический вариант (частота в диапазоне от 60 до 100 в минуту; 2) тахисистолический вариант (частота более 100 в минуту) ии 3) брадисистолический вариант (частота менее 60 в минуту).
Качество жизни (КЖ) пациентов с ФП значительно снижается, что обусловлено выраженностью симптомов, связанных с аритмией, главным образом — апатией, учащенным сердцебиением, одышкой, дискомфортом в области грудной клетки, нарушением сна и психосоциальным стрессом. На фоне медикаментозной и интервенционной терапии наблюдается улучшение психологических и физических параметров, но пока недостаточно исследований, сравнивающих преимущества указанных методик, а также оценивающих информативность специфических шкал для оценки КЖ у пациентов с ФП. Так, EHRA была разработана шкала оценки тяжести симптомов при ФП Подобная шкала применяется в Канаде (the Canadian Cardiovascular Society Severity of Atrial Fibrillation Scale). В дальнейшем первый вариант шкалы EHRA была модифицирован в 2014 г., после чего появилось разделение 2 класса симптомов на легкую (2а) и умеренную (2b) степень тяжести. В связи с этим, пациенты, имеющие выраженное снижение КЖ в связи с ФП (2b класс), имеют определенное преимущество при выборе стратегии контроля ритма на начальном этапе лечения. Это имеет особенно важное значение, так как среди общего количества пациентов с ФП только 25-40% имеют минимальную симптоматику, но при этом 15-30% испытывают серьезный дискомфорт и ограничение физической активности в связи с клиническими проявлениями заболевания. Таким образом, модифицированная шкала EHRA должна использоваться для выбора лечения, ориентированного на выраженность симптоматики при ФП, а также для динамического наблюдения за течением заболевания.
Классификация по выраженности клинических симптомов. Модифицированная шкала оценки симптомов EHRA [2]
Модифицированная оценка EHRA
Трепетание предсердий. Фибрилляция предсердий (мерцательная аритмия)
Трепетание предсердий (ТП) – это одно из наиболее часто встречающихся нарушений сердечного ритма, на его долю приходится около 10% от всех пароксизмальных наджелудочковых тахиаритмий. Оно является частым осложнением острого инфаркта миокарда и хирургических вмешательств на открытом сердце. К другим причинам возникновения трепетания предсердий относятся хронические заболевания легких, перикардиты, тиреотоксикоз, ревматизм (в особенности у лиц с митральным стенозом), дисфункция синусового узла (синдром тахи-бради), а также другие заболевания, способствующие дилатации предсердий. Трепетание предсердий может наблюдаться у пациентов практически любого возраста. Однако у тех, кто имеет заболевания сердца, оно встречается гораздо чаще.
Фибрилляция предсердий (ФП) — это суправентрикулярная тахиаритмия, характеризующаяся некоординированной электрической активацией предсердий с частотой 350-700 в минуту, которая обуславливает ухудшение сократительной способности предсердий и фактическую потерю фазы предсерного наполнения желудочков.
Фибрилляция предсердий одна из наиболее распространенная и часто встречаемая в клинической практике аритмий.
Клинические проявления
Обычно пациенты с трепетанием предсердий предъявляют жалобы на внезапно возникшие сердцебиение, одышку, общую слабость, непереносимость физических нагрузок или боли в грудной клетке. Однако возможны и более тяжелые клинические проявления — синкопе, головокружение на фоне гипотензии и даже остановка сердца, обусловленные более высокой частотой сокращения желудочков. Патофизиологической основой данной симптоматики является снижение системного выброса, системного артериального давления и уменьшение коронарного кровотока. По некоторым данным снижение коронарного кровотока может достигать 60% при возрастающей потребности миокарда в кислороде. Вследствие серьезных гемодинамических расстройств развивается систолическая дисфункция сердца с последующей дилатацией его полостей, приводящая в конечном итоге к сердечной недостаточности.
Классификация трепетания предсердий
Трепетание предсердий – это быстрая, регулярная предсердная тахиаритмия с частотой возбуждения и сокращения предсердий более 200 в минуту. В настоящее время общепризнано, что в основе данной аритмии лежит механизм повторного входа возбуждения.
Типичное ТП обусловлено правопредсердным кругом макроре-ентри, ограниченного спереди кольцом трехстворчатого клапана, а сзади анатомическими препятствиями (отверстия верхней и нижней полой вены, евстахиев гребень) и функциональным барьером в виде терминальной кристы. При этом волна возбуждения проходит через нижний перешеек (зону замедленного проведения), расположенный между нижней полой веной и периметром трикуспидального клапана. Это так называемое истмусзависимое ТП: оно может быть курировано при РЧ-воздействии в этой зоне.
В зависимости от направления волны деполяризации в предсердиях различают две разновидности типичного ТП:
— ТП с активацией межпредсердной перегородки (МПП) в каудокраниальном направлении, а латеральных отделов правого предсердия (ПП) – в краниокаудальном, т. е. с циркуляцией волны возбуждения вокруг трехстворчатого клапана против хода часовой стрелки (counterclockwise – CCW) при рассмотрении со стороны верхушки сердца. На ЭКГ оно характеризуется отрицательными волнами F в отведениях II, III, aVF, отражающими синхронную активацию МПП снизу вверх, и положительными волнами трепетания в отведении V1. Нисходящее колено F-волн в нижних стандартных и усиленных отведениях имеет большую длину (более пологое) по сравнению с восходящим (более крутым). Важным моментом является заметно меньшая амплитуда комплексов предсердной электрической активности в отведении V1, проецирующихся на восходящую фазу волн ТП в отведении aVF;
— ТП с противоположной активацией структур правого предсердия, т. е. с циркуляцией волны возбуждения по ходу часовой стрелки (clockwise – CW), электорокардиографически характеризующееся положительной направленностью волн трепетания в нижних стандартных и усиленных отведениях и сопоставимых по амплитуде с F-волнами в отведении V1.
Однако характерные ЭКГ признаки у пациентов могут быть не всегда, поэтому только во время эндоЭФИ можно доказать заинтересованность каватрикуспидального перешейка.
Истмусзависимыми тахикардиями помимо типичного ТП являются двухволновое и нижнепетлевое трепетание предсердий. Для двухволнового ТП характерно формирование двух волн деполяризации в ПП, циркулирующих друг за другом вокруг кольца трехстворчатого клапана в одном направлении, в результате чего происходит ускорение ТП. При этом геометрия предсердной активации на поверхностной ЭКГ не претерпевает существенных изменений. Данный вид аритмии, вероятно, имеет незначительное клиническое значение, так как сохраняется непродолжительный период времени (до 11 комплексов), переходя в последующем в типичное ТП, реже в фибрилляцию предсердий.
Нижнепетлевое ТП характеризуется прорывом волны возбуждения через терминальную кристу (ТК) на разных ее участках с формированием круга ре-ентри вокруг устья нижней полой вены с циркуляцией импульса против хода часовой стрелки (CWW). При этом электрокардиографическая характеристика ТП будет зависеть от уровня проведения через пограничную борозду. Она будет варьировать от ЭКГ-картины, идентичной типичному ТП/CWW, с незначительным уменьшением амплитуды положительной фазы волны трепетания в нижних отведениях и зубца Р в отведении V1, отражающим столкновение встречных фронтов деполяризации в области свода ПП (при прорыве волны ТП в области каудальной части ТК) до ЭКГ- картины, характерной для типичного ТП/CW, что будет являться отражением активации МПП в краниокаудальном направлении (при прорыве в области краниальной части ТК). Эти разновидности ТП так же, как и типичные формы ТП, поддаются радиочастотной абляции в области нижнего перешейка.
К истмуснезависимым ТП относятся верхнепетлевое, множественноцикловое и левопредсердные трепетание предсердий. При верхнепетлевом ТП волна деполяризации, прорываясь через ТК, формирует круг ре-ентри в области свода ПП по периметру верхней полой вены с циркуляцией импульса по ходу часовой стрелки, при этом нижние отделы ПП не вовлечены в цикл ТП. Геометрия предсердной активации на поверхностной ЭКГ аналогична типичному ТП/CW.
Множественноцикловое ТП характеризуется наличием одновременно нескольких циклов активации предсердий вследствие возможности множественных прорывов волн возбуждения через ТК.
В более редких случаях круги макроре-ентри могут формироваться в левом предсердии и чаще возникают у пациентов, перенесших хирургические операции на левом предсердии. Электрокардиографическая картина при данных вариантах ТП будет весьма вариабельна.
Лечение трепетания предсердий
Неотложная терапия
Неотложная помощь при ТП зависит от клинических проявлений. Пациентам с острым сосудистым коллапсом, ишемией мозга, стенокардией или при нарастании проявлений сердечной недостаточности показана экстренная синхронизированная кардиоверсия. Успешного восстановления синусового ритма можно добиться разрядом менее 50 Дж при использовании однофазных токов, а при бифазных токах – даже еще меньшей энергией. Применение препаратов Iа, Iс и III классов повышает шансы на использование электроимпульсной терапии.
Частая предсердная стимуляция, как трансэзофагеальная, так и внутрипредсердная, является методом выбора при восстановлении синусового ритма. По данным медицинской литературы, ее эффективность в среднем составляет 82% (от 55 до 100%). Сверхчастая стимуляция особенно оправдана при ТП после хирургических операций на сердце, так как этим пациентам в послеоперационном периоде часто оставляют эпикардиальные предсердные электроды. Электрокардиостимуляцию (ЭКС) предсердий следует начинать с частоты, на 10 импульсов превышающей спонтанную электрическую активность предсердий при ТП. Прирост частоты ЭКС для верификации эффективного вхождения в цикл тахикардии рекомендуется осуществлять с инкременцией в 10 экстрастимулов. Резкое изменение морфологии волн ТП по поверхностной ЭКГ в стандартных нижних и усиленных отведениях указывает на переключение (resetting) ТП. Прекращение ЭКС в этот момент может сопровождаться восстановлением синусового ритма. Критическая частота, требуемая для прекращения ТП первого типа, превышает обычно частоту трепетания на 15-25%. Применение хинидина, дизопирамида, новокаинамида, пропафенона, ибутилида повышает шансы на эффективность сверхчастой стимуляции для восстановления синусового ритма. Попытки прекратить ТП методом сверхчастой стимуляции нередко могут привести к индукции фибрилляции предсердий, которая часто предшествует спонтанному восстановлению синусового ритма. Индукция мерцательной аритмии вероятнее при использовании более «скоростного» режима сверхчастой стимуляции (длина цикла при стимуляции превосходит цикл ТП на 50% и более).
Ряд препаратов (ибутилид, флекаинид) эффективно восстанавливают синусовый ритм при ТП, однако значительно повышают риск развития веретенообразной желудочковой тахикардии. Ни препараты, замедляющие АВ-проведение, ни кордарон не оказались эффективными при восстановлении синусового ритма, хотя они могут эффективно контролировать частоту сердечных сокращений.
В большинстве случаев при АВ-проведении 2:1 и выше пациенты не имеют гемодинамических нарушений. В такой ситуации клиницист может остановить свой выбор на препаратах, замедляющих АВ-проводимость. Препаратами выбора следует считать антагонисты кальция (недигидроперидинового ряда) и адреноблокаторы. Адекватный, хотя и труднодостижимый, контроль частоты ритма особенно важен, если восстановление синусового ритма отсрочено (например, при необходимости проведения антикоагулянтной терапии). Более того, если планируется медикаментозная кардиоверсия, то необходим контроль тахисистолии, поскольку антиаритмические препараты, такие как препараты класса Ic, могут уменьшать частоту сокращения предсердий и вызывать парадоксальное увеличение частоты сокращения желудочков вследствие замедления скрытой АВ-проводимости, что ухудшит клинический статус больного.
Если ТП длится более 48 ч, пациентам показано проведение антикоагулянтной терапии перед электрической или медикаментозной кардиоверсией.
Постоянная медикаментозная терапия
Хроническая фармакологическая профилактическая терапия при ТП обычно является имперической, эффективность ее определяется методом проб и ошибок. Традиционно рекомендуется двойная терапия с применением как препарата, эффективно блокирующего проведение в атриовентрикулярном соединении, так и мембранно-активного средства. Исключение составляют препараты III класса (соталол, кордарон), сочетающие в себе черты всех классов антиаритмической терапии.
Катетерная абляция кавотрикуспидального перешейка при истмусзависимом трепетании предсердий
В настоящее время признано, что создание полной двунаправленной блокады в перешейке между нижней полой веной и периметром трикуспидального клапана методом радиочастотной катетерной абляции (РЧА) является высокоэффективной и безопасной процедурой для устранения ТП и постепенно занимает лидирующее место в структуре различных способов лечения этих аритмий. Радиочастотная абляция может быть выполнена или в период ТП, или во время синусового ритма. Ранее считалось, что критерием эффективности операции является купирование ТП. В дальнейшем были разработаны строгие критерии достижения двунаправленного блока проведения в области нижнего перешейка, что значительно повысило отдаленную эффективность РЧА.
В рентгенохирургическом центре ГВКГ им. акад. Н. Н. Бурденко в период с 1999г. по 2004г. выполнено более ста вмешательств по поводу типичного трепетания предсердий. Верификация блока проведения в области нижнего истмуса осуществлялась на основании локальных критериев достижения блокады проведения в зоне интереса и на основании традиционной техники верификации блока проведения (косвенным способом). Эффективность процедуры без поддерживающей ААТ по результатам проспективного наблюдения составила 88%. Комбинированное ведение пациентов включало в себя: имплантацию системы для постоянной ЭКС, повторные вмешательства в области легочных вен, возобновление ААТ. В этих условиях эффективный контроль синусового ритма в течение календарного года был достижим в 96% всех клинических наблюдений. Нами было доказано значительное улучшение насосной функции предсердий, что в конечном итоге может объяснить значительную положительную клиническую динамику. Качество жизни было достоверно выше у пациентов после РЧА.
В другом проспективном рандомизированном исследовании сравнивалась эффективность постоянной пероральной ААТ (61 пациент с ТП) и радиочастотной абляции. При динамическом наблюдении, составившем 21±11 мес, синусовый ритм сохранялся только у 36% пациентов, получавших ААТ, тогда как после РЧА – у 80% пациентов. Кроме того, 63% пациентов, получавших постоянную лекарственную терапию, потребовалась одна или несколько госпитализаций, по сравнению с 22% пациентов после РЧА.
Абсолютным показанием к РЧА ТП являются случаи, когда развивается резистентность к множественной ААТ или ее непереносимость либо когда пациент не желает получать длительную ААТ. Однако развитие резистентности – результат во многих случаях длительного применения ААТ, что нецелесообразно уже по финансовым соображениям и в связи с риском развития проаритмогенного действия ААТ. Поэтому, мы считаем, что РЧА показана уже тогда, когда больной согласен с ее проведением, а первый затяжной пароксизм ТП является абсолютным показанием к РЧА.
Фибрилляция предсердий: причины, симптомы, лечение
Фибрилляция предсердий (ФП) – синоним более применимого в странах СНГ термина «Мерцательная аритмия».
Фибрилляция предсердий является наиболее распространенным нарушением сердечного ритма. ФП не связана с высоким риском внезапной смерти, поэтому ее не относят к фатальным нарушениям ритма, как, например, желудочковые аритмии.
Фибрилляция предсердий
Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Причины развития и факторы риска
Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Классификация фибрилляции предсердий
По продолжительности клинических проявлений. Различают следующие формы ФП:
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
Фибрилляция (мерцание предсердий). В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
Трепетание предсердий. В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Осложнения мерцательной аритмии
По последним данным, пациенты с мерцательной аритмией попадают в группу риска не только по развитию тромбоэмболического инсульта, но и инфаркта миокарда. Механизмы поражения таковы: при фибрилляции предсердий невозможно полноценное сокращение предсердий, поэтому кровь в них застаивается и в пристеночном пространстве предсердий образуются тромбы. Если такой тромб с током крови попадает в аорту и в менее крупные артерии, то возникает тромбоэмболия артерии, питающей какой-либо орган: головной мозг, сердце, почки, кишечник, нижние конечности. Прекращение кровоснабжения вызывает инфаркт (некроз) участка этого органа. Инфаркт мозга называется ишемическим инсультом. Наиболее часто встречаются осложнения:
Медикаментозная терапия
Выделяют следующие направления лекарственной терапии фибрилляции предсердий: кардиоверсия (восстановление нормального синусового ритма), профилактика повторных пароксизмов (эпизодов) наджелудочковых аритмий, контроль нормальной частоты сокращений желудочков сердца. Также важная цель медикаментозного лечения при МА – предотвращение осложнений – различных тромбоэмболий. Лекарственная терапия ведется по четырем направлениям.
Лечение антиаритмиками. Применяется, если принято решение о попытке медикаментозной кардиоверсии (восстановления ритма с помощью лекарств). Препараты выбора – пропафенон, амиодарон.
Пропафенон – один из наиболее эффективных и безопасных лекарственных препаратов, который используется для лечения наджелудочковых и желудочковых нарушений сердечного ритма. Действие пропафенона начинается через 1 ч после приема внутрь, максимальная концентрация в плазме крови достигается через 2–3 ч и длится 8–12 ч.
Контроль ЧСС. В случае невозможности восстановить нормальный ритм необходимо привести мерцательную аритмию в нормоформу. Для этой цели применяют бета-адреноблокаторы, антагонисты кальция недигидропиридинового ряда (группы верапамила), сердечные гликозиды и др.
Бета-адреноблокаторы. Препараты выбора для контроля работы сердца (частоты и силы сокращений) и артериального давления. Группа блокирует бета-адренергические рецепторы в миокарде, вызывая выраженный антиаритмический (урежение ЧСС), а также гипотензивный (снижение АД) эффект. Доказано, что бета-блокаторы статистически увеличивают продолжительность жизни при сердечной недостаточности. Среди противопоказаний к приему – бронхиальная астма (так как блокировка бета 2-рецепторов в бронхах вызывает бронхоспазм).
Антикоагулянтная терапия. Для снижения риска тромбообразования при персистирующей и хронической формах ФП обязательно назначают препараты, разжижающие кровь. Назначают антикоагулянты прямого (гепарин, фраксипарин, фондапаринукс и пр.) и непрямого (варфарин) действия. Существуют схемы приема непрямых (варфарин) и так называемых новых антикоагулянтов – антагонистов факторов свертывания крови (прадакса, ксарелто). Лечение варфарином сопровождается обязательным контролем показателей свертываемости и, при необходимости, тщательной коррекцией дозировки препарата.
Метаболическая терапия. К метаболическим препаратам относятся лекарственные средства, улучшающие питание и обменные процессы в сердечной мышце. Эти препараты якобы оказывают кардиопротективное действие, защищая миокард от воздействия ишемии. Метаболическая терапия при МА считается дополнительным и необязательным лечением. По последним данным, эффективность многих препаратов сравнима с плацебо. К таким лекарственным средствам относятся:
Диагностика и лечение любого вида аритмии требует немалого клинического опыта, а во многих случаях – высокотехнологичного аппаратного оснащения. При фибрилляции и трепетании предсердий главная задача врача – по возможности устранить причину, приведшую к развитию патологии, сохранить функцию сердца и предотвратить осложнения.
Симптомы ФП
В зависимости от формы аритмии (постоянная или приступообразная) и восприимчивости больного клиническая картина ФП варьирует от отсутствия симптомов до наличия признаков сердечной недостаточности. Больные могут жаловаться на:
Фибрилляция предсердий и трепетание предсердий может сопровождаться учащенным мочеиспусканием, вызванным повышенной выработкой натрийуретического пептида. Приступы, длящиеся несколько часов или суток и не проходящие самостоятельно, требуют медицинского вмешательства.
Патогенез и общая клиническая картина
Основное проявление фибрилляции предсердий – аритмичный пульс. При высокой частоте сердечных сокращений в момент приступа ФП может возникнуть дефицит пульса, когда число сердечных сокращений превышает частоту пульса.
Причины ФП и факторы риска
Заболевания различного генеза
Наиболее часто ФП возникает у пациентов с заболеваниями сердечно-сосудистой системы – артериальной гипертензией, ИБС, хронической сердечной недостаточностью, пороками сердца – врожденными и приобретенными, воспалительными процессами (перикардит, миокардит), опухоли сердца. Среди острых и хронических заболеваний, не связанных с патологией сердца, но влияющих на возникновение фибрилляции предсердий, выделяют нарушения функций щитовидной железы, сахарный диабет, хроническую обструктивную болезнь легких, синдром сонного апноэ, болезни почек и др.
Возрастные изменения
Фибрилляцию предсердий называют «аритмией дедушек», так как заболеваемость этой аритмией резко увеличивается с возрастом. Развитию данного нарушения сердечного ритма могут способствовать электрические и структурные изменения предсердий,. Однако специалисты отмечают, что мерцательная аритмия может возникнуть у молодых людей, не имеющих патологии сердца: до 45 % случаев пароксизмальной и до 25 % случаев персистирующей фибрилляции.
Другие факторы риска
Фибрилляция предсердий может развиваться на фоне употребления алкоголя, после удара электрического тока и операций на открытом сердце. Пароксизмы могут спровоцировать такие факторы, как физическая нагрузка, стрессовые состояния, жаркая погода, обильное питье. В редких случаях имеется наследственная предрасположенность возникновения ФП.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).