в чем можно растворить флуконазол
КАНДИДОЗ ПИЩЕВОДА
Кандидоз — инфекционное заболевание слизистых оболочек, кожи и внутренних органов, вызванное дрожжеподобными грибами рода Candida. Кандидоз пищевода (КП), являющийся проявлением висцерального кандидоза, занимает видное место среди инфекционных поражений пищевода. В последние годы прослеживается тенденция нарастания частоты КП, особенно у пациентов с нарушением иммунитета. Рост кандидозной инфекции в значительной степени обусловлен увеличением количества больных с ВИЧ-инфекцией, успехами в трансплантологии и иммуносупрессивной терапии, бесконтрольным использованием антибиотиков. КП встречается у 0,7-1,5% больных гастроэнтерологического профиля [5, 6].
Проблема тяжелых грибковых инфекций, вызываемых оппортунистическими патогенами, состоит в том, что они трудно поддаются лечению и могут приводить к летальному исходу. Было обнаружено, что смертность при инвазивных кандидозных инфекциях составляет 34% [16].
Благоприятные условия для развития инфекционного процесса создают различные нарушения физиологических, анатомических и иммунологических механизмов защиты организма. В качестве факторов, провоцирующих возникновение эзофагеального кандидоза, можно назвать использование антибиотиков, ингаляционных или инъекционных кортикостероидов, антацидную терапию или гипохлоргидрическое состояние, сахарный диабет, алкоголизм, последствия интоксикации, недоедание, пожилой возраст, нарушение моторики пищевода или пищеводную обструкцию, трансплантацию органов и костного мозга, энтеральное и особенно парентеральное питание и др. Ослабление иммунной системы может привести к возникновению кандидозной инфекции. При сахарном диабете повышенный уровень глюкозы в крови способствует росту грибов, так как гипергликемия ослабляет функцию гранулоцитов. Гипофункция паращитовидных желез и надпочечников приводит к нарушению кальциево-фосфорного обмена, что вызывает скрытую спазмофилию пищевода, тем самым снижая его местные защитные возможности [9]. Нарушения нутритивного статуса из-за недостатка белка в организме и низкой калорийности пищи влияют на состояние иммунной системы и создают предпосылки для развития кандидоза [3]. К факторам риска заболевания кандидозом относится снижение кислотности желудочного сока (рН 7,4 является оптимальной для роста грибов Candida, а при сдвиге рН до 4,5 рост грибов полностью угнетается) [3, 4, 7].
Патологические проявления КП разнообразны. Сначала пораженные участки пищевода имеют вид отдельных беловатых или желтоватых очажков, приподнятых над слизистой оболочкой. Позднее эти очажки могут сливаться, образуя плотные налеты с внедрением гриба в подслизистую оболочку или псевдомембранозные наложения с проникновением гриба в мышечную оболочку и сосуды [9]. Пленки, образующиеся на слизистой пищевода в особенно тяжелых случаях, могут почти полностью закрывать просвет пищевода. Налет состоит из слущенных эпителиальных клеток, которые смешиваются с грибками, клетками воспаления и бактериями. Микроскопическое исследование позволяет выявить равномерно окрашенные дрожжеподобные клетки и нити мицелия грибов Candida [9]. Истинное язвообразование наблюдается нечасто и в большинстве случаев отмечается у иммуносупрессированных больных с гранулоцитопенией [29]. Иногда возникает некроз стенки пищевода и развивается флегмонозное воспаление пищевода и средостения, что может стать одной из причин смерти больного [1].
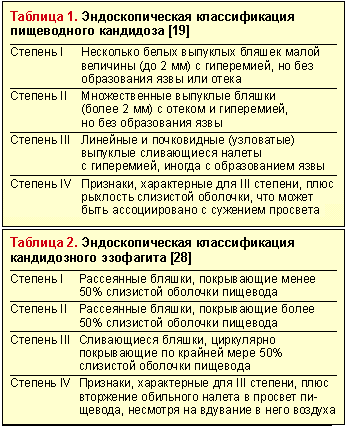
Существует морфологическая классификация, согласно которой все случаи КП подразделяются на три группы в зависимости от степени тяжести процесса, то есть в зависимости от глубины поражения его стенки: 1-я группа — отдельные беловатые налеты с внедрением псевдомицелия гриба между эпителиальными клетками; 2-я группа — пленчатые налеты, сливающиеся между собой и образующие обширные поля, при этом нити псевдомицелия прорастают не только слизистую, но и подслизистую оболочку; 3-я группа — псевдомембранозные наложения, сочетающиеся с глубокими изменениями, при которых нити гриба глубоко проникают в толщу мышечной ткани [10].
Клинические проявления и осложнения. Симптомы заболевания практически отсутствуют у 25-30% пациентов, страдающих КП, особенно у иммунокомпетентных лиц. Тем не менее большинство пациентов предъявляют жалобы, связанные с поражением желудочно-кишечного тракта. Наиболее типичные клинические проявления КП — дисфагия и несколько реже одинофагия. Степень выраженности пищеводных симптомов колеблется от умеренного затруднения при глотании до резко выраженной боли, результатом чего являются неспособность принимать пищу и развитие вторичной дегидратации. При тяжелой одинофагии возможно наличие других причин или коинфекции, особенно у больных со СПИДом. Гораздо реже больные могут жаловаться на загрудинные боли, не связанные с глотанием, изжогу, тошноту, иногда рвоту с выделением пленок (псевдомембран), снижение аппетита и веса, появление жидкого стула со слизью (см. рисунок) [4, 9, 29].
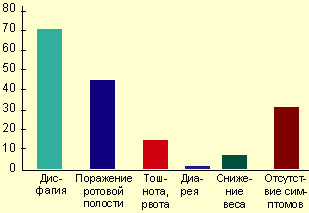 |
| Симптомы кандиозного эзофагита (R. S. Orlando, 1996) |
При КП может быть полезно физикальное исследование. Приблизительно две трети пациентов со
СПИДом и пищеводным кандидозом имеют кандидозный стоматит. КП наблюдается у больных с хроническим слизисто-кожным кандидозом, который относится к тяжелым формам кандидозной инфекции и чаще наблюдается при дисфункции надпочечников и околощитовидных желез [29].
Осложнения пищеводного кандидоза наблюдаются редко. Эзофагеальное кровотечение может наблюдаться при тяжелом течении болезни, сопровождающемся образованием эрозий, язв, и ассоциироваться с коагулопатией; возможно развитие перфорации. Описана вторичная обструкция просвета мицетомой. Редко возникает некроз с развитием флегмонозного воспаления пищевода и средостения [1]. В тяжелых случаях специфический эзофагит может осложниться развитием кандидамикозного сепсиса [6].
Диагностика. Подозрение на пищеводный кандидоз должно возникнуть у любого больного при наличии факторов риска развития пищеводной инфекции и жалоб на дисфагию и одинофагию. Наличие кандидозного стоматита подтверждает этот диагноз, но при его отсутствии поражение пищевода также не исключается.
Рентгенография пищевода с использованием бария обычно применяется для начальной оценки перед проведением эндоскопии. Однако на ранних стадиях кандидозного эзофагита рентгенологическое исследование пищевода не имеет большого диагностического значения, так как оно отражает лишь неспецифические изменения, общие для всех эзофагитов [2]. Классическими рентгенологическими признаками острого эзофагита, вызванного Candida spp., являются линейные или неправильной формы дефекты наполнения с четкими краями. При тяжелом течении кандидозного эзофагита происходит слияние повреждений, из-за чего большие дефекты наполнения иногда образуют скопления в виде гроздьев винограда [2]. Пищевод при этом приобретает «косматый» («ворсистый») вид, симулируя ульцерацию [25]. Наличие больших, хорошо очерченных язв не является признаком кандидозного эзофагита. Могут наблюдаться нарушение моторики и сужение просвета пищевода за счет псевдомембран. Следует помнить о том, что нормальная рентгенограмма пищевода с использованием бария не исключает пищеводного кандидоза. Из-за тяжелой одинофагии больной не сможет выпить барий, что затрудняет рентгеногрфию пищевода [29].
Более информативным для диагностики кандидозного эзофагита считается рентгенологический метод двойного контрастирования, эффективность которого достигает 70% [26].
Цитологическая щетка и баллонный катетер используются для быстрой диагностики пищеводных инфекций без эндоскопии. Эти инструменты могут быть легко введены через носовые ходы или рот сквозь защитный зонд, который предотвращает контаминацию. Материал, полученный на защищенной щетке или баллонном катетере после того, как они будут изъяты из пищевода, оценивается цитологически и культурально. Методика с использованием защищенных щеток имеет чувствительность 88% и специфичность почти 100% [26].
Цитологический метод предполагает окраску мазков-отпечатков или осадка смыва с цитологической щетки в поисках активных форм Candida — почкующихся дрожжевых клеток, псевдомицелия и мицелия. Культуральный метод предполагает помещение исследуемого материала на обогащенную глюкозой среду Сабуро или другие среды, чтобы затем по характеру образующихся колоний судить об этиологии инфекционного процесса в пищеводе.
Эндоскопическое исследование пищевода — наиболее чувствительный и специфический метод диагностики пищеводного кандидоза. Эндоскопическая картина КП характеризуется чаще всего наличием легко снимающихся фибринозных рыхлых наложений белого или желтого цвета, под которыми обнаруживается легкоранимая и/или отечная слизистая. Реже наблюдаются катаральный и эрозивно-язвенный эзофагит [19]. Candida spp. редко вызывает истинное язвообразование. Наличие язвы при кандидозном эзофагите нередко служит признаком дополнительного патологического процесса в пищеводе [29]. Существуют различные эндоскопические классификации пищеводного кандидоза (табл. 1 и 2).
В ходе эндоскопии пораженные участки слизистой могут быть подвергнуты щеточной биопсии для цитологического исследования или биопсии для гистологической диагностики. Когда эндоскопически идентифицируются язвы, многократное проведение биопсии помогает исключить наличие сосуществующих патологических процессов. Цитологическое исследование материала, полученного с помощью браш-биопсии, имеет более высокую ступень чувствительности, чем гистологическое исследование образцов биопсии при умеренном поверхностном кандидозе, потому что микроорганизмы могут быть вымыты с поверхности ткани при обработке биопсийного материала [19]. В редких случаях позитивная цитология при наличии отрицательной гистологии указывает на то, что речь идет скорее о колонизации, чем об инфекции. При более тяжелом кандидозном поражении пищевода наибольшее диагностическое значение имеет гистологическое исследование биоптатов слизистой с использованием специальной окраски на нейтральные мукополисахариды по Шиффу PAS (ШИК-реакция) или по Gomori гексаметилентетрамином серебра. Только гистологическое исследование демонстрирует инвазию мицелия или псевдомицелия гриба в глубь ткани пищевода.
Кожное тестирование и серологические тесты малоинформативны для диагностики пищеводного кандидоза.
Лечение. Существует множество пероральных и внутривенных медикаментов, которые используются для лечения кандидозного эзофагита. Несмотря на относительно широкий выбор препаратов, лечение КП является актуальной проблемой, так как некоторые лекарственные средства недостаточно эффективны, другие имеют серьезные побочные эффекты; кроме того, в настоящее время отмечается рост резистентности к антигрибковым препаратам.
При лечении КП первоначально должна быть назначена пероральная терапия, внутривенное введение используется лишь в случае рефрактерного течения заболевания или если имеются противопоказания к пероральному использованию медикаментов. Больным с умеренной степенью тяжести заболевания и минимальным нарушением иммунитета необходим сокращенный курс терапии с использованием системных абсорбируемых лекарственных препаратов типа орального азола. Иммунокомпрометированных больных после трансплантации и больных СПИДом с КП лучше лечить более длинными курсами азола. У пациентов с гранулоцитопенией, когда имеется существенный риск диссеминации Candida инфекции, оправданно использование внутривенных препаратов системного действия (азолов, амфотерицина B) [29].
Арсенал современных противогрибковых средств достаточно широк. Для лечения пищеводного кандидоза используют антигрибковые препараты нескольких групп. Наиболее эффективны препараты из группы азола. Перорально используют невсасывающиеся азолы (клотримазол, миконазол); однако более эффективны препараты системного действия из этой группы (кетоконазол, флуконазол и итраконазол). Эти препараты, подобно другим из группы азола, изменяют проницаемость клеточной мембраны грибов посредством цитохром P450 (CYP)-зависимого вмешательства в биосинтез эргостерола, что приводит к повреждению грибной клетки и ее смерти. Новые триазолы (итраконазол и флуконазол) имеют большее аффинное подобие, чем имидазолы (миконазол и кетоконазол) для грибных CYP-энзимов [14]. Хотя другие средства, такие, как миконазол, клотримазол и нистатин, могут быть использованы для лечения кандидозного стоматита, а также для профилактики пищеводного поражения, эти лекарственные средства менее эффективны в качестве основной группы препаратов для терапии КП [24].
Клотримазол и миконазол — препараты имидазолового ряда. В настоящее время выпускаются клотримазол в таблетках и миконазол для перорального применения. Однако они не всасываются в желудочно-кишечном тракте. Эти препараты могут использоваться при легком кандидозном поражении пищевода у лиц без иммунодефицита.
Кетоконазол (низорал, ороназол) является производным имидазола и при ежедневном приеме в дозе от 200 до 400 мг дает хороший эффект в лечении пищеводного кандидоза. У больных СПИДом, которым обычно требуются более высокие дозы кетоконазола, дневная доза может быть увеличена, если не возникает тошноты, до максимальной (800 мг). Кетоконазол хорошо проникает в различные органы и ткани, но плохо — через гематоэнцефалический барьер. Препарат хорошо всасывается в желудочно-кишечном тракте, но для оптимального всасывания требуется кислая среда. При желудочной гипохлоргидрии и использовании антацидных средств его биодоступность уменьшается. Для улучшения всасывания кетоконазол следует принимать за 2 часа до приема противоязвенных препаратов. Приблизительно у 10-25% больных СПИДом наблюдается снижение желудочной кислотной секреции. Кетоконазол же может вызвать временную блокаду синтеза тестостерона и кортизола [6, 8, 29].
Итраконазол (споранокс) относится к группе триазолов, подобно кетоконазолу, назначается в дозе 200 мг в день. Дальнейшее увеличение дозы удлиняет период полураспада препарата и повышает его эффективность. Всасывание интраконазола уменьшается при снижении pH желудочного сока [23]. Кетоконазол и итраконазол метаболизируются в печени и выделяются с желчью. Период полураспада этих двух препаратов составляет от 7 до 10 часов и от 24 до 42 часов соответственно [14]. Коррекции дозы у больных с почечной недостаточностью не требуется.
Флуконазол (дифлюкан, дифлазон, форкан, флюкостат — отечественный флуконазол) представляет собой водорастворимый триазол и назначается в дозе 100 мг в день. Флуконазол — это препарат, всасывание которого не зависит от pH желудочного сока и который значительно более эффективен при лечении пищеводного кандидоза при СПИДе, чем кетоконазол (200 мг ежедневно) [21]. Флуконазол доступен для перорального и внутривенного применения. Он минимально метаболизируется и выделяется неизмененным с мочой. Флуконазол отличается высоким тканевым тропизмом и не влияет на синтез андрогенов, хорошо проникает через гематоэнцефалический барьер. В отличие от кетоконазола и интраконазола он хорошо растворим в воде и минимально связывается белком. Препарат обладает длительным периодом полураспада (приблизительно 30 часов, если не нарушена функция почек, а наличие пищи или гипохлоргидрия не изменяют всасывание), что позволяет принимать его один раз в сутки. Показано, что введение флуконазола улучшает иммунные показатели по Т- и В-системам [18]. И флуконазол, и итраконазол можно принимать перорально в виде растворов. Эти формы могут быть более эффективны, чем таблетки, потому как усиливают локальный эффект и улучшают всасывание.
Неблагоприятные воздействия кетоконазола, флуконазола и итраконазола прежде всего зависят от дозировки и проявляются в виде тошноты, гепатотоксичности, замедления продукции стероидов и метаболизма циклоспорина [14]. В редких случаях кетоконазол может вызывать фатальный гепатит [12]. Незначительное увеличение аминотрансфераз — общий побочный эффект для всех трех препаратов, однако это не должно служить оправданием для их отмены. Влияние на стероидогенез наиболее выражено у кетоконазола. Обратимое замедление гонадального и надпочечного синтеза стероидов под воздействием кетоконазола может наблюдаться, когда доза превышает 400 мг в сутки [27]. В рекомендуемых дозах флуконазол и итраконазол не влияют на стероидогенез. В результате воздействия на печеночные микросомальные ферменты все три азола ингибируют метаболизм циклоспорина, что приводит к увеличению уровня циклоспорина в крови; этот эффект наиболее ярко выражен у кетоконазола [14].
Новейшим классом противогрибковых препаратов являются кандины, вмешивающиеся в синтез грибковой стенки. Они эффективны в отношении большинства видов Candida, в том числе C. krusei. Первые исследования показали, что капсофунгин, представляющий эту группу препаратов, оказался столь же эффективен при КП, как и амфотерицин В [16].
При лечении больных КП следует учитывать наличие резистентности, которая из-за широкого применения азолов в настоящее время значительно возросла. При развитии резистентности часто бывает полезно увеличить дозу азола. Если этого оказывается недостаточно, переходят на другой препарат из этой группы или используют пероральный раствор итраконазола [13], который нужно назначать в более высоких дозах из-за часто наблюдающейся перекрестной резистентности. Когда высокой дозы (то есть 400 мг ежедневно) флуконазола недостаточно, переходят на внутривенное введение амфотерицина B, при этом результат достигается в 90% случаев. Резистентность к амфотерицину наблюдается редко [29].
В табл. 3 представлено лечение кандидозного эзофагита в зависимости от функции лимфоцитов и гранулоцитов.
При лечении кандидозного эзофагита у больных СПИДом препаратами первого ряда являются кетоконазол и флюконазол, причем предпочтение следует отдавать флюконазолу. Из-за лучшей переносимости он прежде всего показан пациентам, находящимся на поздней стадии болезни, которые имеют много сопутствующих заболеваний. При нарушении глотания могут применяться парентеральные формы флуконазола. При неэффективности препаратов первого ряда используют лекарственные средства из группы резерва (амфотерицин В, итраконазол), которые более токсичные и/или более дорогие. Этиотропная терапия кандидоза пищевода, кроме основного курса лечения, требует проведения поддерживающего лечения, которое может быть пожизненным (табл. 4) [4].
Лечение кандидоза на фоне тяжелого иммунодефицита и лейкопении — задача сложная. Наряду с антигрибковой терапией актуально восстановление пула нейтрофильных лейкоцитов и их функциональной активности, так как нейтрофильные лейкоциты являются одним из основных звеньев механизма защиты от Candida spp. Предлагается в качестве дополнительного средства при лечении кандидозной инфекции на фоне нейтропении использовать гранулоцитарный колониестимулирующий фактор, который сокращает дефицит миелопероксидазы в нейтрофильных лейкоцитах и усиливает их кислородозависимую антикандидозную активность [7]. Получен хороший эффект от эндоскопического введения больным КП концентрата гранулоцитов и высокоинтенсивного импульсного лазерного излучения, что улучшает иммунные функции [5].
Таким образом, для достижения успеха у больных с тяжелыми грибковыми инфекциями, в том числе с кандидозом, целесообразен комплексный подход к диагностике и лечению. Повышению выживаемости будет способствовать оперативная диагностика с последующими подбором эффективной специфической противогрибковой терапии и проведением лечебных мероприятий, направленных на повышение числа гранулоцитов и стимуляцию фагоцитоза [16].
По вопросам литературы обращайтесь в редакцию
Флуконазол : инструкция по применению
Описание
Состав
Фармакотерапевтическая группа
Фармакологические свойства
Фармакодинамика
Механизм действия
Флуконазол – это противогрибковый препарат группы триазолов. Основной механизм действия флуконазола заключается в ингибировании реакции 14α-ланостерол-деметилирования, опосредуемой цитохромом Р450, что является неотъемлемым этапом биосинтеза грибкового эргостерола. Аккумуляция 14α-метилстеролов коррелирует с последующей потерей эргостерола мембраной грибковой клетки. Этот процесс может лежать в основе противогрибкового действия флуконазола. Флуконазол является более селективным к грибковым ферментам цитохрома Р450, чем к различным системам ферментов цитохрома Р450 млекопитающих.
Применение флуконазола в дозе 50 мг/сут в течение 28 дней не оказывало влияния на уровень тестостерона в плазме крови у мужчин или на уровень стероидов в плазме крови у женщин репродуктивного возраста. Флуконазол в дозе 200–400 мг/сут не проявляет клинически значимого влияния на уровень эндогенных стероидов или ответа на стимуляцию АКТГ у здоровых добровольцев мужского пола. Исследования взаимодействия с антипирином продемонстрировали, что применение флуконазола в дозе 50 мг разово или многократно не влияет на метаболизм антипирина.
Чувствительность in vitro.
Флуконазол in vitro проявляет противогрибковую активность в отношении наиболее распространенных в клинической практике видов грибка рода Candida (включая С. albicans, С. parapsilosis, С. tropicalis). С. glabrata демонстрирует широкий диапазон чувствительности к флуконазолу, тогда как С. krusei является к нему резистентной.
Флуконазол также проявляет активность in vitro в отношении Cryptococcus neoformans и Cryptococcus gattii, а также эндемичных плесневых грибков Blastomyces dermatiditis, Coccidioides immitis, Histoplasma capsulatum и Paracoccidioides brasiliensis.
Зависимость параметров фармакокинетики и фармакодинамики
Согласно результатам экспериментальных исследований на животных, существует корреляция между значениями минимальной ингибирующей концентрации (МИК) и эффективностью в отношении экспериментальных моделей микозов, вызванных грибками рода Candida. По данным клинических исследований, существует практически линейная (практически 1:1) зависимость между AUC и дозой флуконазола. Также существует прямая, но недостаточная связь между AUC или дозой и положительным клиническим ответом на лечение орального кандидоза и, в меньшей степени, кандидемии. Аналогично, лечение инфекций, вызванных штаммами, к которым флуконазол демонстрирует более высокую МИК, менее эффективно.
Механизмы развития резистентности
Грибки рода Candida реализуют многочисленные механизмы развития резистентности к противогрибковым средствам из группы азолов. Известно, что штаммы грибов, использующие 1 или более механизм развития резистентности, демонстрируют высокую МИК флуконазола, что оказывает негативное влияние на эффективность препарата in vivo и в клинической практике.
Сообщалось о случаях развития суперинфекции, вызванной грибками рода Candida помимо С. albicans, которые зачастую по своей природе являются нечувствительными к флуконазолу (например, Candida krusei). В таких случаях требуется применение альтернативной антигрибковой терапии.
Пограничные значения (по EUCAST)
По результатам анализа фармакокинетических/фармакодинамических (ФК/ФД) данных, чувствительности in vitro и клинического ответа EUCAST-AFST (Европейский комитет по определению чувствительности к антибактериальным средствам – подкомитет по определению чувствительности к противогрибковым препаратам) разработал пограничные значения чувствительности к флуконазолу для грибков рода Candida («Обоснование применения флуконазола EUCAST (2007)» – редакция 2). Эти пограничные значения разделялись на пограничные значения, не связанные с конкретным видом возбудителя (которые в большей степени определялись по данным ФК/ФД и не за-висели от распределения на определенные виды по МИК), и пограничные значения, связанные с конкретным видом возбудителя (которые чаще всего являются возбудителями инфекций у человека). Эти пограничные значения представлены в таблице ниже:
Пограничные значения, связанные с конкретным видом возбудителя (Ч≤/Р˃) Пограничные значения, не связанные с конкретным видом возбудителя А (Ч≤/Р˃) |
Ч = чувствительный;
P = резистентный;
A = пограничные значения, не связанные с конкретным видом возбудителя, которые в большей степени определялись по данным ФК/ФД и не зависели от распределения на определенные виды по МИК. Они используются только для микроорганизмов, для которых не существуют конкретные пограничные значения;
«–» – не рекомендуется проводить испытания на чувствительность, поскольку данный вид микроорганизмов плохо поддается терапии этим лекарственным средством;
НД – недостаточно доказательств того, что данный вид микроорганизмов хорошо поддается терапии этим лекарственным средством.
Фармакокинетика
Фармакокинетика флуконазола сходна при внутривенном введении и при приеме внутрь.
Всасывание
После приема внутрь флуконазол хорошо абсорбируется и его концентрация в плазме крови (и общая биодоступность) составляет более 90 % его концентрации в плазме крови после внутривенного введения. Одновременный прием пищи не влияет на всасывание препарата при его пероральном применении. Максимальная концентрация в плазме крови достигается через 0,5–1,5 ч после приема препарата натощак. Концентрации флуконазола в плазме крови пропорциональны принятой дозе препарата. Равновесная концентрация (на уровне 90 %) достигается к 4–5 дню лечения при многократном приеме препарата 1 раз в сутки. Прием препарата в первый день в нагрузочной дозе, в два раза превышающей среднюю суточную дозу, позволяет достичь равновесной концентрации (на уровне 90 %) ко второму дню лечения.
Распределение
Кажущийся объем распределения приближается к общему содержанию воды в организме. Связывание флуконазола с белками плазмы крови низкое (11–12 %).
Флуконазол хорошо проникает во все исследуемые жидкости организма. Концентрации флуконазола в слюне и мокроте сходны с его концентрациями в плазме крови. У пациентов с грибковым менингитом уровни флуконазола в спинномозговой жидкости составляют примерно 80 % от его уровней в плазме крови.
В роговом слое, эпидермисе, дерме и потовой жидкости достигаются высокие концентрации препарата, которые превышают сывороточные значения. Флуконазол накапливается в роговом слое. При приеме препарата в дозе 50 мг один раз в сутки концентрация флуконазола через 12 дней составляла 73 мкг/г, а через 7 дней после прекращения лечения – 5,8 мкг/г. При применении препарата в дозе 150 мг 1 раз в неделю концентрация флуконазола в роговом слое на 7-й день составляла 23,4 мкг/г, а через 7 дней после приема второй дозы – 7,1 мкг/г.
Концентрация флуконазола в ногтях после 4-месячного применения препарата в дозе 150 мг один раз в неделю составляла 4,05 мкг/г в здоровых и 1,8 мкг/г в пораженных ногтях; флуконазол определялся в образцах ногтей через 6 месяцев после окончания терапии.
Биотрансформация
Флуконазол в незначительной степени подвергается метаболизму. При введении дозы, меченной радиоактивными изотопами, лишь 11 % флуконазола экскретируется с мочой в измененном виде. Флуконазол является селек-тивным ингибитором изоферментов CYP2C9 и CYP3A4 (см. раздел «Взаимодействия с другими лекарственными средствами»), а также ингибитором изофермента CYP2C19.
Выведение
Период полувыведения флуконазола из плазмы составляет примерно 30 ч. Основным путем выведения препарата является почечная экскреция, причем примерно 80 % принятой дозы обнаруживается в моче в неизменном виде. Клиренс флуконазола пропорционален клиренсу креатинина. Циркулирующие метаболиты не обнаружены.
Длительный период полувыведения препарата из плазмы крови позволяет принимать флуконазол однократно для лечения вагинального кандидоза и один раз в сутки или один раз в неделю для лечения других заболеваний.
Фармакокинетика при нарушении функции почек
У пациентов с почечной недостаточностью тяжелой степени (СКФ
Показания к применению
Противопоказания
Способ применения и дозы
Острый вагинальный кандидоз, когда местная терапия не является подходящей
Кандидозный баланит, когда местная терапия не является подходящей
Лечение и профилактика рецидивов вагинального кандидоза (4 или больше эпизодов в год)
150 мг один раз в три дня – всего 3 дозы (в первый, четвёртый и седьмой день), с последующим приёмом препарата в поддерживающей дозе 150 мг один раз в неделю
Поддерживающая доза 6 месяцев
150 мг один раз в нед или 50 мг один раз в день
2-4 недели, но для лечения tinea pedis может потребоваться терапия продолжительностью до 6 недель
300-400 мг один раз в неделю
tinea unguium (онихомикоз)
150 мг один раз в неделю
Курс лечения следует продолжать до полной замены инфицированного ногтя (пока не отрастёт здоровый ноготь). Для восстановления ногтей на руках и ногах обычно требуется от 3 до 6 месяцев и от 6 до 12 месяцев, соответственно