в чем измеряются околоплодные воды
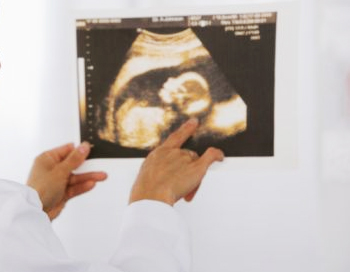
Индекс амниотической жидкости (околоплодных вод) точнее всего определяет УЗИ
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?fit=424%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?fit=777%2C550&ssl=1″ />
В утробе матери ребенок окружен плодными оболочками и амниотической жидкостью околоплодных вод. Они играют важную роль в развитии плода: служат щитом от повреждений и инфицирования, источником питания и создают благоприятные условия для движения и развития. Каждому гестационному сроку (срок беременности) характерен определенный объем амниотической жидкости, оценка которой позволяет оценить состояние и развитие плода. Объем вод определяет индекс амниотической жидкости (ИАЖ) — его рассчитывают разными способами.
Методы диагностики ИАЖ
Определить объем околоплодной жидкости можно двумя способами:
индекс амниотической жидкости
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?fit=424%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?fit=777%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks-777×550.jpg?resize=777%2C550″ alt=»амниотический индекс» width=»777″ height=»550″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?resize=777%2C550&ssl=1 777w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?resize=424%2C300&ssl=1 424w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?resize=768%2C543&ssl=1 768w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/06/amneoticheskiy-indeks.jpg?w=947&ssl=1 947w» sizes=»(max-width: 777px) 100vw, 777px» data-recalc-dims=»1″ />
Эта диагностическая процедура важна для всех беременных, поскольку позволяет своевременно обнаружить аномалии, патологии развития плода и плаценты. При выявлении отклонений гинеколог предпринимает необходимые меры. В тяжелых случаях рекомендуется прервать беременность. Но важно понимать, что результат зависит от двух составляющих — качества аппарата и квалификации врача.
Таблица индексов околоплодных вод
Гинеколог обязательно учитывает ИАЖ для оценки качества протекания беременности, так как отклонение показателя от нормы свидетельствует об аномалии или патологии плода. Данные собираются и заносятся в таблицу.
Для наиболее точных и правильных результатов исследования проводятся следующие подготовительные мероприятия:
Для каждого срока беременности показана определенная норма индекса околоплодных вод. Сравнивая нормальное значение с полученными при обследовании беременной, можно определить недостаток или избыток жидкости.
Околоплодные воды
В образовании и обмене околоплодных вод принимают активное участие все структуры единой системы «мать — плацента — плод».
Околоплодные воды: состав и функции
Материнский организм: амнион (клетки, выстилающие плодную оболочку).
Плод (почки плода в последние сроки беременности вырабатывают в сутки в среднем 600—800 мл мочи, которая выделяется в амниотическую полость, в то время как за 1 час в среднем плод заглатывает 20 мл вод; кожа плода до 24 недель беременности также участвует в обменных процессах вод, всасывая некоторое их количество, пока не происходит ее ороговение, после чего кожа становится непроницаемой для амниотической жидкости).
Состав околоплодных вод в течение беременности меняется. Если на ранних сроках амниотическая жидкость по своему химическому составу похожа на плазму (жидкую часть крови) матери, то уже к концу беременности в большом количестве содержит мочу плода. В околоплодных водах содержатся кислород, углекислый газ, электролиты, присутствующие в крови матери и плода, белки, липиды, углеводы, ферменты, гормоны, витамины, биологически активные вещества, фосфолипиды, факторы свертывания крови, эпителиальные клетки, слущенные с кожи плода, пушковые волосы, секреты сальных желез плода, капельки жира и т.д. Концентрация того или иного компонента околоплодных вод зависит от срока беременности.
Объем амниотической жидкости увеличивается к концу беременности, достигая максимального значения в 38 недель, затем, ближе к родам, он может несколько уменьшиться. В норме в 37—38 недель беременности объем околоплодных вод составляет 1000—1500 мл, притом что в 10 недель он был всего 30 мл, а в 18 недель — приблизительно 400 мл. При переношенной беременности отмечается уменьшение количества околоплодных вод, при различных патологиях беременности может происходить изменение объема как в сторону увеличения, так и в сторону уменьшения.
Плодный пузырь способствует раскрытию шейки матки в родах, играя роль гидравлического клина в первый период родов (в период раскрытия шейки матки). Он также защищает плод от инфицирования, являясь физиологическим барьером на пути распространения инфекции, которая может попасть в полость матки из влагалища и шейки матки.
Методы диагностики
Для диагностики течения беременности большое значение имеют количество, цвет, прозрачность околоплодных вод, их гормональный, биохимический, клеточный состав и т.д.
В арсенале врачей имеются различные методы диагностики:
Большое внимание при УЗИ уделяется количеству околоплодных вод, так как выявлена зависимость между этим параметром и патологией беременности: переношенной беременностью, гестозом (он проявляется повышением артериального давления, отеками, наличием белка в моче), гипоксией плода (состоянием кислородного голода плода в утробе матери). Количество вод оценивается по размерам свободных участков околоплодных вод. При УЗИ можно также оценить гомогенность (однородность) околоплодных вод. Наличие взвеси в водах чаще всего свидетельствует об инфицировании.
Это пункция (прокол) плодного пузыря, целью которой является взятие околоплодных вод для диагностических исследований: биохимического, гормонального, иммунологического, цитологического, чтобы иметь представление о состоянии плода и определиться с дальнейшим ведением беременности.
Амниоцентез делается под ультразвуковым контролем, через переднюю брюшную стенку или передний либо задний свод влагалища: место пункции выбирается исходя из расположения плаценты.
В норме околоплодные воды изливаются в первом периоде родов (до полного раскрытия шейки матки, но не раньше раскрытия шейки на 4 см). На высоте одной из схваток пузырь становится напряженным и разрывается. В результате изливаются передние воды, которые находятся между головкой плода и оболочками плодного пузыря. «Родился в рубашке», — говорят про детей, которые родились с целым плодным пузырем.
В современных условиях, если женщина рожает не дома, а в стационаре, такое очень редко встречается (исключение составляют стремительные роды), так как если раскрытие шейки матки полное, а пузырь еще цел, то акушеры сами вскрывают его: при рождении «в рубашке» плодные оболочки перекрывают доступ кислорода к плоду. Излитие вод до начала родовой деятельности считают дородовым или преждевременным, а если воды излились при регулярных схватках, но при недостаточном раскрытии шейки матки, говорят о раннем излитии вод. В этих случаях необходимо следить за длительностью безводного периода: она не должна превышать 12 часов, так как при длительном безводном промежутке увеличивается вероятность инфицирования плодных оболочек, матки, плода. Поэтому в случае излития околоплодных вод дома женщине необходимо немедленно ехать в родильный дом. При дородовом излитии околоплодных вод обычно создается глюкозо-витамино-гормональный фон; для этого внутривенно и внутримышечно вводят глюкозу, витамины, гормоны, подготавливающие родовые пути. Если схватки не начинаются, проводится родовозбуждение лекарственными препаратами внутривенно с помощью капельницы. В случае неэффективности такой терапии проводят операцию кесарева сечения.
Если подтекание околоплодных вод подтверждается, а схваток нет, врач решает вопрос о дальнейшем ведении беременности в зависимости от ее срока. До 34 недель акушеры делают все возможное для продления беременности, так как легкие плода незрелые и после родов у новорожденного могут обнаружиться дыхательные расстройства. Женщина находится под постоянным наблюдением (измеряется температура тела, проводится исследование содержания лейкоцитов в крови, клинический анализ крови, УЗИ, КТГ — исследование сердечной деятельности плода, исследование выделений из половых путей на инфекции), будущей маме назначается строгий постельный режим в стационарных условиях, при необходимости — антибактериальная терапия, препараты, ускоряющие созревание легких плода.
Если же нет условий для продления беременности, для профилактики и лечения дыхательных расстройств у новорожденных применяется сурфактант. При отсутствии признаков инфицирования и достаточном количестве вод в плодном пузыре по УЗИ, беременность можно продлевать до 34 недель. Если же в результате исследования обнаруживается, что матка плотно охватывает плод, а воды отсутствуют, ждать больше 2 недель нельзя даже при отсутствии признаков инфицирования. При сроке в 34 недели и больше при подтекании вод женщину готовят к предстоящим родам. Таким образом, околоплодные воды не только являются средой обитания малыша, но и помогают диагностировать различные проблемы в течении беременности.
Околоплодные воды – от а до я
Все в организме беременной женщины устроено для того, чтобы благополучно выносить и родить ребенка. Вот, например, околоплодные воды – удивительная среда, в которой малыш живет все девять месяцев беременности и которая помогает ему мягко и комфортно появиться на свет.
Круговорот воды в природе
Откуда берутся околоплодные воды? Начнем с того, что ребенок плавает в матке не просто так: вокруг него, как и вокруг космонавта, есть своеобразный скафандр – особые оболочки, их так и называют: плодные оболочки. Вместе с плацентой они образуют плодный пузырь, который и заполнен околоплодной жидкостью. В самом начале беременности именно клетки плодного пузыря и продуцируют околоплодные воды. На поздних сроках околоплодную жидкость дополнительно производят почки ребенка. Малыш сначала заглатывает воды, в желудочно-кишечном тракте они всасываются, а потом выходят из организма вместе с мочой обратно в плодный пузырь. Приблизительно каждые три часа жидкость в плодном пузыре полностью обновляется. То есть «отработанные» воды выходят, а их место занимают новые – совершенно обновленные. И этот круговорот вод продолжается все 40 недель.

А как же дыхание, младенец не захлебнется в воде? Конечно. ребенок в животе у мамы дышит, но пока не легкими – кислород поступает к нему через плаценту. И только после рождения и первого крика легкие расправятся и кроха сделает ими первый настоящий вдох. А пока он просто периодически заглатывает околоплодную жидкость, но в легкие она попасть никак не может.
Кстати, даже в родах без вод не обойтись – во время схваток голова ребенка давит на шейку матки и помогает ей раскрыться. Но воды, расположенные в плодном пузыре впереди головы малыша, смягчают это давление и шейка раскрывается более плавно.
Так что в организме беременной женщины все продумано, и вода прекрасно подходит для жизни будущего малыша.
Количество и качество
При каждом УЗИ малыша врач оценивает и околоплодные воды: их количество, прозрачность, наличие посторонней взвеси.
Количество. Если вод меньше или больше, чем положено в определенный срок, то, возможно, в организме женщины что-то не так. Но к счастью, это бывает редко, а вот заключение «умеренное маловодие» после УЗ-исследования встречается сплошь и рядом. Будущую маму этот диагноз всегда волнует, но обычно он означает, что количество околоплодной жидкости уменьшилось незначительно. Если дополнительные обследования (КТГ, доплерография) покажут, что с малышом все в порядке, то ничего страшного в умеренном маловодии нет, возможно, это такая особенность протекания беременности.
Качество. В норме околоплодные воды прозрачные, как вода. К концу беременности они иногда немного мутнеют из-за того, что в них попадают клетки эпидермиса с кожи малыша, частицы первородной смазки – они-то и дают небольшую взвесь в водах, которую видно на УЗИ. Это тоже вариант нормы.
Про то, что в какой-то момент родов или прямо перед ними околоплодные воды изливаются, слышали все будущие мамы. И естественно, что вопросы у беременных женщин одни и те же: как и когда это происходит? что я почувствую? что делать после отхождения вод? Здесь все просто.
Когда отходят воды. В идеале, воды изливаются во время первого периода родов, когда шейка матки полностью или почти полностью открыта. Плодный пузырь истончается и во время схватки разрывается. Сразу после этого схватки значительно усиливаются, и появление ребенка на свет уже не за горами. Но воды могут отойти и до начала схваток, так сказать, «на ровном месте». Этот момент называют преждевременным излитием вод. Если же схватки есть, но шейка матки еще не готова, то такие излитие вод называют ранним.
Как отходят воды. Изливаются околоплодные воды по-разному. Могут как в художественных фильмах – вдруг в общественном месте у будущей мамы по ногам начинает течь вода. Да, такое бывает, но все-таки драматизм ситуации в кино несколько преувеличен. Околоплодная жидкость не всегда льется сильным потоком, очень часто выходят не все воды, а только так называемые передние, то есть те, которые расположены впереди головки малыша, а их обычно 100–200 мл. Оставшаяся часть околоплодной жидкости – задние воды – изливаются после рождения ребенка.
Так что обычно будущая мама чувствует, что ее белье вдруг стало очень мокрым. или ей кажется, что у нее произошло непроизвольное мочеиспускание. Но может быть и такой вариант: плодный пузырь разорвался не полностью, а только где-то надорвался и воды отходят маленькими порциями. Тогда женщина всего лишь почувствует, что выделения стали обильнее и водянистее, чем раньше. Это называется подтеканием околоплодных вод.
Что делать после того, как воды отойдут. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть – все это повод для того, чтобы сразу же поехать в роддом. Бояться здесь нечего: сегодня считается, что безопасный безводный промежуток уже не 6 часов как раньше, а гораздо больше. Но, тем не менее, если воды излились, маме надо быть под постоянным контролем врачей.
Будущие мамы часто волнуются, а различные ужастики из Интернета и рассказы добрых подруг тревожность только усиливают. Что же обычно беспокоит женщину, если речь заходит об околоплодных водах?
Плодный пузырь разорвется (надорвется) раньше времени, а я этого не замечу. Обычно этот страх появляется в конце беременности, когда под действием гормонов увеличивается количество выделений из влагалища. Часто их так много и они так обильны, что женщине кажется, что у нее подтекают воды. На самом деле воды и выделения отличить можно: выделения слизистые, более плотные или густые, на белье оставляют характерный белый цвет или засохшее пятно. Околоплодная жидкость – это все-таки вода, она не вязкая, не тянется, как выделения, и высыхает на белье без характерного следа. Но если сомнения остаются, воды это или просто жидкие выделения из влагалища, не стоит сидеть дома и бояться. Лучше отправиться к врачу на консультацию – он-то уж точно увидит, что это такое. Если ситуация повторится, то можно купить в аптеке специальный тест, который показывает, есть подтекание вод или нет (он может быть в виде обычной полоски, похожей на тест для определения беременности или даже в виде специальной прокладки).
В родах всем женщинам прокалывают плодный пузырь, а вдруг и мне это сделают? Вскрытие плодного пузыря очень активно обсуждается и осуждается в Интернете, и это понятно: многие женщины не понимают, зачем им это сделали. Да, эту манипуляцию и правда проводят часто, но вот слухи о том, что плодный пузырь вскрывают в роддомах всем подряд, несколько преувеличены. Так зачем его все-таки вскрывают? В идеале, только лишь для того чтобы помочь маме и ребенку.
— Например, если схватки ослабли, то вскрытие плодного пузыря может их усилить и тогда не придется назначать стимуляцию с помощью окситоцина.
— Иногда у плодного пузыря нет передних вод, такой пузырь называется плоским. В результате его оболочки натягиваются на голову ребенка, и пузырь не только не помогает нормальной родовой деятельности, но и задерживает ее.
После рождения водная среда ребенку уже не нужна. Теперь у него другой тип дыхания, кровообращения, пищеварения. И начинается новая, удивительная и интересная, жизнь на суше.
1. Воды могут отойти как во время схваток, так и без них («на ровном месте»).
2. Околоплодная жидкость изливается по-разному: может хлынуть фонтаном, а может и незаметно подтекать.
3. Не важно, есть схватки или нет, отошло много вод или всего чуть-чуть, – ехать в роддом надо в любом случае.
4. Боитесь, что подтекают воды, – сходите к врачу, он точно увидит, что это такое. Можно купить специальный тест на подтекание вод.
Многоводие и маловодие или Сколько должно быть околоплодных вод
 Функции околоплодных вод
Функции околоплодных вод
Во время беременности малыш, находящийся в животике, купается в околоплодных водах. Кроме того, что малышу так удобнее, и благодаря водам он может двигаться, они выполняют еще несколько важных функций:
— воды выполняют функцию амортизации и защищают плод от внешних воздействий (сотрясений и ударов);
— жидкость предохраняет пуповину от сдавления между телом плода и стенками матки;
— нижний полюс плодного пузыря, в котором находятся так называемые передние воды (то есть расположенные перед головкой плода) участвует в родовой деятельности, выполняя функцию гидравлического клина и способствуя открытию шейки матки;
— наличие околоплодных вод делает схватки менее болезненными как для матери, так и для плода.
В образовании и поддержании количества околоплодных вод (амниотической жидкости) принимают участие плодовая поверхность плаценты и плодные оболочки, которые могут выделять и впитывать воды, а также и сам плод, который заглатывает амниотическую жидкость и выделяет мочу. Таким образом, воды постоянно обновляются. Полностью обмен околоплодных вод осуществляется примерно каждые 3 часа.
Причины многоводия и маловодия:
Причинами многоводия могут быть:
— инфекция (как заболевания передающиеся половым путем, так и хроническая инфекция в организме матери);
— пороки развития плода и хромосомные аномалии плода (чаще всего при многоводии выявляются пороки нервной и пищеварительной систем);
— сахарный диабет у матери;
Маловодие может возникнуть при:
— пороках развития плода (при маловодии чаще бывают пороки выделительной системы и почек плода);
— хронической гипоксии и задержке развития плода, так как при этом он выделяет мало мочи;
— гипертонической болезни у матери;
— курении при беременности;
При выявлении маловодия обязательно нужно исключить нарушение целостности плодного пузыря и подтекание околоплодных вод.
Часто причины, вызвавшие много- или маловодие опаснее, чем само по себе «неправильное» количество вод, поэтому всегда проводится тщательное обследование на выявление причины.
Клиника мало- и многоводия
При многоводии размер живота увеличивается. Из-за этого чаще возникают растяжки, усилен венозный рисунок на животе. Врач при осмотре с трудом прощупывает части плода, сердцебиение выслушивается нечетко. Плод легко меняет свое положение (неустойчивое положение плода). Женщина при выраженном многоводии может ощущать затруднение дыхания, тяжесть, учащение сердцебиения.
При многоводии часто наблюдается неправильное положение плода: поперечное или косое положение, либо тазовое предлежание. Чрезмерно свободное передвижение плода в большом количестве жидкости может приводить к обвитию пуповины вокруг шеи или туловища плода. Из-за сильного растяжения плодных оболочек чаще происходит преждевременное излитие околоплодных вод и преждевременные роды. Из-за сильного растяжения матки ухудшается ее сократительная активность, что может приводить к слабости родовой деятельности. В тяжелых случаях, когда вод очень много, из-за давления увеличенной матки на легкие и затруднения дыхания у матери может возникнуть гипоксия (недостаток кислорода в крови), что вызывает или утяжеляет гипоксию плода.
При маловодии размеры живота отстают от нормы. Может уменьшаться двигательная активность плода, так как малышу «тесно». Иногда движения плода могут причинять женщине боль.
При маловодии может возникнуть такое осложнение, как сдавление пуповины между плодом и стенками матки, что может повлечь за собой острую кислородную недостаточность и гибель плода. Так как при малом количестве вод плод сильнее зажат в матке и его движение затруднено, у новорожденного чаще бывает искривление позвоночника, проблемы с тазобедренными суставами, кривошея, косолапость. Если маловодие появляется уже во втором триместре беременности, часто происходит внутриутробная гибель плода.
Нижний полюс плодного пузыря при маловодии плоский и не может выполнять свою функцию гидравлического клина при родах, он напротив задерживает продвижении головки, поэтому возникает слабость родовой деятельности.
ВК и ИАЖ это не 100% методы диагностики много- и маловодия. Иногда возможны ошибки.
Так как и многоводие, и маловодие, могут быть признаками аномалий развития плода, по УЗИ особенно тщательно изучают анатомию плода. Если помимо «неправильного» количества вод выявляются еще какие-то признаки хромосомных аномалий, женщина направляется на кордоцентез – анализ крови из пуповины, в котором определяется генотип плода.
Лечение
Лечение направлено на устранение причины, вызвавшей изменение количества вод. Обычно проводится комплексная терапия фето-плацентарной недостаточности, так как и при маловодии, и при многоводии практически всегда она имеет место быть.
При выявлении инфекции назначается лечение антибиотиками. При этой патологии лечение антибиотиками может назначаться, даже если никакая инфекция не выявлена (что часто вызывает недоумение у будущих мам). Дело в том, что на все существующие микроорганизмы обследоваться невозможно, и если врач не видит никаких других причин многоводия, проводится лечение против инфекции, так как это самая частая причина многоводия.
Если до 28 недель выявлены пороки развития плода, несовместимые с жизнью, женщине предлагают прерывание беременности.
При выявлении других причин (повышение давления у матери, сахарный диабет, резус-конфликт и т.д.), лечится основное заболевание.
Увеличение или уменьшение выпитой жидкости на количество околоплодных вод не влияет.
Родоразрешение
Сами по себе много- и маловодие не являются показаниями для кесарева сечения. Если плод не страдает и положение плода правильное (продольное положение, головное предлежание), роды ведутся через естественные родовые пути.
В родах как при маловодии, так и при многоводии показана амниотомия (инструментальное вскрытие плодного пузыря). При маловодии нижний полюс плодного пузыря вскрывают, так как его оболочки натягиваются на головку плода и задерживают его продвижение (плоский плодный пузырь), при многоводии большое количество жидкости растягивает матку и мешает ее сократительной активности, поэтому часть вод необходимо выпустить. При многоводии амниотомия должна выполняться осторожно, воды выпускают по чуть-чуть, в противном случае при резком истечении вод могут быть такие осложнения как выпадение пуповины, ручки или ножки плода или отслойка плаценты.
Даже несмотря на проводимую амниотомию, при многоводии и маловодии часто бывает слабость родовой деятельности и затяжные роды, поэтому приходится прибегать к стимуляции родовой деятельности, а при неэффективности стимуляции – к операции кесарево сечение.
При многоводии из-за плохого сокращения матки повышена опасность кровотечения в послеродовом периоде. Для профилактики назначаются сокращающие препараты (окситоцин, метилэргометрин).
К досрочному родоразрешению прибегают в случаях нарушения состояния плода по данным УЗИ, КТГ и допплерометрии и неэффективности проводимой терапии в течение нескольких дней.
Как говорится, все хорошо в меру. И околоплодные воды – не исключение. Поэтому при «неправильном» их количестве, обязательно нужно проходить обследование и лечение.



 Функции околоплодных вод
Функции околоплодных вод