в абдоминальной аорте магистральный кровоток что это
Аневризма аорты брюшной полости
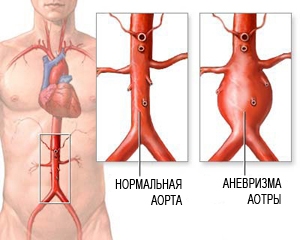
Аневризма брюшного отдела аорты — это расширение и истончение стенок самого главного сосуда тела человека. Это грозное заболевание поначалу себя никак не проявляет. При прогрессировании болезни и отсутствии своевременного лечения, может случиться разрыв аорты, и как следствие, массивное кровотечение, которое нередко заканчивается летальным исходом. Своевременное обращение к специалисту, качественная консультативная, диагностическая и хирургическая помощь позволяет предотвратить прогрессирование заболевания и обеспечить профилактику опасного для жизни осложнения — разрыва аневризмы.
Что такое аорта
Стенка аорты состоит из трех слоев: внутренний (интима), средний (медиа), наружный (адвентиция).
Аневризма аорты брюшной полости
Чем опасна аневризма аорты
Аневризма аорты представляет большой риск для здоровья, так как она может разорваться. Разорванная аневризма может вызвать массивное внутреннее кровотечение, которое, в свою очередь, приводит к шоку или смертельному исходу.
Аневризма аорты брюшной полости может вызывать и другие серьезные проблемы для здоровья. В мешке аневризмы часто формируются сгустки крови (тромбы) или происходит отрыв частей аневризмы, которые с током крови продвигаются по ветвям аорты к внутренним органам и конечностям. Если один из кровеносных сосудов становится блокированным, это может вызывать выраженную боль и приводить к гибели органа или потери нижней конечности. К счастью, если диагностировать аневризму аорты на ранних стадиях, то лечение может быть своевременным, безопасным и эффективным.
Виды аневризм аорты
Выделяют «истинную» и «ложную» аневризмы аорты. Истинная аневризма развивается вследствие постепенного ослабления всех слоев стенки аорты. Ложная аневризма, как правило, является результатом травмы. Она формируется из соединительной ткани, окружающей аорту. Полость ложной аневризмы заполняется кровью через возникшую в стенке аорты трещину. Сами стенки аорты в формировании аневризмы не участвуют.
В зависимости от формы выделяют:
Причины и факторы риска развития аневризмы брюшной аорты
Причины развития аневризм брюшной аорты весьма разнообразны. Самой частой причиной развития аневризмы является атеросклероз. На долю атеросклеротических аневризм приходится 96% от общего числа всех аневризм. Помимо этого заболевание может быть как врожденными (фибромускулярная дисплазия, кистозный медионекроз Эрдгейма, синдром Марфана и др.), так и приобретенным (воспалительные и невоспалительные). Воспаление аорты возникает при внедрении различных микроорганизмов (сифилис, туберкулез, сальмонеллёз и пр.) или как результат аллергическо-воспалительного процесса (неспецифический аортоартериит). Невоспалительные аневризмы наиболее часто развиваются при атеросклеротическом поражении аорты. Реже являются результатом травмы её стенки.
Факторы риска развития аневризмы
Симптомы и признаки аневризмы брюшной аорты
У большинства пациентов аневризмы брюшной аорты протекают без каких-либо проявлений и являются случайной находкой при обследованиях и операциях по другому поводу.
Важное значение имеют косвенные признаки аневризмы брюшной аорты:
Предвестниками разрыва может быть усиление болей в животе.
При разрыве аневризмы, пациент внезапно ощущает усиление или появлении боли в животе, иногда «отдающую» в поясницу, паховую область и промежность, а также выраженную слабость, головокружение. Это симптомы массивного внутреннего кровотечения. Развитие такой ситуации опасно для жизни! Пациенту нужна экстренная медицинская помощь!
Диагностика аневризм брюшной аорты
Методы диагностики аневризмы брюшной аорты
При необходимости исследуется брюшной и грудной отдел аорты.
Методы лечения аневризмы аорты
Существует несколько методик лечения аневризмы аорты. Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
Наблюдение за пациентом в динамике
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
Открытое хирургическое вмешательство: резекция аневризмы и протезирование аорты
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
Эндоваскулярное протезирование аневризма аорты: установка стент-графта
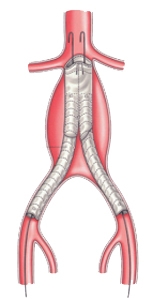
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
УЗДГ Брюшного отдела аорты
| Услуга | Стоимость |
| Консультация флеболога | 1350* ք |
| Дуплексное сканирование венозной системы мошонки с исследованием аортомезентериального пинцета | 2200 ք |
| Дуплексное сканирование брюшного отдела аорты и нижней полой вены | 1900 ք |
| УЗИ (дуплексное) вен нижних (верхних) конечностей | 1900 ք |
| УЗДГ сосудов нижних (верхних) конечностей | 3800 ք |
| УЗИ (дуплексное) артерий нижних конечностей | 1900 ք |
| УЗИ (дуплексное) экстракраниальных брахиоцефальных артерий | 1900 ք |
| УЗИ (дуплексное) артерий верхних конечностей | 1900 ք |
| Транскраниальная допплерография мозговых и позвоночных артерий | 1900 ք |
| Дуплексное сканирование брюшного отдела аорты и почечных артерий (подвздошных) | 1900 ք |
| УЗИ органов брюшной полости с оценкой кровотока в органах (допплерография, допплерометрия) | 1500 ք |
| УЗИ органов брюшной полости (комплексное), с оценкой эвакуаторной функции желчного пузыря | 1800 ք |
| УЗДГ сосудов органов брюшной полости, с оценкой гепатопанкреатодуоденальной зоны | 1900 ք |
| УЗИ почек и надпочечников, с оценкой кровотока в почках | 1500 ք |
Брюшная аорта является продолжением грудной и располагается в поясничной области позвоночника. От неё отходят ветви различных артерий и сосудов.
Какие они бывают ветви брюшного отдела аорты :
Внутренние ветви (висцеральные). Это почечные, яичковые и надпочечные артерии. Они обычно парные. А так же без пары, это брыжеечная и чревного ствола. Все они переносят кровь по внутренним органам брюшины.
Пристеночные сосуды (париетальные). Это поясничные артерии, они парные, диафрагмальная артерия. Они переносят кровь к диафрагме. А поясничные переносит кровь в спиной мозг, брюшину и поясницу.
Диагностика УЗДГ Брюшного отдела:
Ультразвуковую допплерографию ИЛИ УЗДГ брюшной полости делают если есть чувство тяжести и пульсация, вздутие и боли. Если причины постоянных болей неизвестны, то это обследование поможет выявить причины. Чтобы выявить патологию применяют волны разных частот. Результат показывается на экране в виде графических изображений.
УЗДГ брюшного отдела и его ветвей помогает определить нарушения тока крови и патологические поражения.
Например можно определить атеросклероз, развивающийся из — за поражения артерий. В них образуются холестериновые бляшки и закупоривают сосуды.
Аневризмы, когда сосуды расширены больше, чем на два мм.
Сужение чревного ствола. Он происходит из — за того, что сужаются артерии в брюшной полости и перекрывается кровоснабжение в печени и почках.
Атеросклеротическое поражение сосудов и возникшую из-за этого непроходимость крови. Тромбы в брюшной аорте. Врождённый изгиб, удлинение, извитость аорты. Аорту, которая расслаивается из-за аневризмы.
Ультразвуковое исследование чревного ствола делают сразу, как только есть подозрение на заболевание. Потому, что повышается давление и аорта может разорваться. Откроется сильное кровотечение и возможен летальный исход.
Если симптомы беспокоят впервые и выражены не очень сильно, то можно сделать дуплексное сканирование. Это обследование содержит ультразвуковое и допплерометрическое сканирование.
Возможно сделать цветную ультразвуковую допплерографию. Посмотреть просвет сосуда, структуру стенок, степень и протяженность нарушения тока крови.
Спектральную допплерографию делают чтобы поставить окончательный диагноз.
Как проводиться УЗДГ Брюшного отдела:
Исследование назначается даже если нет клинических симптомов. Оно показывает нарушения в сосудах, определяет нужность повторного обследования и назначения других процедур.
Чтобы результаты были точными к исследованию нужно приготовиться. Для этого за несколько дней до процедуры не есть капусту, яблоки, свежий хлеб, молочное и другие продукты, которые вызывают образование газов, метеоризм и вздутие живота.
Исследование проводиться натощак. Последний приём еды не позднее восьми часов до процедуры. Так же рекомендуется принять активированный уголь.
Дугу брюшной аорты смотрят около тридцати минут. А саму аорту и ветви около часа. Обследование проводиться в лёжа на спине. Пациент не чувствует никаких болезненных ощущений.
В абдоминальной аорте магистральный кровоток что это
ГУЗ Краевая клиническая больница №1 им. проф. С.В. Очаповского Департамента здравоохранения Краснодарского края
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Коарктация аорты у новорожденных
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2010;(10): 89-94
Борисков М. В., Петшаковский П. Ю., Серова Т. В., Карахалис Н. Б. Коарктация аорты у новорожденных. Хирургия. Журнал им. Н.И. Пирогова. 2010;(10):89-94.
Boriskov M V, Petshakovskiĭ P Iu, Serova T V, Karakhalis N B. Aortic coarctation in newborn. Khirurgiya. 2010;(10):89-94.
ГУЗ Краевая клиническая больница №1 им. проф. С.В. Очаповского Департамента здравоохранения Краснодарского края
ГУЗ Краевая клиническая больница №1 им. проф. С.В. Очаповского Департамента здравоохранения Краснодарского края
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Краевая клиническая больница №1 им. проф. С.В. Очаповского; Центр грудной хирургии, Краснодар
Эмбриология
Однако теория потока не очень убедительна при отсутствии очевидных внутрисердечных дефектов. В такой ситуации более приемлема теория «дуктальной петли». Более 100 лет назад J. Skoda [11] постулировал, что аномальное продвижение дуктальной ткани в аорту является существенным фактором в патогенезе коарктации аорты. Позже, при микроскопии, увидели, что циркулярный гребень, создающий обструкцию при коарктации, состоит из аналогичных клеток, найденных в артериальном протоке [12]. Сжимание и фиброз этой «дуктальной петли» во время закрытия протока приводят к сужению аорты и возникновению коарктации. Этим можно объяснить возникновение коарктации аорты при отсутствии сопутствующих внутрисердечных аномалий.
Другие исследователи выдвигают альтернативные идеи, которые также могут объяснять возникновение коарктации. A. Kappetein и соавт. [13] полагают, что в патогенезе коарктации аорты играет роль аномалия развития нейрального гребня. Не исключаются генетические факторы с учетом частой встречаемости коарктации у женщин с синдромом Тернера [14].
Патофизиология
Диагностика
Новорожденные с критической «взрослой» коарктацией находятся в шоковом состоянии. При обследовании ребенок бледный, отмечаются тахипноэ и тахикардия. Пульсация на бедренных артериях отсутствует. Печень увеличена, гипотензия даже на руках. На рентгенограмме сердце расширено, имеются признаки застойной сердечной недостаточности. На ЭКГ перегрузка левых отделов.
В большинстве наблюдений диагностика основывается на данных двухмерной ЭхоКС с цветовой допплерографией [15, 16]. По ЭхоКС при «взрослом» типе коарктации определяется отсутствие магистрального кровотока в нисходящей аорте, в области истмуса видно сужение. При ювенильном типе отмечается широкий ОАП с потоком в нисходящую аорту. В абдоминальной аорте магистральный кровоток. Истмус и дуга аорты часто гипоплазированы. Обязательно измеряют размеры всех сегментов дуги аорты, а также обращают внимание на сопутствующие внутрисердечные аномалии. Этот момент особенно важен, так как может кардинально менять тактику дальнейшего хирургического лечения. У большинства новорожденных ЭхоКС достаточно для постановки диагноза. В дополнение к стандартному обследованию целесообразно выполнить неинвазивное исследование в виде компьютерной томографии с контрастным усилением сосудов [18, 19] (рис. 1). 
В последние годы инвазивное исследование применяется крайне редко, однако если имеются сложные сопутствующие внутрисердечные аномалии, то после стабилизации cостояния пациента выполняется зондирование. Во время исследования оценивают органические изменения сосудов, гемодинамические параметры и внутрисердечную анатомию [9].
Показания к оперативному вмешательству и выбор его времени
Ювенильная коарктация у новорожденного с ее дуктусзависимой системной циркуляцией является абсолютным показанием к экстренному вмешательству. Однако если ребенок находится в критическом состоянии вследствие закрывающегося протока, операцию можно отсрочить с целью стабилизации состояния пациента в кратчайшие сроки. Интенсивная дооперационная терапия таких детей заключается в проведении инфузии ПГЕ1, симптоматической коррекции показателей гомеостаза. Наличие у младенца «взрослого» типа коарктации сопровождается явлениями застойной сердечной недостаточности, что также требует безотлагательного хирургического лечения.
Методы коррекции
Первая успешная коррекция коарктации была выполнена C. Crafoord и G. Nylin в Швеции в 1944 г. [20]. Резекция коарктации у младенца была ocyщecтвлeнa W. Mustard и соавт. в 1953 г. [21]. Их методика заключалась в создании прямого циркулярного анастомоза (рис. 2). 

В 1977 г. J. Amato и соавт. [25] предложили резекцию коарктации с формированием расширенного анастомоза (рис. 4), 
Сочетание коарктации с другими аномалиями
Коарктация в сочетании с гипоплазией дуги
У новорожденных с коарктацией аорты от 65 до 81% встречается гипоплазия дуги аорты [30, 33]. Чаще гипоплазия присутствует при сочетании коарктации с шунтовыми пороками или недоразвитием левосердечных структур, что подтверждает теорию потока в развитии коарктации [7].
Существуют различные мнения по поводу роста гипоплазированной дуги после коррекции. Некоторые авторы полагают, что дуга будет развиваться после простой резекции коарктации с формированием циркулярного анастомоза конец в конец [35], частота рекоарктации в их исследовании составляет 12,5%. Однако имеются данные о 81% рекоарктации у пациентов с гипоплазией дуги после создания циркулярного анастомоза [36]. Такие данные вызывают сомнения относительно развития дуги в послеоперационном периоде, поэтому предложены методики, устраняющие гипоплазию дуги при отсутствии надежды на ее последующее развитие: радикально расширенный анастомоз конец в конец [26], пластика реверсивным лоскутом подключичной артерии [29]. Некоторые авторы также склонны полагать, что лучшие отдаленные результаты достигаются при реконструкции дуги в условиях искусственного кровообращения при остановке кровообращения [37].
Коарктации аорты и гипоплазия левосердечных структур
M. Puchalski и соавт. [41] показало, что после коррекции KoAo у новорожденных в сочетании с гипоплазией левосердечных структур в динамике отмечаются развитие структур левого сердца, а также блестящий клинический результат. Несмотря на изначальную аннулярную гипоплазию, потребность в интервенционном вмешательстве по поводу митрального или аортального/субаортального стеноза редка.
Коарктация аорты у новорожденных массой менее 2 кг
Недоношенность и малая масса младенцев с коарктацией не являются противопоказаниями к оперативному лечению. Существует мнение, что у таких пациентов высок риск летального исхода и развития рекоарктации [47]. Ранее сообщалось о высокой частоте госпитальной летальности (до 20%) при малой массе детей с КоАо [30]. Однако прогресс в интенсивной терапии, совершенствование хирургической техники определяют неплохие результаты в последнее время. E. Bacha и соавт. [48] представили результаты лечения 18 пациентов массой менее 2 кг с критической коарктацией. Госпитальная летальность составила 5,5%. Анализ результатов лечения коарктации у таких пациентов показал отсутствие корреляции между развитием рекоарктации и массой пациента на момент операции. По мнению многих авторитетных специалистов, в развитии рекоарктации существенную роль играет остаточная дуктальная ткань [49].
Рекоарктация
Интервенционная терапия
Роль баллонной дилатации ограничена узким спектром заболеваний этой области: рекоарктация, коарктация в виде мембраны у младенцев, находящихся в критическом состоянии, коарктационный синдром, который у новорожденных не встречается.
Неинвазивный манометрический градиент между руками и ногами более 20 мм рт.ст. считается рекоарктацией и является показанием к повторному вмешательству. Анализ статей, представляющих результаты коррекции коарктации у новорожденных, при возникновении рекоарктации свидетельствует об успешном применении баллонной дилатации без летальных исходов и осложнений [46, 50].
Заболевания аорты
Отделения хирургического лечения аорты на Рублевском шоссе д.135
Отделения хирургического лечения аорты на Ленинском проспекте д. 8.к.7
Аневризма брюшной аорты.
Введение
Аневризма аорты довольно распространенное заболевание, которое встречается примерно у 1 из 20 людей старше 65 лет. Разрыв аневризмы часто заканчивается смертельным исходом. Хирургическим путем можно заменить пораженный участок аорты искусственным сосудистым протезом и предотвратить опасное осложнение.
Что такое аорта?
Аорта – это самая большая артерия в организме человека. Кровь в аорту поступает из сердца, затем, через многочисленные артериальные ветви, ко всем органам человека. Аорта отходит от сердца вверх, образует дугу, затем опускается вниз, проходя в грудной полости (грудная аорта) и в животе (брюшная аорта).
Аневризма брюшной аорты
Что такое аневризма аорты?
Аневризма аорты – это расширение участка аорты или выпячивание ее стенки.
Чаще встречается аневризма аорты, проходящей в животе (аневризма брюшной аорты). Реже поражается аорта, проходящая в грудной клетке (аневризма грудной аорты).
Стенка аорты в области аневризмы гораздо слабее, чем в норме, поэтому она может не выдерживать давления крови изнутри. Это может привести к разрыву аневризмы.
Риск этого осложнения зависит от размера аневризмы.
Симптомы
У большинства пациентов аневризма аорты может развиваться несколько лет, прежде чем появятся какие-либо признаки заболевания (симптомы). Проявления аневризмы зависят от того, какой отдел аорты поражен. При аневризме брюшной аорты встречаются следующие симптомы:
Осложнения
Если происходит разрыв аневризмы, появляется резкая боль в животе и в спине. Разрыв аневризмы приводит к сильному внутреннему кровотечению, которое заканчивается летальным исходом, если не выполнена экстренная операция.
Причины развития аневризм
Основная причина образования аневризм – атеросклероз. Это заболевание, при котором происходит отложение холестерина, кальция и фиброзной ткани в стенке артерии (атеросклеротическая бляшка), что приводит к ее ослаблению и выпячиванию.
Существует несколько факторов риска развития атеросклероза, и образования аневризм:
Гораздо реже причинами аневризм аорты являются:
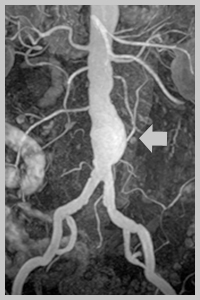
Диагноз
Часто диагноз ставится уже при сборе жалоб и осмотре (когда врач чувствует пульсирующее образование в животе пациента). При подозрении на наличие аневризмы аорты выполняют следующие исследования:
Лечение
Выбор лечения аневризмы зависит от наличия симптомов и размера аневризмы.
Экстренная операция необходима при разрыве аневризмы. Такие операции сопровождаются гораздо большим риском для пациента, чем при плановых операциях, когда есть возможность полностью обследовать пациента и тщательно подготовить к хирургическому вмешательству.
При атеросклерозе поражается не только аорта, но и другие артерии, в частности артерии сердца (коронарные артерии) и сонные артерии, кровоснабжающие головной мозг. Поэтому прежде чем выполнять операцию по поводу аневризмы аорты в центре сердечно-сосудистой хирургии имени А.Н.Бакулева производится тщательное обследование всех сосудистых бассейнов, чтобы свести риск операции к минимуму.
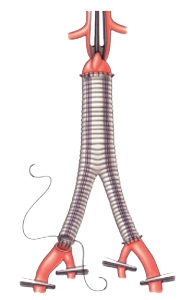
Операция заключается в замещении пораженного участка аорты искусственным сосудистым протезом.
Эндоваскулярные вмешательства при аневризмах брюшной аорты
Наряду с традиционными операциями при аневризмах брюшной аорты, может быть применен новый метод лечения – эндопротезирование аорты. Метод заключается в том, что через небольшой прокол артерии на бедре, в аорту вводится длинная узкая трубка называемая катетером. Через катетер вводится специальный сосудистый протез, который изнутри фиксируется к нормальным отделам аорты выше и ниже месторасположения аневризмы.
Данный метод лечения является миниинвазивным, то есть гораздо легче переносится пациентом, короче период восстановления после операции – всего 2-3 дня. Однако его можно применить не во всех случаях.
Эндопротезирование аневризмы брюшной аорты
В институте коронарной и сосудистой хирургии имени А.Н.Бакулева имеется большой опыт лечения аневризм аорты. Ежегодно выполняется более 100 операций открытым или эндоваскулярным методами и при этом достигнуты очень хорошие результаты – летальность не превышает 1%, частота других осложнений минимальна. Опытные специалисты после тщательного обследования предложат оптимальную программу лечения и помогут Вам справиться с этим грозным, но излечимым заболеванием.
Осложнения и последствия
Аневризма аорты брюшной полости очень опасна – и, в первую очередь, тем, что долго не обнаруживает себя какими либо симптомами. Однако, вопреки мнению многих, отсутствие симптомов вовсе не означает, что опасности нет. Самое опасное осложнение – разрыв сосуда, может возникнуть и без предварительных признаков заболевания.
Аневризма способна разрываться по таким причинам:
Кроме разрыва, могут случаться и другие осложнения, которые гораздо менее опасны:
Разрыв аневризмы аорты брюшной полости
Аневризма может осложниться разрывом, который сопровождается сильнейшим кровотечением, коллаптоидным и шоковым состоянием, острой недостаточностью сердечной деятельности.
Нарушенная сосудистая стенка – аневризма – может прорываться в полости перикарда или плевры, в полость пищевода, в систему верхней полой вены, в брюшную полость. Состояние больного во всех случаях разрыва резко критическое: оно может сочетаться с синдромом верхней полой вены, гемоперикардом и гемотораксом, тампонадой сердца, а также с любым внутренним кровотечением.
Если внутри аневризмы находились тромбы, то их отрыв приводит к клинике острого сосудистого тромбоза. Наблюдается посинение и боль в пальцах конечностей, кровоизлияния по типу ливедо, невозможность ходить. Если тромб проходит в почечные артерии, то возникает повышение артериального давления по риноваскулярному типу, а также почечная недостаточность.
При попадании тромба в артерии мозга развивается острый инсульт.
Аневризма грудной аорты, расслаивающая аневризма.
Что такое аневризма грудной аорты?
Аорта – это самая большая артерия организма человека, по которой кровь поступает из сердца во все остальные органы человека. Часть аорты, которая проходит в грудной клетке называется грудной аортой. При некоторых заболеваниях нарушается строение стенки аорты, диаметр ее увеличивается – это называется аневризма аорты. Примерно 25% всех аневризм приходится на грудной отдел, остальные 75% приходятся на брюшной отдел аорты.
Среди аневризм отдельно выделяют расслоение аорты (расслаивающая аневризма аорты). Это заболевание возникает на фоне врожденного или приобретенного нарушения строения стенки аорты, а так же повышенного артериального давления. При этом в образовавшийся разрыв внутреннего слоя аорты прорывается поток крови и расслаивает стенку аорты, в результате чего образуется ложный ход. Расслоение может возникать в грудном отделе аорты и распространяться по всей аорте, нарушая кровоток в артериях нижних конечностей, почек, спинного мозга и других органах.
Важно помнить, что наличие аневризмы связано с риском разрыва аорты, и возникновением опасного для жизни кровотечения.
Если происходит разрыв аневризмы грудной аорты, то только 20-30% пациентов выживают, даже если они быстро доставлены в больницу. Поэтому важно распознать и начать лечение на ранних стадиях формирования аневризмы аорты.
Каковы признаки (симптомы) аневризмы грудной аорты?
К сожалению, примерно в половине случаев, признаки заболевания на ранних стадиях отсутствуют. Симптомы зависят от того, где расположена аневризма, каковы ее размеры, наличия или отсутствия расслоения аорты. Возможны следующие жалобы:
Иногда могут возникать признаки сердечной недостаточности из-за нарушения работы сердца.
Симптомы расслоения аорты появляются внезапно. Например, выраженная раздирающая боль в грудной клетке и в спине. Очень важно немедленно обратиться к врачу при появлении подобных симптомов. Промедление может привести к развитию опасных для жизни осложнений.
Каковы причины развития аневризм грудной аорты
Одной из основных причин является атеросклероз. Это заболевание, при котором происходит отложение скоплений холестерина, кальция и фиброзной ткани в стенке аорты (атеросклеротическая бляшка), что приводит к ее ослаблению.
Существует несколько факторов риска развития атеросклероза, и образования аневризм:
Некоторые другие заболевания могут приводить к нарушению строения стенки аорты:
Травма, например полученная при автомобильной катастрофе, так же может являться причиной развития аневризм аорты.
Какие исследования необходимо выполнить для подтверждения диагноза?
Мультиспиральная компьютерная томография.
Аневризма грудной аорты.
Как лечат аневризмы грудной аорты?
Наблюдение.
Если аневризма небольших размеров, врач может рекомендовать динамическое наблюдение. Это означает, что каждые 6 месяцев необходимо проходить обследование. Если аневризма не увеличивается, и ее форма не изменяется, то проводят лечение, направленное на снижение артериального давления и устранение факторов риска прогрессирования атеросклероза.
Однако, если аневризма больших размеров или быстро увеличивается, проявляется клинически, необходимо активное лечение чтобы предотвратить разрыв аорты.
Хирургическое лечение.
Операция заключается в замещении пораженного участка аорты искусственным кровеносным сосудом – протезом аорты. После операции может потребоваться от 7 – 10 дней до 1 месяца на восстановление. Это зависит от характера перенесенной операции, а так же наличия сопутствующих заболеваний сердца, легких, почек.
Операция резекция аневризмы и протезирование аорты
Эндоваскулярные методы лечения аневризм грудной аорты.
Помимо открытой операции, при соблюдении ряда условий (расположение аневризмы, ее форма) может применяться методика эндопротезирования. Метод заключается в том, что через небольшой прокол артерии на бедре, в аорту вводится длинная узкая трубка называемая катетером. Через катетер вводится специальный сосудистый протез, который изнутри фиксируется к нормальным отделам аорты выше и ниже месторасположения аневризмы.
Данный метод лечения является миниинвазивным, то есть гораздо легче переносится пациентом, короче период восстановления после операции – всего 2-3 дня. Однако его можно применить не во всех случаях и отдаленные результаты этой методики изучаются.
Эндопротезирование аневризмы грудной аорты
Несмотря на всю серьезность заболевания, результаты лечения аневризм грудной аорты в НЦ ССХ им. А.Н. Бакулева обнадеживающие. В нашем центре накоплен большой опыт лечения данной патологии, что позволяет выполнять безопасные оперативные вмешательства практически при любых типах аневризм аорты.
Атеросклероз сонных артерий, инсульт, транзиторные ишемические атаки (ТИА).
Что такое атеросклероз сонных артерий?
Атеросклероз сонных артерий, это заболевание, при котором имеется сужение или полное перекрытие крупных кровеносных сосудов на шее, называемых сонными артериями. Сонные артерии отходят от аорты, затем проходят на шее, и далее, в полость черепа, неся кровь к головному мозгу.
Атеросклероз сонных артерий чаще развивается у пожилых людей. Только 1 процент взрослых в возрасте 50-59 лет имеет значительное сужение сонных артерий, но в возрасте старше 75 лет уже 10 процентов пациентов имеют это заболевание.
В норме артерии имеют гладкую и ровную поверхность изнутри. Но при атеросклерозе в стенке артерии откладывается рыхлая субстанция, состоящая из холестерина, кальция и фиброзной ткани, образуя атеросклеротическую бляшку, которая и суживает просвет сосуда. Атеросклеротическая бляшка может расти, значительно изменяя нормальный ток крови по артерии. Кроме того, ее поверхность может разрушаться, в результате чего мельчайшие кусочки содержимого бляшки отрываются и закрывают сосуды головного мозга. Это ведет к развитию инсульта.
Риск развития атеросклероза можно значительно снизить, если отказаться от курения. Кроме того необходимо:
Если у вас сахарный диабет, повышенный уровень артериального давления, холестерина в крови, необходимо принять ряд дополнительных мер для снижения риска развития атеросклероза.
Каковы симптомы заболевания?
Атеросклероз сонных артерий может никак не проявляться на ранних стадиях. К сожалению, очень часто первым проявлением этого заболевания является инсульт. Однако у ряда пациентов, развитию инсульта предшествуют, так называемые транзиторные ишемические атаки (ТИА). При этом появляются временные симптомы нарушения мозгового кровоснабжения (продолжительностью от нескольких минут до 1 часа):
Эти симптомы обычно полностью проходят в течение 24 часов. Однако, вы не должны игнорировать их.
Появление вышеописанных симптомов означает, что имеется очень высокий риск развития инсульта. Необходимо немедленно обратиться к врачу. Если подобные симптомы не проходят в течение нескольких часов, то это говорит о развитии инсульта. Необходимо немедленно обратиться к врачу.
Какие исследования необходимо выполнить?
Ангиографическое исследование. Стрелками обозначены области стенозов внутренней и наружной сонных артерий
Лечение.
Выбор метода лечения производится на основе данных о степени поражения сонных артерий, наличия или отсутствия симптомов, так же учитывается общее состояние пациента. На ранних стадиях, специалист может порекомендовать медикаментозное лечение и изменение образа жизни.
При наличии сопутствующих заболеваний, при которых ускоряется развитие атеросклероза, будут даны дополнительные рекомендации. Например, при диабете, необходимо контролировать нормальный уровень сахара крови. Если имеется повышенное артериальное давление, врач назначит лекарственные препараты для его нормализации. Если вы курите, необходимо бросить. Если повышен уровень холестерина крови, необходимо соблюдать специальную диету, иногда назначают специальные препараты (статины) для снижения уровня холестерина.
Хирургическое лечение.
Если имеется значительное поражение сонных артерий, может потребоваться хирургическое лечение. Признаками серьезного заболевания являются транзиторные ишемические атаки, недавно перенесенный инсульт. Однако у значительного числа больных жалобы могут отсутствовать даже при очень тяжелом поражении сонных артерий.
Хирургическая операция заключается в удалении атеросклеротической бляшки. Эта процедура называется каротидная эндартерэктомия.
Удаление атеросклеротической бляшки (каротидная эндартерэктомия)
Как показывает наш опыт, эта операция, в руках опытных специалистов, достаточно безопасна и, как правило, не сопровождается осложнениями.
Эндоваскулярные методики.
Наряду с традиционными операциями при атеросклерозе сонных артерий, могут быть применены более новые методы лечения. К ним относится баллонная ангиопластика и стентирование.
Метод заключается в том, что через небольшой прокол артерии на бедре или плече, в просвет сонной артерии вводится длинная узкая трубка называемая катетером. Катетер проводят к месту сужения сосуда, где устанавливают специальное металлическое устройство – стент. Стент расширяет просвет артерии и служит каркасом, который поддерживает нормальную проходимость сосуда.
Стентирование внутренней сонной артерии
В настоящее время данную методику применяют в основном у пациентов с выраженными сопутствующими заболеванимя (например сердечная недостаточность), для которых обычная хирургическая операция связана с высоким риском осложнений.
Что нужно предпринять чтобы оставаться здоровым?
Высокое артериальное давление и заболевания кровеносных сосудов почек.
Какая связь между высоким артериальным давлением и заболеваниями сосудов почек?
Для начала коротко ознакомимся с анатомией и физиологией почек. Почки получают кровь из почечных артерий, отходящих непосредственно от аорты – главного сосуда нашего организма. Кровь, проходя через почки, очищается от шлаков и по другим сосудам – почечным венам возвращается в общий кровоток. Шлаки фильтруется, и выводятся из организма с мочой. Кроме этой крайне важной функции почки также участвуют в регулировании кровяного давления с помощью специального гормона, называемого ренином. Выработка этого гормона зависит от почечного кровотока. Причём связь эта обратная, т.е. выброс ренина увеличивается при уменьшении почечного кровотока. В условиях сужения почечной артерии (стеноз) или образования кровяного сгустка в почечных венах (тромбоз почечных вен встречается крайне редко) нарушается кровоток в почках, и, соответственно функция почек. Вследствие этого у Вас может развиться высокое артериальное давление. Без лечения эти состояния могут привести к почечной недостаточности.
Каковы признаки заболевания?
Сначала признаки заболевания могут отсутствовать. Поражения почечных артерий развиваются медленно и прогрессируют в течение долгого времени. Одним из первых признаков заболевания является высокое артериальное давление. Есть множество причин приводящих к артериальной гипертензии, большинство из которых не связаны с поражением почечных сосудов. В пользу вовлечения сосудов почек может говорить высокое, трудно поддающееся обычному лечению высокое артериальное давление.
При тромбозе почечной вены, ее просвет закрывается сгустком крови, нарушается отток крови из почки. Признаками этого могут являться:
Что является причиной заболевания?
Основной причиной сужения (стеноза), почечных артерий является атеросклероз. Внутренняя поверхность артерии в норме гладкая и свободно проходима, но с возрастом в стенках артерии образуются так называемые атеросклеротические бляшки – скопление холестерина, суживающее их просвет. Это приводит к нарушению кровообращения в почке, и, как упоминалось выше, к повышению артериального давления.
Увеличению вероятности развития атеросклероза, его быстрому прогрессированию, а также раннему проявлению болезни способствуют следующие факторы:
Какие исследования необходимы для подтверждения диагноза?
Лечение.
Изменение образа жизни
Несомненно, очень важным этапом лечения является изменение образа жизни. В связи с этим Ваш врач может рекомендовать следующее:
Медикаментозное лечение
Как на дооперационном, так и в послеоперационном периоде, для сохранения и улучшения эффекта от операции, врач может назначить Вам медикаментозное лечение, которое направлено на уменьшение вязкости крови, нормализацию уровня холестерина, глюкозы, водно-электролитного баланса крови, снижение артериального давления.
Хирургическое лечение
Существует несколько методик хирургического лечения сужения почечных сосудов.
Эндартерэктомия, когда сосудистый хирург через разрез на почечной артерии удаляет суживающие её просвет атеросклеротические бляшки, восстанавливая проходимость сосуда. Затем ушивает разрез на артерии.
Протезирование, когда хирург замещает участок суженной почечной артерии Вашей собственной веной или специальным сосудистым протезом из искусственного материала.
Шунтирование, когда создается обходной путь для кровотока в обход закупоренного участка сосуда.
Ангиопластика и стентирование
Это сравнительно новые, но многообещающие методы лечения сужения сосудов, в частности почечных. Как уже упоминалось, процедура может быть выполнена во время ангиографического исследования. Для этого через маленькие проколы на бедре или в подмышечной области проводятся специальные катетеры к Вашим почечным артериям. На конце катетера находится крошечный баллончик. При раздувании его в месте сужения сосуда, происходит раздавливание атеросклеротической бляшки и прижатие её к стенке артерии, таким образом, расширяя суженный участок. Эта процедура называется баллонной ангиопластикой. Часто для закрепления эффекта и сохранения просвета в расширенном состоянии ангиопластика может быть дополнена стентированием – постановкой специального металлического устройства, стента, в суженный участок артерии.
При внезапной закупорке почечной артерии или вены, врач может рекомендовать процедуру, названную тромболизисом. Она может быть выполнена во время ангиографического исследования. Во время этой процедуры через катетер, подведённый к почечным сосудам вводится специальное вещество растворяющее кровяной сгусток, после чего восстанавливается просвет сосуда. К сожалению, эту процедуру удается выполнить далеко не всегда, а лишь в первые несколько часов после того как наступила закупорка сосуда.
Выбор метода лечения сужения почечных сосудов зависит от многих факторов: локализации, протяжённости поражения, возраста, сопутствующих заболеваний, давности поражения, функции почек и т.д. В НЦССХ им. А.Н.Бакулева накоплен огромный опыт лечения поражений почечных артерий. Широко применяются все известные на сегодняшний день методики лечения. Окончательный выбор метода лечения производится после полного анализа всех данных клинических, лабораторных и инструментальных методов исследования, что позволяет в большинстве случаев добиться положительных результатов лечения.
Заболевания аорты и периферических артерий.
Что такое заболевания аорты и периферических артерии?
Каковы признаки заболевания?
На ранних стадиях заболевание может ничем не проявляться. Позже может появляться боль, судороги, или усталость в ногах при ходьбе. Боль при ходьбе обычно возникает в ягодицах, бёдрах, стопах. Это самый характерный симптом поражения артерий нижних конечностей, который называется перемежающаяся хромота. Она появляется при ходьбе (когда увеличивается потребность в кислороде) и проходит, когда Вы останавливаетесь. Перемежающая хромота появляется быстрее, при подъеме по лестнице. Поскольку болезнь прогрессирует, Вы можете заметить, что со временем боль начинается, при ходьбе на более короткие расстояния. И, наконец, на поздних стадиях боль может появляться в покое.
Без лечения болезнь неуклонно прогрессирует. Признаками этого являются:
Если имеются боли в покое, трофические язвы или гангрена, то, в силу тяжести состояния и серьёзности последствий, такие поражения принято объединять под термином критическая ишемия. Наличие критической ишемии говорит о том, что ноги не получают достаточно крови даже когда Вы отдыхаете.
Как уже упоминалось, причиной заболевания в абсолютном большинстве случаев является атеросклероз. Развитию и прогрессированию болезни способствуют факторы риска, самые значимые из которых следующие:
Облитерирующий эндартериит (тромбангоит, болезнь Бюргера)
При этом заболевании так же поражаются артерии нижних конечностей, но меньшего диаметра, преимущественно артерии голени. Причина болезни не установлена, однако имеется четкая связь с курением. Известно, что без отказа от курения при этом заболевании быстро наступает декомпенсация кровообращения, что нередко приводит к необходимости ампутировать конечность.
В редких случаях причиной поражения аорты и артерий нижних конечностей является неспецифический аортоартериит или, так называемая, болезнь Такаясу, которая обычно встречается у молодых женщин до 30 лет.
Какое обследование Вам предстоит?
Ангиографическое исследование. Окклюзия правой, стеноз левой общей подвздошной артерии
Точную диагностику позволяют произвести так же методы компьютерной и магнитнорезонансной томографии (КТ и МР).
Лечение
Изменение образа жизни
Несомненно, очень важным этапом лечения является изменение образа жизни. В связи с этим врач может рекомендовать Вам следующее:
Эндоваскулярные методы.
Наряду с традиционными операциями при заболеваниях аорты и периферических артерий, могут быть применены более новые методы лечения. К ним относится баллонная ангиопластика с или без стентирования артерии.
Метод баллонной ангиопластики заключается в том, что через небольшой прокол артерии на бедре, в ее просвет вводится длинная узкая трубка называемая катетером. Катетер проводят к месту сужения сосуда. После этого раздувается баллон, расположенный на конце катетера, просвет артерии расширяется и восстанавливается проходимость.
Метод баллонной ангиопластики


Выбор оптимального вмешательства для каждого пациента, индивидуальный подход, и здоровый образ жизни – залог успеха лечения заболеваний периферических артерий.


















