синдром маллори вейсса диета номер
От Мэллори-Вейсса до Бурхавэ один шаг
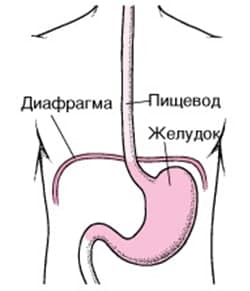
Пищевод — часть пищеварительного канала в виде полой мышечной трубки, соединяющей глотку и желудок. Пищеводная стенка похожа на слоеный пирог и представлена четырьмя слоями — слизистой оболочкой, подслизистой основой, мышечным слоем и адвентицией. Слизистая оболочка очень нежная и может легко травмироваться. Но возможны и более глубокие повреждения. Продольный разрыв слизистой оболочки и подслизистого слоя пищевода и пищеводно-желудочного (кардио-эзофагеального) перехода, называется синдром Мэллори-Вейсса. Кровотечения, связанные с данным синдромом, занимают лидирующее место среди причин гастродуоденальных кровотечений (из верхних отделов ЖКТ).
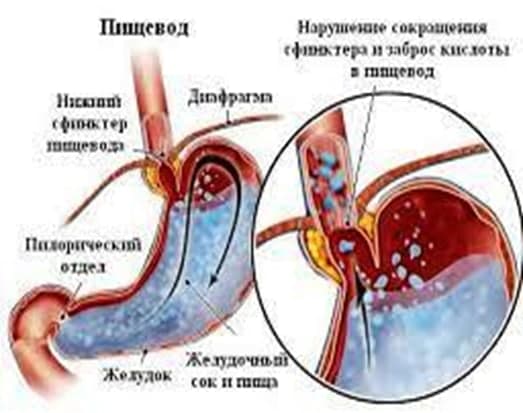
Механизм развития разрывов слизистой оболочки пищеводно-желудочного перехода — резкое нарастание внутрибрюшного и внутрижелудочного давления, нарушение функции кардиального и пилорического сфинктеров и возникающая в результате рвота.
В клинической картине на первое место выходит рвота кровью. Рвота сопровождается выделением содержимого желудка, но на 2-5 позывы рвоты появляется обильное выделение неизменной крови.
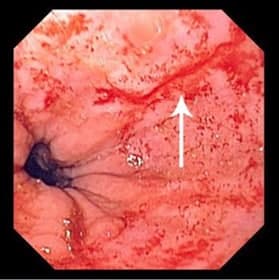
Если же разрыв пищевода распространяется глубже (на мышечный слой и адвентицию), то синдром Мэллори Вейса преобразуется в спонтанный разрыв пищевода, именуемый как Синдром Бурхаве.
Классическая клиническая картина при Синдроме Бурхаве включает в себя триаду Маклера — рвота желудочным содержимым; подкожная эмфизема в шейно-грудной области (возникает из-за скопления воздуха в подкожно-жировой клетчатке); сильная режущая боль в грудной клетке, усиливающаяся в момент приступа рвоты.
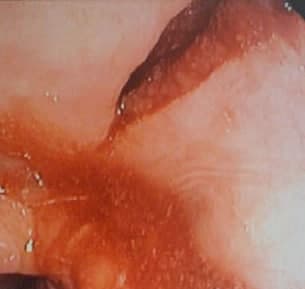
Процент летальности при Синдроме Бурхаве очень высок. Спонтанный разрыв пищевода лечится оперативно. Смысл операции сводится к ушиванию дефекта пищевода или резекции пищевода, также необходимо обеспечить энтеральное питание с «выключением» пищевода.

Эндоскопическое отделение
Врач-эндоскопист Жогал Е.П.
Врач-эндоскопист Терещенко Т.С.
Диета при синдроме Мэллори-Вейса
Общие правила
В общей структуре причин гастродуоденальных кровотечений неязвенного генеза синдром Мэллори-Вейсса занимает ведущее место. При этом, частота этой патологии достигает 7-10% среди всех желудочно-кишечных кровотечений. Представляет собой внезапный продольный надрыв (разрыв) слизистой оболочки/подслизистого слоя желудка и/или пищевода, осложненный разрывом кровеносных сосудов и сопровождающийся сильным желудочно-пищеводным кровотечением. Возникает, как правило, на фоне резкого повышения внутрибрюшного давления, возникающего в результате форсированной упорной рвоты или кардиоэзофагеального спазма.
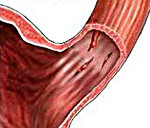
Морфологическим субстратом при синдроме Мэллори-Вейсса чаще всего являются трещины слизистой и подслизистого слоя пищеводно-кардиальной области, более глубокие повреждения (мышечного слоя) встречаются значительно реже. Длина разрывов варьирует от 3 до 10 см, ширина 3-9 мм. Глубина повреждения при I степени синдрома характеризуется разрывом только слизистой оболочки, при II степени — разрывом слизистого/подслизистого слоев, при III степени — разрывом всех слоев стенки желудка/пищевода.
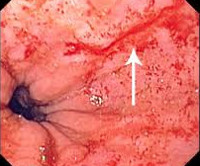
Предрасполагающими факторами являются хронические заболевания верхнего отдела пищеварительного тракта (хронический гастрит, эзофагит, грыжа пищеводного отверстия диафрагмы, язвы пищевода/кардиального отдела желудка), грубые диетические погрешности, переполнение желудка, портальная гипертензия, употребление алкогольных напитков, беременность, сильный кашель, тупые травмы живота (удар, ДТП, падении с высоты), резкое поднятие тяжестей. Наиболее информативным и актуальным методом диагностики синдрома Мэллори-Вейсс является эзофагогастроскопия.
Вид лечения индивидуализирован и определяется тяжестью кровотечения, глубиной повреждения стенки органа и состоянием гемостаза. В настоящее время лечение преимущественно консервативное (в 85-90% случаев), операционные методы лечения используются значительно реже.
Эндоскопический гемостаз является достаточно эффективным способом достижения стабильного эффекта у 70-75% пациентов. И лишь в случаях глубоких разрывов стенки органа и нестабильного гемостаза предпочтительно оперативное вмешательство путем ушивания трещин. Послеоперационная летальность при синдроме Мэллори-Вейсс остается высокой и варьирует на уровне 15-20%.
Консервативная терапия включает холод на живот, гемостатические/кровезамещающие средства, Викасол внутримышечно, питье 5% раствора питьевой соды, обволакивающие средства, а также гемостатическое воздействие через эндоскоп на источник кровотечения: эндоскопическая диатермокоагуляция, аппликационные методы гемостаза различными препаратами (Феракрил), эффективно коагулирующие животные белки, электрокоагуляция, введение склеразантов, эндоскопическое легирование кровоточащих сосудов. Хирургическое лечение показано больным, у которых при обследовании выявляется массивное кровотечение, а гемостатическая терапия положительного результата не дает (в том числе повторные попытки эндоскопического гемостаза).
Диета при синдроме Мэллори-Вейсс является важнейшей составляющей лечения больного. Выбор лечебного питания определяется методом проводимого лечения. Так, в случаях использования хирургических методов больному назначается хирургическая Диета №0 (0А, 0Б, 0В). Основное назначение — ограничение нагрузки на органы пищеварения.
Для этого в рацион питания включаются продукты, содержащие наиболее легкоусвояемые белки, незначительное количество жиров и углеводов. Предусмотрено ограничение соли и употребление большого количества свободной жидкости. Все блюда должны иметь жидкую/полужидкую/кремообразную консистенцию, а более плотная пища начинает вводиться по мере выздоровления больного.
Запрещается готовить первые блюда на крепких (концентрированных) мясных/рыбных бульонах, добавлять в пищу специи и приправы, вся пища отваривается/готовится на пару, нельзя жарить/тушить продукты, приемы пищи дробные с частотой 5 до 8 раз в день.
Диета оА — назначается пациенту в первые 2-3 дня после операции. Первые сутки — голод, со 2-х суток — разрешен сладкий теплый чай (250 мл) и настой шиповника, которые дают по чайной ложке периодически каждые 20 минут. С 3-4 суток назначают Стол № 0А.
Далее пациент переводится на лечебный Стол №1 или его разновидности в зависимости от состояния больного. При консервативном лечении синдрома Мэллори-Вейсса диета также является обязательным элементом лечения. В разные периоды заболевания (нестойкая/стойкая ремиссия) могут последовательно назначаться следующие лечебные столы:
Сроки назначения каждого из лечебных столов определяются индивидуально в зависимости от выраженности болевого синдрома и состояния больного. Такой последовательный переход на следующий лечебный стол с постепенным расширением рациона и способов приготовления блюд хорошо подготавливает желудок к переходу на общий стол.
На любом из этих столов в той или иной мере исключаются стимуляторы желудочной секреции и продукты, раздражающие слизистую, а дробное питание небольшими порциями существенно облегчает процесс переваривания/усвоения пищи. Ранее рекомендовали длительное пребывание на лечебной Диете №1 (до полугода). Но при хорошем самочувствии сроки пребывания на Диете №1 можно сократить до 2-3 месяцев.
Разрешенные продукты
Диета при синдроме Мэллори-Вейса включает:
Синдром Меллори-Вейса ( Желудочно-пищеводный разрывно-геморрагический синдром )
Синдром Меллори-Вейса — линейные разрывы слизистой кардиоэзофагеальной зоны, возникшие на фоне рвоты, позывов на рвоту, икоты. Проявляется наличием крови в рвотных массах, эпигастральными или загрудинными болями, артериальной гипотензией, тахикардией. Диагностируется с помощью эзофагогастроскопии, обзорной рентгенографии брюшной полости. Для лечения применяется гемостатическая, кровезаместительная терапия, противорвотные препараты, сердечные аналептики, ингибиторы протонной помпы, Н2-гистаминоблокаторы, антациды. При необходимости выполняется эндоскопический гемостаз, терапевтическая эмболизация, гастротомия для ушивания повреждений.
МКБ-10
Общие сведения
Впервые клиника разрывно-геморрагического синдрома была описана в 1929 году американскими патологами Дж.К. Меллори и С. Вейсом. В настоящее время заболевание является одной из ведущих причин неязвенных кровотечений из верхних отделов пищеварительного тракта. Распространенность патологии достигает 5-10%. Болезнь Меллори-Вейса выявляется преимущественно у 45-60-летних пациентов, злоупотребляющих спиртными напитками. У мужчин разрывы желудочной и пищеводной слизистой возникают в 7 раз чаще, чем у женщин. У 79-80% больных поражается эзофагогастральный переход, у 16-17% — стенка пищевода, у 3-5% — кардиальная оболочка. Длина разрывов обычно составляет 0,4-4,5 см. В 77-78% случаев повреждения являются единичными, в 22-23% — множественными.
Причины синдрома Меллори-Вейса
Продольные разрывы слизистой в области пищеводно-желудочного перехода возникают при локальном повышении давления у пациентов со сниженной резистентностью эпителиального слоя. Предпосылками к развитию разрывно-геморрагического гастроэзофагеального синдрома служат патологические процессы, при которых повреждаются эпителиоциты или наблюдается повышенное кровенаполнение сосудов верхних отдела ЖКТ: асептическое воспаление слизистой при частом употреблении спиртных напитков, воспалительные заболевания ЖКТ (эзофагиты, гастриты), длительный прием НПВС, кортикостероидов, скользящая грыжа пищеводного отверстия диафрагмы, расширение пищеводных вен при портальной гипертензии у больных с гепатитами, жировым гепатозом, фиброзом, циррозом печени. Непосредственными причинами болезни Меллори-Вейса являются:
В спорадических случаях повышение давления, приводящее к разрыву эпителиального слоя, вызывается другими факторами — подъемом тяжестей, интенсивными физическими нагрузками с резким напряжением мышц брюшного пресса, тупой травмой живота. Крайне редко заболевание осложняет течение судорожного синдрома при эпилепсии, опухолях головного мозга, энцефалопатиях, менингите, энцефалите, эклампсии.
Патогенез
Пусковым моментом разрыва пищеводно-желудочной слизистой обычно становится многократная рвота, резкое повышение абдоминального давления при переполненном желудке или кардиоэзофагеальном спазме, реже — прямые механические воздействия. Возникновение избыточного давления в кардиальном отделе желудка способствует перерастяжению стенки органа. При морфологической несостоятельности эпителия, вызванной воспалительными процессами, растянутая слизистая желудка, пищевода разрывается в наиболее истонченном или патологически измененном участке. Обычно разрыв распространяется не глубже эпителиального и подслизистого слоя. В тяжелых случаях повреждается мышечная, серозная желудочная либо адвентициальная пищеводная оболочки с выходом агрессивного содержимого в средостение или брюшную полость.
Классификация
Систематизация клинических форм синдрома Меллори-Вейса основана на протяженности и глубине дефектов оболочек поврежденных органов, от размеров которых напрямую зависит тяжесть патологии. Разрывы бывают малыми (до 1 см) — наиболее частый вариант повреждения, выявляемый у 88-90% пациентов, средними (1-3 см), большими (более 3 см). С учетом глубины деструкции стенки пораженного отдела ЖКТ специалисты в сфере гастроэнтерологии и общей хирургии различают 4 стадии гастроэзофагеального разрывного синдрома:
Симптомы синдрома Меллори-Вейса
Клинические проявления заболевания обычно развиваются на фоне многократной рвоты. Основным признаком синдрома является выделение ярко-красной крови с рвотными массами (гематемезис), которое может иметь различную интенсивность – от нескольких капель до профузного кровотечения. Возникает резкая боль в эпигастральной области или за грудиной. Вследствие кровопотери у больного формируется острый анемический синдром, для которого характерны головокружение, бледность кожных покровов, мелькание «мушек» перед глазами, падение артериального давления, значительное учащение сердцебиения. При массивном кровотечении возможна потеря сознания.
Осложнения
Острая кровопотеря при симптомокомплексе Меллори-Вейса может привести к развитию геморрагического шока с тяжелыми нарушениями микроциркуляции, изменениями реологических свойств крови, прогрессирующей гипоксией. При отсутствии лечения шок переходит в декомпенсированную стадию, сопровождающуюся полиорганной недостаточностью. Наиболее тяжелым осложнением синдрома является тотальный разрыв стенки брюшного отдела пищевода, распространяющийся выше уровня диафрагмы. При этом у пациента возникает приступ одышки, цианоз кожи, сильнейшие боли в грудной клетке. Такое осложнение, известное как синдром Бурхаве, в 20-40% случаев заканчивается летальным исходом. Попадание содержимого желудка в средостение, полость брюшины провоцирует развитие медиастинита, перитонита.
Диагностика
Постановка диагноза при синдроме Мэллори-Вейса может быть затруднена, что обусловлено стремительным нарастанием клинической картины и необходимостью оказания пациенту экстренной медицинской помощи. Диагностика заболевания предполагает комплексное инструментальное обследование пищеварительного тракта для выявления первопричины кровавой рвоты. Наиболее информативными являются:
В клиническом анализе крови определяются изменения, характерные для анемического синдрома — уменьшения содержания эритроцитов и гемоглобина, снижение показателя гематокрита. Для исключения хронического кишечного кровотечения проводится реакция Грегерсена, позволяющая обнаружить скрытую кровь в кале. При выраженном диспепсическом синдроме может выполняться бактериологический посев кала для выявления патогенных микроорганизмов.
Дифференциальная диагностика синдрома осуществляется с легочным кровотечением, отеком легких, сердечной астмой, кровотечением из язвы желудка, варикозным расширением пищеводных вен, острым гастроэнтеритом, кишечными инфекциями, распадом опухоли желудка или пищевода, синдромом Рандю-Ослера. Кроме осмотра хирурга и гастроэнтеролога пациенту могут потребоваться консультации гематолога, инфекциониста, пульмонолога, кардиолога, гематолога, гепатолога.
Лечение синдрома Меллори-Вейса
Пациент подлежит неотложной госпитализации в хирургический стационар. На начальном этапе больному обеспечивается покой, холод на область желудка, при позывах на рвоту применяются блокаторы дофаминовых и серотониновых рецепторов с противорвотным эффектом. Назначается консервативное лечение и малоинвазивные манипуляции, направленные на остановку кровотечения, восполнение объема циркулирующей крови. При резком падении АД терапию дополняют введением средств для поддержания гемодинамики. Пациентам с болезнью Меллори-Вейса показаны:
Баллонная зондовая тампонада используется ограниченно из-за возможного усугубления разрывов. Важным условием быстрого восстановления поврежденной стенки является угнетение желудочной секреции при помощи ингибиторов протонной помпы, блокаторов Н2-гистаминорецепторов. Прием секретолитиков дополняют назначением невсасывающихся антацидов, препаратов коллоидного висмута. Хирургические методы лечения геморрагического разрывного синдрома показаны при неостанавливающихся или рецидивирующих кровотечениях, глубоких дефектах, полном разрыве пищеводной или желудочной стенки. Рекомендованным вмешательством является гастротомия с прошиванием надрывов, кровоточащих сосудов, ушиванием дефектов, иногда — перевязкой левой желудочной артерии.
Прогноз и профилактика
Исход патологического состояния зависит от величины кровопотери и тяжести основного заболевания пациента. В 90% случаев кровотечение останавливается самопроизвольно или консервативными способами. Прогноз синдрома относительно неблагоприятный при потере больше 10% ОЦК и наличии сопутствующей патологии. Меры профилактики при заболевании Меллори-Вейса заключаются в отказе от злоупотребления алкоголем, своевременном устранении провоцирующих факторов, выявлении и лечении болезней желудочно-кишечного тракта, соблюдении техники проведения инвазивных медицинских манипуляций на пищеводе, желудке.
Пищеводно-желудочные кровотечения при синдроме Мэллори-Вейсса
Относительная редкость патологии, недостаточная её изученность, определяют разноречивость ученых и в вопросах выбора адекватной лечебной тактики, способов достижения гемостаза, в том числе и оперативного, что определяет научную и, особенно, практическую значимость проблемы. Распознавание причины острого желудочно-кишечного кровотечения при синдроме Мэллори-Вейсса представляет значительные трудности, так как абсолютных клинических признаков этого заболевания не существует. Несмотря на это у таких больных необходимо самым тщательным образом изучать анамнез и жалобы.
Под нашим наблюдением находились 37 больных с синдромом Мэллори-Вейсса, осложненным кровотечением, что составило 6,2% в структуре всех гастродуоденальных геморрагий. Среди госпитализированных пациентов преобладали лица мужского пола (29 человек), по сравнению с женщинами (8). Возраст больных варьировал от 29 до 61 года, однако подавляющее большинство составили лица в возрастном градиенте 30-50 лет (29 человек). Эти пациенты, в основном были молодые крепкие мужчины, регулярно употреблявшие «водку». Заболевание возникло на следующий день после тяжелого опьянения (у 18) и начиналось с повторной мучительной рвоты, что обуславливало внезапное повышение внутрижелудочного давления и разрывы слизистой.
Первые позывы рвоты сопровождались выделением желудочного содержимого или принятой жидкости. После 2-5 позывов рвоты появлялось обильное выделение неизменной крови и сгустков.
Так, при поступлении в клинику у 61% больных основной жалобой оказалась рвота кровью или массами цвета кофейной гущи: у 43% — многократная и у 18% — однократная. Дегтеобразный стул был констатирован у 49% больных. У 52,6% пациентов имелись жалобы на боль в эпигастральной области. При пальпации в 66,5% случаях живот оказался болезненным.
Такое начало кровотечения является характерным для синдрома Мэллори-Вейсса. Однако синдром Мэллори-Вейсса может сочетаться и с другими заболеваниями, сопровождающимися повторной рвотой и, следовательно, не является привилегией алкоголиков. Известно, что разрывы слизистой оболочки пищеводно-желудочного перехода развиваются на фоне каких-либо исходных поражений этой зоны, то есть в условиях уже измененной морфоструктуры стенки органа.
Так, обращало на себя внимание, указание в анамнезе и наличие интеркурентных заболеваний, особенно со стороны желудочно-кишечного тракта, печени и гипертонической болезни; в 18 случаях, пациенты отмечали хронический гастрит, рефлюкс-эзофагит, язвенную болезнь желудка, гастродуоденит, а в 7-ми — гипертоническую болезнь, заболевания печени и поджелудочной железы. Кроме того, 6 пациентов, начало заболевания связывали с обильным приемом пищи, подъемом тяжести. В остальных 6 случаях проследить какие-либо причинные факторы данной патологии не удалось.
Все больные (37) доставлялись в ургентную хирургию машиной скорой помощи с диагнозом острое гастродуоденальное кровотечение. Верификация генеза геморрагии на основании общеклинического исследования представляла большие затруднения. Так по нашим наблюдениям предположительный диагноз синдром Мэллори-Вейсса был установлен лишь в 9-ти случаях, главным аргументов в этом служили указания в анамнезе на злоупотребление алкоголя и многократную рвоту. В остальных же случаях (26) предполагалось кровотечение язвенного генеза, ввиду констатации у них язвенного анамнеза. Основным признаком в установлении диагноза гастродуоденального кровотечения служила рвота с кровью (у 31), в 6-ти случаях была мелена.
Ключевую роль в объективизации генеза, характера и интенсивности кровотечения играла ЭФГДС, которая была выполнена всем 37 больным. При этом, в 30-ти случаях выявлены линейные разрывы слизистой пищеводно-желудочного перехода, в 7-и — глубокие разрывы с поражением и мышечного слоя. В 33-х случаях была обнаружена одинокая трещина и в 4-х — два разрыва. Длина разрыва слизистой желудка варьировала от 0.9 до 5.8 см. Разрыв стенки желудка I — степени верифицирован в 27-ти случаях, II степени — в 10-и случаях и III степени — 0. Во время эндоскопического исследования продолжающееся кровотечение выявлено у 29-ти пациентов, в 8-ми случаях — отмечен гемостаз.
Оценка степени тяжести кровопотери осуществлялась традиционно, на основании оценки характера гемодинамики (PS и AD) с расчетом индекса Алговера, клинических признаков геморрагии, кратности и объема рвотных масс, показателей красной крови и гематокрита. При этом кровопотеря I степени установлена у 28, II степени — у 8-ми пациентов, III степени — у одного больного.
Выбор лечебной тактики осуществлялся индивидуально, соответственно возрасту и состоянию больного, характера патологии и эндоскопической картине. Лечебные мероприятия начинались по поступлению больного в клинику и состояли в местном и общем парентеральном введении гемостатиков, назначении холода на эпигастрии, переливании однагрупной плазмы и крови, созданий покоя. Далее предпринималась экстренная ЭФГДС, во время которой прибегали к эндоскопическому гемостазу. С этой целью осуществлялось орошение раневой поверхности в стенке пищевода и желудка гемостатиками, обкалывание зоны трещины адреналином, гемостатиками, электрокоагуляция. В результате комплекса лечебных мероприятий стабильный гемостаз был достигнут в 16-ти случаях, выражающийся в стабилизации клинических и гемодинамических показателей, улучшение параметров красной крови и, в остальных случаях (11), ввиду нестабильности гемостаза, у пациентов с глубокими разрывами стенки желудка и продолжающейся геморрагии была предпринята экстренная операция. Всем больным с тяжелой степенью кровопотери, в связи с неэффективностью консервативной терапии (зонд Блэкмора, гемостатики), произведена операция Бейо с гастротомией, прошиванием кровоточащих надрывов S-образными швами. Решение в пользу операции в этих случаях принималось с учетом, как факта геморрагии, так и с учетом наличия глубокого разрыва стенки органа, представляющего риск в отношении перфорации и длительности заживления.
Таким образом, в последние годы отмечена тенденция к увеличению частоты синдрома Мэллори-Вейсса, как одной из причин неязвеных гастродуоденальных кровотечений. Верификация данной патологии основывается на указаниях в анамнезе на злоупотребление алкоголем с многократной рвотой, причём чаще у мужчин в возрасте 30-50 лет. Лечебная тактика должна быть индивидуализирована, соответственно характеру разрыва стенки желудка и степени стабилизации гемостаза. Эндоскопический гемостаз достаточно эффективен в достижении стабильного эффекта у 70-75% больных. В случае нестабильного гемостаза и глубоких разрывов стенки желудка предпочтителен оперативный гемостаз путем ушивания трещин слизистой пищевода и желудка.
Литература
Асқазанның шырышты қабатынан қан кетуі
О.К.Дарменов, Н.И.Оразбеков, Р.Ж.Избасаров, Е.К.Дарменов, А.В.Браун
Соңғы кездері Меллори-Вейсс синдромының көбеюі байқалады. Ол асқазанның ойық жарасынан емес гастродуоденалдық қан кетудің бір себебі болып табылады. Бұл аурулардың анамнезінде алкогольді ішімдіктерді көп ішуі және қайталап көп құсуы байқалады, ол көбінесе 30-50 жастағы ер адамдарда кездеседі. Емдік шарасы әр ауруға жекеше және кешенді болып, оның нәтижесі асқазанның шырышты қабатының зақымдалуы дәрежесіне және гемостаздың тұрақтылығына байланысты болады. 70-75% жағдайда эндоскопиялық әдіспен кан тоқтатуға болады. Қан тоқтамаған жағдайда және асқазанның шырышты қабатының жарығы терең болса оперативті ем көрсетілген, оның мақсаты — сол жарықты тігіп тастау.
Oesophago-gastric haemorrhage in Mallory–Weiss syndrome
O.K.Darmenov, N.I.Orzabekov, R.Zh.Izbassarov, E.K.Darmenov, A.V.Braun
Thus, last years the tendency to increase in frequency of a syndrome of Mellori-Vejssa, as one of the reasons bleedings is noted. Verification of the given pathology is based on instructions in the analysis on abusing alcohol with much multiple vomiting, receptions more often at men at the age of 30-50 years. Medical tactics should be individualized, according to character of rupture of a wall of a stomach and hemostasis stabilization. The Endoskopiс hemostasis is effective enough in achievement of stable effect at 70-75 % of patients. In case of an as table hemostasis and deep ruptures of a wall of a stomach the operative hemostasis by mending of cracks mucous a stomach is preferable.
О.К.Дарменов, Н.И.Оразбеков, Р.Ж.Избасаров, Е.О.Дарменов, А.В.Браун
КазНМУ имени С.Д. Асфендиярова, ГКБ № 4