номер шприца для внутримышечной инъекции
Выбор шприцев и игл для внутримышечной инъекции
Литература.
При введении лекарственных препаратов внутримышечно эффект наступает быстрее, чем при подкожном. Мышцы обладают более широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарства.
Проводить в/м инъекции следует в определенных областях тела, где имеется значительный слой мышечной ткани, близко не проходят крупные сосуды и нервные стволы, строго соблюдая правила асептики и антисептики. Чаще в/м вводят растворы анальгетиков, витаминов, спазмолитиков, А/Б. Объём вводимого лекарственного раствора составляет от 1 до 10 мл.
Анатомические области для внутримышечной инъекции
— ягодичные мышцы /область верхненаружного квадранта/ (используются чаще всего);
— бедра /средняя треть передненаружной поверхности/;
— дельтовидные мышцы /верхняя треть наружной поверхности плеча/.
Положение пациента при проведении внутримышечной инъекции.
1. В область верхненаружного квадранта:
— лежа на животе (нога расслаблена, носок стопы повёрнут внутрь);
— лежа на боку (нога слегка согнута в тазобедренном и коленном суставах для расслабления ягодичных мышц).
2. В область дельтовидной мышцы:
— лежа на спине (рука согнута в области локтя, кисть сжата в кулак);
— лежа на боку, сидя (нога согнута в тазобедренном и коленном суставах).
Примечание: пациент должен быть абсолютно расслаблен, в этом случае инъекция менее болезненна и не бывает постинъекционных осложнений, если правила асептики и антисептики соблюдены.
НИКОГДА НЕ ДОПУСКАЙТЕ, ЧТОБЫ ВО ВРЕМЯ ИНЪЕКЦИИ ПАЦИЕНТ СТОЯЛ!
Выбор шприцев и игл для внутримышечной инъекции
1. Объем шприцев: 2 мл, 5 мл, 10 мл.
2. Длина игл: 40 мм, 60 мм, 80 мм.
Примечание: при выборе иглы учитывают возраст и физическое развитие (выраженность подкожно-жирового, мышечного слоя) пациента.
Для проведения внутримышечной инъекции:
— детям до 7 лет используют иглы длиной 40 мм;
— взрослым чаше используют иглы длиной 60 мм;
— пациентам с выраженным подкожно-жировым слоем используют иглы длиной 80 мм.
Профилактика возможных осложнений при проведении внутримышечной инъекции
— не проводить инъекции пациенту в положении стоя.
2. Медикаментозная эмболия (масляная):
— потянуть поршень на себя, убедиться, что Вы не попали в кровеносный сосуд.
3. Воздушная эмболия:
— вытеснить воздух из шприца перед инъекцией.
— потянуть поршень на себя, убедиться, что не попали в сосуд.
5. Повреждение нервных стволов:
— правильно выбирать область для инъекции.
6. Ошибочное введение лекарственного препарата:
— внимательно читать надпись на ампуле, флаконе, сверять с назначением врача, набирать лекарственный препарат в шприц непосредственно перед инъекцией.
— не использовать короткие иглы, точно выбирать и чередовать область инъекций, соблюдать правила асептики и антисептики.
— лекарственные препараты, предназначенные для внутримышечного введения, не вводить подкожно.
— строго соблюдать правила асептики и антисептики.
— строгое соблюдение правил асептики и антисептики, использование стерильного инструментария, материалов, растворов.
10. Аллергические реакции:
— выяснить аллергический анамнез пациента.
11. ВИЧ-инфекции, гепатит В, С, Д.
— использование одноразового инструментария;
— соблюдение ТБ при проведении инъекции и дезинфекции отработанных шприцев и игл;
— использование перчаток м/с при проведении инъекций.
Применение антибиотиков
Антибиотиками (А/Б) называют химиотерапевтические вещества, которые являются продуктами жизнедеятельности микроорганизмов и более высокоорганизованных растительных и животных организмов.
Некоторые А/Б получают синтетическим путём (морфоциклин) или полусинтетическим путём (ампициллин).
А/Б либо подавляют размножение (бактериостатический эффект) микроорганизмов, либо вызывают их гибель (бактерицидный эффект).
А/Б применяют по назначению врача. Дозу, кратность введения (сколько раз в день), продолжительность курса (сколько дней) А/Б врач отмечает в листе назначения.
А/Б ВВОДЯТ СТРОГО ПО ЧАСАМ, С СОБЛЮДЕНИЕМ НАЗНАЧЕННОЙ ДОЗЫ!
Противопоказанием для назначения А/Б является индивидуальная непереносимость данного препарата.
Форма выпуска антибиотиков
А/Б выпускаются в стеклянных флаконах герметически закрытых резиновыми пробками, обжатыми алюминиевыми колпачками, в виде порошка или пористой массы. Содержимое флакона разводят растворителями.
Некоторые А/Б, например гентамицина сульфат, выпускаются в виде порошка во флаконах и в виде раствора в ампулах.
На флаконе с А/Б указана доза в весовом выражении (0.1г.; 0.25г.; 0.5г.; 1.0 г.) или в единицах действия (Е.Д.) (250.000 Е.Д.; 500.000 Е.Д.; 1.000.000 Е.Д.).
1. Бензилленициллина натриевая соль выпускается во флаконах по:  |
2. Стрептомицина сульфат выпускается во флаконах по:  |
В данном случае количество содержащего (сухого) порошка во флаконе:
Для разведения А/Б используется:
1. Вода для инъекций в ампулах по 5 и 10 мл.
2. Раствор натрия хлорида 0.9 % (изотонический) во флаконах по 200 и 400 мл, в ампулах по 5, 10 и 20 мл.
3. Растворы новокаина 0.25 % и 0.5 % во флаконах по 200 и 400 мл, в ампулах по 1, 2, 5,10 и 20 мл.
Все растворы во флаконах герметически укупорены. Стерильны. Апирогенны.
Разведение А/Б стандартным методом
Стандартное (полное, 10 %) разведение в соотношении 1:1, когда на каждые 100.000 Е.Д. /0,1 г. / А/Б ( сухого вещества ) берётся 1 мл. растворителя.
На 100.000 Е.Д. (сухого вещества) бензилпенициллина натрия берётся 1 мл. растворителя.
| : 100.000 ЕД. = 2,5 мл. |
Результат, полученный при делении дозы (указанной на флаконе ) на стандартную дозу ( 100.000 Е.Д.), соответствует количеству растворителя (в миллилитрах), который следует добавить во флакон с А/Б.
Нестандартное (половинное, 20%) разведение в соотношении 2:1, Когда на каждые 100.000 Б.Д. (0,1 г) А/Б (сухого вещества) берётся 0,5мл. растворителя (в половину меньше, чем при стандартном разведении).

добавить 1 мл. растворителя
добавить 2,5 мл. растворителя
Если на 100.000 Е.Д. А/Б используется 1 мл. растворителя, то это разведение называется стандартным. Если же на 100.000 Е,Д. А/Б Используется больше или меньше 1 мл. растворителя, то это разведение называется нестандартным.
Методика растворения антибиотиков
1. Подготовить рабочее место.
2. Надеть маску, обработать руки на гигиеническом уровне, надеть перчатки.
3. Проверить пригодность антибиотика и растворителя (по наименованию, дозе, сроку годности, внешнему виду).
4. Набрать в шприц необходимое количество растворителя.
5. Ввести растворитель во флакон с антибиотиком, снять флакон вместе с иглой, положить шприц в стерильный лоток или в стерильную упаковку.
6. Осторожно встряхнуть флакон до полного растворения порошка (раствор во флаконе должен быть прозрачным, без примесей).
7. Надеть иглу с флаконом на подъигольный конус шприца, перевернуть флакон вверх дном, набрать нужную дозу антибиотика (сверить с назначением врача).
8. Снять иглу с флаконом с подъигольного конуса шприца.
9. Стерильным пинцетом надеть на подъигольный конус шприца иглу для в/м инъекции, выпустить воздух, придерживая иглу за канюлю.
10. Провести инъекцию.
Требования по безопасности труда при выполнении услуги
1. До и после проведения процедуры провести гигиеническую обработку рук.
2. Во время процедуры обязательно использование перчаток.
3. Обязательно использование непрокалываемого контейнера для использованных игл.
4. При угрозе разбрызгивания крови обязательно использование маски, специальных защитных очков
Медицинского назначения
Шприц одноразовый емкостью от 5 до 10 мл, две стерильные иглы длиной 38-40 мм., для разведения антибиотиков и выполнения инъекции три иглы, лоток стерильный, лоток нестерильный для и расходуемого материала, нестерильные ножницы или пинцет (для открытия флакона), пилочка (для открытия ампулы), манипуляционный столик, кушетка, емкости для дезинфекции, непромокаемый пакет/контейнер для утилизации отходов класса Б.
Лекарственные препараты
Антисептический раствор для обработки инъекционного поля, шейки ампулы, резиновой пробки флакона, антисептик для обработки рук, дезинфицирующее средство.
Прочий расходуемый материал
Стерильные салфетки или шарики (ватные или марлевые), перчатки нестерильные.
I. Подготовка к процедуре.
1.Идентифицировать пациента, представиться, объяснить ход и цель процедуры. Убедиться в наличии у пациента информированного согласия на предстоящую процедуру введения лекарственного препарата и его переносимость. В случае отсутствия такового уточнить дальнейшие действия у врача.
2.Взять упаковку и проверить пригодность лекарственного препарата (прочитать наименование, дозу, срок годности на упаковке, определить по внешнему виду). Сверить назначения врача.
3.Предложить пациенту или помочь ему занять удобное положение. Выбор положения зависит от состояния пациента; вводимого препарата.
4.Обработать руки гигиеническим способом, осушить.
5.Обработать руки антисептиком. Не сушить, дождаться полного высыхания антисептика.
6.Надеть нестерильные перчатки.
7.Подготовить шприц. Проверить срок годности, герметичность упаковки.
8.Набрать лекарственный препарат в шприц.
9.Положить собранный шприц и стерильные шарики в стерильный лоток.
10.Выбрать, осмотреть и пропальпировать область предполагаемой инъекции для выявления противопоказаний для избежания возможных осложнений.
II. Выполнение процедуры.
1. Обработать место инъекции не менее чем двумя салфетками или шариками, смоченными антисептическим раствором.
2. Туго натянуть кожу пациента в месте инъекции большим и указательным пальцами одной руки (у ребёнка и старого человека захватите мышцу), что увеличит массу мышцы и облегчит введение иглы.
3. Взять шприц другой рукой, придерживая канюлю иглы указательным пальцем.
4. Ввести иглу быстрым движением под углом 90°на 2/3 её длины.
5. Потянуть поршень на себя, чтобы убедиться, что игла не находится в сосуде.
6. Медленно ввести лекарственный препарат в мышцу.
7. Извлечь иглу, прижать к месту инъекции шарик с антисептическим раствором (либо сухой стерильный), не отрывая руки с шариком, слегка помассировать место введения лекарственного препарата.
II. Окончание процедуры.
1. Сбросьте иглу в иглонакопитель через иглоотсекатель, колпачок не надевать!
2. Подвергнуть дезинфекции весь расходуемый материал. Снять перчатки, поместить их в емкость для дезинфекции или непромокаемый пакет/контейнер для утилизации отходов класса Б.
3. Обработать руки гигиеническим способом, осушить.
4. Уточнить у пациента о его самочувствии.
5. Сделать соответствующую запись о результатах выполнения услуги в медицинскую документацию.
Литература.
При введении лекарственных препаратов внутримышечно эффект наступает быстрее, чем при подкожном. Мышцы обладают более широкой сетью кровеносных и лимфатических сосудов, что создает условия для быстрого и полного всасывания лекарства.
Проводить в/м инъекции следует в определенных областях тела, где имеется значительный слой мышечной ткани, близко не проходят крупные сосуды и нервные стволы, строго соблюдая правила асептики и антисептики. Чаще в/м вводят растворы анальгетиков, витаминов, спазмолитиков, А/Б. Объём вводимого лекарственного раствора составляет от 1 до 10 мл.
Анатомические области для внутримышечной инъекции
— ягодичные мышцы /область верхненаружного квадранта/ (используются чаще всего);
— бедра /средняя треть передненаружной поверхности/;
— дельтовидные мышцы /верхняя треть наружной поверхности плеча/.
Положение пациента при проведении внутримышечной инъекции.
1. В область верхненаружного квадранта:
— лежа на животе (нога расслаблена, носок стопы повёрнут внутрь);
— лежа на боку (нога слегка согнута в тазобедренном и коленном суставах для расслабления ягодичных мышц).
2. В область дельтовидной мышцы:
— лежа на спине (рука согнута в области локтя, кисть сжата в кулак);
— лежа на боку, сидя (нога согнута в тазобедренном и коленном суставах).
Примечание: пациент должен быть абсолютно расслаблен, в этом случае инъекция менее болезненна и не бывает постинъекционных осложнений, если правила асептики и антисептики соблюдены.
НИКОГДА НЕ ДОПУСКАЙТЕ, ЧТОБЫ ВО ВРЕМЯ ИНЪЕКЦИИ ПАЦИЕНТ СТОЯЛ!
Выбор шприцев и игл для внутримышечной инъекции
1. Объем шприцев: 2 мл, 5 мл, 10 мл.
2. Длина игл: 40 мм, 60 мм, 80 мм.
Примечание: при выборе иглы учитывают возраст и физическое развитие (выраженность подкожно-жирового, мышечного слоя) пациента.
Для проведения внутримышечной инъекции:
— детям до 7 лет используют иглы длиной 40 мм;
— взрослым чаше используют иглы длиной 60 мм;
— пациентам с выраженным подкожно-жировым слоем используют иглы длиной 80 мм.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Правильно выбираем иглу и шприц
Статья обновлена: 2021-04-05
Иглы должны применяться строго по назначению. Так, для внутримышечной инъекции используется игла длиной 40, 60 мм и сечением 0,8—1,0 мм, для внутривенной — длиной 40 мм и сечением 0,8 мм, для подкожной — длиной 20 мм и сечением 0,4— 0,6 мм. Кроме того, выбор калибра иглы зависит от консистенции лекарственного средства, которое нужно ввести. Для инъекций масляных растворов используют иглы большего диаметра, чем при введении водных растворов. Длина иглы должна быть больше толщины жировой прослойки пациента.
Вместе со шприцем одноразового применения часто упакована и игла для инъекции. Выбирая шприц для инъекции, следует убедиться, что игла, лежащая там, предназначена именно для этой инъекции
Определение цены деления шприца
Для сведения. Парентеральный путь введения лекарств включает в себя способы введения, минующие пищеварительный тракт.
Наиболее часто доза лекарственных средств для парентерального введения выражается в миллилитрах и долях миллилитра. Встречаются и другие условные обозначения дозы. Например, больным, страдающим сахарным диабетом, вводят инсулин, назначаемый в единицах действия (ЕД). Поэтому для введения инсулина выпускаются специальные шприцы, на цилиндре которых указаны не доли миллилитра, а единицы действия
Описание того, какие иглы бывают. И как подобрать иглу, подходящую именно вам
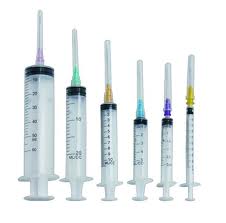
Также необходимо учитывать полноту человека. Если взять тучных людей, то им нужны иглы большей длины. В противном случае, может возникнуть неприятная проблема. Лекарство из-за слишком короткой иглы не удастся достаточно глубоко ввести, и оно попадает в подкожную жировую клетчатку, а не в мышцу. Через какое-то время препарат рассосется сам, но тогда падает эффективность лечения (и лекарство не поступит в кровь быстро), и на месте укола возникнет уплотнение, которое может привести к воспалению, и может появиться боль.
Для того чтобы правильно подобрать шприц и иглы, необходимо посоветоваться с врачом, когда он выписывает вам рецепт на какой-либо препарат. В большинстве случаев, врачи ничего подобного не делают. В аптеке, провизоры об этом покупателя не предупреждают, рекомендуя шприц, исходя из его объема. Один простой вопрос, о том, какой иглой вам лучше воспользоваться, избавить вас от многих неприятностей.
Несколько рекомендаций при подборе шприцов и игл
Достаточно один раз потратить время, чтобы определить длину и толщину иглы, подходящую именно вам, и это избавит вас от серьезных проблем, которые могут возникнуть из-за неправильно выбранного размера иглы.
Инъекционный порт: инъекции без боли и страха
Поделиться:
Диагноз «инсулинозависимый сахарный диабет» означает необходимость постоянных инъекций инсулина. Для этой цели долгое время использовались одноразовые инсулиновые шприцы. Позднее появились удобные шприц-ручки, которыми большинство пациентов пользуется в настоящее время.
Совсем недавно появился уникальный продукт, который полностью меняет представление об инсулинотерапии на шприц-ручках. Это – инъекционный порт для комфортного и безболезненного введения инсулина.
Что такое инъекционный порт?
Инъекционный порт представляет собой небольшую мембрану на клейкой основе с мягкой канюлей (катетером), которая вводится под кожу и используется в течение 72 часов для безболезненного введения инсулина. Это означает, что пациенту больше не придется делать прокол кожи при каждой инъекции. Порт рассчитан на 75 инъекций и требует замены раз в 3 дня. Таким образом, один прокол кожи раз в 3 дня – это все, что нужно для комфортного и безболезненного введения инсулина. Цифры получаются впечатляющими: если пациент делает в среднем 5 уколов инсулина в день, то с портом количество проколов кожи снижается со 150 до 10 в месяц.
Как использовать инъекционный порт?
Порт совместим как со шприцами, так и со шприц-ручками. Иглы должны быть длиной от 5 до 8 мм и диаметром не более 0,4 мм. Через инъекционный порт можно вводить инсулин как короткого/ультракороткого, так и продленного действия. Главное – следовать правилу: всегда вводите короткий/ультракороткий инсулин первым, подождите 1 час и затем вводите инсулин продленного действия. Такой порядок позволит обеспечить оптимальное распределение и усвоение инсулина.
Инъекционный порт представлен в двух модификациях:
Преимущества инъекционного порта
Инъекционный порт уменьшает боль, дискомфорт и страх перед постоянными уколами, а также предотвращает появление синяков и уплотнений. Его легко установить и удобно использовать. Порт незаметен и не мешает в повседневной жизни. С ним можно заниматься спортом, спать или принимать водные процедуры, не переживая за его сохранность.
Как установить инъекционный порт?
Инъекционный порт устанавливается пациентом самостоятельно без посторонней помощи. Достаточно приложить устройство к выбранному участку и нажать на боковые кнопки – встроенный сертер (устройство для введения) введет канюлю под кожу. Можно использовать различные места установки: область живота, внешнюю часть бедер и плеч, а также верхнюю часть ягодиц. Порт сразу готов к использованию: просто введите в него иглу от шприца или шприц-ручки, чтобы сделать инъекцию инсулина и нажмите на поршень.
Кому подходит инъекционный порт?
Инъекционный порт подходит и детям, и взрослым. Особенно он может помочь пациентам с впервые выявленным диабетом 1 типа, которых пугает перспектива постоянных инъекций. Это отличное решение для детей и их родителей, ведь каждый новый укол представляет собой физическое и эмоциональное испытание. Подросткам порт поможет научиться самостоятельно вводить инсулин без страха и боли, из-за которых многие осознанно пропускают уколы. Также если у Вас диабет 2 типа и Вы недавно стали использовать инсулин, порт сделает процесс перехода на инъекции простым и безболезненным.
Можно ли поставить укол ребенку безопасно и комфортно?
Необходимость в уколах детям может возникнуть уже в первые месяцы их жизни. Ставить укол ребенку самостоятельно в домашних условиях категорически запрещается. Инъекции должны делать только медицинские работники, обычно – в условиях поликлиники или стационара. Между тем, родители могут внести свой вклад для снижения стресса и дискомфорта у ребенка. К малышам необходимо найти подход, это не менее важно, чем соблюдение техники выполнения инъекции. Также стоит задуматься о том, как обезболить укол ребенку.
Виды инъекций
Существует три основных типа инъекций:
Определенный тип укола врач назначает, отталкиваясь от препарата, который нужно ввести и заболевания, из-за которого он показан.
Подготовка к уколу в больнице
Для проведения инъекций в больнице используются:
Перед постановкой укола медработник должен хорошо вымыть руки с мылом, продезинфицировать их. Родителям обязательно необходимо оставаться спокойными, иначе ребенок тоже будет чувствовать панику и перестанет доверять взрослым.
Перед открытием ампулы ее протирают стерильной марлей либо сухой ватой. Затем на ней делается надрез по линии слома. Для этого используется специальная пилочка. Нельзя отламывать либо отбивать конец ампулы, так как есть риск, что мелкие осколки попадут в лекарство.
Одноразовый шприц распаковывается со стороны поршня, затем соединяется с иглой, на которой обязательно должен находиться защитный колпачок. Если лекарство в сухой форме, доктор разводит его в соответствии с инструкцией. Для этого используется вода для инъекций либо другой препарат, назначенный специалистом. Колпачок с иглы снимается только перед тем, как предстоит набор лекарственного препарата.
Медработник обязательно должен удалить воздух из шприца. Для этого его располагают вертикально перед собой, чтобы иголка оказалась сверху. Немного стучат по шприцу пальцами, чтобы пузырьки воздуха поднялись к отверстию. Далее нажимается поршень, и воздух выходит наружу. Понять, что все сделано правильно, можно по появившейся капельке лекарства на кончике иголки. Она удаляется ваткой, смоченной в спирте. Затем на иглу снова надевается колпачок. Малыш не должен видеть проведение подготовки, иначе он может заранее испугаться.
Этапы выполнения инъекции
Правильно сделать укол может только специалист. Проведение инъекции в больнице происходит следующим образом:
Чтобы свести к минимуму болевой синдром, спросите у специалиста заранее, можно ли применять обезболивание при инъекциях у детей. Если врач не использует анестетики при уколах и его кабинет ими не оснащен, поинтересуйтесь, можете ли вы приобрести его самостоятельно. Например, Акриол Про можно купить в аптеках. Крем продается в тюбиках по 5, 30, 100 г.
Возможные осложнения при уколах в ягодицу ребенку
При постановке укола возможны осложнения, связанные с неправильной техникой выполнения манипуляции. Самой частой ошибкой при уколах в попу детям является введение лекарства под кожу, а не в мышцу. В результате возникает уплотнение, иногда с синяком. В лучшем случае оно не беспокоит, в худшем − вызывает боль. Избавляются от таких шишек йодной сеткой, гепариновыми компрессами.
Более серьезное осложнение − повреждение нерва. Чтобы его избежать, нужно выбрать правильную долю ягодицы для постановки укола. Седалищный нерв проходит через среднюю и нижнюю часть. Чтобы не совершить ошибку, врачи обходят эти зоны ягодицы.
Попадание в кровеносный сосуд − ещё одна проблема при инъекциях. Если в организм вводятся масляные растворы, которые не должны непосредственно оказаться в кровотоке, после их введения в мышцу специалист слегка оттягивает поршень. Если в нём нет крови, значит манипуляция проведена правильно.
Что делать, если ребенок боится уколов?
Любая инвазивная процедура − стресс для ребенка. Если малыш напуган, проводить ее еще сложнее, поэтому родителям не нужно заранее пугать малышей врачами, вызывая у них недоверие к людям в белых халатах. Психологи сходятся во мнении, что подготавливать детей к уколам нужно по-разному, в зависимости от их возраста. Выделяют три периода интеллектуального развития малыша.
Сенсорно-моторный (до 2 лет). В этот период кроха реагирует на прикосновение, звуки, сигналы и манипуляции. Не нужно думать, что в этом возрасте малыш не поймет, если ему проговорить то, что будет с ним происходить. Наоборот, спокойный голос мамы облегчает манипуляцию. Сделать укол нужно быстро, пока медсестра проводит манипуляцию маме или папе нужно будет держать малыша.
Префункциональный (2-7 лет). Дети в это время уже обладают интуитивным мышлением, но их ощущение всё ещё строится на восприятии. Они верят во всё, что видят и слышат, потому нужно доходчиво объяснить, что именно будет происходить, без обмана.
Конкретно-операционный (7-11 лет). Дети начинают реверсировать мысли и ощущения, используя логику, потому можно попытаться объяснить им пользу укола, рассказывая, что именно он поможет избавиться от болезни.
Чем обезболить место укола у ребенка и стоит ли это делать?
Боль как психофизиологическая функция организма формируется достаточно рано. Уже на тридцатой неделе развития плода пути проведения и восприятия болевых ощущений сформированы. С этого момента малыш способен чувствовать боль, интенсивность которой может быть даже выше, чем у взрослых.
Эти данные позволяют настаивать на том, чтобы детям любого возраста обеспечивали обезболивание при проведении инвазивных процедур, ведь каждый человек имеет право на адекватную помощь в контролировании боли, независимо от его возраста и способности сообщить о ней.
Даже если ребенок еще не умеет говорить, это не значит, что он не помнит испытанную им боль. Более того при повторном проведении процедуры наблюдается повышение «стрессовой» реакции еще до начала инвазивного вмешательства на стадии подготовки к процедуре. Пережитый негативный опыт может усиливать болевые ощущения.
Хотя боль и выполняет сигнальную функцию, сообщая организму о повреждении, пробуждая его резервные силы для активации реакции «бей или беги», нельзя преувеличивать ее положительную роль. Если рассматривать ее механизм с психологической точки зрения, то терпеть болевые ощущения бесполезно и вредно для общего самочувствия.
При инъекциях детям используется всего один метод обезболивания – аппликационная анестезия. Она предполагает поверхностное нанесение на кожу препарата, например, в форме крема. Для наступления обезболивающего эффекта его необходимо держать некоторое время (около 60 минут). Перед сеансом остатки препарата удаляются, и специалист делает укол.
В качестве анестетика для детей может использоваться крем Акриол Про. Он разрешен к применению с первого дня жизни.