гемобластоз что это такое симптомы
Гемобластозы
Патогенез (что происходит?) во время Гемобластозов:
Гемобластозы объединяет ряд общих черт, относящихся к категории первичных признаков. В первую очередь это свойственная «системность» поражения, характеризующаяся ранним метастазированием опухолевых клеток в органы кроветворения. Данное правило является закономерностью: для того чтобы возникла опухоль, составляющие ее клетки должны получить некоторые преимущества роста по сравнению со своими нормальными гомологами.
Для примера: при хроническом миелолейкозе место нормальных клеток костного мозга занимают лишь внешне нормальные, но с измененной хромосомой и потенциально злокачественные клетки, хотя они и сохраняют способность к дифференцировке, создавая иллюзию благополучия в кроветворении.
Распространение лейкозных клеток относится к первичным механизмам развития гемобластозов. Если раковые опухоли и саркомы из некроветворных клеток дают метастазы обычно не на ранних этапах развития опухоли, то при гемобластозах способность к метастазированию по системе кроветворения проявляется с самого начала, так как источником опухолевого роста служат ближайшие потомки стволовой клетки, в норме способные выходить в кровь и образовывать колонии повсюду в кроветворной ткани. Даже на самых ранних этапах болезни, когда при случайном исследовании крови обнаруживаются единичные бластные клетки, в любом участке костного мозга они уже обычно составляют десятки процентов.
К каким докторам следует обращаться если у Вас Гемобластозы:
Гемобластоз
Это опухолевые заболевания кроветворной и лимфатической ткани. Они делятся на системные патологии (лейкозы) и региональные (лимфомы). Гемобластозы находятся в числе пяти самых распространенных опухолей, они занимают 30 % среди новообразований первых 5 лет жизни среди детей.
Классификация
Структура гемобластозов включает в себя две группы:
По мере прогрессирования лейкоз и гематосаркома могут трансформироваться друг в друга.
Лейкозы бывают острыми и хроническими, которые делятся на миелопролиферативные и лимфопролиферативные. Группа гематосарком включает в себя лимфогранулематоз и нелимфогранулематозные/неходжкинские лимфомы.
Причины гемобластозов
Заболевания имеют полиэтиологический характер, считается, что их развитие связано с воздействием таких факторов:
Симптомы гемобластозов
Манифестация заболевания может быть острой, напоминающей ОРВИ, а также латентной или медленной. Наиболее типичными признаками гемобластозов являются такие синдромы:
Диагностика гемобластоза
Помимо клинической картины, характерной для заболевания, подозрения на наличие рака могут вызвать изменения в гемограмме, общем анализе крови. Пациенты с подозрением на гемобластоз проходят стернальную пункцию или трепанобиопсию, пункционную или открытую биопсию лимфатических узлов. Полученные образцы подлежат цитохимическому, цитогенетическому, гистологическому исследованиям. Также могут проводить УЗИ селезенки и печени, рентгенографию черепа, позвоночника, грудной клетки, ребер, костей таза.
Лечение гемобластоза
Терапия заболевания является поэтапной и длительной. Для различных видов гемобластоза разработаны стандартизированные программы лечения. В первую очередь проводят терапию, направленную на индукцию и консолидацию ремиссии. Для этого используют высокодозную моно- или полихимиотерапию цитостатиками.
Коррекция картины крови проводится с помощью заместительной гемотрансфузионной терапии. Для профилактики инфекционных осложнений при гемобластозе назначают антибактериальные и антимикотические препараты. Дополнительно может назначаться гормональная терапия, локальное облучение лимфоузлов, селезенки, спленэктомия. Также возможна трансплантация костного мозга, однако ее сложность состоит в том, чтобы найти HLA-совместимого донора.
Прогноз и профилактика
Полная ремиссия при лимфогранулематозе отмечается у 90 % больных. Ремиссия при остром лейкозе наблюдается у 60–70 % пациентов.
Профилактика касается сведения к минимуму контакта с потенциально опасными факторами, например химическими веществами, источниками ионизирующего излучения, вирусами.
Узнать о наличии рисков по развитию гемобластоза помогают генетические тесты. Их можно в любое время пройти в медико-генетическом центре «Геномед».
Злокачественные новообразования кроветворной и лимфатической системы
Злокачественные новообразования кроветворной и лимфатической системы или гемобластозы – группа заболеваний, которые поражают костный мозг, клетки крови и костный мозг. Функционирование системы кроветворения при этом нарушается, и организм перестает вырабатывать лейкоциты, тромбоциты и эритроциты в необходимом количестве. Вместо них образуются белые кровяные тельца. Если вовремя не обратиться за медицинской помощью, опухолевые клетки могут поразить почки, печень, легкие, селезенку и другие органы. В статье мы подробнее рассмотрим способы диагностики и лечения злокачественных новообразований кроветворной и лимфатической системы.
Классификация гемобластоз
В зависимости от локализации мутировавших клеток гемобластозы делятся на 2 большие группы:
В зависимости от скорости течения выделяют 3 формы лимфом:
Лимфомы развиваются из разного типа клеток, поэтому по-разному реагируют на лечение. При правильной терапии есть высокие шансы на полное выздоровление.
Причины появления злокачественных новообразований кроветворной и лимфатической системы
Гемобластозы возникают на фоне мутаций, при которых у пациента начинается активно растут и размножаются клетки иммунной системы – лимфоциты. Дополнительно на развитие заболевания оказывают влияние факторы риска:
Также заболевание возникает при сильном воздействии ионизирующего излучения. К факторам риска относится получение лучевой терапии при лечении других злокачественных опухолей.
Симптомы и признаки
Признаки злокачественных новообразований кроветворной и лимфатической системы зависят от его стадии. Всего выделяют 5 стадий:
Для лейкозов характерны следующие симптомы:
Одним из распространенных заболеваний лимфатической системы считается рак лимфоузлов. В течение длительного времени болезнь протекает бессимптомно или с незначительными проявлениями. В начале заболевания у пациента отмечаются следующие признаки:
Если болезнь развивается в острой форме, то у пациента может резко повыситься температура тела, и увеличиться потоотделение. С развитием патологии возникают более характерные симптомы рака лимфатических узлов:
Перечисленная симптоматика сигнализирует о поражении костей, оболочек головного мозга, селезенки. Важно обнаружить рак лимфоузлов на ранней стадии, чтобы прогноз выздоровления был более благоприятным.
Диагностика злокачественных новообразований кроветворной и лимфатической системы
Для лейкоза основа диагностики – проведение развернутого анализа крови и исследование клеток костного мозга, взятых с помощью пункционной иглы. Дополнительно могут потребоваться ультразвуковая диагностика брюшной полости, компьютерная томография.
При подозрении на гемобластозы врач проводит визуальный осмотр пациента с целью выявления характерных симптомов болезни. В ходе осмотра он выслушивает жалобы пациента и задает вопросы, касающиеся перенесенных ранее заболеваний. На основании всей полученной информации врач назначает успешную схему лечения.
Следующий этап диагностики злокачественных новообразований кроветворной и лимфатической системы – пальпация лимфоузлов для выявления болезненных ощущений и их увеличения. Для определения стадии заболевания используются следующие методы:
Окончательный диагноз врач выставляет после взятия биопсии тканей пораженного лимфоузла. Исследование проводят в том случае, если узел более 1 см, есть подозрение на злокачественную опухоль и пациент жалуется на болевые ощущения. Полученный фрагмент отправляют в лабораторию, где специалист под микроскопом выявляет мутированные клетки.
Лечение злокачественных новообразований кроветворной и лимфатической системы
Лечение заболевания зависит от гистологического типа новообразования, возраста пациента и его общего состояния, стадии заболевания. В целом для устранения симптомов заболевания применяется ряд методов:
Предлагаем подробнее рассмотреть, в каких случаях назначается каждый из перечисленных методов.
Химиотерапия
Универсальный метод лечения злокачественных новообразований кроветворной и лимфатической системы, который может использоваться как самостоятельно, так и в комплексе с другими способами. Суть химиотерапии заключается в применении противоопухолевых препаратов с целью уничтожения раковых клеток. Лекарства вводятся внутривенно или перорально. В некоторых случаях требуется локальное введение, например, в спинномозговой канал, если есть высокая вероятность поражения спинного и головного мозга.
Минусом данного метода считается то, что лекарственные средства губительно действуют и на здоровые ткани, приводя к развитию побочных эффектов. Однако при распространении метастазов химиотерапия – единственный верный способ лечения.
Таргетная терапия
Прогрессивная методика, которая подразумевает применение генно-модифицированных иммунных клеток. Инновационные таргетные препараты воздействуют на определенные молекулы, которые находятся непосредственно в раковой клетке. Они перекрывают доступ кислорода к опухолевым тканям, необходимого для жизни и размножения клеток.
В отличие от химиотерапии, таргетные препараты меньше влияют на здоровые клетки организма. Их нередко назначают пожилым людям и пациентам в тяжелом состоянии, когда противопоказаны другие методы лечения. Также таргетная терапия может применяться для профилактики появления рецидива рака, а также для контроля роста метастазов рака.
Оперативное вмешательство
Хирургическое лечение гемобластоз проводится для устранения жизнеугрожающих состояний. В ходе операции врач выполняет резекцию узлов регионального типа, что позволяет свести к минимуму вероятность рецидива заболевания. Для удаления паховых, шейных, подчелюстных и подмышечных лимфатических узлов требуется местная анестезия. Для более глубоких лимфоузлов необходим общий наркоз. Иссеченный материал может применяться для проведения гистологического исследования и постановки правильного диагноза.
Лучевая терапия
В большинстве случаев лучевую терапию назначают совместно с хирургическим лечением. Она способствует полному уничтожению раковых клеток, которые могут остаться после оперативного вмешательства. Также данная методика уменьшает симптомы заболевания, например, купирует болевой синдром, снижает объем опухолевой массы при сильном давлении на внутренние органы и т.д. В таком случае лучевая терапия проводится в качестве подготовки к операции.
Пересадка костного мозга
Новейшая методика, которая дает благоприятный прогноз, особенно на ранней стадии болезни. В ходе операции хирург вводит в организм пациента здоровые клетки, чтобы заменить поврежденные. Для трансплантации костного мозга выбирается донор с совместимым генотипом. При отсутствии родственного донора осуществляется поиск в международных и национальных регистрах.
Заключение
Согласно статистике, лечение злокачественных заболеваний крови в 70-83% случаев проходит успешно, отмечается 5-летняя выживаемость. Число рецидивов колеблется в пределах 30-35%. Повторное проявление заболевания чаще встречается у мужчин. Это связано с наличием вредных привычек и более тяжелыми условиями труда. В целом успех лечения и прогноз зависит от того, на какой стадии было диагностировано заболевание и начато лечение. Также играет роль возраст пациента.
Гемобластозы
Общие сведения
Гемобластозы – злокачественные опухолевые заболевания, характеризующиеся первичным поражением кроветворной и лимфатической тканей. За последние десятилетия частота гемобластозов неуклонно растет: ежегодно в России, западноевропейских странах и США регистрируется 7-11 случаев опухолей кроветворной ткани на 100 тыс. населения. В структуре онкологической заболеваемости, среди злокачественных опухолей прочих локализаций, гемобластозы занимают 5-6 место. Замечено, что мужчины болеют гемобластозами чаще женщин, а сельские жители реже, чем городское население. У детей первых 5 лет жизни с абсолютной частотой преобладает острый лимфобластный лейкоз, у лиц в возрасте 20-45 лет – хронический миелолейкоз. Поиск адекватных путей профилактики, раннего выявления и эффективного лечения гемобластозов является острейшей проблемой онкогематологии.
Классификация гемобластозов
В структуре гемобластозов выделяют миелопролиферативные и лимфопролиферативные заболевания. Первые представлены лейкозами (лейкемией) – злокачественными опухолями кроветворной ткани с первичным поражением костного мозга; вторые – гематосаркомами, или лимфомами – внекостномозговыми объемными образованиями с первичным локальным ростом, преимущественно в лимфоузлах.
При этом по мере прогрессирования, лейкозы и гематосаркомы могут трансформироваться друг в друга. Так, при лейкозах может возникать метастазирование опухолевых клеток в плевру, брюшину, яички, лимфоузлы, мозговые оболочки. В то же время, на определенном этапе развития гематосаркомы в патологические процессы может вовлекаться костный мозг, т. е. происходить лейкемизация с развитием изменений крови, характерных для лейкоза. В некоторых случаях гемобластоз изначально развивается, как лимфома-лейкоз – заболевание, сочетающее признаки костномозгового и внекостномозгового поражения.
Хронические лейкозы подразделяются на миелопролиферативные и лимфопролиферативные. К ним относятся следующие виды гемобластозов: хронический миелолейкоз, хронический лимфолейкоз, хр. эритромиелоз, полицитемия, миеломная болезнь и пр. Другая группа гематобластозов – гематосаркомы представлены лимфогранулематозом (лимфомой Ходжкина) и нелимфогранулематозными/неходжкинскими лимфомами.
Причины гемобластозов
Гемобластозы принадлежат к заболеваниям полиэтиологического характера с окончательно невыясненными причинами. Тем не менее, доподлинно установлены некоторые канцерогенные факторы, увеличивающие риск возникновения гематобластозов. В первую очередь, это радиационное воздействие на организм различного происхождения: ультрафиолетовое и ионизирующее излучение, лучевая и радиоизотопная диагностика, лучевая терапия по поводу других онкологических заболеваний.
Мутагенным действием на клетки обладают химические вещества (бензол), многие лекарственные препараты (хлорамфеникол, фенилбутазон и др.), в том числе, цитостатики (метотрексат, циклофосфан, хлорамбуцил и др.). Этим объясняется тот факт, что у онкобольных, получающих химиолучевую терапию по поводу первичной злокачественной опухоли, нередко развиваются вторичные гемобластозы.
Повышенную вероятность лейкозной трансформации миелоидных или лимфоидных клеток предопределяют некоторые хромосомные дефекты, в частности, синдром Дауна, синдром Луи-Бар, анемия Фанкони, синдром Клайнфельтера и др. В происхождении гемобластозов доказана этиологическая роль вирусных факторов (вируса Эпштейна-Барра, ретровирусов) и обменных нарушений (расстройства метаболизма триптофана и тирозина).
Симптомы гемобластозов
Гемобластозы сопровождаются многочисленными местными и системными проявлениями. Манифестация гемобластозов может быть острой, напоминающей клинику ОРВИ, или медленной, латентной. Наиболее типичными для различных форм гемобластозов являются интоксикационный, пролиферативный (гиперпластический), геморрагический, анемический синдромы и синдром инфекционных осложнений.
В большинстве случаев первыми признаками гемобластозов служат неспецифические симптомы общей интоксикации – длительное немотивированное повышение температуры, утомляемость, потливость, астенизация. Гиперпластический синдром при гемобластозах характеризуется генерализованной лимфаденопатией (увеличением шейных, подмышечных, паховых лимфоузлов), гепато- и спленомегалией. Типичны оссалгии, вызванные увеличением объема костного мозга. Вследствие сдавления верхней полой вены увеличенными внутригрудными лимфоузлами появляются отеки лица, шеи, верхних конечностей, одышка (т. н. синдром верхней полой вены).
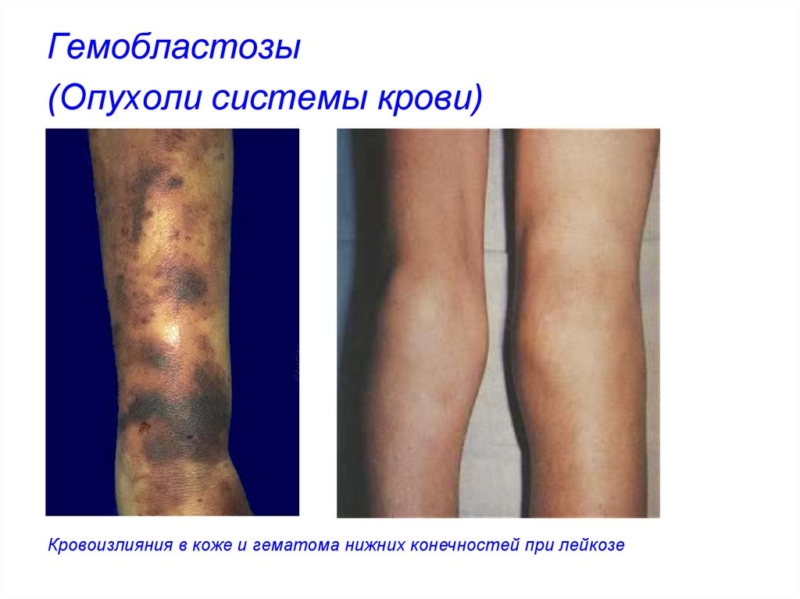
Геморрагические проявления гемобластозов включают повышенную склонность к образованию подкожных и подслизистых кровоизлияний, возникновению десневых, носовых, желудочно-кишечных кровотечений, ДВС-синдрома. Вследствие вторичного иммунодефицита у больных с гемобластозами снижается сопротивляемость к инфекциям, поэтому у них легко возникают пневмонии, септицемия, внутрибольничные инфекции, которые могут иметь молниеносное течение и заканчиваться летально.
В течении гемобластозов выделяют стадии обострения и ремиссии (полной и неполной). О полной ремиссии говорят в случае отсутствия клинических признаков гемобластоза в течение месяца, нормализации картины крови, определения в миелограмме менее 5% бластных клеток.
Диагностика гемобластозов
Основанием для подозрения на гемобластоз (кроме клинической картины заболевания), служат изменения гемограммы (количества эритроцитов и тромбоцитов, количества и морфологии лейкоцитов, лимфоцитов). Эти отклонения от нормы могут быть различны, в зависимости от формы и вида гемобластоза. Все пациенты с отклонениями в общем анализе крови для уточнения диагноза должны направляться к гематологу.
На следующем диагностическом этапе для оценки кроветворения и определения характера гемобластоза проводится стернальная пункция или трепанобиопсия, пункционная или открытая биопсия лимфатических узлов. Полученный материал подвергается цитохимическому, цитогенетическому, гистологическому исследованиям. По показаниям выполняется УЗИ печени и селезенки, рентгенография ОГК и МСКТ грудной клетки, рентгенография черепа, ребер, позвоночника, костей таза. Проведение дифференциальной диагностики требуется, главным образом, между различными формами гемобластозов.
Лечение гемобластозов
Лечение гемобластозов осуществляется длительно и поэтапно: сначала в специализированном отделении стационара, затем – в гематологическом кабинете поликлиники. Для различных видов гемобластозов разработаны стандартизованные программы лечения. К общим принципам относится помещение больного в асептические условия (изолированные палаты с повышенным уровнем защиты от проникновения инфекции), проведение терапии, направленной на индукцию и консолидацию ремиссии.
Обычно в качестве первой линии терапии гемобластозов избирается высокодозная моно- или полихимиотерапия цитостатическими препаратами. При достижении положительной динамики по результатам миелограммы, дозировка химиопрепаратов снижается до поддерживающей. С целью коррекции картины крови осуществляется заместительная гемотрансфузионная терапия (переливание эритро-, тромбомассы). Профилактика инфекционных осложнений предполагает назначение антибактериальных и антимикотических препаратов. В дополнение к цитостатической терапии может быть показано проведение гормональной терапии, локального облучения лимфоузлов, селезенки, выполнение спленэктомии.
Лекарственная терапия гемобластозов может осложняться цитостатической болезнью, включающей агранулоцитоз, септицемию, некротическую энтеропатию; сывороточным гепатитом, дистрофическими изменениями печени, апластической анемией и др. Эффективным и перспективным методом лечения гемобластозов является трансплантация костного мозга, однако основная сложность данной процедуры заключается в подборе HLA-совместимого донора.
Прогноз и профилактика
Прогноз зависит от формы гемобластоза, своевременности, правильности и полноты проведенных лечебных курсов. Так, при лимфогранулематозе полную ремиссию удается достичь у более 90% больных, при остром лейкозе – у 60-70%, что позволяет продлить жизнь пациентов на годы. Многим больным гемобластозами удается преодолеть 5-летний порог выживаемости и даже добиться полного выздоровления. Между тем, анализ эпидемиологических данных за последние десятилетия позволяет прогнозировать увеличение числа случаев гемобластозов в ближайшее время.
Гемобластоз
Это опухолевые заболевания кроветворной и лимфатической ткани. Они делятся на системные патологии (лейкозы) и региональные (лимфомы). Гемобластозы находятся в числе пяти самых распространенных опухолей, они занимают 30 % среди новообразований первых 5 лет жизни среди детей.
Классификация
Структура гемобластозов включает в себя две группы:
По мере прогрессирования лейкоз и гематосаркома могут трансформироваться друг в друга.
Лейкозы бывают острыми и хроническими, которые делятся на миелопролиферативные и лимфопролиферативные. Группа гематосарком включает в себя лимфогранулематоз и нелимфогранулематозные/неходжкинские лимфомы.
Причины гемобластозов
Заболевания имеют полиэтиологический характер, считается, что их развитие связано с воздействием таких факторов:
Симптомы гемобластозов
Манифестация заболевания может быть острой, напоминающей ОРВИ, а также латентной или медленной. Наиболее типичными признаками гемобластозов являются такие синдромы:
Диагностика гемобластоза
Помимо клинической картины, характерной для заболевания, подозрения на наличие рака могут вызвать изменения в гемограмме, общем анализе крови. Пациенты с подозрением на гемобластоз проходят стернальную пункцию или трепанобиопсию, пункционную или открытую биопсию лимфатических узлов. Полученные образцы подлежат цитохимическому, цитогенетическому, гистологическому исследованиям. Также могут проводить УЗИ селезенки и печени, рентгенографию черепа, позвоночника, грудной клетки, ребер, костей таза.
Лечение гемобластоза
Терапия заболевания является поэтапной и длительной. Для различных видов гемобластоза разработаны стандартизированные программы лечения. В первую очередь проводят терапию, направленную на индукцию и консолидацию ремиссии. Для этого используют высокодозную моно- или полихимиотерапию цитостатиками.
Коррекция картины крови проводится с помощью заместительной гемотрансфузионной терапии. Для профилактики инфекционных осложнений при гемобластозе назначают антибактериальные и антимикотические препараты. Дополнительно может назначаться гормональная терапия, локальное облучение лимфоузлов, селезенки, спленэктомия. Также возможна трансплантация костного мозга, однако ее сложность состоит в том, чтобы найти HLA-совместимого донора.
Прогноз и профилактика
Полная ремиссия при лимфогранулематозе отмечается у 90 % больных. Ремиссия при остром лейкозе наблюдается у 60–70 % пациентов.
Профилактика касается сведения к минимуму контакта с потенциально опасными факторами, например химическими веществами, источниками ионизирующего излучения, вирусами.
Узнать о наличии рисков по развитию гемобластоза помогают генетические тесты. Их можно в любое время пройти в медико-генетическом центре «Геномед».