гематурия это что у ребенка
Гематурия это что у ребенка
Гематурия — частый симптом заболеваний мочевых путей, но нередко обнаруживается и у здоровых детей. Временная микрогематурия часто наблюдается при физической активности. Чтобы выяснить причину гематурии, следует знать, является ли она постоянной или эпизодической, сопровождается болью или нет, различить микро- и макрогематурию. Важно также наличие гематурии или болезней почек в семье. О многом может сказать и цвет мочи.
Коричневая моча нередко бывает при гломерулонефрите, а красная или с явной примесью крови — при локализации источника кровотечения дистальнее клубочков. При гломерулонефрите, как правило, есть и другие изменения в моче (в частности, протеинурия и клеточные цилиндры), а также артериальная гипертония, отеки и снижение СКФ. Ниже приведены причины гематурии.
Важнейшие причины гематурии:
— Врожденные аномалии
— Гиперкальциурия
— Гломерулонефрит
— Инфекции
— Кистозные болезни почек
— Мочекаменная болезнь
— Опухоли почек
— Серповидноклеточная анемия, другие гемоглобинопатии
— Травмы почек
— Туберкулез почек
* Источник гематурии может локализоваться в любом отделе мочевых путей — от почечной паренхимы до мочевого пузыря.
Микрогематурию определяют как положительную реакцию на кровь по тест-полоскам при 6 и более эритроцитах в поле зрения в осадке мочи. По данным эпидемиологических исследований, примерно у 1% детей школьного возраста обнаруживается гематурия хотя бы в одном анализе из трех повторов; из них примерно у половины имеется гематурия в двух анализах, но лишь у трети — во всех трех. Микрогематурия вдвое чаще встречается у девочек. При повторном анализе через год она выявляется менее чем в 30% случаев.
Лишь у очень малой части детей с микрогематурией есть серьезные заболевания почек или другие урологические заболевания. Таким образом, у детей школьного возраста микрогематурия встречается нередко и, как правило, доброкачественна.
Гиперкальциурия — это экскреция более 4 мг/кг/сут кальция с мочой. Она часто сопровождает у детей микрогематурию, особенно при мочекаменной болезни в семейном анамнезе или эпизодах макрогематурии. Для выявления гиперкальциурии можно использовать отношение Са 2+ /креатинин, которое не должно превышать 0,2 (кроме новорожденных).
Польза лучевой диагностики у детей с микрогематурией спорна. Экскреторная урография и УЗИ часто бывают малоинформативными. Эти исследования проводят с учетом индивидуальных показаний, если микрогематурия длится месяцами. Микционная цистоуретрография и цистоскопия также редко оказываются эффективными, и их не следует рассматривать как рутинные методы диагностики у детей и с микро-, и с макрогематурией.
Макрогематурия встречается гораздо реже, и при ней обычно необходимо более полное обследование. Следует подумать о травме, особенно если в моче есть сгустки крови. Если травма вероятна, нужно безотлагательно сделать КТ. Если в боковых отделах живота пальпируется объемное образование, следует заподозрить опухоль почки. Коричневая моча, особенно с клеточными цилиндрами и белком, указывает на гломерулонефрит. При болезненном мочеиспускании и (или) лихорадке можно заподозрить бактериальный либо вирусный геморрагический цистит.
Периодическая макрогематурия, которая временами может быть резко выраженной, наблюдается при серповидноклеточной анемии и других гемоглобинопатиях. При мочекаменной болезни бывают боль в животе и тошнота. Макрогематурию часто вызывает гиперкальциурия, даже в отсутствие видимого камня. Кисты почек, особенно при аутосомно-доминантном поликистозе почек, иногда разрываются, вызывая макрогематурию. Крайне редко она встречается при коагулопатиях и при этом почти всегда сопровождается другими кровотечениями. В редких случаях макрогематурия наблюдается при обструкции мочевых путей, опухолях и пороках развития сосудов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гематурия как проявление изолированного мочевого синдрома у детей
Под гематурией понимают наличие эритроцитов в моче. Всегда ли это указывает на патологию? Может ли наблюдаться эритроцитурия в норме? Если да, то в каком количестве и как часто? На эти вопросы нет однозначного ответа.
Под гематурией понимают наличие эритроцитов в моче. Всегда ли это указывает на патологию? Может ли наблюдаться эритроцитурия в норме? Если да, то в каком количестве и как часто? На эти вопросы нет однозначного ответа. Многие считают вариантом нормы наличие единичных эритроцитов в утренней порции мочи, собранной после соответствующего туалета [2, 15, 19]. Вместе с тем дети, у которых даже изредка появляются единичные эритроциты в общем анализе мочи, требуют наблюдения и определенного алгоритма обследования в течение нередко нескольких месяцев.
Рассматривая гематурию как проявление изолированного мочевого синдрома (ИМС), надо учитывать как степень ее выраженности, так и возможность сочетания ее с другими изменениями в анализе мочи и, прежде всего, с протеинурией.
По степени выраженности различают макро- и микрогематурию. При макрогематурии моча приобретает красновато-бурую окраску (цвета «мясных помоев»). При микрогематурии цвет мочи не изменен, однако при исследовании под микроскопом степень гематурии бывает различной. Целесообразно выделять выраженную гематурию (более 50 эритроцитов в поле зрения), умеренную (30–50 в п/зр.) и незначительную (до 10–15 в п/зр.).
Следует различать гематурию и по продолжительности. Она может быть кратковременной (например, при прохождении камня), иметь интермиттирующее течение, как это бывает при болезни Берже — одном из вариантов IgA-нефропатии, а также характеризоваться стойким, упорным течением, сохраняя различную степень выраженности на протяжении многих месяцев и даже лет (различные варианты гломерулонефрита, наследственный нефрит, некоторые виды дисплазии почки). Она может быть бессимптомной (при ряде врожденных и наследственных заболеваний почек) либо сопровождаться дизурией или болевым синдромом (при почечной колике).
По месту возникновения гематурия бывает почечная и внепочечная. Наличие в осадке мочи так называемых «измененных» эритроцитов не всегда свидетельствует об их почечном происхождении, ибо их морфология зависит часто от осмоляльности мочи и длительности пребывания в ней до момента микроскопии осадка [26]. В то же время «неизмененные» эритроциты в моче могут быть почечного происхождения (например, при макрогематурии в связи с разрывом базальной мембраны при некоторых формах гломерулонефрита или при геморрагической лихорадке с поражением почек и возникновением тромбогеморрагического синдрома; а также при туберкулезе почки, при опухоли Вильмса). В свою очередь почечная гематурия делится на клубочковую и канальцевую. Для гломерулярной гематурии типично появление в осадке мочи эритроцитарных цилиндров, но это наблюдается лишь в 30% клубочковых гематурий [25]. Более надежно почечную природу гематурии можно установить с помощью фазово-контрастной микроскопии мочевого осадка [13].
Клубочковая гематурия (табл. 1), как проявление ИМС, встречается преимущественно при невоспалительных повреждениях гломерулярных капилляров; точнее, при отсутствии сколько-нибудь выраженной пролиферативной реакции со стороны мезангия. Исключением является лишь IgA-нефропатия, которая долгое время может протекать без каких-либо экстраренальных проявлений. Заболевания, при которых гематурия сопровождается экстраренальными симптомами, морфологически имеют выраженный пролиферативный характер воспалительной реакции либо преимущественно со стороны мезангия, либо со стороны эндотелиальной выстилки капилляров клубочка.
Канальцевая гематурия наблюдается при разнообразных заболеваниях как врожденного, так и приобретенного происхождения (табл. 2).
Механизм возникновения почечной гематурии. До сегодняшнего дня нет единого представления о патогенезе почечной гематурии. Само собой разумеется, что эритроциты могут попасть в мочевое пространство почки лишь из капиллярного русла, и гематурию при почечной патологии традиционно связывают с повреждением клубочковых капилляров. При микрогематурии эритроциты проходят через анатомические поры в базальной мембране из-за ее повышенной проницаемости [7, 23]. Макрогематурия обусловлена скорее за счет некроза гломерулярных петель [9, 14, 20, 22, 23]. Причиной гематурии может быть истончение базальной мембраны с нарушением структуры коллагена IV типа и уменьшение в составе ее плотного слоя содержания ламинина, что характерно для наследственного нефрита [5, 7].
Считается более вероятным, что главным местом проникновения эритроцитов через капиллярную стенку является клубочек. Этому способствует имеющееся в клубочке повышенное внутрикапиллярное гидростатическое давление, под влиянием которого эритроциты, меняя свою конфигурацию, проходят через существующие поры [18, 22]. Проницаемость для эритроцитов усиливается при нарушении целостности базальной мембраны, что происходит при иммуновоспалительном поражении стенки капилляра. Некоторые авторы в возникновении гематурии не исключают нарушения морфофункциональных свойств эритроцитов, в частности, снижения их заряда [6]. Вместе с тем отсутствует корреляция между выраженностью изменений в клубочках и степенью гематурии [11]. Этот факт, а также часто отсутствие выраженной гематурии при нефротическом синдроме, когда бывает резко нарушена структура базальной мембраны, дали основание ряду авторов высказать иную точку зрения на механизм гематурии, а именно — основным местом выхода эритроцитов являются перитубулярные капилляры [10, 11]. Эти капилляры в отличие от гломерулярных не имеют эпителиального слоя и очень тесно соприкасаются с канальцевым эпителием; при этом обнаруживаются часто значительные изменения дистрофического характера как в эндотелиальных клетках капилляров, так и в эпителии канальцев [11].
Несмотря на существующую неясность природы почечной гематурии при нефропатиях, тем не менее, важно знать место ее возникновения — клубочек или каналец. Дисморфизм эритроцитов, обнаруживаемый при фазово-контрастной микроскопии, дает возможность отличить почечную гематурию от внепочечной [4, 8, 9, 25, 26], но не позволяет дифференцировать гломерулярную эритроцитурию от перитубулярной [11, 16, 21, 27]. На канальцевую или перитубулярную гематурию может указывать появление в моче плазменных низкомолекулярных белков, обычно полностью реабсорбируемых в проксимальном канальце. К таким белкам относится бета2-микроглобулин (бета2-МГ). Если при гематурии обнаруживается в моче бета2-МГ в количестве, превышающем 100 mг при отсутствии или меньшем количестве в ней альбумина, то такую гематурию следует расценивать как канальцевую [24]. Другими маркерами канальцевой гематурии могут быть ретинолсвязывающий белок [12] и альфа1-микроглобулин [17, 28]. Определение последних предпочтительней, т. к. бета2-МГ легко разрушается в очень кислой моче.
Диагностика гематурии у детей. Диагностика бессимптомной гематурии представляет для врача наибольшие трудности. Однако отсутствие той или иной симптоматики на данный момент не исключает наличие ее в анамнезе, как, например, имевшие место в прошлом болевой синдром, или дизурия, или подъемы температуры без катаральных явлений. Диагностический процесс, как всегда, должен начинаться со сбора подробного анамнеза. В табл. 3 представлены основные моменты, на которые должно быть обращено внимание врача при сборе анамнеза. Выявление тех или иных особенностей данных анамнеза позволит наиболее рационально провести обследование больного, а анализ обстоятельств, при которых была выявлена гематурия, поможет его упростить.
Чрезвычайно важно определить возраст, когда имел место дебют гематурии, ибо установление факта появления гематурии в раннем детском возрасте позволяет рассматривать ее как проявление чаще всего какой-либо врожденной или наследственной патологии. Утвердиться в этом позволит тщательно изученные семейный и акушерский анамнезы. Важно установить, является ли гематурия постоянной или возникает эпизодически на фоне какого-либо интеркуррентного заболевания, охлаждения или физической нагрузки. Определенное значение имеет и выраженность ее, т. е. проявляется она макро- или микрогематурией. Но большую значимость следует придавать сопутствующей ей протеинурии, особенно когда она имеет постоянный характер. Это всегда указывает на почечное происхождение гематурии.
Приступая в условиях поликлиники к обследованию ребенка с выявленной гематурией, прежде всего, необходимо определить место ее возникновения, т. е. является ли гематурия почечной или она внепочечная. Несомненно, если гематурия сопровождается протеинурией, то не почечное ее происхождение исключается. При отсутствии протеинурии первым этапом в обследовании должно быть проведение двухстаканной пробы (см. схему 1 на стр. 56). Обнаружение эритроцитов только в первой порции указывает на наружное их происхождение. В этом случае осмотр наружных гениталий, взятие мазков на микроскопию и скрытую инфекцию, соскоба на энтеробиоз поможет выявить воспалительный процесс и его причину. При обнаружении признаков воспаления необходимо исключить аллергический его характер. Для этого помимо получения соответствующих анамнестических данных следует назначить вульво- или уроцитограмму, которая при наличии превалирования лимфоцитов и обнаружении эозинофилов позволит исключить бактериальный характер воспалительного процесса. Обнаружение эритроцитов в двух порциях свидетельствует о вовлечении в патологический процесс почек и/или мочевого пузыря. Патологию со стороны мочевого пузыря можно заподозрить, помимо соответствующих анамнестических данных, при ультразвуковом исследовании, но только цистоскопия дает возможность окончательно удостовериться в наличии или отсутствии цистита. Ультразвуковое исследование (УЗИ) позволяет выявить изменения положения формы и размера почек, предположить возможность наличия цистита, а также нейрогенного мочевого пузыря. Кроме того, при помощи УЗИ можно обнаружить наличие конкрементов. Последующее проведение в/в урографии и/или реносцинтиграфии поможет уточнить характер выявленных изменений.
Гематурия, сочетающаяся с протеинурией, как уже об этом было сказано, имеет почечное происхождение. В случае установления данной патологии в анализах мочи в раннем детском возрасте, проведя соответствующий сбор анамнеза (табл. 3), следует определить, является ли заболевание врожденным или наследственно обусловленным. Предлагаемый алгоритм действий (см. схему 2 на стр. 57) позволяет на первом этапе не только наметить проведение дифференциальной диагностики между врожденной и наследственной патологией почек, но и подойти к выявлению таких заболеваний, как интерстициальный нефрит и обменная нефропатия, для которых гематурия является одним из проявлений данной патологии.
При появлении гематурии, сочетающейся с протеинурией, в дошкольном и школьном возрастах не исключают наследственную или врожденную природу заболевания. Однако значительно возрастает роль приобретенной патологии в виде различных форм первичного или вторичного гломерулонефрита, интерстициального нефрита, диабетической нефропатии, а также пиелонефрита. После подробного сбора анамнеза обследование этой группы детей следует начинать со сбора суточной мочи на белок и проведения ортостатической пробы. Суточную мочу на белок предпочтительнее собирать раздельно в дневное и ночное время. Это дает возможность оценить значение физической нагрузки на выраженность как протеинурии, так и гематурии. Поскольку у детей этой возрастной группы при сочетании гематурии с протеинурией возрастает частота возникновения различных вариантов гломерулонефрита, необходимо выявить возможную связь этой патологии с гемолитическим стрептококком. Для этого недостаточно обнаружить его наличие путем взятия мазков из зева, необходимо установить появление и нарастание титра антистрептококковых антител (АСЛ-О), а также активацию комплементарной системы.
Обязательным этапом в обследовании этой группы пациентов является проведение УЗИ почек. Несмотря на нормальную ультразвуковую характеристику почек при наличии изолированного мочевого синдрома в виде гематурии с протеинурией, независимо от степени их выраженности, при положительной ортостатической пробе требуется проведение внутривенной урографии. Последняя позволит исключить дистопию почек, наличие их неподвижности, а также окончательно решить вопрос об отсутствии патологической подвижности почек. Из функционального обследования достаточно бывает ограничиться проведением пробы Зимницкого, а для уточнения состояния тубулоинтерстиция — пробы с лазиксом [1]. В случае выявления при УЗИ почек тех или иных отклонений может потребоваться, помимо перечисленного, проведение пробы Реберга, а также реносцинтиграфии.
Таким образом, прежде чем решать вопрос о необходимости применения инвазивных методов обследования у детей с ИМС, проявляющимся в виде гематурии, необходимо провести изложенное выше базисное обследование в амбулаторных условиях. Это позволит, с одной стороны, предотвратить ненужную госпитализацию, а с другой — сократить пребывание детей на специализированной койке, если потребуется более углубленное обследование.
Гематурия: причины, диагностика, лечение
Гематурия — это кровь в моче. Для такого нарушения характерно повышенное образование эритроцитов, что может спровоцировать наличие разных серьезных заболеваний.
Гематурия бывает двух видов:
микрогематурия, определить такое нарушение возможно только в лабораторных условиях при помощи микроскопа. У пациентов с микрогематурией моча может выглядеть как обычно;
макрогематурия, в этом случае определить нарушение можно даже невооруженным глазом: в моче будут прожилки крови, она станет выраженного красного оттенка.
У здорового человека в моче присутствует 1-2 эритроцита.
Причины гематурии
Изменение цвета мочи может быть спровоцировано приёмом лекарственных препаратов, продуктов питания или целым рядом медицинских нарушений.
В зону риска входят пожилые пациенты, курильщики, у них гематурия встречается чаще всего, повышается риск развития рака мочеполовой системы. В среднем такое отклонение наблюдается у 2-30% взрослого населения.
Гематурия — это единичный симптом, который, по сути, заболеванием не является, поэтому у здоровых людей присутствие кровяных телец в моче исключено.
Но чаще всего гематурия связана с наличием определенных заболеваний:
Камни в мочевом пузыре, почках.
Инфекционный процесс в мочевыводящих путях.
Цистит — воспаление мочевого пузыря.
Рак мочевого пузыря, почек, предстательной железы.
Острые бактериальные и протозойные инфекции урогенитальной системы.
Повреждение мочевыводящих путей, связанное наличием воспаления, опухоли либо негативного внешнего (механического) влияния.
Наличие доброкачественной гиперплазии предстательной железы.
Длительное употребление антикоагулянтов, которые влияют на свертываемость крови.
К тому же микрогематурия может появиться вследствие огромных физических нагрузок. Такое состояние можно встретить у профессиональных спортсменов, солдат. Когда нагрузка уменьшается, состояние мочи нормализуется.
Гематурия может быть бессимптомной, но учитывая огромное количество причин, может присутствовать болевой синдром, причем от незначительного дискомфорта в области поясницы, так и до нестерпимой почечной колики, а также нарушение мочеиспускания.
Диагностика гематурии
Для определения точной причины гематурии необходимо провести ряд исследований. Чаще всего обращаются к врачу при обнаружении повышенных эритроцитов во время очередного медицинского осмотра. В настоящее время на полное обследование пациентов с гематурией направляют к урологу иногда к нефрологу.
Своевременная и тщательная диагностика имеет огромное значение, поскольку задержка в лечении может привести к серьезным последствиям.
Чаще всего для выявления причины гематурии назначается следующее обследование:
исследование мочевых путей (цистоскопия);
компьютерная томография (рентген) или ультразвуковое исследование.
Цель диагностики определить наличие камней, возможно опухоли.
Цистоскопия — это способ диагностики, основанный на использовании небольшого телескопического устройства, которое вводят через мочеиспускательный канал. Такая процедура проходит в амбулаторных условиях с использованием местной анестезии.
Дополнительно необходимо будет сдать:
общий анализ мочи и крови;
специфический анализ мочи;
анализ на эритроциты и т. д.
Может потребоваться консультация смежных специалистов (онкологов, гинекологов и т. д.).
Порой даже тщательное исследование не позволяет определить точную причину гематурии, что встречается довольно часто. У некоторых пациентов гематурия может сохраняться на протяжении длительного времени и требует постоянного наблюдения врача.
Чтобы защитить себя от микрогематурии, необходимо:
Исключать переохлаждение организма.
Регулярно проходить медицинский осмотр.
Избегать травм в области живота.
Нередко бывают случаи, когда моча приобретает красный цвет из-за нарушения диеты, отравления, острой интоксикации и т. д.
Лечение гематурии
План лечения будет назначен только тогда, когда врач установит истинную причину образования гематурии.
Если изменение цвета мочи связано с приобретением инфекционного заболевания, то в таком случае будет назначена терапия антибактериальными препаратами.
Если гематурия была спровоцирована появлением воспаления, то лечение будет основано на применении противовоспалительных препаратов. При выявлении опухоли понадобится оперативное хирургическое вмешательство.
При выраженном болевом синдроме для первоначальной помощи пациенту будут выписаны обезболивающие препараты. Дополнительно вследствие крупной потери эритроцитов незамедлительно будут проведены кровоостанавливающие процедуры.
Устранение камней при мочекаменной болезни будет сопровождаться введением спазмолитиков, которые ускорят их движение, облегчат состояние больного.
Некоторые состояния не требуют особого лечения, достаточно соблюдения постельного режима, правил личной гигиены и здорового питания.
Но если вовремя не обратиться за квалифицированной медицинской помощью, можно спровоцировать массу негативных последствий:
закупорка мочевыводящих путей сгустками крови;
Любое нарушение в работе организма требует немедленного осмотра врача.
Гематурия у детей: что нужно знать педиатру и семейному врачу?

Врачи первого контакта, столкнувшись с пациентом с гематурией, преимущественно делятся на две группы. Одна группа врачей сразу же после обнаружения гематурии без дальнейшего рассмотрения причины направляет ребенка к детскому нефрологу или детскому урологу, другая – применяет ко всем пациентам одинаковый набор лабораторных и инструментальных методов обследования без обращения особого внимания на имеющиеся клинические признаки. Кроме этого, часть врачей необоснованно считают, что наличие гематурии у ребенка предполагает такие диагнозы, как гломерулонефрит, мочекаменная болезнь, опухоль почек и является угрожающим состоянием для развития терминальной стадии хронической почечной недостаточности.
Семейный врач и педиатр должны уметь распознать и подтвердить наличие гематурии, установить ее причины, выбрать тех пациентов, которые потенциально могут иметь тяжелое заболевание мочевой системы. Кроме этого, врачу первого контакта важно разграничить нефрологические и урологические причины гематурии, чтобы как можно раньше направить пациента к необходимому специалисту. Одновременно необходимо минимизировать количество диагностических манипуляций у пациентов с доброкачественными заболеваниями, а также исключить необоснованное использование дополнительных исследований относительно каждого ребенка с гематурией.
Современный подход к оценке гематурии
До настоящего времени существуют значительные расхождения и противоречия в отношении диагностики гематурии. Обследование 12 тыс. школьников показало, что патологическим является наличие пяти или более эритроцитов в трех последовательных анализах мочи, полученных с интервалом в 1 нед [11]. Что касается количественной характеристики гематурии в пробе по Нечипоренко, то это более 2×10 3 /мл эритроцитов, в пробе Аддиса-Каковского – более 2×10 6 /сут.
Гематурию можно разделить на две категории: макрогематурия (видимая невооруженным глазом – ярко-красная, бурая, ржавая окраска и др.) и микрогематурия (выявляемая только при микроскопии мочи). По длительности гематурия может быть транзиторной, интермиттирующей и персистирующей [8].
Роль врача первого контакта в наблюдении ребенка с гематурией заключается в определении и подтверждении наличия гематурии, уточнении этиологии гематурии, отборе пациентов, которые имеют тяжелую болезнь мочевой системы и требуют дальнейшей диагностики, а также направлении к узкому специалисту.
Общеизвестно, что с целью применения стандартизированного подхода к каждому пациенту, алгоритма диагностики необходимо иметь критерии для классификации пациентов по симптомам, которые несложно установить во время первичного обращения за медицинской помощью [10]. Предлагается классификация гематурии по четырем отдельным и легко идентифицируемым клиническим категориям: макрогематурия; микрогематурия с клиническими симптомами (симптоматическая); асимптомная микрогематурия с протеинурией; асимптомная изолированная микрогематурия. Использование такого разделения пациентов позволит определить наиболее частые причины гематурии, представить рекомендации для тактики ведения пациентов, упростить потенциально сложный дифференциально-диагностический процесс.
Макрогематурия
Макрогематурия является нечастым симптомом в педиатрии. Значительное кровотечение из мочевых путей у детей встречается исключительно редко – достаточно 1 мл крови на 1 л мочи, чтобы вызвать изменение цвета мочи [6, 20].
Истинную макрогематурию или гемположительную мочу следует отличать от ложной или гемнегативной, при которой окрашивание мочи связано с употреблением определенных продуктов (свекла, ежевика, красная смородина, ревень, паприка), приемом медикаментов (ибупрофен, нитрофурантоин, сульфаниламиды, препараты железа, рифампицин, делагил), а также появлением в моче метаболитов (желчные кислоты, ураты, меланин, метгемоглобин, порфирин, тирозин, гомогентизиновая кислота при алкаптонурии). Поэтому для пациентов с красной или темной мочой первым шагом в обследовании является подтверждение наличия истинной макрогематурии путем проведения экспресс-диагностики мочи с помощью тест-полосок. Положительный результат данного исследования (изменение цвета индикаторной полоски) соответствует наличию 2-5 эритроцитов в поле зрения [9]. Положительный результат необходимо подтверждать микроскопическим исследованием осадка мочи.
Частота причин макрогематурии у детей, представленная в литературе, варьирует в зависимости от профиля лечебного учреждения, где проводилось обследование пациента. Это иллюстрируют публикации, посвященные макрогематурии у детей в различных клинических ситуациях – отделение неотложной помощи [16], детской урологии [15], детской нефрологии [28].
У детей, обследованных в отделении неотложной помощи, распространенность макрогематурии составила 0,13% [16]. В данном исследовании J. R. Ingelfinger и соавт. установили, что у большинства детей (56%) имела место легко диагностируемая причина макрогематурии, а именно: инфекция мочевых путей (26%), раздражение промежности (11%), травма (7%), стеноз меатуса с эрозией (7%), нарушение коагуляции (3%), уролитиаз (2%).
В отделении детской урологии 10-летнее наблюдение за 342 детьми с макрогематурией [15] показало, что она чаще наблюдалась у мальчиков (n=272), из них у 19% диагностирована доброкачественная уретроррагия, у 14% – травма органов таза и почек, еще у 14% – инфекция мочевых путей. В данном исследовании у всех 342 обследованных детей причинами макрогематурии были: у 13% – врожденные урологические аномалии, у 5% – уролитиаз, у 1,2% – опухоль Вильмса и рак мочевого пузыря [15]. Цистоскопия проведена 136 из 342 пациентов, при этом патология выявлена у 55% из них, чаще – уретрит и цистит, иногда – трабекулярный мочевой пузырь, стриктура уретры. Следует указать, что у 34% детей этиологию макрогематурии установить не удалось.
В исследовании, проведенном в детском нефрологическом отделении [28], из 82 детей у 24 (29%) больных обнаружена гломерулярная причина макрогематурии. Два наиболее частых диагноза – IgA-нефропатия (n=13) и синдром Альпорта (n=6). Негломерулярные причины встречались более чем в два раза чаще (56 пациентов – 68%). Наиболее распространенной этиологией в этой группе были гиперкальциурия (n=9), доброкачественная уретроррагия и травма промежности (n=8), геморрагический цистит (n=7). Этиология макрогематурии не была установлена у 28 пациентов, которые в последующем наблюдались на протяжении 4,0±3,2 года. Долгосрочный прогноз практически у всех этих пациентов оказался хорошим. Лишь у трех больных из них были рецидивы макрогематурии.
Таким образом, можно ожидать, что врач первого контакта установит предполагаемый диагноз более чем у половины детей с макрогематурией. Для этого необходимо иметь детальный анамнез, физикальное обследование по органам и системам. При сборе жалоб следует уточнить, в какой из периодов макрогематурия наблюдается у пациента: в течение всего процесса мочеиспускания, в начале или в конце мочеиспускания. В зависимости от окрашивания порций мочи клинически макрогематурию разделяют на инициальную (появление крови в первой порции мочи в начале мочеиспускания свидетельствует о поражении уретры), терминальную (окрашенной является последняя порция мочи, при изгнании которой травмируется измененная слизистая оболочка за счет сокращения мускулатуры мочевого пузыря и вызывается кровотечение), тотальную (равномерное распределение эритроцитов во время всего акта мочеиспускания).
Пациенту с макрогематурией показано простое лабораторное обследование: общий анализ мочи, анализ на соотношение кальция и креатинина в разовой моче, общий анализ крови, креатинин сыворотки, УЗИ почек и мочевого пузыря. Если в результате уточнения жалоб, анамнеза, объективного и дополнительного обследований причина макрогематурии не совсем очевидна, ребенок должен быть направлен к детскому нефрологу.
Симптоматическая микрогематурия
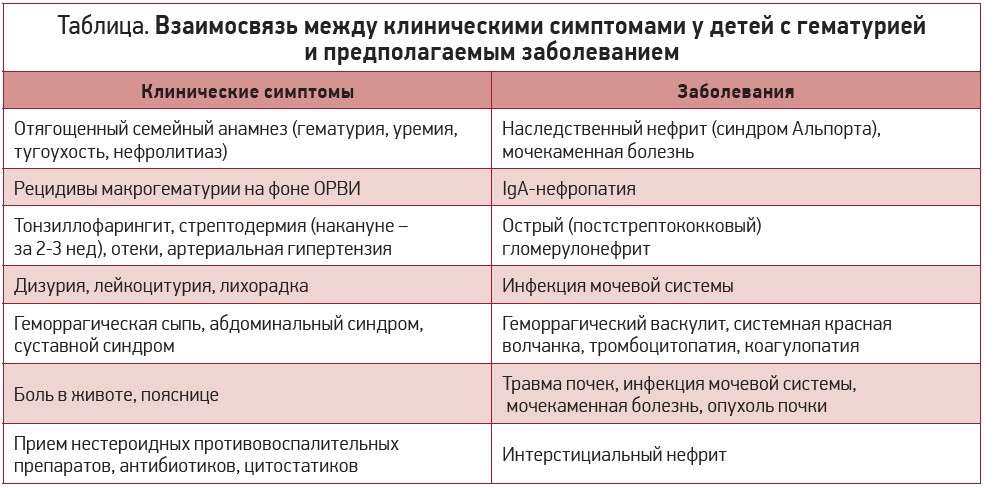
Клинические симптомы у детей с гематурией могут быть общими (лихорадка, недомогание, боль в животе, артериальная гипертензия, отеки и др.), неспецифическими (сыпь, артрит, желтуха, респираторные, желудочно-кишечные симптомы и др.) или специфическими для мочевой системы (дизурия, странгурия, поллакиурия, энурез) [9]. Вероятность постановки диагноза для этой категории пациентов зависит от того, как врач первичного контакта распознает взаимосвязь между жалобами и гематурией [9]. Перечень клинических симптомов и их взаимосвязь с заболеваниями представлены в таблице.
Оценка должна быть направлена на клинические проявления заболевания, при котором гематурия является лишь одним из них. Если врачу первого контакта не удалось идентифицировать причину гематурии, показано проведение ранней консультации детского нефролога.
Асимптомная микрогематурия с протеинурией
Для выделения данной группы пациентов необходимо оценить показатель белка в моче. Асимптомная гематурия с протеинурией редко встречается у детей. Следует отметить, что наличие такого сочетания в мочевом синдроме имеет более высокий риск серьезного заболевания почек [23]. Так, Y. M. Lee и соавт. (2006), проведя морфологическое исследование при участии 163 детей с персистирующей микрогематурией и протеинурией, установили наличие гломерулярных заболеваний у 75% пациентов. Наиболее частыми вариантами были IgA-нефропатия (46%), болезнь тонких базальных мембран (18%). При этом в 25% случаев отклонений в морфологической картине почек не обнаружено.
Несмотря на очевидную обеспокоенность, связанную с сочетанием гематурии и протеинурии, почти 50% таких детей имеют спонтанное разрешение мочевого синдрома в течение 5-летнего наблюдения [11]. У некоторых пациентов с тубулоинтерстициальным заболеванием также наблюдается как гематурия, так и протеинурия.
Алгоритм ведения детей с асимптомной микрогематурией и протеинурией на уровне первичной медико-санитарной помощи заключается в следующем:
Асимптомная изолированная микрогематурия
Асимптомная микрогематурия – вариант гематурии, который чаще всего встречается в детском возрасте с распространенностью от 0,4 до 4,1% [6].
Этиология асимптомной микрогематурии у детей разнообразна и зависит от ее длительности (транзиторная или постоянная). Чаще всего причинами транзиторной микрогематурии являются инфекция мочевой системы, травма почек, вирусные инфекции, чрезмерная физическая нагрузка, лихорадка ≥38°C [21, 24].
Y. M. Lee и соавт. (2006), проведя морфологическое исследование почек при участии 289 детей с персистирующей более 6 мес изолированной микрогематурией, установили, что болезнь тонких базальных мембран наблюдалась у 34% пациентов, IgA-нефропатия – у 16%. При этом у 47% пациентов не выявлено морфологических изменений почечной ткани.
Асимптомная микрогематурия у ребенка обычно является доброкачественным процессом. Нарушения функции почек у этих пациентов в долгосрочной перспективе отсутствуют. Несколько популяционных исследований показали преходящий характер гематурии, которая ликвидировалась в течение одного года более чем у 60% больных [11, 26].
Используя эти данные, становится очевидным, что обнаружение микрогематурии у бессимптомного ребенка является лишь указанием на повторное исследование анализов мочи (1 р/нед). Дальнейшее обследование следует проводить только после того, как гематурия сохраняется в течение 2-3 нед.
Если микрогематурия стабильна, назначается несколько дополнительных исследований. Одной из возможных причин может быть идиопатическая гиперкальциурия [4]. Подтверждает данный диагноз увеличение экскреции кальция с мочой в одной из двух методик: кальций/креатинин в разовой моче – более 0,20 у детей школьного возраста, кальций в суточной моче – более 4 мг/кг/сут [14].
Семейная доброкачественная гематурия (болезнь тонких базальных мембран) или наследственный нефрит (синдром Альпорта) может быть причиной асимптомной гематурии у детей. Поэтому обычно рекомендуется исследование анализа мочи членов семьи. Диагностика наследственного нефрита предполагает наличие трех из пяти нижеуказанных признаков:
Ребенку, у которого не уточнена причина микрогематурии, может быть установлен предварительный диагноз N02.9 – гематурия неуточненного генеза. В процессе диспансерного наблюдения следует оценивать общий анализ мочи 1 р/мес и на фоне интеркуррентных заболеваний, ежегодно – функциональное состояние почек (креатинин сыворотки, расчетная скорость клубочковой фильтрации), артериальное давление, чтобы убедиться в отсутствии признаков прогрессирующего заболевания почек (появление протеинурии, артериальной гипертензии). При микрогематурии, сохраняющейся более 6 мес, появлении протеинурии, артериальной гипертензии, нарушении функций почек показана консультация детского нефролога.
Детям с асимптомной изолированной микрогематурией не следует ограничивать физическую активность, однако стоит проинформировать ребенка и его родителей о том, что чрезмерные физические упражнения могут увеличить гематурию.
На этапе дообследования и дальнейшего наблюдения ребенка с изолированной микрогематурией оптимальным лекарственным средством является фитониринговый препарат Канефрон ® Н (Bionorica SE, Германия), который оказывает комплексное влияние на мочевую систему, а именно: противовоспалительное, антибактериальное, спазмолитическое, диуретическое, литолитическое, антиоксидантное.
Препарат Канефрон ® Н стандартизован по содержанию биологически активных веществ лекарственных растений: травы золототысячника (Herba Centaurii), корня любистока (Radicis Levistici), листьев розмарина (Folia Rosmarini). Выпускается в двух формах: таблетки, покрытые оболочкой (драже), и раствор для приема внутрь. В соответствии с инструкцией по использованию препарата Канефрон ® Н (приказ МЗ Украины от 22.12.2016, № 1389, регистрационное свидетельство № UA/4708/02/01) рекомендованная доза для детей старше 12 лет составляет 50 капель или 2 таблетки 3 р/день. Одновременно с назначением препарата необходимо употреблять достаточное количество жидкости. Длительность терапии – 2-4 нед.
Эффективность и безопасность препарата Канефрон ® Н доказаны многочисленными научными исследованиями. Следует отметить, что на протяжении многих лет в большинстве стран препарат используется также детьми дошкольного возраста (старше 1 года) в дозе 15 капель 3 р/день, школьного возраста – по 1 таблетке или 25 капель 3 р/день. Подтверждением данного факта являются результаты неинтервенционного проспективного многоцентрового исследования лекарственного средства Канефрон ® Н, которое проведено в амбулаторной педиатрической практике [10]. В исследование были включены 636 амбулаторных пациентов с подтвержденным диагнозом различной патологии мочевыделительной системы. Возраст детей составлял от 1 года до 17 лет: 61 пациент – от 12 до 23 мес, 227 – от 2 до 5 лет, 234 – от 6 до 11 лет и 112 – от 12 до 17 лет.
Канефрон ® Н был назначен 48% пациентов для лечения острых или хронических заболеваний, 25% детей получали препарат с профилактической целью и 27% – для лечения и профилактики. Монотерапия препаратом проведена более чем у половины пациентов (53%). 66,4% детей использовали раствор для приема внутрь, 33,6% пациентов – таблетки. Фактическая длительность приема препарата Канефрон ® Н составила 30,6 дня у пациентов, получавших монотерапию, и 32,5 дня у пациентов, получавших комбинированную терапию с другим лекарственным средством.
Период наблюдения за больными в рамках исследования длился не более 6 нед. По окончании периода наблюдения у 20% пациентов было зафиксировано полное выздоровление, у 65% – улучшение состояния, у 13% изменений не отмечалось, а у 1% наблюдалось ухудшение или рецидив. Наибольшая доля выздоровевших пациентов была отмечена у детей с инфекцией мочевой системы (37,4%).
Исследователи оценили эффективность препарата как высокую или очень высокую у 91% пациентов, получавших монотерапию препаратом Канефрон ® Н. Хорошая или очень хорошая переносимость отмечена практически всеми пациентами (99%). Нежелательные лекарственные реакции были зарегистрированы только у 5 пациентов: 3 случая аллергического дерматита, 1 – расстройство пищеварения, 1 – почечная колика.
Таким образом, терапия растительным препаратом Канефрон ® Н детей с патологией мочевой системы в возрасте от 1 года до 17 лет является эффективной, безопасной и хорошо переносимой.
Выводы
Гематурия – это наличие пяти или более эритроцитов в трех последовательных анализах мочи, полученных с интервалом в 1 нед.
Алгоритм оказания медицинской помощи при гематурии у детей зависит от легко идентифицируемых клинических вариантов.
Пациенту с макрогематурией показано лабораторное обследование. Если в результате уточнения жалоб, анамнеза, объективного и дополнительного обследований причина не установлена, ребенок должен быть направлен к детскому нефрологу.
Диагностика пациентов с симптоматической микрогематурией направлена на выявление взаимосвязи между жалобами и гематурией.
Наличие гематурии в сочетании с протеинурией чаще всего предполагает гломерулярное происхождение гематурии. Бессимптомные пациенты, у которых обнаружены гематурия и протеинурия в нескольких анализах мочи в течение 2-3 нед, должны быть направлены к детскому нефрологу для дальнейшего обследования.
Наиболее распространенными причинами стойкой асимптомной микрогематурии с длительностью более 6 мес являются IgA-нефропатия, болезнь тонких базальных мембран, менее частыми – наследственный нефрит, гиперкальциурия, инфекции мочевых путей.
Бессимптомная изолированная микрогематурия является наиболее распространенным вариантом гематурии (обычно кратковременным) и, как правило, не связанным с тяжелым почечным заболеванием. Ведение таких пациентов предполагает мониторинг анализов мочи, функционального состояния почек, уровня артериального давления.
На этапе дообследования и дальнейшего наблюдения ребенка с асимптомной изолированной микрогематурией оптимальным лекарственным средством является фитониринговый препарат Канефрон ® Н.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 3 (472), лютий 2020 р.
СТАТТІ ЗА ТЕМОЮ Нефрологія
Кашель є найпоширенішим симптомом бронхолегеневих захворювань і найчастішою причиною звернення пацієнтів за медичною допомогою на амбулаторному етапі. Це складний захисний рефлекс, спрямований на самоочищення дихальних шляхів. Зазвичай характер кашлю змінюється залежно від стадії запального процесу, інтенсивності секреції бронхіального слизу та інших особливостей перебігу захворювання. Тому терапія кашлю потребує патогенетичного підходу та гнучкої лікувальної тактики. Розглянемо докладніше особливості діагностики та лікування захворювань, які супроводжуються продуктивним кашлем.
За даними Всесвітньої організації охорони здоров’я, інсульт посідає третє місце в структурі захворюваності населення і складає 10% смертей у всьому світі. Провідна етіологія патології – це закупорювання судини емболом, джерело якого насамперед залежить від вікової групи пацієнтів. У 20-30 років основними причинами емболії є дисекція і тромбофілія, у 30-60 – ранній атеросклероз та набуті структурні хвороби серця, а після 60 – фібриляція передсердь (ФП), онкопатологія. Невчасне виявлення джерела емболу в пацієнта після інсульту різко підвищує ризик виникнення в нього повторного нападу. Саме тому під час конференції «Дні аритмології в Києві» невролог ДУ «Інститут серця Міністерства охорони здоров’я України» (м. Київ), кандидат медичних наук Василь Васильович Бабенко в своїй доповіді продемонстрував основні механізми появи емболічного інсульту та сучасні алгоритми їхнього менеджменту.