гбн у новорожденных по группе крови что это
Что такое гемолитическая болезнь (ГБН)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Руденко А. А., неонатолога со стажем в 5 лет.
Определение болезни. Причины заболевания
Гемолитическая болезнь новорождённого (ГБН) — это заболевание, при котором эритроциты новорождённого разрушаются антителами матери. Это происходит из-за несовместимости крови матери и ребёнка по антигенам эритроцитов (красных кровяных клеток), чаще всего по резус-фактору и системе групп крови, реже по другим факторам крови.
Чтобы разобраться, что такое гемолитическая болезнь, необходимо понимать значение некоторых терминов:
Известно более 250 эритроцитарных антигенов, которые образуют более 20 антигенных систем. Однако наиболее важное клиническое значение имеют антигены резус-фактора (Rh) и системы групп крови (АВ0).
Система резус-фактора
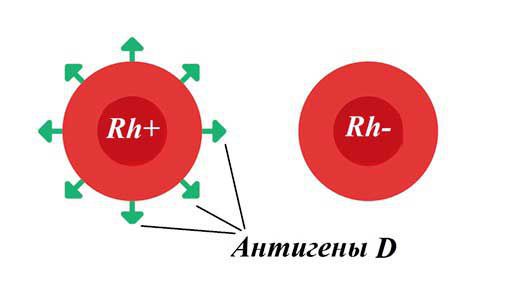
Резус-фактор — белок, который может содержаться на поверхности эритроцитов . Кровь считается резус-положительной (Rh+), если на красных кровяных клетках человека есть резус-фактор (антиген D). Если этого антигена на эритроцитах нет, то кровь является резус-отрицательной (Rh-). У большинства людей кровь резус-положительная.
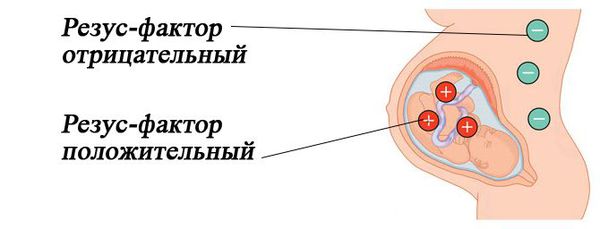
Резус-несовместимость возникает тогда, когда у матери резус-отрицательная кровь, а у ребёнка резус-положительная. В этом случае иммунная система матери может распознавать эритроциты плода как «инородные» и потенциально опасные и вырабатывать антитела против резус-фактора на эритроцитах плода. Антитела прикрепляются к эритроцитам ребёнка и разрушают их (происходит гемолиз). Этот процесс начинается в период его внутриутробного развития и продолжается после рождения. Если плод имеет резус-отрицательную кровь, а мама резус-положительную, конфликта не возникает.
Основными проявлениями ГБН является ранняя желтуха и анемия новорождённого.
Система групп крови
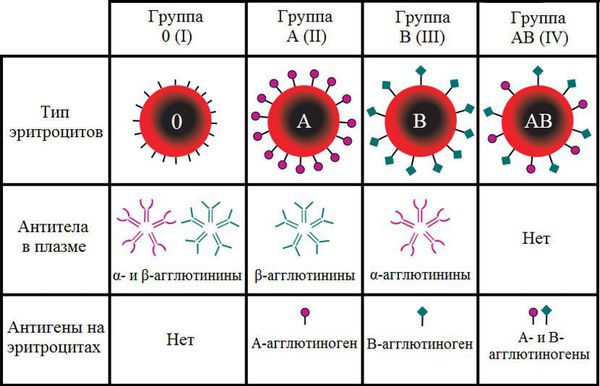
Группа крови — это определённое сочетание врождённых антигенов на поверхности эритроцитов и антител в плазме крови. Двумя основными антигенами эритроцитов являются А и В. Группы крови определяются на основании наличия или отсутствия этих антигенов. Одноимённые антитела обозначаются греческими буквами α и β.
Кровь любого человека может одновременно содержать только противоположные антигены и антитела или не иметь каких-то из них. В противном случае должна произойти агглютинация (склеивание) клеток крови. Этот процесс может привести к летальному исходу из-за формирования тромбов и закупорки кровеносных сосудов.
В зависимости от сочетания антигенов и антител различают четыре группы крови по системе АВ0.
Группы риска по развитию данной патологии:
Симптомы гемолитической болезни
Во время беременности признаки несовместимости крови матери и плода не проявляются.
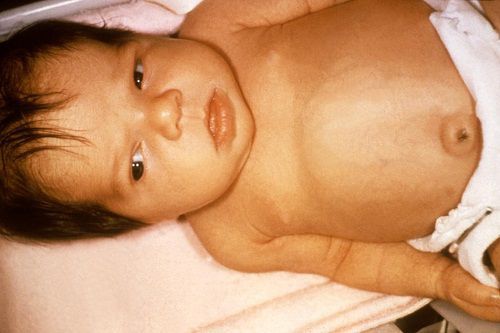
Клиническая картина гемолитической болезни новорождённых зависит от проявления одной из трёх форм: анемической, желтушной и отёчной. Но может иметь место сочетание клинических форм.
1. Анемическая форма ГБН. Является наиболее лёгкой формой и проявляется бледностью кожных покровов, неврологическими нарушениями (вялость: ребёнок неохотно сосёт грудь, много спит) и признаками увеличения печени и селезёнки, которые наблюдаются в динамике.
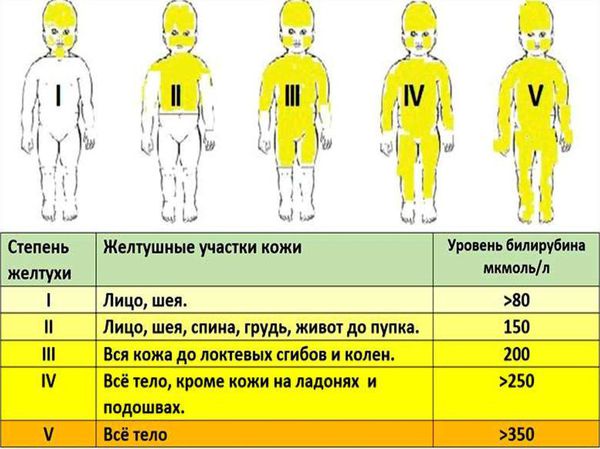
Интенсивность желтухи будет зависеть от уровня билирубина ( жёлчного пигмента, который образуется при разрушении эритроцитов ). Именно билирубин окрашивает кожу в жёлтый цвет. При достижении критических цифр этот фермент может поражать нейроны головного мозга, что приводит к повреждению его структур и развитию грозного осложнения — билирубиновой энцефалопатии (ядерной желтухи).
Кожа и видимые слизистые новорождённого бледно-розовые, могут иметь слегка желтоватый оттенок, печень и селезёнка увеличены — всё это обусловлено повышенным распадом эритроцитов, что приводит к анемии. Дети с такой формой заболевания нуждаются в интенсивном лечении, включающем в себя операцию заменного переливания крови (ОЗПК).
Патогенез гемолитической болезни
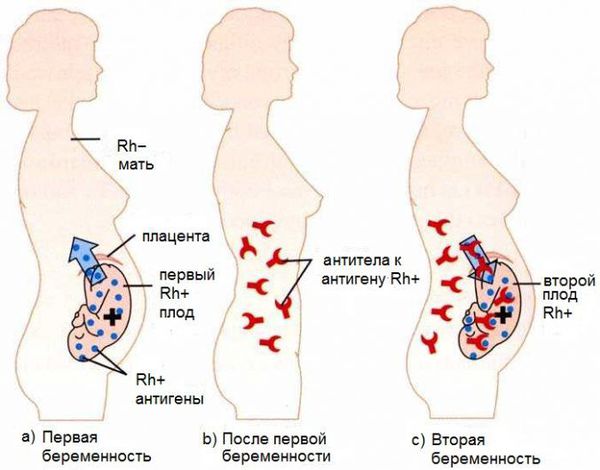
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
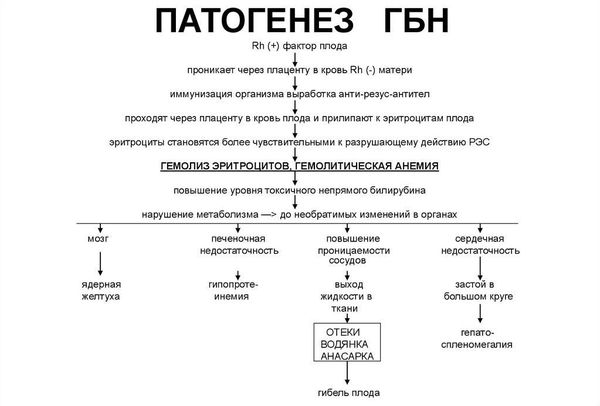
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Классификация и стадии развития гемолитической болезни
Классификация по ведущим клиническим проявлениям:
По наличию или отсутствию осложнений:
По степени тяжести:
Осложнения гемолитической болезни
Диагностика гемолитической болезни
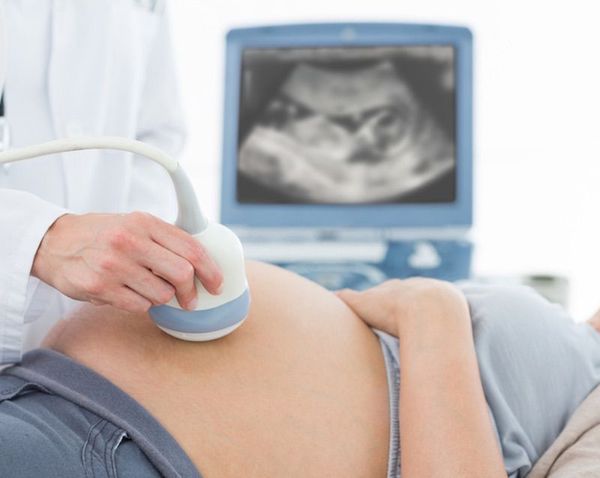
Диагноз ГБН может быть заподозрен ещё внутриутробно: на основании анамнеза, данных УЗИ и лабораторных данных.
Неинвазивным методом диагностики гемолитической болезни является УЗИ плода. При данном исследовании уже внутриутробно можно заподозрить отёчную форму ГБН.
В палате совместного пребывания мама может сама обратить внимание на желтушность кожных покровов, видимых слизистых и склер в первые сутки, а иногда и часы жизни, желтуха будет прогрессировать. Также можно заметить бледность кожи и слизистых.
При подозрении на ГБН неонатолог проводит целый ряд лабораторных исследований, чтобы подтвердить заболевание и определить его форму:
Гемолитическую болезнь новорождённых необходимо отличать от других заболеваний:
Лечение гемолитической болезни
Основные критерии выбора тактики лечения: форма гемолитической болезни новорождённых, тяжесть анемии, уровень билирубина и его почасовой прирост.
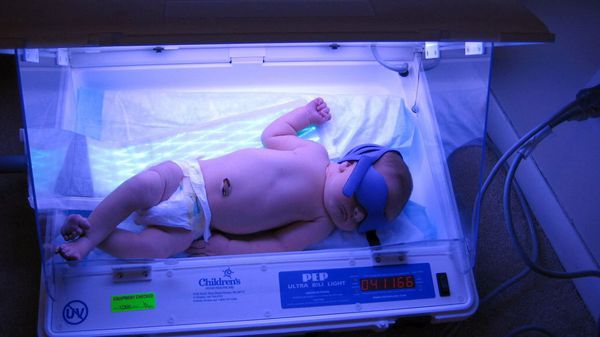
С первых часов постановки диагноза фототерапия должна проводиться в непрерывном режиме. При этом источник света должен находиться от ребёнка на расстоянии не более 50 см. Во время процедуры кожа новорождённого должна быть максимально открытой: предпочтительно оставлять ребёнка в одном подгузнике, а глаза закрывать светонепроницаемыми очками.
Побочные эффекты данного вида лечения:
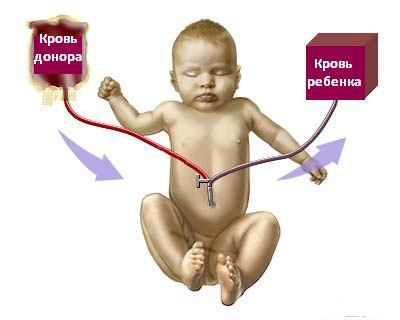
Обменное переливание крови проводится через стерильный катетер, введённый в вену пуповины. Суть операции заключается в медленном дробном выведении крови из организма новорождённого с последующим попеременным замещением эритроцитарной массой и плазмой донора в равном количестве.
При проведении ОЗПК возможно развитие осложнений: гематологических, инфекционных, метаболических, системных и осложнений со стороны сердечно-сосудистой системы.
Прогноз. Профилактика
Профилактика данного заболевания может быть специфической и неспецифической.
Прогноз. Более 90 % детей, получивших своевременное лечение, впоследствии не имеют неврологических нарушений.
Гбн у новорожденных по группе крови что это
Наиболее частое заболевание из этой группы — гемолитическая болезнь новорожденных вследствие несовместимости крови плода и матери по резус-или групповым антигенам АВО, очень редко по другим антигенным системам крови (Kell, Duffi, Kidd и др.).
Гемолитическая болезнь новорожденных (ГБН) развивается лишь в 3-5% случаев несовместимости плода и матери (резус-отрицательная мать и резус-положительный ребенок, 0-группа у матери и А или В у ребенка). Имеет значение предыдущая сенсибилизация (предшествующие беременности, осложнения настоящей беременности, гемотрансфузии.
Патогенез гемолитической болезни новорожденных запускается проникновением эритроцитов плода трансплацентарно в кровоток матери, что приводит к продукции ею антирезус- или антигрупповых антител, которые перед рождением ребенка и в родах попадают в его кровоток и вызывают избыточный гемолиз его эритроцитов — развивается гипербилирубинемия за счет непрямого (неконъюгированного) билирубина.
Если антиэритроцитарные антитела массивно проникали к плоду задолго до наступления родов, плод может погибнуть внутриутробно и подвергнуться мацерации, или развивается крайне тяжелая форма ГБН (отечная). Наиболее часто антитела поступают к плоду во время родов, когда барьерные функции плаценты резко нарушаются. Поэтому ребенок рождается без желтухи, но на протяжении первых часов жизни желтуха появляется и нарастает. Антиэритроцитарные антитела могут находиться и в материнском молоке, поэтому прикладывание ребенка к груди может усилить желтуху.
Снижение конъюгационной функции печени, характерное для всех новорожденных и особенно для недоношенных детей, усугубляет гипербилирубинемию. Высокая концентрация билирубина оказывает токсическое влияние на все органы и системы ребенка, но ведущее клиническое значение имеет поражение ЦНС (прокрашивание базальных ганглиев, ядер зрительного бугра и некоторых других подкорковых структур (т. н. «ядерная желтуха»). У доношенных детей риск развития ядерной желтухи появляется при уровне билирубина сыворотки свыше 400 мкмоль/л, у маловесных недоношенных — иногда уже при 170 мкмоль/л.
Токсическим действием на нервную систему обладает непрямой билирубин, в указанных областях мозга его повышенная концентрация вызывает нейрональный некроз и процессы демиелинизации. Начальные стадии билирубинового поражения ЦНС могут быть обратимыми. Клинические формы ГБН: отечная, желтушная и анемическая — выделяются в зависимости от выраженности гипербилирубинемии и анемии и включают оценку степени тяжести ГБН. Наиболее тяжелая форма — отечная, сопровождается нарушениями жизнедеятельности всех систем, гепатоспленомегалией, асцитом, геморрагическим синдромом, тяжелой анемией, легочно-сердечной недостаточностью.
Летальность при этой форме достигает 50 %, у выживших детей развивается тяжелое органическое поражение головного мозга, иногда — цирроз печени.
Наиболее часто встречается желтушная форма гемолитической болезни новорожденных: при Rh-конфликте желтуха появляется в первые 6-12 часов жизни, при АВО-несовместимости — на 2-3 день жизни. В зависимости от массивности гемолиза могут наблюдаться гепатоспленомегалия, нарушения общего состояния ребенка (вялость, адинамия). В первые дни жизни ребенка гипербилирубинемия обусловлена за счет непрямого билирубина, с 5-7 дня жизни в связи с вторичными нарушениями функции печени и синдромом «сгущения желчи» нарастает уровень прямого билирубина. В анализе крови выявляется анемия, могут отмечаться: лейкоцитоз, тромбоцитопения, ретикулоцитоз.
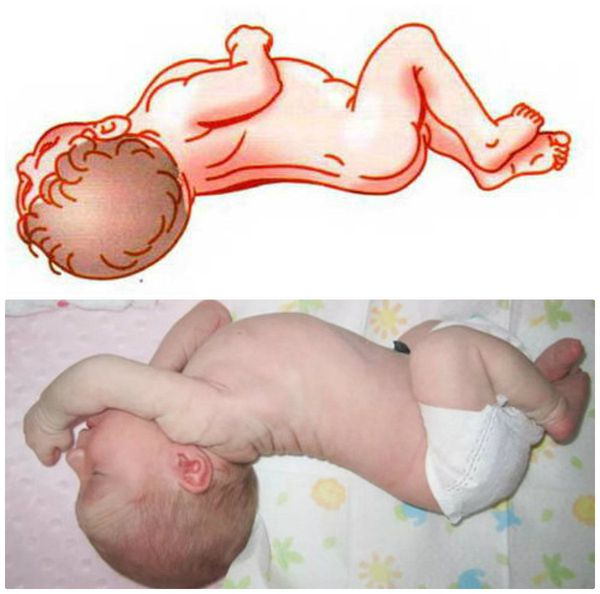
Билирубиновая энцефалопатия при поражении подкорковых структур обычно начинает проявляться на 3-6 день жизни. Вначале отмечается общая вялость, мышечная гипотония, монотонный крик, затем появляются основные признаки ядерной желтухи — общая напряженность, ригидность затылочных мышц, опистотонус, периодическое возбуждение, тремор, судороги, грубый симптом Грефе, нарушения дыхания и гемодинамики. Клиническая картина неврологических нарушений преимущественно формируется на 3-5 месяцах жизни (ДЦП, хореоатетоз, глухота, задержка интеллектуального развития).
Анемическая форма гемолитической болезни новорожденных — отмечается у 10-20% детей с ГБН, характеризуется преобладанием анемии при незначительном или умеренном повышении уровня непрямого билирубина.
При тяжелой внутриутробно стартующей форме гемолитической болезни новорожденных диагноз ее может быть установлен антенатально по нарастанию титра Rh- или групповых антител у беременной и с помощью амниоцентеза (определение уровня билирубина в околоплоднь х водах). Своевременная постнатальная диагностика ГБН предполагает определение группы крови и резус-принадлежности ребенка при рождении (пуповинная кровь), динамическое определение билирубина (пуповинная кровь, почасовой прирост), динамический контроль гемоглобина, подсчет количества ретикулоцитов, прямую и непрямую реакцию Кумбса.
Гемолитическая болезнь новорожденныха
Гемолитическая болезнь новорожденных — заболевание, развивающееся при несовместимости крови матери и новорожденного по Rh-фактору или системе АВО при образовании в организме матери антител, направленных против эритроцитов ребенка и передающихся ему трансплацентарно. Реже это заболевание может возникнуть при несовместимости по другим групповым антигенам эритроцитов.
Следует учесть, что имеется несколько типов резус-антигена. По предложению Фишера типы резус-антигена стали обозначать соответственно буквами D, Е и С. Обычно резус-конфликт развивается при несовместимости по Rh0, то есть (D)-антигену, по другим типам — реже. Несовместимость по антигенам АВ0, приводящая к гемолитической болезни новорожденных, обычно развивается при группе крови матери 0 (I) и группе крови ребенка А (II), при этом гемолитическая болезнь новорожденных может возникнуть уже при первой беременности, но при нарушении барьерных функций плаценты (гестоз беременных, инфекции и др.). При Rh-несовместимости обычно предшествует сенсибилизация женщины предшествующими беременностями к резус-D-антигену (в том числе и закончившимися абортами) или перенесенным в детстве переливанием крови, несовместимой по Rh-фактору. Последнее становится причиной изоиммунизации и развития гемолитической болезни плода уже при первой беременности.
При беременности резус-отрицательной матери резус-положительным плодом в организме беременной вырабатываются антитела к D-антигену, они затем во время повторной беременности переходят через плаценту в кровь плода и приводят к гемолизу его эритроцитов. Гемолиз может произойти как до, так и после рождения ребенка. Развиваются анемия и гипербилирубинемия. В генезе гипербилирубинемии имеет значение не только гемолиз эритроцитов, но и недостаточность ферментной функции печени, свойственная периоду новорожденности.
Суть ее заключается в недостаточном образовании фермента глюкуронилтрансферазы, ответственной за конъюгацию непрямого билирубина с глюкуроновой кислотой и превращение его в нетоксичный прямой билирубин. В первые дни жизни новорожденных с гемолитической болезнью увеличение билирубина происходит в основном за счет непрямого, к концу недели может быть подъем и прямого билирубина. Это связано еще и не только с указанным нарушением функции печени, но и с синдромом сгущения желчи. Непрямой билирубин может вызвать повреждение ганглиевых клеток базальных ядер продолговатого мозга и привести к так называемой ядерной желтухе. Продукты распада эритроцитов вызывают раздражение функции костного мозга, и в кровь выбрасываются молодые, незрелые клетки красной крови.
Гемолитическая болезнь новорожденных может проявиться одной из трех клинических форм:
1) гемолитическая болезнь новорожденных с желтухой и общей водянкой;
2) гемолитическая болезнь новорожденных с умеренной анемией и без выраженной желтухи;
3) гемолитическая болезнь новорожденных с выраженной анемией и желтухой. Более часто встречаются вторая и третья формы, значительно реже — первая форма гемолитической болезни новорожденных.
Форма гемолитической болезни новорожденных с желтухой и общей водянкой —наиболее тяжелая форма гемолитической болезни новорожденных. При этой болезни плод погибает во внутриутробном периоде или наступает гибель новорожденного вскоре после рождения. У новорожденного отмечают общий отек тканей и отек внутри полостей (брюшной, плевральной, сердечной). Желтуха выражена не всегда и умеренно. Привлекает внимание выраженная бледность кожи. Значительно увеличены печень и селезенка. Выявляют значительные нарушения центральной и периферической гемодинамики, сердечно-сосудистую недостаточность (застой в большом и малом круге кровообращения). При исследовании крови находят значительное снижение количества эритроцитов (до 1,5·1012/л — 2·1012/л) и гемоглобина (ниже 80 г/л), выраженную гипопротеинемию (ниже 45 г/л). В настоящее время удается спасти жизнь некоторых детей с этой формой за счет проведения внутриутробного лечения плода и проведения заменных переливаний крови новорожденному. Клиника гемолитической болезни новорожденных с анемией и желтухой может проявиться через несколько часов после рождения ребенка или на 2-е сутки. Первым проявлением заболевания является желтуха, выраженность которой может быть различной в зависимости от тяжести болезни. В желтый цвет могут быть окрашены околоплодные воды и первородная смазка в случаях тяжелого течения желтушной формы гемолитической болезни новорожденных. Появившись, желтуха быстро нарастает. Отмечается увеличение печени и селезенки. Дети становятся вялыми, адинамичными. Они плохо сосут грудь. Тоны сердца приглушены, физиологические рефлексы снижены. Моча обычно темного цвета, стул окрашен нормально. В периферической крови снижено количество эритроцитов, гемоглобина (ниже 110–120 г/л), увеличено число нормобластов и эритробластов. Характерным является повышение уровня билирубина крови более 68,4 мкмоль/л (более 40 г/л), который нарастает в первые дни, и к 3–5-му дню после рождения уровень билирубина достигает максимальных цифр.
Опасность поражения ЦНС в виде ядерной желтухи появляется при повышении уровня непрямого билирубина выше 300 мкмоль/л. При развитии ядерной желтухи состояние ухудшается, еще больше нарастают вялость, адинамия, появляются сонливость, нистагм, опистотонус, “симптом заходящего солнца”. Отмечают гипотонию, гиподинамию, угнетение физиологических рефлексов. Затем повышается внутричерепное давление, появляются тремор конечностей, ригидность затылочных мышц, напряжение большого родничка. Могут быть брадикардия, урежение дыхания. Развивается цианоз, появляется приглушение тонов сердца. В крови — анемия. Клинически более легкая форма гемолитической болезни новорожденных — анемическая. Проявляется анемия чаще к концу 1-й или к середине 2-й недели. Появляется бледность кожных покровов, дети становятся несколько вялыми, хуже сосут грудь, наблюдается увеличение печени и селезенки. В крови снижено количество эритроцитов и гемоглобина, увеличены незрелые формы эритроцитов (эритробласты, нормобласты, ретикулоциты).
Большое значение имеет исследование резус-фактора у матери и отца. В случае резус-отрицательной матери и резус-положительного отца должна быть поставлена реакция Кумбса, положительный результат которой указывает на гемолитическую болезнь на почве резус-несовместимости. Во многих случаях наблюдается зависимость тяжести течения гемолитической болезни от титра антител. При титре антител от 1:2 до 1:16 дети рождаются здоровыми или с легкой степенью гемолитической болезни. Тяжелая степень заболевания наблюдается при титрах антител более 1:32, иногда до 1:1024 и выше. Однако и при невысоких титрах антител многие авторы наблюдали тяжелые формы гемолитической болезни новорожденных.
Для диагностики гемолитической болезни новорожденных во внутриутробном периоде плода используют спектрофотометрическое исследование околоплодных вод, полученных путем амниоцентеза. Показаниями для амниоцентеза являются наличие сенсибилизации при настоящей беременности, мертворождение и гемолитическая болезнь новорожденного при предыдущих беременностях [20]. Первый амниоцентез авторы производят на сроках 30–32 нед беременности, повторные через 2 нед. У женщин с резус-отрицательной кровью, родивших здоровых детей, показатели оптической плотности билирубина колебались от 0,07 до 0,140 относительных единиц. У резус-сенсибилизированных женщин, родивших детей с легкой формой гемолитической болезни, показатели оптической плотности колебались от 0,082 до 0,286, с формой средней тяжести — от 0,136 до 0,460, а у резус-сенсибилизированных женщин, родивших детей с тяжелой формой гемолитической болезни, показатели оптической плотности околоплодных вод колебались от 0,270 до 2,000 единиц. Спектрометрическое исследование околоплодных вод является одним из ведущих методов, позволяющих в 93,3% случаев в антенатальном периоде поставить правильный диагноз гемолитической болезни, определить степень ее тяжести и прогноз для плода.
Имеет значение для диагностики также определение в околоплодной жидкости содержания билирубина и кислотно-основного состояния обмена. При гемолитической болезни новорожденных наблюдается увеличение непрямого билирубина, и в результате нарушения окислительных процессов у плода, обусловленного анемией и интоксикацией непрямым билирубином, развивается ацидоз. По мере увеличения тяжести заболевания отмечается значительное снижение щелочных резервов крови при одновременном увеличении парциального давления углекислого газа. В околоплодных водах определяют также с помощью иммунологического анализа присутствие антител и группу крови плода. Определение группы крови плода по околоплодным водам обладает высокой точностью (97,1%) и специфичностью.
Большое значение для диагностики имеет определение титра резус-антител в крови беременных женщин с резус-отрицательной принадлежностью. Однако не всегда степень повышения титра резус-антител в крови беременной соответствует тяжести гемолитической болезни новорожденного. У всех детей от резус-отрицательных матерей в пуповинной крови определяют группу крови и резус-фактор, уровень билирубина сыворотки крови. При резус-несовместимости определяют титр резус-антител в крови и молоке матери, а также ставят прямую реакцию Кумбса с эритроцитами ребенка и непрямую реакцию Кумбса с сывороткой крови матери.Для ранней диагностики имеет значение клинический анализ крови новорожденного, особенно пуповинной, так как изменения в ней при гемолитической болезни новорожденных появляются значительно раньше, чем клинические признаки болезни. На наличие гемолитической болезни указывают следующие показатели пуповинной крови: гемоглобин ниже 150 г/л, наличие эритробластов и нормобластов более 10 на 100 лейкоцитов; положительная проба Кумбса при резус-конфликте; при конфликте по системе AB0 проба Кумбса отрицательная; содержание билирубина выше 51мкмоль/л; снижение уровня белка крови до 40–50 г/л. Необходимо в первые сутки оценить тяжесть заболевания по данным почасового прироста билирубина. По данным Н. П. Шабалова [33], при желтушной форме гемолитической болезни новорожденного в последующие 72 ч уровень билирубина интенсивно нарастает, почасовой прирост — от 0,85 до 3,4 мкмоль/л.
Для диагностики гемолитической болезни новорожденных большое значение имеет акушерский анамнез женщины: наличие выкидышей, внутриутробной гибели плода, рождение ребенка с гемолитической болезнью. При сборе анамнеза у женщины необходимо уточнять, не проводилась ли трансфузия крови. Если резус-отрицательной женщине проводилось переливание резус-положительной крови, то уже при первой беременности возможно рождение плода с гемолитической болезнью.
При тяжелых формах гемолитической болезни новорожденных проводят заменное переливание крови, целью которого является удаление из организма антител, токсических продуктов превращения гемоглобина и введение эритроцитов, не сенсибилизированных к имеющимся антителам. Переливается свежеконсервированная резус-отрицательная кровь, одногруппная. Переливание крови проводят медленно. Выпускают и вводят 10–20 мл крови. После каждых 100 мл перелитой крови внутривенно вводят 1 мл 10% раствора кальция хлорида. По окончании вводят дополнительно 80–100 мл крови и обязательно антибиотик. Общее количество переливаемой крови составляет 150 мл/кг массы тела, при этом кровь новорожденного заменяют на 70–90%. Наиболее целесообразным является “пуповинный” метод Диамонда: в пупочную вену вводят пластмассовый катетер на 6–8 см. При необходимости заменного переливания в более поздние сроки от рождения переливание проводится в одну из подкожных вен конечностей или головы. При нарастании вновь уровня билирубина проводят повторные заменные переливания крови. Абсолютным показанием к заменному переливанию крови являются нарастание билирубина на 0,5–1 мг за 1 ч и его уровень выше 256–342 мкмоль/л (15–20 мг%) в течение первых суток жизни новорожденного ребенка. Заменное переливание крови проводят в операционной, соблюдая все правила асептики (обработка рук, стерильные халаты, обработка операционного поля). Еще раз определяют группу крови ребенка и донора. Определение группы крови донора проводят из каждой ампулы. Проводят пробу на индивидуальную совместимость сыворотки крови ребенка и эритроцитов донора. Во время операции заменного переливания крови ребенку проводят ингаляцию кислорода. В тяжелых случаях показанием для повторных заменных переливаний крови являются нарастание уровня билирубина в крови свыше 5,13 мкмоль/л (0,3 мг%) в час, клинические симптомы, указывающие на ядерную желтуху, положительная проба Кумбса в течение 3 дней. Помимо заменного переливания крови, ребенку с тяжелой формой гемолитической болезни назначают комплексную терапию, включающую десенсибилизирующие средства, светотерапию, фенобарбитал, поливитамины, препараты, улучшающие обменные и биоэнергетические процессы органов и систем новорожденного ребенка. При легкой степени заболевания используют указанный комплекс лечения.
Необходимы режим с максимальным доступом свежего воздуха, санитарно-гигиенические мероприятия. Ребенка кормят донорским грудным молоком до исчезновения антител в молоке матери (7–14 дней). При отсутствии антител и легком течении заболевания ребенка прикладывают к груди матери. В случаях с заменным переливанием крови кормление ребенка начинают через 6 ч после операции.
Достижением последних лет является внутриутробное лечение плода с тяжелой формой гемолитической болезни при Rh-изоиммунизации матери [17]. В целях диагностики степени тяжести гемолитической болезни плода используют кордоцентез по стандартной методике. Использование кордоцентеза в целях диагностики болезни и внутриматочных внутрисосудистых переливаний донорских отмытых эритроцитов и альбумина в целях лечения плода позволяет в настоящее время сохранить жизнь большинству плодов при развитии у них тяжелых (отечных) форм гемолитической болезни
Профилактика гемолитической болезни новорожденных предусматривает прежде всего определение резус-принадлежности у всех беременных при взятии на учет в женской консультации. У женщин с резус-отрицательной кровью и группой крови 0(I) регулярно 1 раз в месяц необходимо определять титр резус-антител.