гастринома желудка что это
Гастринома
Содержание статьи:
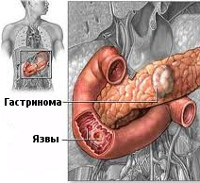
Гастринома, или синдром Золлингера-Эллисона, – опухоль поджелудочной железы, при которой происходит повышенное выделение гастрина – гормона, вырабатываемого этой железой и желудком. В норме благодаря гастрину вырабатывается слизь и бикарбонаты, защищающие слизистую оболочку желудка от агрессивной соляной кислоты. Также гастрин задерживает в желудке пищу, чтобы она обработалась соляной кислотой и прошла обеззараживание. Гормон вырабатывается только при поступлении в желудок пищи.
При гастриноме гормон гастрин вырабатывается постоянно, независимо от того, поступила ли пища в желудок или нет. Из-за этого происходит непрерывная выработка соляной кислоты. Поскольку пищи в желудке нет, кислота вместо нее воздействует на незащищенный кишечник и слизистую оболочку, провоцируя язвы желудка и двенадцатиперстной кишки. Эти патологии не поддаются лечению: вместо положительного результата наблюдается непрекращающаяся диарея.
Симптомы
Характерный симптом – боль вверху живота, которая чаще наблюдается у мужчин, чем у женщин. Этот признак гастриномы возникает после приема пищи или на голодный желудок. Она сходна с болью, сопровождающей обычную язву двенадцатиперстной кишки, но выражается более интенсивно, очень упорна и не исчезает после назначения противоязвенной терапии. Боль вверху живота диагностируют половине пациентов с синдромом Золлингера-Эллисона.
Второй характерный признак – непрекращающаяся диарея. Она появляется из-за попадания большого количества соляной кислоты в тонкий кишечник, в результате чего замедляется моторика тонкой кишки и всасывание. В обильном и водянистом стуле наблюдается большое количество жира, частиц непереваренной пищи. Этот симптом больше характерен для женщин.
Среди других признаков:
2. Постоянная изжога.
3. Незаживающие язвы двенадцатиперстной кишки и желудка, которые проявляются кровотечением.
4. Воспаление слизистой пищевода, сопровождающееся сужением пищевода.
5. Симптом Менделя – болезненность в месте появления язвы.
6. Снижение веса из-за невозможности ЖКТ нормально усвоить пищу.
При появлении злокачественных опухолей двенадцатиперстной кишки возможно увеличение печени в размерах и аналогичные образования.
При назначении противоязвенной терапии лечение не дает результата, поскольку язва желудка и двенадцатиперстной кишки постоянно повторяется.
Заметили у себя один или несколько симптомов?
Записаться на прием
Причины
До сих пор не установлены факторы, влияющие на появление и развитие гастриномы. Предполагают, что причина заболевания кроется в наследственности. Иногда гастринома является признаком множественной эндокринной неоплазии 1-го типа – наследственного заболевания, сопровождающегося появлением опухолей в разных частях организма.
Диагностика
Перед постановкой диагноза эндокринолог совершает следующие действия:
1. Собирает анамнез жизни и болезни пациента, а также его семьи.
2. Делает объективный осмотр.
Инструментальные исследования позволяют:
1. Определить уровень гастрина: в лабораторных условиях удается выявить содержание в крови этого гормона. При синдроме Золлингера-Эллисона гастрин достигает 1000 пг/мл, в то время как при обычной язве его количество равно около 100 пг/мл.
2. Протестировать кислоту желудка.
3. Протестировать пациента на наличие хеликобактер пилори.
4. Исследовать брюшную полость ультразвуковым методом.
5. Провести селективную абдоминальную ангиографию.
6. Протестировать секретин.
7. Получить обязательную консультацию гастроэнтеролога и хирурга.
Наиболее информативными исследованиями являются:
1. Ультразвуковое исследование.
2. Компьютерная томография.
3. Селективная абдоминальная ангиография, при которой берут кровь из панкреатических вен для дальнейшего определения в ней содержания гастрина.
Лечение
1. Оперативное – заключается в хирургическом удалении злокачественных опухолей – резекции.
2. Консервативное – подразумевает лечение ингибитор-протонной помпой (омепразолом, пантопразолом, лансопразолом), которая снижает секрецию соляной кислоты. Это препараты, устраняющие язвы желудка и двенадцатиперстной кишки.
Получить консультацию врача можно в нашем центре эндокринологии в Самаре можно отправив онлайн заявку с нашего сайта или позвонив. Будьте Здоровы!
Врачи отделения
Середина Галина Ивановна
Врач эндокринолог высшая врачебная квалификационная категория, стаж работы по специальности 30 лет.
Кияткин Николай Владимирович
Врач эндокринолог, первая врачебная квалификационная категория, стаж работы 12 лет
Кургузова Виктория Рудольфовна
Врач эндокринолог, первая врачебная квалификационная категория, стаж работы 8 лет
Мы вам перезвоним
Полезные сайты
КОНТАКТНАЯ ИНФОРМАЦИЯ
г. Самара, ул. Советской Армии, д.185
Понедельник-пятница с 8-00 до 20-00
Суббота с 7-30 до 17-00
Воскресенье — Выходной
Мы в социальных сетях
Гастринома желудка что это
Гастриномы встречаются редко. Вероятно, они возникают из дельта- или D-клеток панкреатических островков, часто являются злокачественными. Проявляются обычно в возрасте 20—45 лет и, возможно, обуславливают 0,1% всех пептических язв.
До 90% таких опухолей возникает в поджелудочной железе, 5% — в двенадцатиперстной кишке, остальные — в желудке и, крайне редко, в щитовидной железе и яичниках. Опухоли могут быть одиночными или множественными, сильно варьируют по размеру (от менее, чем 5 мм до 15 см).
Гастриномы чаще встречаются в теле и хвосте поджелудочной железы, по микроскопическому строению они напоминают карциноиды. Такое сходство, а также тот факт, что иногда в опухоли образуются другие гормоны (АКТГ, вазоактивный интестинальный пептид (ВИП), глюкагон), подтверждают гипотезу, что происхождение таких опухолей — из APUD-клеток.
У 60% больных при постановке диагноза обнаружены метастазы, как правило в соседние лимфоузлы и в печень, но нередко встречается более далекое распространение опухоли.
Основная доля производимого такой опухолью гастрина приходится на пептид из 17 аминокислот (G-17), но образуется и более крупная молекула (G-34). Циркулирует гастрин главным образом в виде G-34. Постоянная стимуляция париетальных клеток желудка ведет к значительному увеличению их массы. У некоторых больных отмечаются другие признаки синдрома MEN-1, обычно гиперпаратиреоз.
Клинические признаки гастриномы
Основной симптом — это пептическое изъязвление. Как правило, язва расположена в начальной части двенадцатиперстной кишки или в желудке. Иногда присутствуют множественные язвы, простирающиеся вниз по проксимальной части двенадцатиперстной кишки. Вскоре после консервативного лечения происходят рецидивы, прободение и кровотечение.
Симптомы изъязвления — тяжелой степени, и ответ на консервативное лечение ограничен, хотя применение антагонистов к рецепторам Н2 может быть эффективно на некоторое время.
В 30-50% случаев возникает диарея, что связано с большим объемом образующейся в желудке кислоты. Липаза поджелудочной железы инактивируется при низком рН, приводя к стеаторее. Низкие значения рН оказывают влияние и на функцию солей желчных кислот и на активность антианемического фактора.
Исследования и критерии диагноза гастриномы
Наличие у молодого человека рецидивирующего тяжелого пептического изъязвления и диареи следует рассматривать как возможное указание на данный диагноз. Изредка у родственников больного может быть эндокринная неоплазия. Повышено выделение кислоты (в желудке), но не обязательно до более высоких уровней, чем у некоторых больных язвой двенадцатиперстной кишки.
Подтверждением диагноза является увеличенное содержание гастрина в плазме. С помощью большинства радиоактивно меченых антител можно обнаружить все типы молекул гастрина, которые образуются в гастриномах.
Как правило, когда диагноз поставлен, предпринимаются попытки по определению локализации опухоли. При обнаружении метастазов полезны КТ и ультразвуковое обследование, но обычно с помощью данных методов не удается обнаружить первичную опухоль, для решения этой задачи удобнее ангиография. Для оценки операбельности как правило требуется лапаротомия.
Лечение гастриномы
Панкреатэктомию (резекцию поджелудочной железы) проводят редко. Опухоли часто имеют много очагов и часто дают метастазы. Значительное улучшение наступало при введении в лечение антагонистов гистамина. До их использования предпочтительным способом лечения в случае неустранимой язвы была тотальная гастрэктомия.
Смерть больных наступает в большей степени вследствие осложнений язвы, нежели злокачественной опухоли, однако ситуация может измениться с использованием циметидина. До 5 лет после постановки диагноза доживает около 60% больных.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Гастринома
Гастринома – функционально активная опухоль, чаще локализующаяся в поджелудочной железе или двенадцатиперстной кишке, в избыточных количествах секретирующая гастрин. Гастринома клинически проявляется синдромом Золлингера-Эддисона: рецидивирующими пептическими язвами, диареей и стеатореей. С целью диагностики гастриномы проводится определение концентрации гастрина в сыворотке крови, провокационные тесты, чреспеченочная селективная ангиография с определением содержания гастрина в крови из поджелудочных вен, ФГДС, УЗИ поджелудочной железы и др. Радикальное лечение гастриномы заключается в полном удалении опухоли; при невозможности операции проводится медикаментозная антипролиферативная и симптоматическая терапия.
Общие сведения
Причины развития гастриномы
В развитии гастриномы предполагается роль неблагоприятной наследственности, которая выражается склонностью к множественной эндокринной неоплазии (МЭН) I типа – образованию доброкачественных или злокачественных опухолей сразу в нескольких железах внутренней секреции. Компонентами множественного эндокринного аденоматоза I типа являются опухоли гипофиза, опухоли из островковых клеток поджелудочной железы (гастринома, инсулинома) и гиперплазия паращитовидных желез. В структуре множественной эндокринной неоплазии гастринома встречается в 25% случаев.
Гастринома представляет собой солитарный узел или множественные образования серовато-бурого либо желтовато-серого цвета без четкой капсулы. Размер гастриномы может достигать от 1-3 мм до 1-3 см в диаметре. Гастринома развивается из островковых клеток Лангерганса и обладает способностью в избыточных количествах секретировать полипептидный гормон гастрин. В свою очередь, гипергастринемия способствует гиперплазии париетальных клеток желудка и стимуляции секреции соляной кислоты, что приводит к формированию пептических язв, инактивации ферментов панкреатического сока и изменению желчных кислот.
Симптомы гастриномы
В 90% случаев при синдроме Золлингера-Эллисона, обусловленном гастриномой, развивается тяжелая язвенная болезнь, рефрактерная к лечению. Множественные гастродуоденальные язвы протекают очень упорно, часто рецидивируют, плохо поддаются противоязвенной терапии. Язвы могут обнаруживаться в желудке, луковице двенадцатиперстной кишки, нередко они имеют атипичную постбульбарную локализацию (в тощей кишке). При прободении язвы может возникать желудочно-кишечное кровотечение, представляющее угрозу для жизни.
Субъективными проявлениями язвенного процесса служат интенсивные боли в эпигастрии, отрыжка кислотой, изжога. Могут наблюдаться явления эзофагита, иногда приводящие к сужению пищевода.
Попадание большого количества соляной кислоты в кишечник приводит к повреждению слизистой, усилению моторики тонкой кишки и замедлению процессов всасывания. Вследствие этого развивается тяжелая диарея; стул имеет обильный водянистый характер и содержит большое количество жира (стеаторея). Диарея и стеаторея сопровождают течение гастриномы в 50 % случаев. При злокачественной гастриноме отмечается значительное снижение массы тела. У 60% пациентов выявляются метастазы гастриномы в печень и другие органы.
Диагностика гастриномы
Предположение о наличии гастриномы может возникнуть при часто рецидивирующих или множественных язвах желудка и двенадцатиперстной кишки, не поддающихся интенсивному медикаментозному лечению. Проведение рентгенографии желудка и ЭГДС позволяет выявить множественное язвенное поражение, гигантские размеры язв (более 2 см), их нетипично низкое расположение, гипертрофию складок слизистой оболочки желудка. При этом связь язвенной болезни с приемом НПВС или хеликобактерной инфекцией отсутствует.
В этом случае необходимо исследование уровня гастрина в сыворотке крови натощак, который при гастриноме оказывается повышенным в 5-30 раз (при норме гипертиреозом, гастритом, применяют провокационные функциональные тесты (с мясным бульоном, введением кальция или секретина внутривенно). При гастриноме прием пищи не стимулирует повышение выработки гастрина, тогда как введение кальция или секретина вызывает двукратное увеличение продукции гормона. Исследование желудочного сока, полученного в результате зондирования желудка, обнаруживает повышение секреции соляной кислоты.
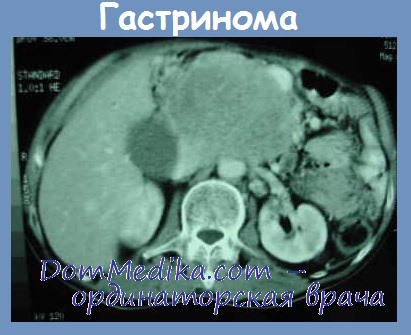
С целью топической диагностики гастриномы проводится КТ, МРТ, УЗИ брюшной полости, поджелудочной железы. Селективная абдоминальная ангиография позволяет не только визуализировать гастриному, но и произвести забор крови из панкреатических вен для определения в ней уровня гастрина.
Для исключения множественной эндокринной неоплазии I типа исследуются гормоны крови (инсулин, пролактин, кортизол и др.), проводится рентгенография турецкого седла, КТ или МРТ головного мозга.
В процессе диагностики гастриномы важно дифференцировать ее с язвенной болезнью желудка и двенадцатиперстной кишки, опухолями тонкого кишечника, целиакией, медуллярным раком щитовидной железы, вызывающим секреторную диарею.
Лечение гастриномы
Радикальным методом лечения гастриномы является хирургическое удаление опухоли, однако такая возможность представляется лишь у четверти пациентов. В абдоминальной хирургии используются различные типы операций (с учетом локализации и распространенности опухолевого процесса): энуклеация гастриномы, панкреатодуоденальная резекция, дистальная резекция поджелудочной железы, субтотальная резекция поджелудочной железы и др. В некоторых случаях прибегают к селективной эмболизации гастриномы.
Широко проводимая ранее гастрэктомия в настоящее время применяется лишь в случаях неэффективности медикаментозного лечения распространенного язвенного процесса. Ограниченное применение имеют различные виды резекций желудка, поскольку они не останавливают развития язвенного процесса. При наличии удалимых метастазов в печени, производится ее резекция. Обнаружение множественных метастазов гастриномы в лимфоузлах, печени, костях требует проведения химиотерапии.
Консервативный подход к лечению гастриномы при ее неоперабельности предполагает назначение антипролиферативных препаратов (октреотид), высоких дозировок Н2-блокаторов (ранитидин, фамотидин), блокаторов протонной помпы (лансопразол, омепразол).
Прогноз при гастриноме
Радикальное удаление гастриномы позволяет достичь высокой 5-летней выживаемости (90%); при отсутствии операции этот показатель, с учетом медленного роста опухоли, составляет около 60%; при обнаружении метастазов – 20%. Гибель пациентов может наступить от опухолевой прогрессии или профузного желудочно-кишечного кровотечения. Пациенты с гастриномой нуждаются в наблюдении онколога, гастроэнтеролога, эндокринолога.
Гастринома желудка что это
Нейроэндокринные опухоли (НЭО) являются редкими злокачественными образованиями, происходящими из нейроэндокринных клеток эмбриональной кишки. Характерной особенностью НЭО является способность к синтезу гормонов и биогенных аминов, что и обусловливает их основные клинические проявления.
В последние десятилетия зарегистрирован неуклонный рост заболеваемости НЭО во всем мире, что может быть связано с увеличением доступности высокотехнологичных методов диагностики. По данным Национального института рака США, годовой показатель заболеваемости НЭО с поправкой на возраст увеличился в 6,4 раза — с 1,09 на 100 тыс. населения в 1973 г. до 6,98 на 100 тыс. в 2012 г.; всего за этот период был зарегистрирован 64 971 случай НЭО [1]. Гастроэнтеропанкреатические (ГЭП) НЭО составляют около 70% от всех нейроэндокринных новообразований. В настоящее время заболеваемость ГЭП НЭО оценивается как 3—5,2 на 100 тыс. новых случаев в год, а усредненный показатель распространенности составляет 5,86 на 100 тыс. человек в год. Мужчины болеют несколько чаще женщин: доля мужчин с выявленными НЭО составляет 52% (5,35 на 100 тыс. случаев в год по сравнению с 4,76 на 100 тыс. у женщин) [2].
Наиболее распространенными локализациями НЭО в пищеварительном тракте, по данным M. Cives и J. Strosberg (2018) [1], являются тонкая кишка (30,8%), прямая кишка (26,3%), толстая кишка (17,6%), поджелудочная железа (ПЖ) (12,1%) и аппендикс (5,7%).
В исследовании J. Darbà и A. Marsà (2019) [3] были проанализированы данные о пациентах 192 частных и 313 государственных клиник из разных регионов Испании. Всего за период с 2010 по 2015 г. было зарегистрировано 9120 случаев НЭО. Кроме того, был отмечен 2-кратный рост первичной заболеваемости, при этом доброкачественные НЭО регистрировались только в 18,59% случаев, а у 42,93% пациентов к моменту постановки диагноза имелись метастатические очаги. Наиболее частыми локализациями НЭО, по данным авторов, были система органов дыхания, ПЖ и желудочно-кишечный тракт (ЖКТ). С учетом необходимости проведения обширных оперативных вмешательств и дорогостоящих курсов химиотерапии, стоимость лечения в расчете на одного пациента составила 9092 евро, или 15 373 961 евро в год.
НЭО ПЖ составляют до 10% от всех значимых новообразований органа. Это, как правило, медленно растущие опухоли с показателями общей 5-, 10- и 20-летней выживаемости 33, 17 и 10% соответственно. Панкреатические НЭО могут возникать спорадически (75—80%) или как проявление генетически детерминированных состояний: наследственного синдрома множественных эндокринных неоплазий 1-го типа (МЭН-1), синдрома von Hippel—Lindau, нейрофиброматоза 1-го типа, туберозного склероза. Для НЭО ПЖ характерны специфичные генетические нарушения — мутации генов MEN1, DAXX и ATRX, а также генов сигнального пути mTOR — TSC2, PTEN и PIK3CA. Генетические нарушения при нейроэндокринном раке ПЖ представлены в основном мутациями генов, вовлеченных в клеточный цикл, таких как ТР53, RB1 и CDKN2A (p16) [4].
Большинство НЭО ПЖ являются гормонально неактивными, клиническая симптоматика подобных образований начинает проявляться при локальном распространении опухолевого процесса (симптомы компрессии/стенозирования) или при развитии метастатического поражения печени. Опухоли, ассоциированные с клиническими синдромами, вызванными аномальной продукцией гормонов, рассматривают как функционирующие (синдромальные) НЭО. К ним относятся инсулиномы, гастриномы, глюкагономы, випомы и другие более редкие новообразования [5].
Гастринома: клиника, диагностика и лечение
Гастринома (синдром Золлингера—Эллисона — СЗЭ) — редкое функционально активное новообразование, продуцирующее гастрин, которое впервые было описано в 1955 г. R. Zollinger и E. Ellison. Встречаются гастриномы с частотой 0,5—4,0 на 1 млн человек, чаще у мужчин в возрасте 40—50 лет. В 70% случаев опухоли возникают в двенадцатиперстной кишке (ДПК), в 25% — в ПЖ, в 5% — в других органах (желудке, тонкой кишке). В большинстве случаев (60—90%) эти опухоли злокачественны, метастазирование в лимфатические узлы и печень встречается в 75—80% случаев на момент диагностики гастриномы, метастазирование в кости — в 12% [6, 7].
Ранняя диагностика НЭО остается довольно сложной проблемой как из-за малой доступности необходимой лабораторно-диагностической базы, так и из-за большого разнообразия жалоб, с которыми пациенты первоначально обращаются к специалистам различного профиля. Диагностика основана на верификации синдромного диагноза, оценке специфических и неспецифических лабораторных маркеров, визуализации и гистологическом исследовании новообразования [8].
Основными клиническим проявлениями гастриномы, обусловленными гипергастринемией, являются рецидивирующие, нередко множественные изъязвления слизистой оболочки (СО) ЖКТ (за счет гиперсекреции соляной кислоты и пепсина), а также диарея (из-за инактивации панкреатической липазы, активного холекинеза, усиления моторики тонкой кишки). Кандидатами для проведения дифференциального диагноза с СЗЭ являются пациенты с торпидным течением эрозивного рефлюкс-эзофагита, часто рецидивирующими язвами/эрозиями желудка и ДПК [9]. В круг дифференциальной диагностики могут входить и другие заболевания, включая MALT-лимфому [10].
К общим (универсальным) маркерам НЭО относится определение уровня хромогранина A (CgA), синаптофизина и нейронспецифической енолазы (NSE). Существующая корреляция между уровнем CgA и объемом опухолевой массы позволяет использовать этот маркер при злокачественных НЭО для контроля прогрессии или эффективности терапии заболевания, динамика уровня CgA информативна в 82% наблюдений [11—13].
Секреция специфических гормонов определяется типом клеток, из которых построена опухоль. Для диагностики гастриномы определяющим является исследование уровня гастрина натощак и кислотообразующей функции желудка (методом выбора является 24-часовая внутрижелудочная pH-метрия). Именно комбинация этих двух показателей — гипергастринемия и снижение интрагастрального pH 20%. Согласно современным представлениям, НЭО G3 являются гетерогенной группой образований и выживаемость пациентов строго коррелирует с числом митозов и индексом Ki-67. В настоящее время группу НЭО G3 предложено разделять на собственно НЭО G3 (количество митозов от 20 до 30 на 10 полей зрения микроскопа с высоким разрешением, индекс Ki-67 21—55%) и нейроэндокринную карциному (количество митозов более 30 на 10 полей зрения микроскопа с высоким разрешением, индекс Ki-67 >55%) [21, 22].
Терапевтические подходы у пациентов с СЗЭ должны решать 2 задачи: контроль гиперсекреции соляной кислоты и контроль прогрессии гастриномы [23].
Единственным радикальным методом лечения функционирующих НЭО ПЖ является хирургическое лечение. Эндоскопическая полностенная резекция (ЭПР) — новая развивающаяся технология, постепенно внедряющаяся в клиническую практику. Этот метод подходит не только для радикального удаления ранних форм опухолей в тех случаях, когда диссекцию в подслизистом слое выполнить технически невозможно, но также позволяет избежать более инвазивного хирургического вмешательства. После резекции опухоли биохимический рецидив СЗЭ наблюдается в 65% случаев, а морфологический рецидив — у 40% больных в течение 2 лет после операции [24—26].
При невозможности радикальной операции применяется циторедуктивное вмешательство (при гастриномах не часто) с последующей химиотерапией, биотерапией. Медикаментозное лечение при гастриномах включает применение синтетических аналогов соматостатина (октреотид, лантреотид), в том числе в сочетании с интерфероном-α, а также разные режимы химиотерапии с включением стрептозотоцина, 5-фторурацила или доксорубицина. Для лечения НЭО ПЖ хорошую эффективность продемонстрировала таргетная терапия препаратами эверолимус и сунитиниб [27—29].
Ниже представлено клиническое наблюдение, демонстрирующее трудности диагностики и дифференциальной диагностики при СЗЭ.
Клиническое наблюдение
Пациент К., 36 лет, госпитализирован 27.08.19 в отделение гастроэнтерологии Клиники Петра Великого при кафедре пропедевтики внутренних болезней, гастроэнтерологии и диетологии им. С.М. Рысса ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России с жалобами на умеренной интенсивности боль в эпигастральной области перед приемом пищи, чувство переполнения в подложечной области, чувство быстрого насыщения; эпизоды изжоги, отрыжки воздухом, периодически (по 2 раза в месяц в течение предшествующего года) послабление стула (до 2—3 раз в сутки, 5—6-й тип по Бристольской шкале, без патологических примесей), снижение массы тела на 10 кг в течение 3 мес на фоне ограничения простых углеводов (по рекомендации врача), периодически отмечает малой интенсивности боль в поясничном отделе позвоночника.
Из анамнеза известно, что впервые боль в эпигастральной области и диспепсические проявления возникли в июне 2019 г. на фоне приема нестероидных противовоспалительных препаратов (НПВП) — 2 курса в марте и июне 2019 г. по поводу интенсивной боли, обусловленной секвестрацией грыжи межпозвонкового диска поясничного отдела позвоночника. Перед плановым оперативным лечением 24.06.19 пациенту была выполнена эзофагогастродуоденоскопия (ЭГДС), по данным которой выявлены острые эрозии СО желудка. Состояние расценено как НПВП-индуцированная гастропатия, отменен прием НПВП, назначено лечение: висмута трикалия дицитрат (480 мг/сут), ребамипид (300 мг/сут), ИПП в стандартной суточной дозировке, итоприда гидрохлорид (150 мг/сут). Через 2,5 нед приема препаратов на фоне высокой комплаентности пациента значимого клинического и эндоскопического ответа достигнуто не было: сохранялся синдром боли в эпигастрии, при контрольном эндоскопическом исследовании сохранялись острые эрозии в теле и фундальном отделе желудка. Пациенту было рекомендовано продолжить прием висмута трикалия дицитрата, ребамипида, ИПП. Повторная ЭГДС выполнена 05.08.19 (через 6 нед после начала терапии): на фоне сохраняющихся эрозий в теле и фундальном отделе наблюдали появление плоских дефектов СО размером 0,4—0,5 см темно-коричневого цвета в антральном отделе желудка. Продолжен прием ИПП, цитопротекторов. В связи с отсутствием клинического ответа на фоне длительной адекватной терапии пациент госпитализирован для уточнения диагностического представления.
При проведении дообследования исключена патология паращитовидных желез, при рентгенографии пищевода, желудка и ДПК патологии не выявлено. При оценке онкомаркеров: СА 72-4, РЭА, СА 19-9 — в пределах референсных значений. В клиническом и биохимическом анализах крови, общем анализе мочи, копрограмме — без клинически значимых отклонений от нормы. При УЗИ органов брюшной полости органической патологии не выявлено.
Через 2 нед после отмены ИПП (назначена терапия цитопротекторами и антацидами) пациенту было проведено исследование для определения инфицированности H. pylori ( 13 С уреазный дыхательный тест) — H. pylori-статус отрицательный. При выполнении комплексного исследования «Гастропанель» выявлено 5-кратное повышение базального уровня гастрина-17 (G-17b) до 33,4 пмоль/л (норма 1—7 пмоль/л), увеличение уровня пепсиногена I (PGI) до 196 мкг/л (норма 30—160 мкг/л), пепсиногена II (PGII) до 33,2 мкг/л (норма 3—15 мкг/л), соотношение PGI/PG II, уровень общего гастрина — в пределах референсных значений.
После консультации психотерапевта (хронический психоэмоциональный стресс: руководящая должность, онкопатология у матери, сложные отношения с детьми в семье) пациенту назначена терапия антидепрессантами (амитриптилин 25 мг/сут) для нивелирования психоэмоционального компонента как возможной причины торпидного течения заболевания.
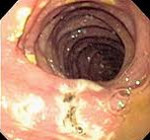
В контрольной ЭГДС №4 (30.08.19) на фоне приема ИПП в двойной дозе вновь зафиксирована отрицательная динамика: увеличение площади эрозий и геморрагий СО желудка, вовлечение в патологический процесс СО пищевода (эрозивный эзофагит степени A по LA) и ДПК (множественные эрозии под фибрином с вкраплением гематина размером 2—5 мм, рис. 1).
Рис. 1. Множественные эрозии двенадцатиперстной кишки под фибрином с вкраплением гематина.
При морфологическом исследовании биоптатов (с целью уточнения диагноза и исключения онкопатологии, в том числе MALT-лимфомы) выявлены фрагменты СО желудка с гиперплазией покровного эпителия, участками эрозий, регенераторными изменениями эпителия желез без очагов кишечной метаплазии, с уменьшением количества желез, отеком, мелкими очагами кровоизлияний в подслизистом слое, полнокровием сосудов, с диффузной слабой инфильтрацией лимфоцитов, участками склероза. При окраске по Романовскому—Гимзе H. pylori не обнаружена. При оценке гистологической картины ДПК выявлены признаки гиперплазии слизепродуцирующих клеток в покровном эпителии желез, диффузная лимфоцитарная инфильтрация, полнокровие сосудов и участки склероза. Заключение морфолога: Хронический гастрит стадия II, степень I по OLGA, H. pylori-статус отрицательный.
При выписке сформулирован диагноз: Хронический гастрит стадия II, степень I по OLGA, H. pylori-статус отрицательный. Множественные эрозии желудка и ДПК, гипергастринемия неуточненного генеза (синдром Золлингера—Эллисона?). Эрозивный эзофагит, стадия A (по LA). Астенический невроз.
Пациенту было рекомендовано продолжить прием ИПП в двойной дозе, цитопротекторов, антидепрессантов, а также дальнейшее обследование.
В ноябре 2019 г. пациент выполнил ЭУС (07.11.19), выявлено подслизистое образование нисходящей ветви ДПК (нейроэндокринная опухоль?). Проведено сканирование выявленного подслизистого образования нисходящей ветви ДПК (рис. 2): образование однородное, гипоэхогенное, исходит из 2-го эхослоя (глубокие слои СО). Размер 7´5 мм. Контуры размытые, неровные. Подслизистый слой под образованием прослеживается, выраженно истончен. Мышечный слой интактен. При эластографии обнаружено образование повышенной плотности. Парагастрально в области 4-й эхогруппы — множественные лимфатические узлы диаметром до 6 мм, округлые. По ходу печеночно-двенадцатиперстной связки — лимфатические узлы до 12 мм, с сохраненной кортико-медуллярной структурой. Заключение: ЭУС-картина, более вероятно соответствует НЭО нисходящей ветви ДПК, T1N0MX. Парагастральная лимфаденопатия. Лимфаденопатия по ходу печеночно-двенадцатиперстной связки.
Рис. 2. Подслизистое образование нисходящей ветви двенадцатиперстной кишки.
При гистологическом исследовании биоптатов ДПК (08.11.19, НМИЦО им. Н.Н. Петрова): фрагменты СО ДПК с сохраненными ворсинками, умеренной хронической воспалительной инфильтрацией, без активности, с очаговой гиперплазией нейроэндокринных клеток. Гистологическое исследование биоптатов желудка: хронический диффузный гастрит со слабым воспалительным компонентом, без активности, H. pylori-обсеменение отсутствует.
По результатам МСКТ с контрастированием (16.11.19, НМИЦО им. Н.Н. Петрова) выявлено гиперваскулярное образование диаметром 5 мм в ДПК. Других гиперваскулярных образований в зоне сканирования не обнаружено.
В декабре 2019 г. пациенту выполнено электрохирургическое удаление опухоли методом ЭПР. При морфологическом исследовании операционного материала выявлена высокодифференцированная НЭО G1 ДПК (7 мм в наибольшем измерении, 0—1 митоз на 2 мм 2 опухоли), локализующаяся в собственной и мышечной пластинках СО с инвазией в подслизистый слой на глубину 2300 мкм. Лимфоваскулярная инвазия не выявлена. По данным иммуногистохимического исследования: СК 8, CgA, Synaptophysin — позитивны, Ki-67 — 2%.
Послеоперационный период протекал без осложнений. После выписки у пациента купировались все жалобы, терапия ИПП продолжена в течение 4 нед. Через 4 нед выполнен эндоскопический контроль: состояние после полностенного эндоскопического удаления НЭО D2 порции ДПК (гастринома G1). Эндоскопических данных за постоперационный стеноз ДПК не получено. Выявлена эритематозная антральная гастропатия.
Заключение
Гастринома — редкая опухоль, секретирующая гастрин, что приводит к формированию характерной клинической картины СЗЭ. Своевременная диагностика заболевания может быть проблематична как вследствие небольших размеров образования, так и по причине того, что зачастую СЗЭ рассматривается клиницистами как часто рецидивирующее или торпидное течение эрозивно-язвенных поражений ЖКТ. Между тем с учетом высокого онкогенного потенциала, наибольшее значение в увеличении выживаемости пациентов данной категории обеспечивают ранняя диагностика и своевременно начатое лечение.
Авторы выражают благодарность за предоставленные фотоматериалы Катерине Валериановне Голубевой — врачу-эндоскописту Клиники им. П. Великого ФГБОУ ВО СЗГМУ им. И.И. Мечникова и Олегу Борисовичу Ткаченко — заведующему отделением эндоскопии НМИЦ онкологии им. Н.Н. Петрова.
Участие авторов: разработка дизайна работы, обзор публикаций по теме статьи, написание текста рукописи — И.А. Оганезова; сбор клинического материала, описание клинического случая — Е.А. Попова; проверка критически важного содержания, утверждение рукописи для публикации — И.Г. Бакулин.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.