что нужно принимать при обострении хронического панкреатита
Как лечить воспаление поджелудочной железы
Панкреатит может возникать как патологическая реакция организма на неправильное питание, осложнение системных заболеваний или холецистита. Хронический процесс развивается бессимптомно, острый чреват некрозом и опасен для жизни.
Причины панкреатита
Факторы, которые провоцируют начало воспалительного процесса и стойкое нарушение ферментативной функции поджелудочной:
пороки строения пищеварительной системы;
дискинезия желчевыводящих путей и желчного пузыря;
инфекционные и воспалительные заболевания органов ЖКТ;
интоксикации химическими веществами;
механические травмы органов брюшной полости в результате сдавливания, ударов, падений;
длительный прием лекарственных средств: антибиотиков, глюкокортикостероидов.
Повлиять на здоровье поджелудочной железы может проживание в экологически неблагополучных регионах, погрешности в питании. Риск панкреатита увеличивает употребление алкоголя, рафинированной, жирной пищи, жареных блюд, консервированных, копченых продуктов, переедание.
Формы патологии
Выделяют несколько форм течения воспаления поджелудочной. Страдать ими могут люди любого возраста: дети, взрослые и пожилые.
Острый панкреатит. Развивается в течение нескольких часов, обычно после приема большого количества пищи. У больных появляется резкая тошнота с рвотой, возникает боль в верхней части живота, сопровождаемая диареей, вздутием и отрыжкой. Вероятна сильная лихорадка: проливной пот, высокая температура тела, слабость. При деструктивном процессе возникают абсцессы и очаги некроза, требующие немедленного хирургического вмешательства.
Реактивный интерстициальный панкреатит является разновидностью острой формы воспаления, более характерен для детского возраста. Проявляется высокой тревожности температурой с резкими болями в животе, сопровождается отеком железы и выбросом фермента трипсина, который разрушает ее ткани. Этот процесс обратим в отличие от некротизирующего, но также требует срочного врачебного вмешательства.
Хронический панкреатит. Может не давать о себе знать в течение десятков лет, а период ремиссии бессимптомен. При обострениях провляется резкой диспепсией, болями в животе, снижением аппетита, общей интоксикацией, лихорадкой. Часто сопровождается хроническим холециститом или гастритом, требует регулярной поддерживающей терапии, коррекции образа жизни.
Панкреатит вызывает нарушения в работе печени, желудочно-кишечного тракта, сосудистой системы, почек. В большинстве случаев воспалительный процесс не влияет на эндокринные функции железы и не связан с развитием сахарного диабета.
Методы диагностики панкреатита
У большинства больных поводом к обращению в клинику становятся регулярные боли в животе, нарушение аппетита, тяжесть в желудке и другие явные признаки патологии. Хроническое воспаление может быть обнаружено случайно при диспансеризации. Методы диагностики панкреатита:
Биохимический анализ крови. Классические признаки неполадок со здоровьем: высокая СОЭ, лейкоцитоз. При панкреатите повышается уровень трипсина, амилазы и липазы.
Исследование проб мочи и кала. В них обнаруживают повышение амилазы, изменение уровня других ферментов. Копрограмма показывает наличие непереваренных остатков пищи.
УЗИ органов брюшной полости. Информативный метод, определяющий изменение размеров и структуры поджелудочной железы, сопутствующее воспаление близлежащих желчных путей и печени.
МРТ. Назначается для дифференциальной диагностики панкреатита в сложных или спорных случаях, при тяжелом течении процесса.
Препараты, применяемые в лечении панкреатита
При острых формах заболевания терапию проводят в госпитальных условиях. Хронический процесс лечат амбулаторно, при обострениях назначая посещение дневного стационара. Применяют медикаменты, устраняющие основные симптомы и восстанавливающие ферментативные функции пораженного органа.
Спазмолитики. Их назначают при острой форме для расслабления гладких мышц протоков и удаления застоев панкреатического сока. Популярные средства: Дротаверин, Спазган, Спазмалгон, Папаверин, Бускопан, Баралгетас. При необходимости их действие дополняют анальгетиками, нестероидными противовоспалительными средствами. Курс продолжают до полного устранения болевого синдрома.
Антихолинергические препараты: уменьшают выделение сока железы, снижая нагрузку на орган и побуждая к купированию воспалительного процесса. Применяют Платифиллин и Атропин.
Антацидные средства. Уменьшают содержание соляной кислоты в желудочном соке, рефлекторно снижая выделение панкреатического сока и общую нагрузку на органы ЖКТ. Используют Маалокс, Гастал, Секрепат, Алмагель, Фосфалюгель и другие препараты.
Ингибиторы протонной помпы. Эти средства снижают синтез соляной кислоты функциональными клетками слизистой желудка, предотвращая избыточную кислотность. Применяют Пантопразол, Омепразол, Рабепразол, Нольпазу. Кроме таблетированных форм при остром процессе назначают также инъекции этих препаратов. Курс помогает железе отдохнуть и восстановиться, уменьшая агрессию ферментов.
Ингибиторы протеолитических ферментов. Они способствуют уменьшению отека тканей и защищают железу от повреждающего воздействия ферментов. Популярные препараты: Гордокс, Контрикал.
Гипоталамические гормоны Октреотид и Октрестатин, снижающие выработку всех ферментов поджелудочной, желудка и кишечника. Необходимы при остром панкреатите для уменьшения общей нагрузки на пораженный орган. Средства вводятся инъекционно курсом до 5 дней.
Симптоматические препараты: для устранения рвоты, восполнения водно-солевого дефицита: Церукал, Мосид, Регидрон.
При воспалении, вызванном инфекционными агентами, применяют антибиотики: Цефтриаксон, Ципрофлоксацин, Аугментин, Метронидазол и другие.
Курсы медикаментозных средств при панкреатите обычно короткие, длятся не более 5 суток. При хронической форме болезни для профилактики обострений и улучшения пищеварения больным назначают ферментативные средства: Мезим, Панкреатин, Креон, Эрмиталь. Их рекомендуют применять длительно: до 6–8 месяцев подряд.
Лекарственную терапию дополняют диетой. Пищу готовят без обжарки, с минимальным содержанием животных жиров, сахара, соли и специй. В рацион включают свежие, тушеные овощи, некислые фрукты, отварное мясо, молочные продукты.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Chinoin Pharmaceutical and Chemical Works Private Co. Ltd
Хронический панкреатит
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.
Кроме того, к хроническому панкреатиту могут привести следующие факторы 3 :
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать 2,3 :
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами 3 :
Обострение болезни проявляется такими симптомами 3 :
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает 2,3,4 :
Препарат Креон ® 25000 при хроническом панкреатите
Что еще важно знать о ферментных препаратах?
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
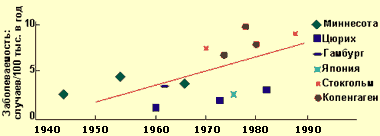 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Особенности лечения острого панкреатита: самые действенные лекарства
Острый панкреатит является достаточно серьезным заболеванием, которое требует проведения лечения которого необходимо помещать больного в хирургический стационар. Лечение заболевания проводится с применением традиционных медикаментов.
Особенности терапии
При панкреатите нужно соблюдать диету.
В период проведения лечения необходимо строго придерживаться правил. Пациентам категорически запрещается заниматься самолечением.
Также доктора не рекомендуют ставить горячие грелки на живот, вызывать рвоту и т.д. Такие действия при остром панкреатите могут привести к усугублению ситуации.
Если у пациента наблюдается гнойный панкреатит или воспалительный процесс в брюшине, то лечение проводится с применением медикаментозных средств.
При остром панкреатите пациенту необходимо полностью воздержаться от жидкости и пищи. Именно поэтому первые 3-5 дней терапии больные придерживаются голодной диеты. Лечение пациента должно проводиться со строгим соблюдением постельного режима.
Для того чтобы периодически охлаждать верхний отдел живота, необходимо использовать ледовые компрессы. Также осуществляется прием традиционных медикаментов, действие которых направлено на снятие спазмов сосудов.
В период лечения острого панкреатита необходимо строго придерживаться общих правил. Аптечные лекарства для терапии болезни прописываются только доктором с учетом индивидуальных особенностей пациента.
Применение Но-шпы
Но-шпа — препарат обладает спазмолитическим эффектом.
При остром панкреатите у больных наблюдается сильная боль, которую необходимо устранить. С этой целью осуществляется применение Но-шпы, которые обладают ярко выраженным терапевтическим эффектом.
Но-шпа обладает ярко выраженным спазмолитическим действием. Применение традиционного медикамента осуществляется, если у пациента наблюдаются спазмы в кишечнике или желудке.
Также показаниями к использованию аптечного лекарства являются мочекаменная и желчекаменная болезни. Аптечное лекарство доктора прописывают пациентам, у которых диагностируют стенокардию или спазматические запоры.
Прием традиционного медикамента осуществляется внутрь от 2 до 3 раз в сутки. Одноразовая доза лекарственного средства составляет от 0,04 до 0,08 грамм. Также можно вводить двухпроцентный раствор лекарства внутривенно по 2-4 миллиграмм. Если у пациента наблюдается облитерирующий эндартериит, то вводить традиционный медикамент необходимо в артерию.
Несмотря на высокую эффективность Но-шпы, она может вызывать побочные эффекты при неправильном приеме. В большинстве случаев пациенты жалуются на появление головокружения и учащенного сердцебиения.
У некоторых больных нежелательные эффекты проявляются в виде запоров, повышенной потливости, появления чувства жара. Прием аптечного лекарства может приводить к появлению аллергического дерматита.
Но-шпа является высокоэффективным лекарственным средством, которое полноценно справляется со спазмами при остром панкреатите.
Лечение Папаверином
Папаверин — препарат эффективен при лечении холецистита.
Папаверин относится к категории миотропных спазмолитических аптечных лекарств.
Если принимать традиционный медикамент в большой дозе, то это приведет к снижению возбудимости сердечной мышцы и замедлению внутрисердечной проводимости.
Если у пациента наблюдаются спазмы сосудов в головном мозге, эндартерит, пилорозспазм, то ему назначают этот традиционный медикамент. Аптечное лекарство является высокоэффективным в лечении стенокардии, холецистита, спастического колите.
Если спазмы наблюдаются в мочевыводящих путях, тогда необходимо осуществлять прием традиционного медикамента. С помощью Папаверина устраняется бронхоспазм.
Применение аптечного лекарства осуществляется от 3 до 5 раз в сутки. Одноразовая доза медикаментозного препарата составляет от 0,04 до 0,06 грамм внутрь. Вводить двухпроцентный раствор Папаверина можно подкожно от 2 до 4 раз в сутки.
Одноразовая доза аптечного лекарства составляет 1-2 миллилитра. Если у человека наблюдается спазм в коронарных сосудах или в гладкой мускулатуре пищеварительного тракта, то ему вводят 1 миллиграмм раствора медленно в вену.
Прием аптечного лекарства внутрь в большинстве случаев осуществляется в чистом виде. В некоторых случаях больным параллельно прописывают Фенобарбитал. Максимально внутрь взрослому пациенту разрешается принимать 0,4 грамма. Суточная доза аптечного медикамента составляет 0,6 грамм. Форма выпуска аптечного лекарства достаточно разнообразная:
Неправильное применение аптечного лекарства может привести к появлению атриовентрикулярной блокаде или желудочковой эктрасистолии. Если осуществляется внутреннее введение традиционного медикамента, то это может привести к снижению артериального давления или к запору.
Папаверин относится к категории сильнодействующих традиционных медикаментов, с помощью которого можно облегчить состояние пациента при остром панкреатите.
Терапия Трасилолом
Трасилол — лекарство для лечения хронического панкреатита.
Трасилол относится к категории препаратов животного происхождения, которые широко применяются в период лечения пациентов в стационарных условиях.
Традиционным медикаментом производится инактивирование ферментов в поджелудочной железе – трипсина и калликретина.
Если у пациента диагностируется острый или хронический панкреатит, то ему делают назначение этого аптечного лекарства.
Аптечное лекарство характеризуется высоким уровнем эффективности при хроническом панкреатите в стадии обострения. Если проводятся операции в верхней части брюшной полости, то для профилактики панкреатита необходимо использовать этот традиционный медикамент. С помощью медикаментозного препарата проводится лечение панкренекроза.
Доктора отмечают высокий уровень эффективности аптечного лекарства при остром панкреатите, который имеет отечную фазу. Для обеспечения высокой эффективности Трасилола его необходимо применять на начальных стадиях болезни.
Одновременно пациентам назначают антибиотики, а также кортикостероиды. Введение традиционного медикамента может проводиться внутривенно или с применением капельниц. Дозировка аптечного лекарства определяется доктором индивидуально.
Перед введением лекарственного средства необходимо определить индивидуальную чувствительность. С этой целью больному вводят пробную дозу традиционного медикамента в количестве 0,2 миллиграмма. Трасилол необходимо вводить максимально медленно. В противном случае могут наблюдаться побочные эффекты в виде тошноты и рвоты. В отдельных случаях у пациентов наблюдалось развитие аллергических реакций.
Трасилол является высокоэффективным препаратом при различных формах панкреатита. Именно поэтому его достаточно часто используют доктора.
Использование Циклофосфана
Циклофосфан — препарат очень эффективен в борьбе с опухолями.
Циклофосфан относится к категории цитостатических медикаментозных препаратов, которые обладают хорошими лечебными свойствами в борьбе с разнообразными опухолями.
В период применения аптечного лекарства наблюдается угнетение кроветворения.
С помощью традиционного медикамента лечится острый и хронический панкреатит, а также рак яичников, легких и молочной железы. Если у пациента наблюдается множественная миелома, лимфосаркома, лимфолейкоз, то им назначают данное аптечное лекарство.
Применение медикаментозного средства может быть внутриплевравльным, внутривенным, внутримышечным или внутрибрюшинным. При внутривенном или внутримышечном введении показано 0,2 грамма аптечного лекарства в сутки.
Также можно вводить по 0,4 грамма аптечного лекарства через день. Если в период лечения традиционным препаратом состояние крови пациента ухудшается, то дозу традиционного медикамента уменьшают в два раза. За курс лечения больному рекомендуется ввести от 8 до 14 грамм аптечного лекарства.
В период лечения панкреатита лекарственным средством рекомендуется два раза за курс исследовать кровь пациента. Чрезмерно высокий дозы традиционного медикамента могут привести к развитию тромбоцитопении, алопеции, лейкопении.
Некоторые больные жалуются на появление тошноты и рвоты. Также в период применения аптечного лекарства может возникать болезненность костей и мышц. Достаточно редко лечение лекарственным средством может приводить к возникновению цистита или токсического гепатита.
Применение аптечного лекарства категорически запрещается при кахексии, которая является крайним истощением организма человека. При сердечной недостаточности, тромбоцитопении, тяжелых патологических процессах в печени и почках лечение традиционным медикаментом не проводится. Противопоказанием к его применению является лейкопения.
Острый панкреатит – это серьезная болезнь, которая требует немедленной госпитализации больного. Лечение острого панкреатита препаратами проводится по назначению доктора. Во избежание появления побочных реакций при лечении традиционными медикаментами необходимо строго соблюдать их дозировку.
Как лечить острый хронический панкреатит, узнаете из видеосюжета: